A hemolitikus anémia gyermekekre való átterjedésének lehetősége. A vérszegénység örökletes típusai
Hemolitikus anémia egy önálló vérbetegség vagy a szervezet kóros állapota, amelyben a vérben keringő eritrociták pusztulása különböző mechanizmusokon keresztül megy végbe.
Normál működés mellett az eritrociták természetes bomlása a születéstől számított 3-4 hónap elteltével figyelhető meg. Hemolitikus anémia esetén a bomlási folyamat jelentősen felgyorsul, és csak 12-14 nap. Ebben a cikkben a betegség okairól és ennek a nehéz betegségnek a kezeléséről fogunk beszélni.
Mi a hemolitikus anémia
A hemolitikus anémia olyan vérszegénység, amelyet a életciklus vörösvértestek, nevezetesen a pusztulási folyamatok (eritrocitolízis) túlsúlya a képződéssel és éréssel (eritropoézissel) szemben. Az eritrociták az emberi vérsejtek legnagyobb számú típusa.
Az eritrociták fő funkciója az oxigén és a szén-monoxid szállítása. Ezek a sejtek hemoglobint tartalmaznak, amely az anyagcsere folyamatokban részt vevő fehérje.
Az eritrociták az emberben maximum 120 napig, átlagosan 60-90 napig működnek a vérben. Az eritrociták öregedése összefügg az ATP képződésének csökkenésével a vörösvértestben a glükóz metabolizmusa során ebben a vérsejtben.
A vörösvértestek pusztulása folyamatosan történik, és ezt hemolízisnek nevezik. A felszabaduló hemoglobin hemre és globinra bomlik. A globin egy fehérje, amely visszatér a vörös csontvelőbe, és anyagként szolgál új vörösvérsejtek felépítéséhez, a vas pedig elválik a hemtől (szintén újrafelhasznált) és az indirekt bilirubintól.
A vörösvértestek mennyiségét vérvizsgálattal határozhatja meg, amelyet a rutin orvosi ellenőrzések során végeznek.
A világstatisztika szerint a vérpatológiák megbetegedésének szerkezetében a hemolitikus állapotok legalább 5% -át teszik ki, amelyek közül a hemolitikus anémia örökletes típusai uralkodnak.
Osztályozás
A hemolitikus anémiákat veleszületettre és szerzettre osztják.
Veleszületett (örökletes)
A negatív genetikai tényezők vörösvértestekre gyakorolt hatása miatt örökletes hemolitikus anémia alakul ki.
Jelenleg a betegségnek négy altípusa van:
- nem szferocitás hemolitikus anémia. Ebben az esetben az eritrociták pusztulásának oka az életciklusukért felelős enzimek hibás aktivitása;
- Minkowski-Choffard hemolitikus anémia vagy mikroszferocitás. A betegség a vörösvértestek falát alkotó fehérjék képződéséért felelős gének mutációja miatt alakul ki.
- az eritrociták membranopathiái - a fokozott bomlás a membránjuk genetikailag meghatározott hibájához kapcsolódik;
- talaszémia. A hemolitikus anémiák ezen csoportja a hemoglobin-termelési folyamat megsértése miatt következik be.
Szerzett
Bármely életkorban előfordul. A betegség fokozatosan alakul ki, de néha akut hemolitikus krízissel kezdődik. A betegek panaszai általában ugyanazok, mint a veleszületett formában, és főként a növekedéssel járnak.
- A sárgaság többnyire enyhe, néha csak szubicterikus. bőrés sclera.
- A lép megnagyobbodott, gyakran kemény és fájdalmas.
- Egyes esetekben a máj megnagyobbodik.
Az örökletestől eltérően a szerzett hemolitikus vérszegénység egészséges szervezetben alakul ki, bármilyen külső ok vörösvértestekre gyakorolt hatása miatt:

A hemolitikus vérszegénység veleszületett és szerzett, az esetek felében idiopátiás, azaz tisztázatlan eredetű, amikor az orvosok nem tudják meghatározni a betegség kialakulásának pontos okát.
Számos tényező provokálja a hemolitikus anémia kialakulását:
Egyes esetekben nem lehet megállapítani a szerzett hemolitikus anémia kialakulásának okát. Ezt a hemolitikus anémiát idiopátiásnak nevezik.
A hemolitikus anémia tünetei felnőtteknél
A betegség tünete meglehetősen kiterjedt, és nagymértékben függ attól az októl, amely ezt vagy azt a típusú hemolitikus anémiát okozta. A betegség csak válságos időszakokban nyilvánulhat meg, az exacerbációkon kívül semmilyen módon nem nyilvánul meg.
A hemolitikus anémia jelei csak akkor jelentkeznek, ha a vörösvértestek szaporodása és a keringő véráramban a vörösvértestek pusztulása között egyértelmű egyensúlyhiány áll fenn, miközben a csontvelő kompenzációs funkciója kimerült.
A hemolitikus anaemia klasszikus tünetei csak az eritrociták intracelluláris hemolízisével alakulnak ki, és anémiás, icterikus szindrómák és splenomegalia képviselik őket.
A hemolitikus anémiák (sarló alakú, autoimmun, nem szferocita és mások) esetén a következő tünetek jellemzőek:
- hipertermia szindróma. Leggyakrabban ezt a tünetet gyermekeknél a hemolitikus anémia progressziójával nyilvánul meg. A hőmérsékletjelzők 38 fokra emelkednek;
- sárgaság szindróma. A vörösvértestek fokozott lebomlásával jár, aminek következtében a máj kénytelen túlzott mennyiségű közvetett bilirubint feldolgozni, amely kötött formában kerül a bélbe, ami az urobilin és a szterkobilin szintjének emelkedését okozza. . A színezés benne történik sárga bőr és nyálkahártyák.
- vérszegénység szindróma. Ez egy klinikai és hematológiai szindróma, amelyet az egységnyi vér térfogatára vonatkoztatott hemoglobintartalom csökkenése jellemez.
- A hepatosplenomegalia meglehetősen gyakori tünetegyüttes, amely kíséri különféle betegségekés a máj és a lép méretének növekedése jellemzi. Kitalál,
A hemolitikus anémia egyéb tünetei:
- Fájdalom a hasban és a csontokban;
- A gyermekek méhen belüli fejlődésének zavarára utaló jelek jelenléte (a test különböző szegmenseinek aránytalan jellemzői, malformációk);
- a széklet fellazulása;
- Fájdalom a vesék vetületében;
- Fájdalom benne mellkas szívinfarktusra emlékeztet.
A hemolitikus anémia jelei:
| Fajták | Leírás és tünetek |
| Nem szferocitás hemolitikus anémia | A nem szferocitás hemolitikus anémia klinikai képe közel áll a betegség örökletes szferocitás formájának klinikájához, azaz a betegeknél sárgaság, hepatosplenomegalia és bizonyos mértékig kifejezett anémia van. A legtöbb betegnél a szív- és érrendszeri állapot rendellenességei voltak. A vizeletben gyakran találtak hemosiderin kristályokat, ami vegyes típusú eritrocita hemolízis jelenlétét jelezte, intracellulárisan és intravascularisan egyaránt. |
| mikroszferocita | A betegség veleszületett, autoszomális domináns módon terjed. A férfiak és a nők előfordulási aránya azonos. Egy másik név a Minkowski-Choffard-kór vagy az örökletes szferocitózis. A tünetek megjelenésének sorrendje:
|
| sarlósejtes | A sarlósejtes vérszegénység egy örökletes hemoglobinopátia, amely a hemoglobin fehérje szerkezetének ilyen megsértésével jár, amelyben különleges kristályos szerkezetet kap - az úgynevezett hemoglobin S. egészséges ember ez A típusú. |
| Thalassemia | Ez nem is egy, hanem egy egész csoportja az örökletes vérbetegségeknek, amelyek recesszív öröklődésűek. Vagyis a gyerek akkor kapja meg, ha mindkét szülő továbbadja neki a beteg gént. Ebben az esetben azt mondják, hogy homozigóta talaszémia van. A betegségre jellemző, hogy a hemoglobin termelődése zavart szenved, és nagy szerepe van az oxigén szállításában a szervezetben. Egyes thalassemia minor betegek kisebb tüneteket észlelnek. Tünetek:
|
| Autoimmun | Az autoimmun hemolitikus anémiák közé tartoznak a betegség olyan formái, amelyek az eritrociták saját antigénjei elleni antitestek képződésével kapcsolatosak. Által klinikai kép A betegségnek két formája van: akut és krónikus.
|
| Toxikus hemolitikus anémia | A hemolitikus anémiák csoportjába tartozik, amelyeket kémiai vagy gyógyszeres anyagok vörösvérsejtekre gyakorolt hatása okoz. |
| Membranopátiák | Ez egy kóros állapot, amelyben a vörösvértestek membránjának hibái vannak. |
| Traumás vérszegénység | A részecskék mechanikus megsemmisülése akkor következik be, amikor az eritrociták leküzdhetetlen akadályokkal ütköznek. Ez a jelenség lehetséges akut glomerulonephritis, vérzési rendellenességek, jelenléte esetén idegen testek mesterséges szívbillentyűk formájában. |
Hogyan fejlődik a hemolitikus anémia gyermekeknél?
A hemolitikus anémiák természetüknél fogva különböző betegségek csoportjai, de egyetlen tünet egyesíti őket - az eritrociták hemolízise. A hemolízis (károsodásuk) fontos szervekben történik: a májban, a lépben és a csontvelőben.
A vérszegénység első tünetei nem specifikusak, és gyakran észrevétlenek maradnak. A gyermek gyors fáradtsága, ingerlékenysége, könnyezése a stressznek, a túlzott emocionalitásnak vagy jellemvonásoknak tulajdonítható.
A hemolitikus anémiával diagnosztizált gyermekeket a fertőző betegségekre való hajlam jellemzi, gyakran az ilyen gyermekek a gyakran betegek csoportjába tartoznak.
Gyermekek vérszegénysége esetén a bőr sápadtsága figyelhető meg, ami akkor is előfordul, ha az érrendszer vérrel nem telt meg eléggé, vesebetegségek és tuberkulózis mérgezés esetén.
A fő különbség a valódi vérszegénység és a pszeudoanémia között a nyálkahártyák színe: valódi vérszegénység esetén a nyálkahártya sápadt lesz, pszeudoanémia esetén rózsaszínű marad (a kötőhártya színét értékelik).
A lefolyás és a prognózis a betegség formájától és súlyosságától, a kezelés időszerűségétől és helyességétől, valamint az immunhiány mértékétől függ.
Komplikációk
A hemolitikus anémiát anémiás kóma bonyolíthatja. Ezenkívül néha a következőket adják hozzá az általános klinikai képhez:
- Alacsony vérnyomás.
- A termelt vizelet mennyiségének csökkenése.
- Cholelithiasis.
Egyes betegeknél az állapot éles romlása megfázást okoz. Nyilvánvaló, hogy az ilyen embereknek azt tanácsolják, hogy mindig melegen maradjanak.
Diagnosztika

Ha gyengeség, a bőr sápadtsága, a jobb hypochondrium nehézsége és egyéb nem specifikus tünetek jelentkeznek, konzultálni kell egy háziorvossal és általános vérvizsgálatot kell végezni. A hemolitikus anémia diagnózisának megerősítését és a betegek kezelését hematológus végzi.
A hemolitikus anémia formájának meghatározása az okok, tünetek és objektív adatok elemzése alapján hematológus feladata.
- A kezdeti beszélgetés során tisztázásra kerül a hemolitikus krízisek családi anamnézise, gyakorisága és lefolyásának súlyossága.
- A vizsgálat során a bőr, a sclera és a látható nyálkahártyák színét értékelik, a has tapintásával megállapítják a máj és a lép méretét.
- Lépgyulladás és a máj és a lép ultrahangja igazolja.
Milyen vizsgálatokat kell elvégezni?
- Általános vérvizsgálat
- Teljes bilirubin a vérben
- Hemoglobin
- vörös vérsejtek
A hemolitikus anémia átfogó diagnózisa magában foglalja az érintett szervezet alábbi vizsgálatait:
- anamnézis adatok gyűjtése, klinikai beteg panaszainak vizsgálata;
- vérvizsgálat a vörösvértestek és a hemoglobin koncentrációjának meghatározására;
- a nem konjugált bilirubin meghatározása;
- Coombs-teszt, különösen akkor, ha egészséges vörösvértesteket tartalmazó vérátömlesztésre van szüksége;
- csontvelő-punkció;
- a szérum vas szintjének meghatározása laboratóriumi módszerrel;
- A hasi szervek ultrahangja;
- a vörösvértestek alakjának vizsgálata.
Hemolitikus anémia kezelése
A hemolitikus anémia különböző formáinak megvannak a saját jellemzői és a kezelés módja.
A patológiai kezelési terv általában a következő tevékenységeket tartalmazza:
- B12-vitamint és folsavat tartalmazó gyógyszerek kijelölése;
- mosott eritrociták hemotranszfúziója. Ezt a kezelési módszert akkor alkalmazzák, ha a vörösvértestek koncentrációja kritikus szintre csökken;
- plazma és humán immunglobulin transzfúziója;
- megszüntetésére kellemetlen tünetek valamint a máj és a lép méretének normalizálása, glükokortikoid hormonok alkalmazása javasolt. Adagolási adatok gyógyszerek csak orvost ír fel a beteg általános állapota, valamint betegsége súlyossága alapján;
- autoimmun hemolitikus anémia esetén a kezelési tervet citosztatikumokkal egészítik ki; néha az orvosok sebészeti módszereket alkalmaznak a betegség kezelésére. A leggyakoribb a splenectomia.
A prognózis a betegség okától és lefolyásának súlyosságától függ.
Bármilyen hemolitikus anémia, amely ellen a harcot nem időben kezdték meg, nehéz probléma. Elfogadhatatlan, hogy egyedül próbáljon megbirkózni vele. Kezelésének átfogónak kell lennie, és kizárólag szakképzett szakember írja elő a beteg alapos vizsgálata alapján.
Megelőzés
A hemolitikus anémia megelőzése elsődleges és másodlagos.
- Az elsődleges megelőzés magában foglalja a hemolitikus anémia előfordulásának megelőzését célzó intézkedéseket;
- Másodlagos - a már meglévő betegség klinikai megnyilvánulásainak csökkenése.
A vérszegénység kialakulásának megelőzésének egyetlen lehetséges módja az egészséges életmódéletet, időben történő kezelést és egyéb betegségek megelőzését.
 Anémia- ez a szervezet kóros állapota, amelyet a vörösvértestek és a hemoglobin számának csökkenése jellemez a vér egységében.
Anémia- ez a szervezet kóros állapota, amelyet a vörösvértestek és a hemoglobin számának csökkenése jellemez a vér egységében. Az eritrociták a vörös csontvelőben fehérjefrakciókból és nem fehérjekomponensekből képződnek az eritropoetin (a vesék által szintetizálva) hatására. Az eritrociták három napig biztosítják a szállítást, elsősorban az oxigén és szén-dioxid, valamint a sejtekből és szövetekből származó tápanyagok és anyagcsere termékek. Az eritrocita élettartama százhúsz nap, utána elpusztul. A lépben felhalmozódnak a régi eritrociták, ahol a nem fehérjefrakciók hasznosulnak, és a fehérje bejut a vörös csontvelőbe, részt vesz az új eritrociták szintézisében.
Az eritrocita teljes üregét fehérje, hemoglobin tölti ki, amely vasat is tartalmaz. A hemoglobin adja a vörösvérsejtek vörös színét, valamint segíti az oxigén- és szén-dioxid szállítását. Munkája a tüdőben kezdődik, ahová a vörösvérsejtek a vérárammal együtt bejutnak. A hemoglobinmolekulák megkötik az oxigént, majd az oxigénnel dúsított eritrociták először nagy ereken, majd kis kapillárisokon keresztül jutnak el az egyes szervekbe, biztosítva a sejtek és szövetek számára az élethez és a normál aktivitáshoz szükséges oxigént.
A vérszegénység gyengíti a szervezet gázcsere-képességét, a vörösvértestek számának csökkenése miatt az oxigén és a szén-dioxid szállítása megzavarodik. Ennek eredményeként egy személy anémia olyan jeleit tapasztalhatja, mint az állandó fáradtság érzése, az erő elvesztése, az álmosság, valamint a fokozott ingerlékenység.
A vérszegénység az alapbetegség megnyilvánulása, és nem független diagnózis. Számos betegség, köztük a fertőző betegségek, a jó- vagy rosszindulatú daganatok összefüggésbe hozhatók a vérszegénységgel. Éppen ezért a vérszegénység fontos tünet, amely szükséges kutatást igényel a kialakulásához vezető ok azonosításához.
A szöveti hipoxia következtében kialakuló vérszegénység súlyos formái olyan súlyos szövődményekhez vezethetnek, mint sokkos állapotok (például vérzéses sokk), hipotenzió, koszorúér- vagy tüdőelégtelenség.
Anémia osztályozása
 Az anémiákat osztályozzák:
Az anémiákat osztályozzák:
- a fejlődés mechanizmusa szerint;
- súlyosság szerint;
- színjelzővel;
- morfológiai alapon;
- a csontvelő regenerációs képességéről.
Osztályozás | Leírás | Fajták |
A fejlődési mechanizmus szerint | A patogenezis szerint vérszegénység alakulhat ki vérveszteség, a vörösvértestek képződésének károsodása, vagy azok kifejezett pusztulása miatt. | A fejlődési mechanizmus szerint a következők vannak:
|
Súlyosság szerint | A hemoglobinszint csökkenésétől függően a vérszegénységnek három súlyossági foka van. Normális esetben a férfiak hemoglobinszintje 130-160 g / l, a nőknél pedig 120-140 g / l. | A vérszegénységnek a következő súlyossági fokozatai vannak:
|
Színindex szerint | A színjelző a vörösvértestek hemoglobinnal való telítettségének mértéke. A vérvizsgálat eredményei alapján számítják ki az alábbiak szerint. A hármast meg kell szorozni a hemoglobinindexszel, és el kell osztani a vörösvértest-indexszel ( a vessző törlődik). | A vérszegénység osztályozása színindex szerint:
|
Morfológiai jellemzők szerint | Vérszegénység esetén a vérvizsgálat során különböző méretű vörösvérsejtek figyelhetők meg. Normális esetben az eritrociták átmérőjének 7,2-8,0 mikronnak kell lennie. mikrométer). Kisebb vörösvértestek ( mikrocitózis) címen figyelhető meg vashiányos vérszegénység. normál méret poszthemorrhagiás vérszegénységben lehet jelen. Nagyobb méret ( makrocitózis), viszont a B12-vitamin vagy a folsav hiányával összefüggő vérszegénységre utalhat. | A vérszegénység osztályozása morfológiai jellemzők szerint:
|
A csontvelő regenerációs képessége szerint | Mivel a vörösvértestek képződése a vörös csontvelőben történik, a csontvelő regenerációjának fő jele a retikulociták szintjének emelkedése. eritrocita prekurzorok) vérben. Szintjük azt is jelzi, hogy milyen aktívan megy végbe a vörösvértestek képződése ( erythropoiesis). Normális esetben az emberi vérben a retikulociták száma nem haladhatja meg az összes vörösvértest 1,2% -át. | A csontvelő regenerációs képessége szerint a következő formákat különböztetjük meg:
|
A vérszegénység okai
 Három fő oka van a vérszegénység kialakulásának:
Három fő oka van a vérszegénység kialakulásának:
- vérveszteség (akut vagy krónikus vérzés);
- a vörösvértestek fokozott pusztulása (hemolízis);
- csökkent vörösvértest-termelés.
A vérszegénység kialakulását befolyásoló tényezők | Okoz |
genetikai tényező |
|
Táplálkozási tényező |
|
fizikai tényező | |
Krónikus betegségek és neoplazmák |
|
fertőző faktor |
|
Peszticidek és gyógyszerek |
|
Vashiányos vérszegénység
 A vashiányos vérszegénység hipokróm anémia, amelyet a szervezet vasszintjének csökkenése jellemez.
A vashiányos vérszegénység hipokróm anémia, amelyet a szervezet vasszintjének csökkenése jellemez. A vashiányos vérszegénységet a vörösvértestek, a hemoglobin és a színindex csökkenése jellemzi.
A vas a szervezet számos anyagcsere-folyamatában részt vevő létfontosságú elem. Egy hetven kilogramm súlyú embernél a szervezet vastartaléka körülbelül négy gramm. Ezt a mennyiséget úgy tartják fenn, hogy egyensúlyt tartunk a szervezet rendszeres vasvesztesége és a vas bevitele között. Az egyensúly fenntartására napi szükséglet vas 20-25 mg. A szervezetbe jutó vas nagy részét szükségleteinek kielégítésére fordítják, a többi ferritin vagy hemosziderin formájában rakódik le, és szükség esetén elfogy.
A vashiányos vérszegénység okai
Okoz | Leírás |
A vas bevitelének megsértése a szervezetben |
|
A vas felszívódásának károsodása | A vas felszívódása a gyomornyálkahártya szintjén történik, ezért olyan gyomorbetegségek, mint a gastritis, peptikus fekély vagy a gyomor reszekciója a vas felszívódásának károsodásához vezetnek. |
A szervezet megnövekedett vasigénye |
|
A vas elvesztése a szervezetből |
|
A vashiányos vérszegénység tünetei
A vashiányos vérszegénység klinikai képe két szindróma kialakulásán alapul egy betegben:- anémiás szindróma;
- szideropeniás szindróma.
- súlyos általános gyengeség;
- fokozott fáradtság;
- Figyelem hiány;
- rossz közérzet;
- álmosság;
- fekete széklet (gasztrointesztinális vérzéssel);
- szívverés;
- ízelváltozások (például a betegek krétát, nyers húst esznek);
- a szaglás torzulása (például a betegek acetont, benzint, festékeket szippantanak);
- törékeny, fénytelen, töredezett hajvégek;
- fehér foltok jelennek meg a körmökön;
- a bőr sápadt, a bőr pelyhes;
- cheilitis (harapás) jelenhet meg a száj sarkában.
A vashiányos vérszegénység diagnosztizálása
A fizikális vizsgálat során a páciensnek:- repedések a száj sarkában;
- "fényes" nyelv;
- súlyos esetekben a lép méretének növekedése.
- mikrocitózis (kis eritrociták);
- az eritrociták hipokrómiája (az eritrociták gyenge színe);
- poikilocytosis (különböző formájú eritrociták).
- a ferritin szintjének csökkenése;
- a szérum vas csökkent;
- a szérum vasmegkötő képessége megnő.
A vérszegénység kialakulásához vezető ok azonosításához a következő műszeres vizsgálatokat lehet előírni a betegnek:
- fibrogastroduodenoszkópia (a nyelőcső, a gyomor és a nyombél vizsgálatára);
- Ultrahang (vese, máj, női nemi szervek vizsgálatára);
- kolonoszkópia (a vastagbél vizsgálata);
- számítógépes tomográfia (például a tüdő, a vesék vizsgálatára);
- A fény röntgensugarai.
Vashiányos vérszegénység kezelése
Táplálkozás vérszegénység eseténA táplálkozásban a vas a következőkre oszlik:
- hem, amely állati eredetű termékekkel kerül a szervezetbe;
- nem hem, amely táplálékkal kerül a szervezetbe növényi eredetű.
Étel | Terméknevek | |
Étel |
|
|
|
|
|
Fogyókúra közben növelni kell a C-vitamint tartalmazó élelmiszerek, valamint a húsfehérje bevitelét (növelik a vas felszívódását a szervezetben), valamint csökkenteni kell a tojás, a só, a koffein és a kalcium bevitelét (csökkentik a vas felszívódását ).
Orvosi kezelés
A vashiányos vérszegénység kezelésében a betegnek az étrenddel párhuzamosan vaspótlást is felírnak. Ezeket a gyógyszereket a szervezet vashiányának kompenzálására tervezték. Kapszulák, drazsék, injekciók, szirupok és tabletták formájában kaphatók.
A dózist és a kezelés időtartamát egyénileg választják ki a következő mutatók függvényében:
- a beteg életkora;
- a betegség súlyossága;
- a vashiányos vérszegénység okai;
- az elemzések eredményei alapján.
A vaskészítményeket injekció formájában (intramuszkuláris vagy intravénás) a következő esetekben alkalmazzák:
- súlyos vérszegénység esetén;
- ha a vérszegénység a vas adag tabletta, kapszula vagy szirup formájában történő bevétele ellenére előrehalad;
- ha a betegnek gyomor-bélrendszeri betegségei vannak (például gyomor- és nyombélfekély, colitis ulcerosa, Crohn-betegség), mivel a vaspótlás súlyosbíthatja a meglévő betegséget;
- előtt sebészeti beavatkozások a test vassal történő gyorsított telítődése céljából;
- ha a beteg szájon át szedhető vaskészítményekre érzékeny.
Sebészeti beavatkozást végeznek, ha a betegnek akut vagy krónikus vérzése van. Így például gyomor-bélrendszeri vérzés esetén a fibrogastroduodenoscopia vagy a kolonoszkópia használható a vérzés helyének azonosítására, majd megállítására (például vérző polipot távolítanak el, gyomor- és nyombélfekélyt koagulálnak). Nál nél méhvérzés, valamint a ben elhelyezkedő szervek vérzése hasi üreg, laparoszkópia alkalmazható.
Szükség esetén a páciens vörösvértest-transzfúziót rendelhet a keringő vér mennyiségének pótlására.
B12 - hiányos vérszegénység
 Ezt a vérszegénységet a B12-vitamin (és esetleg a folsav) hiánya okozza. Megaloblasztos típusú (megaloblasztok megnövekedett száma, eritrocita progenitor sejtek) jellemzi a vérképzést, és hiperkróm vérszegénységet jelent.
Ezt a vérszegénységet a B12-vitamin (és esetleg a folsav) hiánya okozza. Megaloblasztos típusú (megaloblasztok megnövekedett száma, eritrocita progenitor sejtek) jellemzi a vérképzést, és hiperkróm vérszegénységet jelent. Normális esetben a B12-vitamin étellel kerül a szervezetbe. A gyomor szintjén a B12 a benne termelődő fehérjéhez, a gasztromukoproteinhez (Castle intrinsic faktor) kötődik. Ez a fehérje megvédi a szervezetbe került vitamint a bél mikroflóra negatív hatásaitól, és elősegíti a felszívódását is.
A gasztromukoprotein és a B12-vitamin komplexe eléri a disztális szakaszt (alsó szakaszt) vékonybél ahol ennek a komplexnek a bomlása megtörténik, a B12-vitamin felszívódása a bélnyálkahártyába és további bejutása a vérbe.
A véráramból ezt a vitamintérkezik:
- a vörös csontvelőben, hogy részt vegyen a vörösvértestek szintézisében;
- a májban, ahol lerakódik;
- a központi idegrendszerbe a mielinhüvely szintéziséhez (a neuronok axonjait fedi le).
A B12-hiányos vérszegénység okai
A B12-hiányos vérszegénység kialakulásának okai a következők:- a B12-vitamin elégtelen bevitele étkezés közben;
- a Castle belső faktor szintézisének megsértése pl. atrófiás gyomorhurut, gyomor reszekciója, gyomorrák;
- bélkárosodás, például dysbiosis, helminthiasis, bélfertőzések;
- a szervezet megnövekedett B12-vitamin-szükséglete (gyors növekedés, aktív sportolás, többes terhesség);
- a vitamin lerakódásának megsértése a májcirrózis miatt.
A B12-hiányos vérszegénység tünetei
A B12 és folsavhiányos vérszegénység klinikai képe a következő szindrómák kialakulásán alapul a betegben:- anémiás szindróma;
- gyomor-bélrendszeri szindróma;
- neuralgikus szindróma.
A szindróma neve | Tünetek |
Anémia szindróma |
|
Gasztrointesztinális szindróma |
Ezek a tünetek a szájüreg, a gyomor és a belek nyálkahártyájának atrófiás elváltozásai miatt alakulnak ki. |
Neuralgikus szindróma |
|
A B12-hiányos vérszegénység diagnosztizálása
NÁL NÉL általános elemzés vér, a következő változások figyelhetők meg:- a vörösvértestek és a hemoglobin szintjének csökkenése;
- hyperchromia (az eritrociták kifejezett színe);
- makrocitózis (a vörösvértestek megnövekedett mérete);
- poikilocytosis (a vörösvértestek egy másik formája);
- az eritrociták mikroszkópos vizsgálata Kebot gyűrűket és Jolly testeket tár fel;
- a retikulociták csökkentek vagy normálisak;
- a fehérvérsejtek szintjének csökkenése (leukopénia);
- megnövekedett limfociták szintje (limfocitózis);
- csökkent vérlemezkeszám (thrombocytopenia).
A vörös csontvelő szúrása a megaloblasztok növekedését mutatta ki.
A betegnek a következő műszeres vizsgálatokat lehet előírni:
- a gyomor vizsgálata (fibrogastroduodenoszkópia, biopszia);
- a bél vizsgálata (kolonoszkópia, irrigoszkópia);
- a máj ultrahangvizsgálata.
B12-hiányos vérszegénység kezelése
Minden beteg a hematológiai osztályon kerül kórházba, ahol megfelelő kezelésen vesznek részt.Táplálkozás B12-hiányos vérszegénység esetén
Diétás terápiát írnak elő, amelyben a B12-vitaminban gazdag élelmiszerek fogyasztását növelik.
A B12-vitamin napi szükséglete három mikrogramm.
Orvosi kezelés
A gyógyszeres kezelést a betegnek a következő séma szerint írják fel:
- Két héten keresztül a beteg 1000 mcg cianokobalamint kap intramuszkulárisan naponta. Két héten belül a beteg neurológiai tünetei megszűnnek.
- A következő négy-nyolc hét során a beteg napi 500 mikrogrammot kap intramuszkulárisan, hogy telítse a B12-vitamin depóját a szervezetben.
- Ezt követően a beteg egy életre megkapja intramuszkuláris injekciók hetente egyszer, 500 mcg.
A B12-hiányos vérszegénységben szenvedő beteget hematológusnak, gasztrológusnak és háziorvosnak kell egy életen át figyelnie.
folsavhiányos vérszegénység
 A folsavhiányos vérszegénység egy hiperkróm vérszegénység, amelyet a folsav hiánya jellemez a szervezetben.
A folsavhiányos vérszegénység egy hiperkróm vérszegénység, amelyet a folsav hiánya jellemez a szervezetben. A folsav (B9-vitamin) egy vízben oldódó vitamin, amelyet részben a bélsejtek termelnek, de főként kívülről kell származnia a szervezet szükségleteinek pótlásához. A folsav napi bevitele 200-400 mikrogramm.
NÁL NÉL élelmiszer termékek valamint a testsejtekben folsav folátok (poliglutamátok) formájában vannak.
A folsav fontos szerepet játszik az emberi szervezetben:
- részt vesz a szervezet fejlődésében a születés előtti időszakban (hozzájárul a kialakulásához idegvezetés szövetek, keringési rendszer magzat, megakadályozza bizonyos fejlődési rendellenességek kialakulását);
- részt vesz a gyermek növekedésében (például az első életévben, a pubertás idején);
- befolyásolja a hematopoiesis folyamatait;
- a B12-vitaminnal együtt részt vesz a DNS-szintézisben;
- megakadályozza a vérrögök képződését a szervezetben;
- javítja a szervek és szövetek regenerációs folyamatait;
- részt vesz a szövetek (például a bőr) megújulásában.
A folsavhiányos vérszegénység okai
A folsavhiányos vérszegénység kialakulásának a következő okai vannak:- a folsav elégtelen bevitele az élelmiszerekből;
- fokozott folsavvesztés a szervezetből (például májcirrózis esetén);
- a folsav károsodott felszívódása a vékonybélben (például cöliákia esetén, bizonyos gyógyszerek szedése esetén, krónikus alkoholmérgezés esetén);
- megnövekedett szervezet folsavigénye (például terhesség alatt, rosszindulatú daganatok).
A folsavhiányos vérszegénység tünetei
Folsavhiányos vérszegénység esetén a beteg anémiás szindrómában szenved (tünetek, például fokozott fáradtság, szívdobogásérzés, bőrsápadtság, csökkent teljesítmény). A neurológiai szindróma, valamint a szájüreg, a gyomor és a belek nyálkahártyájának atrófiás elváltozásai hiányoznak az ilyen típusú vérszegénységben.Ezenkívül a beteg a lép méretének növekedését tapasztalhatja.
A folsavhiányos vérszegénység diagnosztizálása
Az általános vérvizsgálat során a következő változásokat figyelik meg:- hiperkrómia;
- a vörösvértestek és a hemoglobin szintjének csökkenése;
- makrocitózis;
- leukopenia;
- thrombocytopenia.
A mielogram elvégzése során a megaloblasztok és a hiperszegmentált neutrofilek megnövekedett tartalma észlelhető.
Folsavhiányos vérszegénység kezelése
A folsavhiányos vérszegénységben a táplálkozás nagy szerepet játszik, a betegnek naponta folsavban gazdag ételeket kell fogyasztania.Meg kell jegyezni, hogy a termékek bármely kulináris feldolgozása során a folátok körülbelül ötven százalékban vagy annál nagyobb mértékben pusztulnak el. Ezért annak érdekében, hogy a szervezetet a szükséges napi árfolyamon termékek ajánlottak friss(zöldségek és gyümölcsök).
| Étel | A termékek neve | A vas mennyisége száz milligrammban |
| Állati eredetű élelmiszer |
|
|
| Növényi eredetű élelmiszerek |
|
|
A folsavhiányos vérszegénység gyógyszeres kezelése napi öt-tizenöt milligramm folsav bevételét jelenti. A szükséges adagot a kezelőorvos határozza meg, a beteg életkorától, a vérszegénység lefolyásának súlyosságától és a vizsgálatok eredményeitől függően.
A profilaktikus adag napi egy-öt milligramm vitamin bevételét foglalja magában.
aplasztikus anémia
 Az aplasztikus anémiát a csontvelő hypoplasia és pancytopenia (a vörösvérsejtek, fehérvérsejtek, limfociták és vérlemezkék számának csökkenése) jellemzi. Az aplasztikus anaemia kialakulása külső és belső tényezők hatására, valamint az őssejtekben és azok mikrokörnyezetében bekövetkező minőségi és mennyiségi változások következtében következik be.
Az aplasztikus anémiát a csontvelő hypoplasia és pancytopenia (a vörösvérsejtek, fehérvérsejtek, limfociták és vérlemezkék számának csökkenése) jellemzi. Az aplasztikus anaemia kialakulása külső és belső tényezők hatására, valamint az őssejtekben és azok mikrokörnyezetében bekövetkező minőségi és mennyiségi változások következtében következik be. Az aplasztikus anémia lehet veleszületett vagy szerzett.
Az aplasztikus anémia okai
Aplasztikus anémia alakulhat ki a következők miatt:- őssejt hiba
- a hematopoiesis (vérképzés) elnyomása;
- immunreakciók;
- a hematopoiesist stimuláló tényezők hiánya;
- nem használja a szervezet számára fontos elemek, például vas és B12-vitamin vérképző szövetét.
- örökletes faktor (például Fanconi vérszegénység, Diamond-Blackfan anémia);
- gyógyszereket(pl. nem szteroid gyulladáscsökkentők, antibiotikumok, citosztatikumok);
- vegyszerek (pl. szervetlen arzén, benzol);
- vírusfertőzések (pl. parvovírus fertőzés, humán immunhiány vírus (HIV));
- autoimmun betegségek (pl. szisztémás lupus erythematosus);
- komoly táplálkozási hiányosságok(pl. B12-vitamin, folsav).
Az aplasztikus anémia tünetei
Az aplasztikus anémia klinikai megnyilvánulásai a pancytopenia súlyosságától függenek.Aplasztikus anémia esetén a betegnek a következő tünetei vannak:
- a bőr és a nyálkahártyák sápadtsága;
- fejfájás;
- nehézlégzés;
- fokozott fáradtság;
- fogínyvérzés (a vérlemezkék szintjének csökkenése miatt);
- petechiális kiütés (kis méretű vörös foltok a bőrön), zúzódások a bőrön;
- akut vagy krónikus fertőzések (a vér leukociták szintjének csökkenése miatt);
- az oropharyngealis zóna fekélyesedése (a szájnyálkahártya, a nyelv, az orcák, az íny és a garat érintett);
- a bőr sárgasága (májkárosodás tünete).
Az aplasztikus anémia diagnózisa
Az általános vérvizsgálat során a következő változások figyelhetők meg:- a vörösvértestek számának csökkenése;
- a hemoglobinszint csökkenése;
- a leukociták és a vérlemezkék számának csökkenése;
- a retikulociták számának csökkenése.
A biokémiai vérvizsgálat során a következőket figyelik meg:
- a szérum vasszintjének növekedése;
- a transzferrin (egy vashordozó fehérje) telítése vassal 100%-kal;
- megnövekedett bilirubin;
- fokozott laktát-dehidrogenáz.
- az összes csíra (vörösvértest, granulocita, limfocita, monocita és makrofág) fejletlensége;
- a csontvelő zsírral történő helyettesítése (sárga velő).
- parenchymás szervek ultrahangvizsgálata;
- elektrokardiográfia (EKG) és echokardiográfia;
- fibrogastroduodenoszkópia;
- kolonoszkópia;
- CT vizsgálat.
Aplasztikus anémia kezelése
A megfelelő szupportív kezeléssel az aplasztikus anémiában szenvedő betegek állapota jelentősen javul.Az aplasztikus vérszegénység kezelésében a betegnek előírják:
- immunszuppresszív szerek (például ciklosporin, metotrexát);
- glükokortikoszteroidok (például metilprednizolon);
- antilimfocita és vérlemezke-ellenes immunglobulinok;
- antimetabolitok (pl. fludarabin);
- eritropoetin (serkenti a vörösvértestek és őssejtek képződését).
- csontvelő-transzplantáció (kompatibilis donortól);
- vérkomponensek (eritrociták, vérlemezkék) transzfúziója;
- plazmaferézis (mechanikus vértisztítás);
- az aszepszis és antiszepszis szabályainak betartása a fertőzés kialakulásának megelőzése érdekében.
A kezelés hatékonyságától függően az aplasztikus vérszegénységben szenvedő beteg a következőket tapasztalhatja:
- teljes remisszió (a tünetek enyhülése vagy teljes eltűnése);
- részleges remisszió;
- klinikai javulás;
- nincs hatása a kezelésnek.
A kezelés hatékonysága | Mutatók |
Teljes remisszió |
|
Részleges remisszió |
|
Klinikai javulás |
|
Nincs terápiás hatás |
|
Hemolitikus anémia
 A hemolízis a vörösvértestek idő előtti pusztulása. Hemolitikus vérszegénység akkor alakul ki, ha a csontvelő aktivitása nem képes kompenzálni a vörösvértestek elvesztését. A vérszegénység súlyossága attól függ, hogy a vörösvértestek hemolízise fokozatosan vagy hirtelen kezdődött-e. A fokozatos hemolízis tünetmentes lehet, míg a súlyos hemolízisben kialakuló vérszegénység életveszélyes lehet a beteg számára, és angina pectorist, valamint kardiopulmonális dekompenzációt okozhat.
A hemolízis a vörösvértestek idő előtti pusztulása. Hemolitikus vérszegénység akkor alakul ki, ha a csontvelő aktivitása nem képes kompenzálni a vörösvértestek elvesztését. A vérszegénység súlyossága attól függ, hogy a vörösvértestek hemolízise fokozatosan vagy hirtelen kezdődött-e. A fokozatos hemolízis tünetmentes lehet, míg a súlyos hemolízisben kialakuló vérszegénység életveszélyes lehet a beteg számára, és angina pectorist, valamint kardiopulmonális dekompenzációt okozhat. A hemolitikus vérszegénység kialakulhat örökletes vagy szerzett betegségek miatt.
A lokalizáció szerint a hemolízis lehet:
- intracelluláris (például autoimmun hemolitikus anémia);
- intravascularis (pl. inkompatibilis vér transzfúziója, disszeminált intravaszkuláris koaguláció).
A hemolitikus anémia okai
A vörösvértestek idő előtti pusztulását a következő okok okozhatják:- az eritrociták belső membránhibái;
- a hemoglobin fehérje szerkezetének és szintézisének hibái;
- az eritrociták enzimatikus hibái;
- hipersplenomegalia (a máj és a lép megnagyobbodása).
A következő örökletes hemolitikus anémiák vannak:
- enzimopathiák (vérszegénység, amelyben enzimhiány van, glükóz-6-foszfát-dehidrogenáz hiánya);
- örökletes szferocitózis vagy Minkowski-Choffard-kór (szabálytalan gömb alakú eritrociták);
- talaszémia (a normál hemoglobin szerkezetének részét képező polipeptidláncok szintézisének megsértése);
- sarlósejtes vérszegénység (a hemoglobin szerkezetének megváltozása ahhoz a tényhez vezet, hogy a vörösvérsejtek sarló alakot vesznek fel).
Az immunrendszeri betegségekre jellemző az autoimmun hemolitikus vérszegénység.
A nem immunrendszeri rendellenességeket a következők okozhatják:
- peszticidek (például peszticidek, benzol);
- gyógyszerek (például vírusellenes szerek, antibiotikumok);
- fizikai sérülés;
- fertőzések (pl. malária).
- hibás mesterséges szívbillentyű;
- disszeminált intravaszkuláris koaguláció;
- hemolitikus urémiás szindróma;
A hemolitikus anémia tünetei
A hemolitikus anémia tünetei és megnyilvánulásai változatosak, és függenek a vérszegénység típusától, a kompenzáció mértékétől, valamint attól is, hogy a beteg milyen kezelésben részesült.Meg kell jegyezni, hogy a hemolitikus anaemia tünetmentes lehet, és a rutin laboratóriumi vizsgálatok során véletlenül is kimutatható hemolízis.
A hemolitikus anémia tünetei a következők:
- a bőr és a nyálkahártyák sápadtsága;
- a körmök törékenysége;
- tachycardia;
- fokozott légúti mozgások;
- a vérnyomás csökkentése;
- a bőr sárgasága (a bilirubinszint emelkedése miatt);
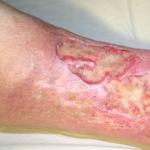
- fekélyek jelenhetnek meg a lábakon;
- bőr hiperpigmentáció;
- gyomor-bélrendszeri tünetek (pl. hasi fájdalom, székletzavar, hányinger).
Hosszan tartó hemolízis vezethet a fejlődéshez epekő a bilirubin anyagcsere zavara miatt. Ugyanakkor a betegek hasi fájdalomra és bronzos bőrszínre panaszkodhatnak.
A hemolitikus anémia diagnózisa
A vér általános elemzése során megfigyelhető:- a hemoglobinszint csökkenése;
- a vörösvértestek szintjének csökkenése;
- a retikulociták számának növekedése.
A biokémiai vérvizsgálat során a bilirubin szintje emelkedik, valamint hemoglobinémia (a szabad hemoglobin növekedése a vérplazmában).
Azoknál a gyermekeknél, akiknek édesanyja a terhesség alatt vérszegénységben szenvedett, szintén gyakran az első életévben vashiányt észlelnek.
A vérszegénység tünetei gyakran a következők:
- fáradtság érzése;
- alvászavar;
- szédülés;
- hányinger;
- nehézlégzés;
- gyengeség;
- a körmök és a haj törékenysége, valamint hajhullás;
- a bőr sápadtsága és szárazsága;
- az ízlelés (például a kréta, nyers hús evésének vágya) és a szaglás (a szúrós szagú folyadékok szippantásának vágya) torzulása.
Figyelembe kell venni, hogy a vérszegénység enyhe formája semmilyen módon nem nyilvánulhat meg, ezért nagyon fontos, hogy rendszeresen végezzen vérvizsgálatot a vörösvértestek, a hemoglobin és a ferritin szintjének meghatározására a vérben.
Terhesség alatt a hemoglobin normája 110 g / l és magasabb. A normál alá esést anémia jelének tekintik.
A diéta fontos szerepet játszik a vérszegénység kezelésében. A vas sokkal rosszabbul szívódik fel a zöldségekből és gyümölcsökből, mint azokból húskészítmények. Ezért a terhes nők étrendjének húsban (például marhahúsban, májban, nyúlhúsban) és halban gazdagnak kell lennie.
A napi vasszükséglet:
- a terhesség első trimeszterében - 15-18 mg;
- a terhesség második trimeszterében - 20-30 mg;
- a terhesség harmadik trimeszterében - 33-35 mg.
A gyógyszer neve | Alkalmazási mód |
|
Sorbifer | Vas-szulfát és C-vitamin. | A vérszegénység kialakulásának megelőző intézkedéseként napi egy tablettát kell bevenni. Val vel terápiás céllal naponta két tablettát kell bevenni reggel és este. |
Maltofer | vas-hidroxid. | A vashiányos vérszegénység kezelésében két-három tablettát kell bevenni. 200-300 mg) naponta. Val vel megelőző cél a gyógyszert egy tablettában kell bevenni ( 100 mg) egy napon belül. |
Ferretab | Vas-fumarát és folsav. | Napi egy tablettát kell bevenni, ha indokolt, az adag napi két-három tablettára emelhető. |
Tardyferon | vas-szulfát. | Profilaktikus célból vegye be a gyógyszert a terhesség negyedik hónapjától, naponta egy tablettát vagy minden második napon. Terápiás célokra vegyen be két tablettát naponta, reggel és este. |
A vason kívül ezek a készítmények aszkorbin- vagy folsavat, valamint ciszteint is tartalmazhatnak, mivel hozzájárulnak a vas jobb felszívódásához a szervezetben. Használat előtt konzultálnia kell egy szakemberrel.
A hemolitikus anaemia meglehetősen ritka vérbetegség, amelyet a vörösvértestek (eritrociták) életciklusának lerövidülése jellemez. Normális esetben egy eritrocita átlagosan 3-4 hónapig él, de vérszegénység esetén ez az időszak két hétre csökken. Minden nap a vörösvértestek egy bizonyos részét újak váltják fel, amelyeket a vörös csontvelő termel.
Ha a vörösvértestek élettartama lerövidül, akkor a cseresejteknek egyszerűen nem lesz idejük érni. Emiatt koncentrációjuk a perifériás vérben jelentősen csökken.
Fajták
Mindenki meglévő fajták A hemolitikus anémiákat két nagy csoportra osztják:
- örökletes;
- szerzett.
örökletes formák
- nem szferocitás hemolitikus anémia. Ebben az esetben a pusztulás oka az életciklusukért felelős enzimek hibás aktivitása;
- mikroszferocitás hemolitikus anémia. Az ilyen patológia kialakulásának oka a mutált gének átvitele, amelynek fő feladata a vörösvértestek falát alkotó fehérjemolekulák szintetizálása. A mikroszferocitás hemolitikus anémia progressziója esetén a vörösvértestek szerkezete, aktivitása, valamint a pusztítással szembeni ellenállás jelentősen csökken;
- sarlósejtes. Az ilyen örökletes betegség megjelenésének oka egy génmutáció, amelynek fő feladata az aminosavak szekvenciájának kódolása a hemoglobin termelésében. A betegség jellegzetes vonása az eritrocita deformációja sarló formájában. Az érintett sejtek már nem tudják teljesen megváltoztatni alakjukat, miközben áthaladnak az ereken, ezért fokozott pusztulásuk következik be;
- talaszémia. A hemolitikus anémiák ezen csoportja a hemoglobin-termelési folyamat megsértése miatt következik be.
Megszerzett űrlapok
- autoimmun hemolitikus anémia. A vörösvértestek hemolízise a membránjukon felhalmozódó antitestek képződése miatt következik be. Ennek eredményeként az ilyen vörösvérsejtek markánssá válnak, és a makrofágok kezdik idegen ágensként érzékelni őket. Autoimmun szerzett hemolitikus anémia esetén az emberi immunrendszer maga pusztítja el a vörösvértesteket;
- vérszegénység, amely Rhesus konfliktussal és újszülöttek hemolitikus betegségével fordul elő. A progresszió oka a nő és magzata vérének Rh-összeférhetetlensége. A kismama szervezetében fokozatosan elkezdenek kialakulni a magzat vörösvérsejtjei ellen antitestek, amelyek Rh antigént tartalmaznak. Ennek eredményeként immunkomplexek képződnek, amelyek az eritrocita sejtek pusztulásához vezetnek;
- traumás hemolitikus anémia. A progresszió okai - erek, vaszkuláris protézisek jelenléte, változások a kapillárisok szerkezetében;
- az eritrociták hemolízise, amely endogén és exogén tényezők hatására halad előre;
- akut paroxizmális éjszakai hemoglobulinémia.
Etiológia
Etiológiai tényezők, amelyek provokálják az autoimmun, sarlósejtes és más típusú hemolitikus anémia progresszióját gyermekeknél és felnőtteknél:
- különféle fajták;
- autoimmun betegség;
- különböző súlyosságú sérülések;
- korábban átvitt fertőző természetű patológiák;
- termikus és kémiai égések;
- sebészeti beavatkozások;
- fertőző betegségek ();
- a létfontosságú szervek amiloidózisa;
- hosszan tartó érintkezés mérgező anyagokkal;
- a szintetikus gyógyszerek bizonyos csoportjainak hosszú távú használata;
- inkompatibilis vér transzfúziója az Rh-faktor szerint;
- Rhesus konfliktus a gyermekvállalás során;
- bakteriális és így tovább.
Tünetek
A hemolitikus anémiák (sarló alakú, autoimmun, nem szferocita és mások) esetén a következő tünetek jellemzőek:
- hipertermia szindróma. Leggyakrabban ez a tünet a hemolitikus anémia progressziójával nyilvánul meg gyermekeknél. A hőmérsékletjelzők 38 fokra emelkednek;
- szindróma. A bőr válik sárga árnyalat de nincs erős viszketés. jellegzetes tünet- a vizelet színének megváltozása. Sötét lesz, és húslepedékhez hasonlít. Az ürülék nem változtatja meg a színét;
- megnagyobbodott máj és lép szindróma ();
- szindróma. A bőr és a nyálkahártya elsápad. Megjelennek a hipoxia tünetei - légszomj, gyengeség, fejfájás, szédülés stb.
A kóros állapot további tünetei:
- fájdalom szindróma a vesék vetületének helyén;
- fájdalom a hasban;
- fájdalom a szegycsontban;
- székletcsere.

Diagnosztika
Ha olyan tünetek jelennek meg, amelyek a betegség progresszióját jelzik, a diagnózis és a pontos diagnózis érdekében orvosi intézményt kell felkeresni. A hemolitikus anémia kimutatásának leginformatívabb módszere az. Segítségével az orvos tisztázni tudja a vörösvértestek teljes számát, minőségét. A vérvizsgálat kimutathatja:
- gyorsulás ;
- a koncentráció csökkenése;
- deformált eritrociták jelenléte;
- a vörösvértestek teljes számának csökkenése;
- koncentráció növekedése.
További diagnosztikai módszerek:
- a vörös csontvelő szúrása.
Kezelés
A hemolitikus anémia kezelését csak magasan képzett szakember végezheti. A helyzet az, hogy az ilyen típusú vérszegénységet a legnehezebb kezelni, mivel nem mindig lehet megszüntetni a hemolízist kiváltó mechanizmust.
A patológiai kezelési terv általában a következő tevékenységeket tartalmazza:
- B12-vitamint és folsavat tartalmazó gyógyszerek kijelölése;
- mosott eritrociták hemotranszfúziója. Ezt a kezelési módszert akkor alkalmazzák, ha a vörösvértestek koncentrációja kritikus szintre csökken;
- plazma és humán immunglobulin transzfúziója;
- a kellemetlen tünetek kiküszöbölésére és a máj és a lép méretének normalizálására glükokortikoid hormonok alkalmazása javasolt. Ezeknek a gyógyszereknek az adagolását csak orvos írja elő a beteg általános állapota, valamint a betegség súlyossága alapján;
- autoimmun hemolitikus anémia esetén a kezelési tervet citosztatikumokkal egészítik ki;
- néha az orvosok sebészeti módszereket alkalmaznak a betegség kezelésére. A leggyakoribb a splenectomia.
A patológia kezelését csak álló körülmények között végezzük, így az orvosok folyamatosan figyelemmel kísérhetik általános állapot beteget, és megakadályozza veszélyes szövődményeinek előrehaladását.
Megelőzés
A betegség minden megelőző intézkedése elsődleges és másodlagosra oszlik. Az elsődleges prevenciós intézkedések elsősorban a hemolitikus anémia progressziójának megelőzésére irányulnak. A másodlagos megelőzés olyan intézkedéseket tartalmaz, amelyek segítenek csökkenteni a már előrehaladó patológia tüneteinek megnyilvánulását.
Az autoimmun vérszegénység elsődleges megelőzése:
- kerülje a kapcsolódó fertőzéseket;
- ne tartózkodjon olyan helyeken, ahol magas a levegőben lévő mérgező anyagok, valamint nehézfémsók;
- a fertőző betegségek időben történő kezelése.
G-6-PDG hiány esetén a következő gyógyszercsoportok nem alkalmazhatók, mivel hemolízist váltanak ki:
- szulfonamidok;
- malária elleni gyógyszerek;
- tuberkulózis elleni gyógyszerek;
- fájdalomcsillapítók;
- lázcsillapító;
- antibakteriális gyógyszerek;
- más csoportokból származó gyógyszerek - aszkorbinsav, metilénkék stb.
A betegség másodlagos megelőzése a fertőző patológiák időben történő és teljes kezeléséből áll, amelyek a hemolitikus anémia súlyosbodását okozhatják. Ebből a célból javasolt a szakemberek rendszeres megelőző vizsgálata, valamint az összes szükséges vizsgálat elvégzése.
Orvosi szempontból minden helyes a cikkben?
Csak akkor válaszoljon, ha bizonyított orvosi ismeretekkel rendelkezik
 Vérszegénység (vérszegénység)- ez egy kóros állapot, amelyet a vér egységnyi térfogatára jutó hemoglobin-tartalom csökkenése jellemez, általában az eritrociták számának egyidejű csökkenésével a szövetek oxigénszükségletének kielégítéséhez szükséges fiziológiás szinthez képest. Az ilyen állapot, mint a vérszegénység, megfejti magát - kevés a vér.
Vérszegénység (vérszegénység)- ez egy kóros állapot, amelyet a vér egységnyi térfogatára jutó hemoglobin-tartalom csökkenése jellemez, általában az eritrociták számának egyidejű csökkenésével a szövetek oxigénszükségletének kielégítéséhez szükséges fiziológiás szinthez képest. Az ilyen állapot, mint a vérszegénység, megfejti magát - kevés a vér. A vér pedig a következő részekből áll:
- folyékony rész - plazma;
- alakú elemek.
- víz (80%-ot foglal el);
- fehérjék;
- zsírok;
- szénhidrátok;
- biológiailag aktív anyagok.
- eritrociták;
Kevesebb leukocita van a vérben, van sejtmagjuk és nincs állandó alakjuk. A vérlemezkék vékony lemezek formájában jelennek meg. Felelősek a véralvadásért, a vérzés megállításáért.
Leginkább az eritrociták vérében. Mag nélküli, mindkét oldalán domború vörösvértestek. Az eritrociták üregét hemoglobin tölti ki, egy speciális fehérje, amely vasat tartalmaz. A hemoglobin miatt az eritrociták különféle gázok szállítását végzik, különösen az oxigén szállítását a szervekbe és szövetekbe. A hemoglobin hiánya miatt a vérben vérszegénység alakul ki, és a test tapasztal oxigén éhezés.
A vérsejtek a vörös csontvelőben termelődnek.
Hematopoietikus rendszer
A hematopoietikus rendszer központi és perifériás szervek egy csoportjából áll, amelyek felelősek az emberi test vérösszetételének állandóságáért.A hematopoietikus rendszer fő összetevői a következők:
- vörös velő;
- lép;
- A nyirokcsomók.
A csontvelő típusa, amely rostos és hematopoietikus szövetből áll. A vörös csontvelő nagyobb mértékben a medence, a szegycsont és a bordák csontjaiban található. Ezeken a helyeken vérsejtek, például eritrociták, vérlemezkék és leukociták képződnek.
Lép
A hasüregben található parenchimális szerv. A lép belső tartalma két zónára oszlik - vörös pép és fehér pép. Az érett vérsejtek felhalmozódnak a vörös pulpában, amelyek között a legtöbb vörösvértesteket alkotnak. A fehér pép áll limfoid szövet, amelyben a termelés a limfociták - a fő sejtek immunrendszer személy.
A nyirokcsomók
perifériás szervek nyirokrendszer. A nyirokcsomók limfocitákat, valamint plazmasejteket termelnek. Ez utóbbiak a fő sejtek, amelyek antitesteket termelnek emberi test. Az antitestekre viszont szükség van a különféle idegen tárgyak (például vírusok, baktériumok) azonosításához és semlegesítéséhez.
A vérszegénységnek a következő típusai vannak:
- poszthemorrhagiás vérszegénység;
- Vashiányos vérszegénység;
- folsavhiányos vérszegénység;
- B12-hiányos vérszegénység;
- dyseritropoetikus anémia;
- hipoplasztikus (aplasztikus) vérszegénység;
- hemolitikus anémia.
A vérszegénység súlyossága gyermekeknél
A vérszegénység súlyossága a hemoglobinszint csökkenésének súlyosságától függ. Enyhe súlyosság esetén a hemoglobinszint meghaladja a 90 g / l-t. Mérsékelt súlyosság esetén a hemoglobinszint 90-70 g / l tartományban van. Súlyos vérszegénység esetén a hemoglobinszint kevesebb, mint 70 g / l.
A vérszegénység okai gyermekeknél
 Különböző típusú vérszegénység létezik, amelyek három fő fejlődési mechanizmussal rendelkeznek:
Különböző típusú vérszegénység létezik, amelyek három fő fejlődési mechanizmussal rendelkeznek:
- akut vagy krónikus vérveszteség;
- a hematopoiesis megsértése (hematopoiesis);
- hemolízis (a vörösvértestek fokozott lebomlása).
| Vérvesztéssel járó anémia | ||
| A vérszegénység típusai | Leírás | Az előfordulás leggyakoribb okai |
| Poszthemorrhagiás vérszegénység | A keringő vér mennyiségének csökkenése akut vagy krónikus vérveszteség következtében. |
|
| A vérképződés zavarával járó vérszegénység | ||
| Vashiányos vérszegénység | A hemoglobin képződésének megsértése a vérszérum vashiánya miatt. |
|
| Vasban gazdag vérszegénység | A vörösvérsejtek elégtelen vastartalma a károsodott hem szintézis miatt. A hem pedig egy összetett vegyület, amely a hemoglobin molekulát alkotja. |
|
| folsavhiányos vérszegénység | A vérképzés megsértése a szervezet folsavhiánya miatt ( B9 vitamin). |
|
| B12-hiányos vérszegénység | A vérképzés megsértése a B12-vitamin hiánya miatt a szervezetben. |
|
| Dyseritropoetikus anémia
(örökletes és szerzett) | A vörösvértestek képződésének megsértése. |
|
| hipoplasztikus
(aplasztikus)anémia | A vörösvértestek elégtelen képződése a csontvelő hematopoietikus funkciójának gátlása miatt. |
|
| Fokozott vérzéssel járó vérszegénység | ||
| Hemolitikus anémia | A vörösvértestek fokozott intravaszkuláris vagy intracelluláris pusztulása. |
|
A gyermekek vérszegénységének kialakulásához hozzájáruló tényezők három csoportra oszthatók:
- Születés előtti magzati fejlődés során jelentkezik.
- Intranatális működik a magzat élete során, a vajúdás kezdetétől a gyermek születéséig.
- Születés utáni a szülés utáni időszakban figyelhető meg.
Szülés előtti tényezők
Normális esetben az intrauterin szakaszban a terhes nő aktívan átadja a vasat a magzatnak. Erre azért van szükség, hogy a megszületett gyermeknek először legyen készlete. ezt a nyomelemet. A terhesség alatt a nőkben kialakuló kóros folyamatok miatt a vas lerakódásának folyamata megszakad a magzat testében. Végül egy ilyen gyermeknél vérszegénység alakul ki.A gyermekek vérszegénységének antenatális tényezői leggyakrabban a következők a következő betegségekés kóros folyamatok terhes nőben fejlődik ki:
- krónikus hepatitis;
- magzati placenta elégtelenség;
- a placenta idő előtti leválása;
- vérzés;
- anémia;
- koraszülés;
- többes terhesség;
- súlyos toxikózis.
Intranatális tényezők
Általában ezek jelentős vérveszteségek a szülés során a következő okok miatt:- a placenta idő előtti leválása;
- vérzés a köldökzsinórból a nem megfelelő feldolgozás miatt;
- korai vagy késői kötéllekötés;
- traumás szülészeti eszközök használata.
Szülés utáni tényezők
Szülés utáni tényezők | Okoz |
VVT károsodás |
|
Vérveszteség |
|
Felszívódási zavar és a vas anyagcserét |
|
Fokozott vasveszteség a bőr hámján keresztül |
|
A születés utáni tényezők közé tartoznak az olyan betegségek is, mint:
- bakteriális endocarditis;
- tuberkulózis;
- szisztémás lupus erythematosus;
- leukémia.
A vérszegénység tünetei gyermekeknél
 A gyermekek vérszegénységének gyakori tünetei a következők:
A gyermekek vérszegénységének gyakori tünetei a következők:
- a bőr és a nyálkahártyák sápadtsága;
- kifejezett fáradtság;
- pszichológiai labilitás;
- félénkség;
- fokozott idegesség;
- motiválatlan subfebrilis állapot (a hőmérséklet emelkedése 37-ről 38 Celsius fokra);
- szelektív étvágy;
- a kezek és lábak hidegsége;
- bőr viszketés;
- csökkent izomtónus;
- éjszakai vizelet inkontinencia.
- fogak elváltozásai (szuvasodás);
- hajváltozás (ritkulás, hajhullás, szakasz);
- bőrelváltozások (szárazság, repedések, szögletes szájgyulladás);
- a szem megváltozása (a sclera kékes árnyalata);
- a körmök megváltozása (görbület, törékenység, keresztirányú csíkozás).
Rendszer neve | Patológiás elváltozások |
Az immunrendszer |
|
A szív- és érrendszer |
|
Emésztőrendszer |
|
Idegrendszer |
|
Vashiányos vérszegénység gyermekeknél
 Leggyakrabban (az esetek több mint nyolcvan százalékában) a gyermekek vérszegénysége a szervezet vashiánya miatt fordul elő. Az ilyen típusú vérszegénységet vashiánynak nevezik.
Leggyakrabban (az esetek több mint nyolcvan százalékában) a gyermekek vérszegénysége a szervezet vashiánya miatt fordul elő. Az ilyen típusú vérszegénységet vashiánynak nevezik. Alapján Világszervezet A vashiányos vérszegénység egészségügyi prevalenciája Oroszországban és a fejlett európai országokban ötven százalékos.
A vas az a legfontosabb nyomelem. Normális esetben az emberi test körülbelül négy gramm vasat tartalmaz. A teljes mennyiség körülbelül 75%-a az eritrociták hemoglobinjának része. A vas körülbelül 20%-a a csontvelőben, a májban és a makrofágokban található, ami tartalék tartalékot jelent. A mioglobin (oxigénkötő fehérje) 4% vasat tartalmaz. Az enzimatikus szerkezetekben - körülbelül 1%.
Az emberi szervezetben a vas a következő funkciókat látja el:
- oxigént és szén-dioxidot szállít;
- részt vesz a hematopoiesis folyamataiban;
- részt vesz a mioglobin és a hemoglobin képződésében;
- egy szerves része sok enzim;
- jelentős szerepet játszik a test növekedési folyamatában;
- szabályozza az immunitást.
A vas felszívódásának (abszorpciójának) mértéke a következő tényezőktől függ:
- az elfogyasztott élelmiszerben lévő vas mennyisége;
- biohasznosulás (emészthetőség);
- a gyomor-bél traktus állapota.
A vashiányos vérszegénység okai gyermekeknél
Gyakori vashiány gyermekkor a gyermek gyors növekedése miatt. Ebben az időszakban a baba testében megnő a vér mennyisége, és intenzív anyagcsere történik. Ezzel párhuzamosan megnő a vasigény, és korlátozott a beáramlása.A vashiányos vérszegénység leggyakoribb okai a következők:
- vashiány jelenléte az anyában a terhesség alatt;
- elégtelen vasbevitel a szervezetben étellel;
- fokozott vasszükséglet a szervezetben;
- a fiziológiásnál nagyobb vasveszteség;
- olyan élelmiszerek használata, amelyek gátolják a vas felszívódását;
- a gyomor-bél traktus betegségei (például gyomorhurut, Crohn-betegség, cöliákia);
- a vasszállítás megsértése;
- veleszületett rendellenességek.
A vashiányos vérszegénység okai | Leírás |
Anya vashiánya terhesség alatt | Az anya terhesség alatti vashiánya a magzati fejlődés során a vasraktárban lévő vasraktárak elégtelen felhalmozódásához vezet. Ennek az elemnek a hiánya egy terhes nőben előfordulhat alultápláltság (pl vegetáriánus étrend), többes terhesség, valamint a terhesség bonyolult lefolyása miatt. A terhesség alatti szövődmények a következők:
|
Elegendő vasbevitel a szervezetben étellel | A táplálkozási vashiány az gyakori ok vashiányos vérszegénység kialakulása gyermekben. A legtöbb esetben olyan újszülötteknél alakul ki, akiket lombikból táplálnak nem adaptált tejkeverékekkel, kecske- vagy tehéntejjel. A gyermek életének első évében a vashiány oka lehet a kiegészítő élelmiszerek nem megfelelő bevezetése, alultápláltság a tejtermékek túlsúlyával és lisztből készült termékek vagy a húskészítmények elégtelen fogyasztása, vegetarianizmus miatt. |
A szervezet megnövekedett vasigénye | A következő életszakaszokban nő a vasraktárak iránti igény:
Emellett a gyermek szervezete fokozott vasigényt tapasztalhat gyulladásos megbetegedések esetén vagy a hosszú távú használat cianokobalamin. Ez utóbbit a B12-hiányos vérszegénység kezelésére használják. |
A fiziológiásnál nagyobb vasveszteség | Megnövekedett vasfogyasztás figyelhető meg különböző krónikus betegségek vérveszteséggel járó ill erős menstruáció lányoknál. |
Olyan ételek fogyasztása, amelyek gátolják a vas felszívódását | Vannak olyan élelmiszerek, amelyek speciális hatóanyagokat és nyomelemeket tartalmaznak, amelyek blokkolják a vas felszívódása a szervezetbe. Ilyen termékek a tej, sajt ( kalciumot és foszfátot tartalmaznak), zöld leveles zöldségek, tea ( polifenolokat tartalmaznak), csirke tojás (albumint és foszfoproteint tartalmaz), spenót ( oxolinsavat és polifenolokat tartalmaz), valamint kukorica és teljes kiőrlésű gabona ( fitátot tartalmaz). |
A gyomor-bél traktus betegségei | A gyomor-bél traktusban lezajló kóros folyamatok következtében a vas felszívódásának és felszívódásának funkciója károsodik.
A gasztrointesztinális traktus alábbi betegségei és kóros folyamatai vannak, amelyek ellen a gyermekeknél vashiányos vérszegénység alakulhat ki:
|
A vasszállítás megsértése | A következő kóros folyamatok miatt fordul elő:
A transzferrin olyan fehérje, amely a vas felhalmozódási helyeiről történő átvitelének funkcióját látja el. |
veleszületett rendellenességek | Ezek közé tartozik az anatómiai veleszületett patológiák mint a bélpolipózis és a Meckel-divertikulum. |
A vashiányos vérszegénység tünetei gyermekeknél
A betegség korai szakaszában általában kisebb klinikai változások figyelhetők meg. Leggyakrabban a vashiányos vérszegénység egyik első jele a bőr és a nyálkahártyák sápadtsága, valamint a szemek kék sclera. A sejtenzimek vashiánya okozza trofikus rendellenességek bőr és származékai. A gyermek haja elvékonyodik és száraz lesz, elvesztését észlelik. A baba érzelmi tónusa észrevehetően csökken. A gyermeknek gyakori gyengesége és fáradtsága van. Az ilyen gyermekek nehezen tudják leküzdeni a fizikai aktivitást. Az oxigén éhezésre reagálva reagál és a szív- és érrendszer. A gyermeknél tachycardia alakul ki, és szisztolés zörej hallható.Ezenkívül a gyermek olyan tüneteket tapasztalhat, mint:
- könnyezés;
- szeszélyesség;
- könnyű ingerlékenység;
- az étvágy csökkenése vagy hiánya;
- hányás etetés után;
- csökkent látásélesség;
- felületes alvás;
- vágy nem élelmiszer jellegű összetevők (például papír, föld) után;
- tompa és törékeny körmök;
- fájdalmas repedések a száj sarkában;
- fogszuvasodás (szuvasodás);
- elmaradás a fizikai és pszichomotoros fejlődésben.
A vashiányos vérszegénység diagnosztizálása gyermekeknél
A vér mikroszkópos vizsgálatakor a vashiányos vérszegénység tipikus jelei a következők:- a hemoglobin és a vörösvértestek szintjének csökkenése;
- az eritrociták gyenge elszíneződése (hipochromia);
- anizocitózis (különböző méretű vörösvértestek jelenléte a vérben);
- poikilocytosis (különböző formájú vörösvérsejtek jelenléte a vérben).
Vashiányos vérszegénység kezelése gyermekeknél
Általában az enyhe vérszegénység kezelésében a kezelőorvos a gyermek táplálkozásának beállítására korlátozódik. Súlyos és közepes fokú vérszegénység esetén a diétás terápia mellett gyógyszeres kezelést írnak elő, amelynek célja a vasraktárak helyreállítása a baba szervezetében.Teljesítmény beállítása
Születés után a baba egyetlen vasforrása a táplálék. Ezért olyan nagy jelentősége van a természetes takarmányozásnak, valamint a gyümölcslevek és kiegészítő táplálékok időben történő bevezetésének. Hat hónapos korig ajánlott kizárólag anyatejet enni. Tartalmazza az összes szükséges tápanyagot, hormont és enzimet, és ami a legfontosabb, a vas egy igen biológiailag hasznosítható formáját, amelyben felszívódik hasznos nyomelem eléri a hetven százalékot. Meg kell jegyezni, hogy mesterséges táplálás esetén a vas felszívódásának százaléka kevesebb, mint tíz.
A vashiányos vérszegénységben szenvedő gyermekeknek öt-öt és fél hónapos korukban kiegészítő élelmiszereket kell bevezetni. Kezdetnek lehet speciális, vassal dúsított gyermek gabonapehely, gyümölcspüré, gyümölcslevek és zöldségek. Hat hónap elteltével a húst be kell vezetni az étrendbe.
Ezenkívül az élelmiszereknek tartalmazniuk kell a vas felszívódását elősegítő elemeket, például folsavat, C- és E-vitamint, B-vitaminokat, cinket, magnéziumot, rezet.
Orvosi kezelés
A vastartalmú gyógyszereket legalább három hónapos időtartamra írják fel. A gyógyszer adagja és a kezelés időtartama a gyermek életkorától, a betegség súlyosságától, valamint a szervezet vashiányának mértékétől függ.
A gyógyszer neve | Az alkalmazás módja és adagolása |
Ferrum Lek | A gyógyszert szájon át, fél vagy egy mérőkanálban adják be ( 2,5-5 ml) szirup naponta egyszer, étkezés közben vagy után. Egy vagy két mérőkanalat írnak elő ( 5-10 ml) a gyógyszert naponta egyszer. Tizenkét évesnél idősebb gyermekek gyógyszer formájában rágótabletták egy-három darabot kell venni szirup formájában, két-hat mérőkanál ( 10-30 ml) naponta egyszer. Terhes nők a gyógyszert rágótabletta formájában írják fel, napi két-négy darab. Szirup formájában négy-hat gombócnyit kell bevennie ( 20-30 ml) naponta egyszer, amíg a hemoglobinszint normalizálódik, ezután két gombóc kell bevenni ( 10 ml) a terhesség végéig. |
Maltofer | koraszülöttek a gyógyszert szájon át cseppek formájában adják be, testtömeg-kilogrammonként egy-két csepp naponta egyszer három-öt hónapig. Egy év alatti gyermekek a gyógyszert szájon át, szirup formájában adják be, 2,5-5 ml ( 25-50 mg vas) vagy cseppek formájában, 10-20 csepp naponta egyszer. Gyermekek egytől tizenkét éves korig a gyógyszert szájon át, szirup formájában adják be, 5-10 ml ( 50-100 mg vas) vagy cseppek formájában 20-40 csepp, naponta egyszer. Tizenkét évesnél idősebb gyermekek a gyógyszert szájon át, tabletta formájában, 1-3 tabletta formájában adják be ( 100-300 mg) naponta egyszer. Nők a terhesség alatt a gyógyszert szájon át, tabletta formájában, két-három tabletta formájában adják be ( 200-300 mg) naponta egyszer. Ha a gyermek vasfelszívódási zavarban szenved, a gyógyszereket parenterálisan kell beadni. intravénásan). |
A hemoglobinszint normalizálása után a vaspótlást még néhány hétig folytatják, hogy feltöltsék a szervezet vasraktárait.
A vashiányos vérszegénység kezelését általában ambulánsan végzik, azonban a vérszegénység súlyos formáiban a gyermek a hematológiai osztályon kerül kórházba.
Hemolitikus vérszegénység gyermekeknél
 A hemolitikus anémiák olyan betegségek csoportja, amelyek hátterében a vörösvértestek fokozott lebomlása képződik az emberi szervezetben.
A hemolitikus anémiák olyan betegségek csoportja, amelyek hátterében a vörösvértestek fokozott lebomlása képződik az emberi szervezetben. A vörösvértestek átlagosan száz-százhúsz napig élnek a szervezetben, majd a májban és a lépben elpusztulnak. Naponta a vörösvértestek körülbelül egy százaléka elpusztul, és új vörösvértestekkel helyettesítik, amelyek a vörös csontvelőből kerülnek a perifériás vérbe. Ez az egyensúly folyamatosan állandó számú vörösvértestet biztosít a vérben. A vörösvértestek kóros csökkenése a vérben ahhoz a tényhez vezet, hogy a vörös csontvelő hat-nyolcszorosára növeli aktivitását. Ennek eredményeként egy ilyen beteg vérében retikulocitózis figyelhető meg, ami hemolízis (a vörösvértestek fokozott pusztulásának) jelenlétét jelzi.
A vashiányos vérszegénységgel ellentétben a hemolitikus anémia sokkal nehezebb. Csak a helyes diagnózis és időben egészségügyi ellátás megmenteni egy gyerek életét.
A hemolitikus anémia tünetei gyermekeknél
A hemolitikus anémia minden formáját akut krízisek jellemzik, amelyek a testhőmérséklet hirtelen emelkedésében, a bőr és a nyálkahártyák sárgaságában, valamint a hemoglobinszint éles csökkenésében nyilvánulnak meg.Ezenkívül a gyermek a következő tüneteket tapasztalhatja:
- szédülés;
- általános gyengeség;
- a munkaképesség csökkenése;
- a testhőmérséklet indokolatlan hirtelen emelkedése vagy csökkenése;
- a vizelet színének megváltozása (a vizelet barnás vagy vöröses színűvé válik);
- szubkután vérzések;
- fekélyek az alsó végtagokon;
- toronykoponya, széles orrnyereg, magas gótikus égbolt, sűrű, megnagyobbodott lép (örökletes szferocitózisra jellemző);
- olajbogyó bőrtónus, barna vagy fekete vizelet (glükóz-6-foszfát-dehidrogenáz hiányával);
- a bőr súlyos sápadtsága, a máj és a lép mérsékelt megnagyobbodása (immun hemolitikus anémiával).
A hemolitikus anémia diagnosztizálása gyermekeknél
A hemolitikus anémiáknak sok van közös vonásai, de mindegyiknek megvannak a maga sajátosságai. Segítenek a pontos diagnózis felállításában és a megfelelő kezelési taktika kiválasztásában.A hemolitikus krízist gyógyszeres kezelés válthatja ki. Ez általában glükóz-6-foszfát-dehidrogenáz-hiányban szenvedő betegeknél figyelhető meg. A gyermekek vérében és vizeletében végzett benzidinvizsgálat során a szabad hemoglobint és bomlástermékeit mutatják ki. A klinikai vérvizsgálat során az eritrociták degeneratív formáit és azok fragmentumait - skizociták - figyelik meg. A regeneráció jeleként vannak nukleáris vörösvérsejtek - normoblasztok. Jellemző a neutrofil (a neutrofilek számának növekedése).
A hemolitikus vérszegénység klasszikus példája az örökletes szferocitózis is, amelyben az eritrocita membrán hibája képződik. Az ilyen betegek általános vérvizsgálata során nagyszámú csökkentett átmérőjű gömb alakú eritrocitát figyeltek meg. A retikulociták (fiatal eritrociták) száma meredeken növekszik a citoplazmába való specifikus zárvány hatására. Az eritrociták minimális szomatikus rezisztenciája is csökken (a sejtek kis hígítású sóoldatnál elpusztulnak).
Ha a hemolitikus vérszegénység immunis természetű, akkor a diagnózis megerősítéséhez el kell végezni a Coombs-reakciót és az AGA-tesztet. Ha a vérben vörösvértesteken lerakódott antitesteket észlelnek, az elemzés pozitívnak minősül.
Hemolitikus anémia kezelése gyermekeknél
A glükóz-6-foszfát-dehidrogenáz hiányával járó veseelégtelenség megelőzése érdekében glükóz és diuretikumok koncentrált oldatát intravénásan adják be egy beteg gyermeknek. A hemoglobin éles csökkenésével vörösvértesttömeg transzfúziót hajtanak végre.az egyetlen radikális módszer kezelés örökletes szferocitózis egy lépeltávolítás (a lép eltávolítása). Általában a műtét után a gyermek felépül, és a hemolitikus krízis soha nem ismétlődik.
Az immunhemolitikus anémia fő kezelése glükokortikoid terápia (pl. Prednizolon, Dexametazon). Anémiás kóma fenyegetésével a mosott eritrocitákat sürgősen át kell transzfundálni.
B12-hiányos vérszegénység gyermekeknél
 A vérrendszer betegsége, amelyet a vérképzés megsértése okoz a B12-vitamin hiánya miatt a szervezetben.
A vérrendszer betegsége, amelyet a vérképzés megsértése okoz a B12-vitamin hiánya miatt a szervezetben. Normális esetben a B12-vitamin étellel kerül a szervezetbe. A gyomorba jutva a vitamin kapcsolatba lép a Castle úgynevezett belső faktorával (gasztromukoproteinnel). A Castle-faktor elősegíti a B12-vitamin felszívódását, valamint védelmet nyújt a bélmikroflóra negatív hatásaival szemben. A gasztromukoproteinnek köszönhetően a B12-vitamin eléri a vékonybél alsó részét, és szabadon felszívódik annak nyálkahártyájába, majd a véráramba kerül.
A vérárammal a B12-vitamin belép:
- vörös csontvelő, ahol részt vesz a vörösvértestek képződésében;
- a máj, ahol lerakódik;
- a központi idegrendszer, ahol részt vesz az idegrostokat körülvevő mielinhüvely szintézisében.
A B12-hiányos vérszegénység okai gyermekeknél
A gyermekek B12-hiányos vérszegénységének fő okai a következők:- dysbiosis (elváltozás normál mikroflóra) a belek a patogén flóra kialakulása miatt;
- a B12-vitamin elégtelen bevitele étkezés közben;
- helminták jelenléte;
- a Castle-faktor hiánya olyan patológiák miatt, mint az intrinzik faktor szintézisének veleszületett rendellenességei, atrófiás gastritis;
- megnövekedett B12-vitamin-szükséglet, például a test gyors növekedésének időszakában az aktívan sportoló gyermekeknél.
A B12-hiányos vérszegénység tünetei gyermekeknél
Gyermekeknél a B12-hiányos vérszegénység esetén a következő tünetek figyelhetők meg:- gyengeség;
- a bőr sápadtsága, gyakran icterikus árnyalattal (májkárosodás miatt);
- a nyelv konzisztenciájának és színének megváltozása (a nyelv lakkozott felületet és élénkvörös színt kap);
- égő érzés a nyelvben;
- bizsergő érzés a kezekben és a lábakban;
- a szaglás elvesztése;
- fogyás;
- járási nehézség és ennek következtében egyenetlen járás;
- a mozgások merevsége;
- intellektuális zavar;
- a máj és a lép méretének növekedése (hepatosplenomegalia) lehetséges.
A B12-hiányos vérszegénység diagnosztizálása gyermekeknél
NÁL NÉL klinikai elemzés a vért a következő mutatók jellemzik:- a hemoglobin és a vörösvértestek számának csökkenése;
- a színindex növekedése - 1,5 felett;
- a vörösvértestek számának növekedése (makrocitózis);
- zárványok az eritrocitákban - Jolly testek és Cabot gyűrűk;
- a vörösvértestek különböző formáinak jelenléte a vérben (poikilocytosis);
- a limfociták és retikulociták szintjének növekedése.
vitaminterápia
A szervezet B12-vitaminnal való telítésére a cianokobalamin gyógyszert írják fel. A gyógyszer kezdeti adagja általában 30-50 mcg naponta vagy minden második napon. A vitamint szubkután, intramuszkulárisan vagy intravénásan adják be. A vitaminterápia időtartama tizenöt nap. A gyógyszer fenntartó adagja 100-250 mcg, szubkután, két-négy hetente egyszer.
diétás terápia
A szervezet B12-vitamin-tartalékainak pótlása érdekében olyan diétát írnak elő, amely során növelik a B12-vitaminban gazdag élelmiszerek fogyasztását.
A B12-vitamin napi bevitele a gyermek életkorától függ.
Ezenkívül enzimkészítmények (például Festal, Pancreatin) is előírhatók a bélflóra normalizálására. Ha a gyermeknek helmintikus inváziója van, féreghajtó gyógyszereket (például Fenasal) írnak fel.
Anémia diagnózisa gyermekeknél
 A gyermekek vérszegénységének diagnózisa a következő vizsgálatokon alapul:
A gyermekek vérszegénységének diagnózisa a következő vizsgálatokon alapul:
- anamnézis gyűjtése;
- orvosi vizsgálat;
- laboratóriumi kutatások;
- műszeres diagnosztika.
Anamnézis gyűjtemény
Mindenekelőtt anamnézist gyűjtenek, vagyis egy felmérés segítségével az orvos bizonyos információkat kap a páciensről. Speciális figyelem a gyermekek táplálkozására összpontosít. Az orvost általában az érdekli, hogy tápszerrel vagy anyatejjel táplálják-e a gyermeket, milyen táplálékot kap és milyen gyakran. Emellett az orvos rákérdez a fiziológiai ill kóros állapotok vérveszteség kíséri (például menstruáció lányoknál, fogínyvérzés). A beteg hozzátartozóiról is gyűjtenek bizonyos információkat, például, hogy volt-e valakinek a családban a lép eltávolítása, volt-e olyan betegség, amely fokozott vérvesztéssel járt, vagy gyomor-bélrendszeri betegség.Orvosi vizsgálat
A gyermek vizsgálatakor az orvos mindenekelőtt a páciens bőrének és nyálkahártyájának színére, állapotára figyel. Vérszegénység, sápadtság vagy a bőr sárgasága esetén a sclera kékes árnyalata gyakran észlelhető. Szintén a vizsgálat során az orvos kitapintja (tapintja) a gyermek hasát, hogy észlelje az olyan belső szervek méretének kóros növekedését, mint a máj és a lép. Ezen kívül tapintják a nyirokcsomókat a megnagyobbodás miatt, meghatározzák a vérnyomást, pulzust, a percenkénti légzőmozgások számát, és azt is, hogy a gyermeknek nincs-e légszomja.Laboratóriumi kutatás
A gyermekek vérszegénységének diagnosztizálásának egyik fő módszere az laboratóriumi kutatás, amelyet klinikai (általános) vérvizsgálatnak neveznek. A gyermek születése után minden egy-, három-, hat- és kilenc hónapos gyermeknél kötelező a teljes vérkép.Az elemzést éhgyomorra, általában kora reggel végzik, hogy az eljárás után a gyermek enni tudjon. Leggyakrabban a könyök területén lévő cubitalis vénából vesznek vért. Ha a gyermek túl fiatal és egészségügyi dolgozó nem tudja kitapintani (tapintani) a szükséges vénát, akkor más helyet választanak ki a vérvételhez (például kézhát, fej, alkar).
Az általános vérvizsgálat során a következő mutatókat határozzák meg:
- hemoglobin és eritrocita szint;
- a hemoglobin koncentrációja és mennyisége a vörösvértestben;
- a hemoglobin tulajdonságai és minőségi jellemzői;
- retikulociták;
- hematokrit (a vérsejtek és a plazma aránya);
- egyéb vérsejtek (pl. leukociták, vérlemezkék) száma.
A következő mutatók vannak a vörösvértestek normál tartalmára (egy liter vérben) gyermekeknél:
- újszülötteknél 4,3 - 7,6x10 a tizenkettedik fokban / l;
- egy hónap alatt 3,8 - 5,6x10 a tizenkettedik fokig / l;
- hat hónapos korban 3,5 - 4,8x10 a tizenkettedik fokig / l;
- egy évtől tizenkét évig a normál vörösvértestek tartománya 3,5-4,76x10 a tizenkettedik fok / l.
- a gyermek életének első három napjában 180-240 g / l;
- az első hónapban a hemoglobin normája a vérben 115-175 g / l;
- hat hónaptól hat évig a hemoglobin index átlagosan 105-140 g / l;
- hét és tizenkét év között a hemoglobin normál tartománya 110-160 g / l.
A különböző korcsoportokba tartozó gyermekek vérszegénységének laboratóriumi kritériumai a következők:
- a hemoglobinszint 100 g / l alatti csökkenése az egy hónapos és öt éves kor közötti gyermekeknél;
- a hemoglobinszint 115 g / l alatti csökkenése 6-11 éves gyermekeknél;
- a hemoglobinszint 120 g/l alatti csökkenése tizenkét-tizennégy éves gyermekeknél.
Szintén fontos meghatározni a vörösvértestek méretét és alakját, mivel bizonyos típusú vérszegénységek jellegzetes változásokat okozhatnak a vörösvértestek paramétereiben. Normál vörösvértestekátmérőjük 7,2-8,0 mikron (mikrométer). A 8,0 mikronnál nagyobb átmérőjű sejteket makrocitáknak, 11 mikronnál nagyobb - megalocitáknak, 7,0 mikronnál kisebb - mikrocitáknak nevezik.
A klinikai vérvizsgálat során is fontos tudni a retikulociták számát a retikulocita index meghatározásához. Ez utóbbi jelzi a vörösvértestek képződésének növekedésének mértékét, amely lehetővé teszi a vérszegénység súlyosságának meghatározását. Ebben a tekintetben vannak regeneratív, hiporegeneratív, normoregeneratív és hiperregeneratív anémiák.
A színindex értékétől, a vörösvértestek méretétől és a retikulociták számától függően az anémia egyik vagy másik típusa megközelítőleg jellemezhető.
Vizsgálati eredmények | jellegzetes nézet anémia |
| Hipoplasztikus (aplasztikus)anémia |
| Veleszületett hemolitikus anémiák |
| Akut poszthemorrhagiás vérszegénység, autoimmun hemolitikus anémia |
| B12-hiányos vérszegénység, folsavhiányos vérszegénység |
| Vashiányos vérszegénység |
Ha az általános vérvizsgálat során a hemoglobinkoncentráció nem csökken, és a gyermek igen klinikai megnyilvánulásai vérszegénység, termelt biokémiai elemzés vér, ahol olyan indikátorokat is tanulmányoznak, mint a transzferrin, ferritin és szérumvas.
- szervek és szövetek rétegenkénti vizsgálata röntgen segítségével.
Anémia megelőzése gyermekeknél
 A gyermekek vérszegénységének megelőzését még a gyermek születése előtt el kell végezni. A tanulmányok azt mutatják, hogy ha egy anyának vérszegénysége van a terhesség alatt, akkor a gyermekeknél az első életévben jelentősen megnő a vérszegénység kialakulásának kockázata. Ezért a terhesség alatt egy nőnek rendszeresen ellenőriznie kell a hemoglobin és a vörösvértestek szintjét a vérvizsgálatokban.
A gyermekek vérszegénységének megelőzését még a gyermek születése előtt el kell végezni. A tanulmányok azt mutatják, hogy ha egy anyának vérszegénysége van a terhesség alatt, akkor a gyermekeknél az első életévben jelentősen megnő a vérszegénység kialakulásának kockázata. Ezért a terhesség alatt egy nőnek rendszeresen ellenőriznie kell a hemoglobin és a vörösvértestek szintjét a vérvizsgálatokban. A vérszegénység megelőzésében fontos szerepet játszik a kismamák táplálkozásának módja és minősége.
A terhesség alatt egy nőnek ajánlott olyan ételeket fogyasztani, mint:
- hús;
- máj;
- friss zöldségek és gyümölcsök;
- tojás;
- spenót;
- aszalt gyümölcsök;
- diófélék;
- gabonafélék (például hajdina).
Miután a baba hat hónapos koráig megszületett, annyiszor kell szoptatnia, ahányszor csak akar, a nap vagy éjszaka bármely szakában. Ellenjavallt a gyermeknek kecske- vagy tehéntejet, valamint bármilyen más ételt vagy folyadékot adni.
Hat hónap elteltével a gyermeknek további vasban gazdag ételeket kell kapnia (például gyümölcspürét, gyümölcsleveket, zöldségeket, húst, halat). Emlékeztetni kell azonban arra, hogy vannak bizonyos szabályok a kiegészítő élelmiszerek bevezetésére.
A kiegészítő élelmiszerek bevezetésének következő szabályai különböztethetők meg:
- Figyelni kell a kiegészítő élelmiszerek bevezetésének sorrendjét és fokozatosságát.
- Minden típusú kiegészítő élelmiszernek a legkevésbé allergén élelmiszerek egyikével kell kezdődnie.
- A kiegészítő élelmiszerek bevezetésének első napján a gyermek negyed vagy fél teáskanálnyi terméket kap. Ezután a hét folyamán a kiegészítő élelmiszerek mennyisége fokozatosan az életkori normára emelkedik.
- A szoptatás előtt kiegészítő táplálékot kínálnak a gyermeknek.
- Jobb, ha reggelente egy új ételt kínál a gyermeknek kiegészítő élelmiszerekből. Ez azért történik, hogy azután (a hátralévő napon) nyomon kövessék a baba reakcióját a bevezetett termékre.
- Hasi fájdalom, székletzavar vagy a testen megjelenő kiütések esetén az új készítményt abba kell hagyni.
- A különféle ételek bevezetése közötti intervallumnak hét-tíz napnak kell lennie.
- Egy napon belül nem ajánlott egynél több új terméket adni.
- A kiegészítő élelmiszereknek lágynak és egységes állagúnak kell lenniük.
- A kiegészítő ételeket meleg formában, kanálból, a gyermek ülő helyzetében adjuk.
- Kiegészítő táplálékot csak egészséges gyermek ismerhet meg.
Különös figyelmet kell fordítani a koraszülöttekre. Nekik viszont különlegesre van szükségük bébiétel magas vas- és vitamintartalommal.
Használat előtt konzultálnia kell egy szakemberrel.Gyermekgyógyászati előadás 5
Téma Hemolitikus vérszegénység gyermekeknél.
A vérbetegségek közül a hemolitikus anémiák 5%-át, az anémiás állapotok közül 11%-át teszik ki.
A hemolitikus anémiák természetüket tekintve különböző betegségek csoportjai, amelyeket egyetlen tünet egyesít - a vörösvértestek hemolízise.
Az eritrociták élettana . Egy vörösvértest átlagosan 120 napig él, és ezalatt mintegy 180 km-t tesz meg a véráramban, és 160 ezer oxigenizációt tesz lehetővé, vagyis a vörösvértest óriási funkcionális terhelést hordoz, ami azt jelenti, hogy erőteljes anyagcsere jellemzi.
Az eritrociták funkcionális aktivitását a következő tényezők határozzák meg:
Az eritrocita szerkezet megőrzése („eritrocita összetétel”)
Az eritrocita alakjának megőrzése (bikonkáv korong)
A hemoglobin (az eritrocita szerves része) metabolizmusát biztosító folyamatok megőrzése.
A legfontosabb mutató, aktív funkcionális hasznosságot biztosító tényező a biokémiai aktivitás, a biokémiai folyamatok - glikolízis, amely biztosítja az ATP (makroergek) szintézisét, amely lebomlása esetén energiát ad a vörösvértestnek.
Glutation pajzs. Egy egyedülálló tripeptid fehérjét, a glutationt izolálták az eritrocita szerkezetéből. Ő az, aki részt vesz az eritrocita életének összes alapvető folyamatában, biztosítva szerkezetének biztonságát, részt vesz a hemoglobin normál metabolizmusának biztosításában.
A vörösvértest alakjának és szerkezetének megőrzését biztosító legfontosabb összetevő a vörösvértest membrán lipoproteinekje. Bizonyos mértékig részt vesznek az endo- és exocitózis folyamataiban.
A vörösvértest membránok hasznosságának biztosításában nagy jelentősége van annak fehérjeszerkezetéhez. Fontos szerepet játszik az eritrocita deformálhatósági képessége, vagyis az a képesség, hogy ne akadjon el a mikrokapillárisok bejáratánál és a lép melléküregeinek kijáratánál. A deformálhatóság a következőktől függ:
Belső tényezők :
intraeritrocita viszkozitás, amelyet az eritrocita középső részét kitöltő hemoglobin optimális koncentrációja biztosít
intraeritrocita onkotikus nyomás, amelyet ki kell egyenlíteni a vérplazma onkotikus nyomásával. Ha az onkotikus nyomás kint nagyobb, akkor a plazmaelemek behatolnak az eritrocita belsejébe, és az szétrobban. Az intraeritrociták onkotikus nyomása az eritrociták kálium- és magnéziumkation-tartalmától függ. A kálium és magnézium optimális tartalma viszont a megfelelő transzportmechanizmusoktól - a fehérjéktől, tartalmuk és aktivitásuk pedig az eritrocita membrán állapotától függ. Az eritrocita membrán állapotát viszkoelasztikus tulajdonságok határozzák meg, amelyeket a membránban lévő foszfolipidek és fehérjekomponensek harmonikus aránya határoz meg. Vagyis mintha minden membrántényező egymáshoz lenne kötve. Ha megsértik az eritrocita genetikai programjának egyes elemeit - az eritrocita membrán szintézisének szabályozását, a transzportfehérjék szintézisét -, akkor a belső tényezők összetétele szenved, és az eritrocita elpusztul.
Külső tényezők (az eritrocitán kívüli tényezők):
a vérplazma onkotikus nyomása
hemoglobint szállító transzportfehérjék
a hemoglobin metabolizmusát biztosító mechanizmusok (főleg májfaktorok)
immunfaktorok
vitaminok
E tényezők megsértése fordul elő például égési betegségben.
Tehát a külső és belső tényezők kombinációja biztosítja az eritrocita aktivitását.
A hemolitikus anémia osztályozásának működő változata gyermekeknél.
1. csoport – örökletes eredetű vérszegénység:
Az eritrocita membrán szerkezetének megsértésével járó vérszegénység: Minkowski-Choffard-kór, piknocitózis, ovalocitózis.
Az eritrocita enzimrendszerek hiányával vagy hibájával kapcsolatos vérszegénység: glükóz-6-foszfatid-dehidrogenáz, piruvát-kináz, glutation-függő enzimek hiánya.
A hemoglobin szerkezetének és szintézisének megsértésével összefüggő vérszegénység: thalasemia (kis és nagy), hemoglobinosis (sarlósejtes vérszegénység), methemoglobinémia.
2. csoport – szerzett vérszegénység:
Immun: újszülöttek hemolitikus betegsége, autoimmun hemolitikus anémia
Örökletes hemolitikus anémia, amely az eritrocita membrán szerkezetének hibájához kapcsolódik.
Minkowski-Shoffard-kór (örökletes mikroszferocitózis). Az öröklődés típusa autoszomális domináns, vagyis ha az egyik szülő hordozó, akkor a gyermeknek betegsége lesz. Minden negyedik eset azonban nem örökölhető, úgy tűnik, ez a típus valamilyen mutáción alapul, amely teratogén faktorok hatására alakult ki, spontán lép fel). Ennek a betegségnek a fő tünete a mikroszferocitóma tartalmának növekedése, amely prehemolitikus. Számos genetikailag meghatározott tényezőt azonosítottak, amelyek az eritrocita élettartamának felgyorsulásához vezetnek:
az eritrocitában a membrán lipidek hibája van, ami a membrán bizonyos mértékű csökkenéséhez vezet, ami megsérti az alakját
egy abnormális transzport fehérje, amely biztosítja a kálium és magnézium átvitelét, ami azt jelenti, hogy az eritrocita szuboptimális onkotikus nyomástól szenved
az eritrocita normál összehúzódó rostjainak képződése megszakad
ismeretlen okokból kiderül, hogy a mikroszferocita anyagcsere intenzitása rendkívül magas (szignifikánsan magasabb, mint az egészségeseké)
bizonyítottan magasabb a hemoglobin tartalma a vörösvértestben (és ez biztosítja az intraeritrocita viszkozitást), azaz nő az intraeritrociták viszkozitása.
Mindez megmagyarázza a hemolízis természetét, a hipoxia, hiperbilirubinémia, vérszegénység kialakulásának következményeként.
A betegség az exacerbációk és remissziók váltakozásának típusától függően halad. Az exacerbációt válságnak nevezik. A válság hajlamos a következőkre:
hypothermia
túlmelegedés
lelki trauma
interkurrens fertőzések
oltás
krónikus fertőzés súlyosbodása
Az örökletes mikroszferocitózis klinikai megnyilvánulásai.
Az általános állapot romlása: gyengeség, fejfájás, fokozott fáradtság fizikai terhelés során, szívdobogásérzés. Néha hasi fájdalom folyékony széklet. De a fő tünetek a következők:
sárgaság (citromsárga), lépmegnagyobbodás, egyes gyermekeknek májnagyobbodása lehet. Objektív vizsgálatkor a sárgaságon kívül lépmegnagyobbodás, tompa hangok, szisztolés zörej és a relatív szívtompultság határainak kitágulása figyelhető meg.
A hemolitikus eredetű sárgaságra, és a mechanikai és parenchymás sárgaságtól eltérően nem jellemző az elszíneződött széklet és a sörszínű vizelet megjelenése.
A diagnózist laboratóriumi adatok igazolják: klinikai vérvizsgálatban: a vörösvértestszám és a hemoglobin csökkenése, de a vörösvértestben a hemoglobintartalom nem változik, így a színindikátor vagy normális, vagy megnövekedett, ami megkülönbözteti ezt a vérszegénységet a hemolitikustól.
A mikroszferociták tartalmának növekedése 20-30% -ra. A differenciáldiagnózishoz gyakran a Price-Jones görbét (különböző átmérőjű eritrociták jelenlétét tükröző görbe) használják, amely mentén eltolódás történik a mikroszferociták felé. A perifériás vérben az erythroid sorozat éretlen sejtjei jelennek meg, a retikulociták száma 50 ppm-re emelkedik (általában 12). Ennek a vérszegénységnek az egyik jellemzője az ozmotikus minimális rezisztencia csökkenése, miközben a maximális ellenállás normális marad.
Minden korosztály aláveti magát ennek a betegségnek: még az újszülött korban is. Az első tünet, amely gyanút kelt az újszülötteknél, az elhúzódó sárgaság (mellesleg, sárgaság esetén fennáll a kernicterus veszélye - a központi idegrendszer szubkortikális magjainak károsodása). A krízisek gyakrabban 3-5 éves korban alakulnak ki, mivel ebben az életkorban több provokáló tényező van.
Minkowski-Choffard vérszegénység differenciáldiagnózisa az újszülött korban:
az újszülött hemolitikus betegsége
veleszületett hepatitis
epevezeték atresia
méhen belüli fertőzés (méhen belüli fertőzés esetén a máj a leggyakrabban érintett)
Csecsemőkorban:
hemosiderózis
vírusos májgyulladás
tüneti (vitaminok stb.)
súlyos vérszegénység esetén - vérátömlesztés, vörösvértest-transzfúzió
splenectomia. Ezt a műveletet a választott módszernek tekintik, amely lehetővé teszi, hogy a jövőben hirtelen megszakítsa a válság kialakulását. Mivel a hemolízis annak a ténynek köszönhető, hogy a vörösvérsejtek elakadnak a lép melléküregeiben.
OVALOCITÓZIS. Az ovalocitózissal a perifériás vérben ovális alakú eritrociták észlelhetők. Ez a betegség kedvező formája. A betegségnek három formája lehet:
hemolízis nélkül
kompenzált hemolízissel (hemolízis van, de klinikailag nem nyilvánul meg)
az esetek 10-11%-ában az ovalocitózis a hemolitikus anémia típusától függően halad.
A taktika teljesen megegyezik a mikroszferocitózissal: súlyos vérszegénység esetén - vérátömlesztés, lépeltávolítás.
Örökletes vérszegénység, amely az eritrocita enzimrendszerek hibájával vagy hiányával jár .
Az anémiák ezen csoportjának fő képviselője a hemolitikus anémia, amely egy enzim - glükóz-6-foszfát-dehidrogenáz (G6PD) - hiányával jár. Megállapították, hogy ennek az enzimnek a hiánya befolyásolja az ATP szintézisét, a tiolpajzs állapotát, az anyagcserét és a glutationt. Az öröklődés mintázata részben autoszomális domináns, részben nemhez kötődik. A betegség a remissziók és krízisek típusától függően is folytatódik. Válságok okai: jelentős helyet kapnak a kémiai tényezők és különösen a gyógyszerek. Kríziseket írnak le nem szteroid gyulladáscsökkentő szereket, egyes antibiotikumokat, vitaminkészítményeket, szulfonamidokat stb. szedő betegeknél. Provokáló tényező lehet egy fertőzés, hipotermia.
A favism - ennek a patológiának egy változata - ritka hazánkban (főleg Délkelet-Ázsiában). A válságot a babevés váltja ki.
Klinikailag a betegség bármely életkorban kimutatható. Az újszülötteknél nagy a kernicterus kialakulásának kockázata. A tanfolyam krónikus. Válság idején sárgaság, amely elszíneződött széklettel jár, sötét vizelet ürítéssel. Általános tünetek: szívdobogásérzés, letargia, étvágytalanság.
Laboratóriumi diagnosztika:
a vörösvértestek számának csökkenése, a hemoglobin
normál színjelző
magas retikulocitózis (akár 100 ppm)
A döntő diagnosztikai módszer a G6PD aktivitás vizsgálata az eritrocitákban.
Távolítsa el a válságot kiváltó gyógyszert
Infúziós terápia
Vérátömlesztés
A splenectomia ebben az esetben nem alkalmazható.
A glutation cseréjét biztosító enzim hiányához kapcsolódó vérszegénységek csoportja: glutation-peroxidáz, reduktáz, szintetáz. Leírják egy vagy több enzim hiányának változatait. Klinika, lásd fent. Válság tényezők:
Gyógyszer szedése
Vannak, akik spontán hemolízist tapasztalnak. Vannak módszerek ezen enzimek aktivitásának meghatározására. Kezelés - vérátömlesztés, splenectomia.
Vérszegénység a hemoglobin anyagcsere örökletes hibája miatt .
Emberben a hemoglobin 7 változatát izolálták. A hemoglobin 2 párhuzamos alfa és béta lánc párból áll. Pontmutációk esetén a hemoglobin defektus jelentése a béta-lánc aminosav-szekvenciájának megsértése.
A szabályozó lókuszok régiójában bekövetkező mutáció esetén súlyosabb megsértés lesz: egyáltalán nem szintetizálódik lánc, vagy csökken a lánc hossza.
Így mindkét esetben a hemoglobin harmonikus szerkezete megzavarodik, a második esetben rendkívül súlyos változat - thallasemia - lép fel.
A hemoglobinózis pontmutációkkal fordul elő. Például: a sarlósejtes vérszegénység (S-sejtes vérszegénység) örökletes betegség. A válságokat ugyanazok a tényezők okozzák. Ezen tényezők hatására a kompenzáció megszakad, és az ördögi hemoglobin miatt az eritrocitákon belüli viszkozitás tovább növekszik (orsó alakú formákat képez, amelyek szétrobbanják a sejteket, megtörve az alakot, és ezáltal hemolízishez vezető helyzetet teremtenek).
KLINIKA: a sarlósejtes vérszegénység klinikája minden más hemolitikus vérszegénység klinikájára hasonlít: sárgaság, hepatosplenomegalia, amiatt, hogy a vörösvértest alakja megváltozik, elveszti elakadási képességét, így vérvizelés, bénulás és parézis, hányás, hasmenés, súlyos fájdalom jelentkezik.
A klinikai vérvizsgálat során 200 ppm-ig terjedő retikulocitózist, leukocitózist, balra tolódással járó neutrofiliát és néha lázas állapotokat észlelnek. Egyes gyerekek a fáradtság, étvágytalanság válságán kívül panaszkodnak.
Methemoglobinémia. Az okok között megkülönböztetik az idiopátiás okokat (ezek ismeretlen okok hatására alakulnak ki, de gyakrabban úgy gondolják, hogy ez a nitrátokban és nitritekben gazdag élelmiszerekkel való visszaélés az étrendben. A nitritek és nitrátok súlyosbítják a methemoglobin átmenetét a hemoglobinhoz, és ennek következtében megnő a methemoglobin tartalma a vérben (több mint 1-2%-kal), a methemoglobin pedig erősen megköti az oxigént és nem disszociál a szövetekben, ami szöveti hipoxiát okoz. A methemoglobinémia örökletes formái a helyreállító rendszerek hiánya.Az ilyen formákban már az újszülöttkori időszakban kifejezett cianózis, szív- és légzési elégtelenség, hepatomegalia figyelhető meg.
metilénkék glükózzal (kromosmon)
C-vitamin hosszú ideig (válság idején és hosszú ideig remisszió alatt)
oxigénterápia a válság tetőpontján