घाव के संक्रमण के अवायवीय रूप। अवायवीय संक्रमण के बारे में आपको क्या जानने की आवश्यकता है? अवायवीय संक्रमण के प्रारंभिक नैदानिक लक्षण
ज्ञानकोष में अपना अच्छा काम भेजें सरल है। नीचे दिए गए फॉर्म का प्रयोग करें
छात्र, स्नातक छात्र, युवा वैज्ञानिक जो अपने अध्ययन और कार्य में ज्ञान आधार का उपयोग करते हैं, वे आपके बहुत आभारी होंगे।
समान दस्तावेज
एनीमिया के कारण के रूप में अवायवीय बैक्टीरिया (एक अनॉक्सी वातावरण में माइक्रोफ्लोरा)। एरोबिक संक्रमण. एटियलजि द्वारा अवायवीय संक्रमणों का वर्गीकरण, माइक्रोफ्लोरा की प्रकृति और संक्रमण का स्रोत। रोग के लक्षणों और नैदानिक तस्वीर के लक्षण।
प्रस्तुति, 07/02/2013 को जोड़ा गया
संकट अस्पताल में भर्ती होने के बाद 48 घंटे में सामने आने वाले संक्रमण(वीबीआई)। नोसोकोमियल संक्रमणों की घटनाओं में वृद्धि के कारण। अवसरवादी संक्रमण के रोगजनकों के रूप में अवसरवादी सूक्ष्मजीवों के संचलन की विशेषताएं। तरीकों सूक्ष्मजीवविज्ञानी निदाननोसोकोमियल संक्रमणों की पहचान और रोकथाम।
टर्म पेपर, 06/24/2011 जोड़ा गया
फैलने का सार और कारण, नोसोकोमियल संक्रमणों की महामारी विज्ञान, उनके मुख्य रोगजनकों के रूप में ग्राम-नकारात्मक गैर-किण्वन बैक्टीरिया की विशेषताएं। मीडिया सूक्ष्मजीवों की खेती के लिए उपयोग किया जाता है, उनकी पहचान के तरीके।
टर्म पेपर, 07/18/2014 जोड़ा गया
नोसोकोमियल संक्रमण की संरचना। जला विभागों और प्युलुलेंट सर्जरी में नोसोकोमियल संक्रमण के मुख्य प्रेरक एजेंट। बाहरी वातावरण की वस्तुओं से उनकी पहचान। सूक्ष्मजीवों की पहचान के तरीके। जेने एसिनेटोबैक्टर और स्यूडोमोनस के रोगजनकों का एटिऑलॉजिकल महत्व।
थीसिस, जोड़ा गया 04/17/2015
सामान्य विशेषताएँप्लेग, टुलारेमिया, बोरेलिओसिस और रिकेट्सियोसिस के कारक एजेंट। संक्रमण के मुख्य स्रोत, तंत्र और उनके संचरण के तरीके। लाइम रोग की महामारी विज्ञान और रोगजनन। महामारी और स्थानिक पुनरावर्ती बुखार की सामान्य विशेषताएं।
प्रस्तुति, 03/10/2019 को जोड़ा गया
आधुनिक परिस्थितियों में नोसोकोमियल संक्रमण के विकास में योगदान करने वाले कारकों का विश्लेषण। संक्रामक एजेंटों के संचरण का कृत्रिम तंत्र। प्रसूति अस्पतालों में नोसोकोमियल संक्रमण के प्रसार को कम करने के उपाय। नसबंदी के तरीके।
प्रस्तुति, 11/04/2013 को जोड़ा गया
रोगजनकों की सामान्य विशेषताएं आंतों में संक्रमण. पेचिश, साल्मोनेलोसिस, हैजा के नैदानिक लक्षण। रोगजनकता और उग्रता कारक। संक्रमण के स्रोत, संचरण मार्ग, मौसमी, निदान, उपचार। मुख्य निवारक कार्रवाई.
व्याख्यान, 03/29/2016 जोड़ा गया
रोगज़नक़ मेनिंगोकोकल संक्रमणकीवर्ड: महामारी विज्ञान, नैदानिक चित्र, रोगजनन, निदान और रोकथाम के तरीके। जीवाणु रक्त संक्रमण के कारक एजेंट। प्लेग का कारक एजेंट: मुख्य वाहक, संक्रमण संचरण के तरीके, अनुसंधान के तरीके।
प्रस्तुति, 12/25/2011 जोड़ा गया
एक बार जब बच्चे को मधुमेह का पता चलता है, तो माता-पिता अक्सर इस विषय पर जानकारी के लिए पुस्तकालय जाते हैं और जटिलताओं की संभावना का सामना करते हैं। चिंताओं की अवधि के बाद, माता-पिता को एक और झटका लगता है जब वे मधुमेह से संबंधित रुग्णता और मृत्यु दर के आंकड़े सीखते हैं।
बचपन में वायरल हेपेटाइटिस
अपेक्षाकृत हाल ही में, हेपेटाइटिस की वर्णमाला, जिसमें पहले से ही हेपेटाइटिस वायरस ए, बी, सी, डी, ई, जी शामिल थे, को दो नए डीएनए युक्त वायरस, टीटी और एसईएन के साथ भर दिया गया था। हम जानते हैं कि हेपेटाइटिस ए और हेपेटाइटिस ई क्रोनिक हेपेटाइटिस का कारण नहीं बनते हैं और हेपेटाइटिस जी और टीटी वायरस के "निर्दोष दर्शक" होने की संभावना है जो लंबवत रूप से प्रसारित होते हैं और यकृत को संक्रमित नहीं करते हैं।
बच्चों में पुरानी कार्यात्मक कब्ज के उपचार के उपाय
 बच्चों में पुरानी कार्यात्मक कब्ज के उपचार में, इसे ध्यान में रखना आवश्यक है महत्वपूर्ण कारकबच्चे के चिकित्सा इतिहास में; प्रस्तावित उपचार को ठीक से लागू करने के लिए स्वास्थ्य कार्यकर्ता और बाल-परिवार के बीच एक अच्छा संबंध स्थापित करना; दोनों पक्षों में अधिक धैर्य, बार-बार इस आश्वासन के साथ कि स्थिति में धीरे-धीरे सुधार होगा, और संभावित पुनरावर्तन के मामलों में साहस, कब्ज से पीड़ित बच्चों के इलाज का सबसे अच्छा तरीका है।
बच्चों में पुरानी कार्यात्मक कब्ज के उपचार में, इसे ध्यान में रखना आवश्यक है महत्वपूर्ण कारकबच्चे के चिकित्सा इतिहास में; प्रस्तावित उपचार को ठीक से लागू करने के लिए स्वास्थ्य कार्यकर्ता और बाल-परिवार के बीच एक अच्छा संबंध स्थापित करना; दोनों पक्षों में अधिक धैर्य, बार-बार इस आश्वासन के साथ कि स्थिति में धीरे-धीरे सुधार होगा, और संभावित पुनरावर्तन के मामलों में साहस, कब्ज से पीड़ित बच्चों के इलाज का सबसे अच्छा तरीका है।
वैज्ञानिक अध्ययन के परिणाम मधुमेह के उपचार की समझ को चुनौती देते हैं
10 साल के एक अध्ययन के परिणामों ने निर्विवाद रूप से साबित कर दिया है कि लगातार स्व-निगरानी और रक्त शर्करा के स्तर को सामान्य के करीब बनाए रखने से मधुमेह मेलेटस के कारण देर से जटिलताओं के जोखिम में उल्लेखनीय कमी आती है और उनकी गंभीरता में कमी आती है।
बिगड़ा हुआ कूल्हे जोड़ों के गठन वाले बच्चों में रिकेट्स का प्रकट होना
 बाल चिकित्सा आर्थोपेडिक ट्रूमेटोलॉजिस्ट के अभ्यास में, गठन के उल्लंघन की पुष्टि करने या बाहर करने की आवश्यकता के बारे में अक्सर सवाल उठाया जाता है कूल्हे के जोड़(हिप डिसप्लेसिया, जन्मजात कूल्हे की अव्यवस्था) शिशुओं में। लेख में 448 बच्चों की परीक्षा का विश्लेषण दिखाया गया है चिकत्सीय संकेतकूल्हे जोड़ों के गठन का उल्लंघन।
बाल चिकित्सा आर्थोपेडिक ट्रूमेटोलॉजिस्ट के अभ्यास में, गठन के उल्लंघन की पुष्टि करने या बाहर करने की आवश्यकता के बारे में अक्सर सवाल उठाया जाता है कूल्हे के जोड़(हिप डिसप्लेसिया, जन्मजात कूल्हे की अव्यवस्था) शिशुओं में। लेख में 448 बच्चों की परीक्षा का विश्लेषण दिखाया गया है चिकत्सीय संकेतकूल्हे जोड़ों के गठन का उल्लंघन।
संक्रामक सुरक्षा सुनिश्चित करने के साधन के रूप में चिकित्सा दस्ताने
अधिकांश नर्स और डॉक्टर दस्ताने पसंद नहीं करते हैं, और अच्छे कारण के लिए। दस्ताने पहनते समय, उंगलियों की संवेदनशीलता खो जाती है, हाथों की त्वचा शुष्क और परतदार हो जाती है, और उपकरण हाथों से फिसलने का प्रयास करता है। लेकिन दस्ताने संक्रमण से बचाव के सबसे विश्वसनीय साधन थे और रहेंगे।
काठ का ओस्टियोचोन्ड्रोसिस
ऐसा माना जाता है कि पृथ्वी पर पांच वयस्कों में से एक पीड़ित है काठ ओस्टियोचोन्ड्रोसिसयह रोग युवा और वृद्ध दोनों में होता है।
एचआईवी संक्रमित लोगों के रक्त से संपर्क करने वाले स्वास्थ्य कार्यकर्ताओं का महामारी विज्ञान नियंत्रण
 (चिकित्सा संस्थानों के चिकित्साकर्मियों की मदद के लिए)
(चिकित्सा संस्थानों के चिकित्साकर्मियों की मदद के लिए)
दिशानिर्देश चिकित्सा कर्मियों की निगरानी के मुद्दों को कवर करते हैं, जिनका एचआईवी संक्रमित रोगी के रक्त से संपर्क था। व्यावसायिक एचआईवी संक्रमण को रोकने के लिए कार्रवाई प्रस्तावित है। एचआईवी संक्रमित रोगी के रक्त के संपर्क के मामले में अभिलेखों का एक रजिस्टर और एक आंतरिक जांच का कार्य विकसित किया गया था। एचआईवी संक्रमित रोगी के रक्त के संपर्क में आने वाले स्वास्थ्य कार्यकर्ताओं की चिकित्सा पर्यवेक्षण के परिणामों के बारे में उच्च अधिकारियों को सूचित करने की प्रक्रिया निर्धारित की गई है। के लिए इरादा चिकित्सा कार्यकर्ताचिकित्सा संस्थान।
प्रसूति और स्त्री रोग में क्लैमाइडियल संक्रमण
जननांग क्लैमाइडिया सबसे आम यौन संचारित रोग है। दुनिया भर में, हाल ही में यौन गतिविधियों में प्रवेश करने वाली युवा महिलाओं में क्लैमाइडिया संक्रमण में वृद्धि हुई है।
संक्रामक रोगों के उपचार में साइक्लोफेरॉन
वर्तमान में, व्यक्तिगत नोसोलॉजिकल रूपों में वृद्धि हुई है संक्रामक रोग, मुख्य रूप से, विषाणु संक्रमण. उपचार के तरीकों में सुधार करने के तरीकों में से एक एंटीवायरल प्रतिरोध के महत्वपूर्ण गैर-विशिष्ट कारकों के रूप में इंटरफेरॉन का उपयोग है। जिसमें साइक्लोफेरॉन शामिल है - अंतर्जात इंटरफेरॉन का एक कम आणविक भार सिंथेटिक इंड्यूसर।
बच्चों में डिस्बैक्टीरियोसिस
बाहरी वातावरण के संपर्क में एक मैक्रोऑर्गेनिज्म की त्वचा और श्लेष्म झिल्ली पर मौजूद माइक्रोबियल कोशिकाओं की संख्या उसके सभी अंगों और ऊतकों की कोशिकाओं की संख्या से अधिक होती है। मानव शरीर के माइक्रोफ्लोरा का वजन औसतन 2.5-3 किलोग्राम होता है। के लिए माइक्रोबियल वनस्पतियों के महत्व पर स्वस्थ व्यक्ति 1914 में पहली बार आई.आई. मेचनिकोव, जिन्होंने सुझाव दिया कि कई बीमारियों का कारण मानव शरीर के अंगों और प्रणालियों में रहने वाले विभिन्न सूक्ष्मजीवों द्वारा उत्पादित विभिन्न मेटाबोलाइट्स और विषाक्त पदार्थ हैं। हाल के वर्षों में डिस्बैक्टीरियोसिस की समस्या ने अत्यधिक निर्णयों के साथ बहुत सारी चर्चाएँ की हैं।
महिला जननांग संक्रमण का निदान और उपचार
हाल के वर्षों में, दुनिया भर में और हमारे देश में, वयस्क आबादी के बीच यौन संचारित संक्रमणों की घटनाओं में वृद्धि हुई है और जो बच्चों और किशोरों के बीच विशेष रूप से चिंता का विषय है। क्लैमाइडिया और ट्राइकोमोनिएसिस के मामले बढ़ रहे हैं। डब्ल्यूएचओ के अनुसार, यौन संचारित संक्रमणों में ट्राइकोमोनिएसिस आवृत्ति में पहले स्थान पर है। दुनिया में हर साल 170 मिलियन लोग ट्राइकोमोनिएसिस से बीमार पड़ते हैं।
बच्चों में आंतों के डिस्बैक्टीरियोसिस
सभी विशिष्टताओं के चिकित्सकों के नैदानिक अभ्यास में आंतों के डिस्बिओसिस और माध्यमिक इम्युनोडेफिशिएंसी तेजी से आम हैं। यह बदलती रहने की स्थिति, मानव शरीर पर विकृत पर्यावरण के हानिकारक प्रभावों के कारण है।
बच्चों में वायरल हेपेटाइटिस
व्याख्यान "बच्चों में वायरल हेपेटाइटिस" बच्चों में वायरल हेपेटाइटिस ए, बी, सी, डी, ई, एफ, जी पर डेटा प्रस्तुत करता है। सभी दिखाए गए हैं नैदानिक रूप वायरल हेपेटाइटिस, विभेदक निदान, उपचार और रोकथाम जो वर्तमान में मौजूद हैं। सामग्री आधुनिक पदों से प्रस्तुत की जाती है और सभी संकायों के वरिष्ठ छात्रों के लिए डिज़ाइन की गई है चिकित्सा विश्वविद्यालयों, इंटर्न, बाल रोग विशेषज्ञ, संक्रामक रोग विशेषज्ञ और अन्य विशिष्टताओं के डॉक्टर जो इस संक्रमण में रुचि रखते हैं।
अवायवीय संक्रमण
क्लिनिकल माइक्रोबायोलॉजी में सभी सूक्ष्मजीवों का वर्गीकरण वायुमंडलीय ऑक्सीजन और कार्बन डाइऑक्साइड के साथ उनके संबंधों पर आधारित है। इस सिद्धांत का उपयोग करते हुए, जीवाणुओं को 6 समूहों में विभाजित किया जाता है: बाध्य एरोबेस, माइक्रोएरोफिलिक एरोबेस, ऐच्छिक एनारोबेस, एयरोटोलरेंट एनारोबेस, माइक्रोएरोटोलेरेंट एनारोबेस, बाध्यकारी एनारोबेस। बाध्यकारी अवायवीय वातावरण में मुक्त ऑक्सीजन की उपस्थिति में मर जाते हैं, विकल्पी अवायवीय ऑक्सीजन की अनुपस्थिति में और पर्यावरण में इसकी उपस्थिति में दोनों का अस्तित्व और विकास करने में सक्षम होते हैं।
अवायवीय सूक्ष्मजीवों को कहा जाता है जो मौजूद हो सकते हैं और पर्यावरण में मुक्त ऑक्सीजन की अनुपस्थिति में गुणा कर सकते हैं; उनकी महत्वपूर्ण गतिविधि और प्रजनन के लिए ऑक्सीजन की आवश्यकता नहीं होती है।
सभी ज्ञात अवायवीय सूक्ष्मजीव बहुत बार कई बीमारियों के प्रेरक एजेंट बन सकते हैं। उनमें एपेंडिसाइटिस, पेरिटोनिटिस, विभिन्न स्थानीयकरण के फोड़े, निमोनिया, फुफ्फुस एम्पाइमा आदि हैं। एनारोबिक माइक्रोफ्लोरा, टेटनस और गैस गैंग्रीन के कारण होने वाली बीमारियों में सबसे गंभीर हैं।
धनुस्तंभ
टेटनस (टेटनस) एक घाव संक्रामक रोग है जो अवायवीय बीजाणु-असर वाले बेसिलस क्लोस्ट्रीडियम टेटानी के विष के कारण होता है, जब यह त्वचा या श्लेष्मा झिल्ली में दोष के माध्यम से शरीर में प्रवेश करता है, जो तंत्रिका तंत्र को नुकसान पहुंचाता है, टॉनिक और टेटनिक के हमले आक्षेप।
इतिहास: टेटनस का सबसे पुराना विवरण चेओप्स के पिरामिड (2600 ईसा पूर्व) से निकाले गए पपाइरस में मिलता है। हिप्पोक्रेट्स, गैलेर, पिरोगोव, गैलेन के कार्यों में, बीमारी का विवरण भी मिल सकता है, जो कि टेटनस के रूप में रोग की वर्तमान अवधारणा में अंतर्निहित है।
रा। Monastyrsky (1883) ने माइक्रोस्कोपी के दौरान पहली बार टेटनस बैसिलस की खोज की। 1890 में, बेरिंग एंटी-टेटनस सीरम प्राप्त करने में सफल रहे।
भौगोलिक वितरण
प्राचीन काल से, भौगोलिक क्षेत्रों के आधार पर टेटनस की घटनाओं का एक अलग वितरण देखा गया है।
पर यूरोप, स्कैंडिनेवियाई देशों (0.05 प्रति 100,000 निवासियों) में सबसे कम समग्र घटना देखी गई है। और उच्चतम (0.5 प्रति 100,000 निवासियों से अधिक) के बारे में। माल्टा और पुर्तगाल। अगले स्थानों पर ग्रीस, स्पेन, नीदरलैंड आदि का कब्जा है। अवरोही।
पूर्व यूएसएसआर के लिए, मध्य एशिया के गणराज्यों और कजाकिस्तान में सबसे अधिक प्रचलन देखा गया है।
पर बेलारूस गणराज्य में, टेटनस की घटनाएं वर्तमान में पृथक मामलों के रूप में दर्ज की गई हैं।
एटियलजि। टेटनस का कारक एजेंट क्लॉस्ट्रिडियम टेटानी, फिशर बेसिलस, ग्राम पॉजिटिव बेसिलस, एक सख्त एनारोब, टर्मिनल स्पोर्स बनाता है, लाइपेस, यूरेज़ का उत्पादन नहीं करता है, नाइट्रेट्स को पुनर्स्थापित नहीं करता है।
रोगज़नक़ के वनस्पति रूप टेटानोस्पास्मिन को संश्लेषित करते हैं, एक विष जो मानव न्यूरॉन्स पर कार्य करता है। टेटनस बैसिलस के अधिकांश उपभेद ऑक्सीजन-अस्थिर टेटानोलिसिन उत्पन्न करते हैं, जो रोगी की लाल रक्त कोशिकाओं को भंग करने में सक्षम होता है।
टेटनस बेसिलस के वनस्पति रूप हानिकारक पर्यावरणीय कारकों की कार्रवाई के लिए प्रतिरोधी नहीं हैं। उबालने (100C) में रोगज़नक़ नष्ट हो जाते हैं और 80C पर 30 मिनट के लिए भी वे मर जाते हैं। अधिकांश कीटाणुनाशक वनस्पति रूपों की मृत्यु का कारण बनते हैं।
लेकिन टेटनस बेसिलस बीजाणु, इसके विपरीत, पर्यावरणीय कारकों के प्रति बहुत प्रतिरोधी हैं। इसलिए, जब उबाला जाता है, तो वे केवल 1 घंटे के बाद मर जाते हैं, कीटाणुरहित मीडिया में वे केवल 10-12 घंटे के बाद मर जाते हैं, और मिट्टी में वे कई वर्षों तक (30 वर्ष तक) रह सकते हैं।
महामारी विज्ञान
संक्रामक एजेंट का स्रोत जानवर और मनुष्य हैं, जिनकी आंतों में रोगज़नक़ सैप्रोफाइट्स हैं। टेटनस बेसिलस घोड़ों, गायों, सूअरों और भेड़ों की आंतों में पाया जाता है। मल के साथ, रोगज़नक़ प्रवेश करता है वातावरण, और वहाँ से के माध्यम से घाव की सतहमानव शरीर में। यह एक विशिष्ट घाव संक्रमण है (लड़ाई, औद्योगिक, घरेलू चोटें, जलने सहित)। इस बीमारी को कभी नंगे पैर की बीमारी कहा जाता था। बीमार होना या न होना - यह सब प्रतिरक्षा की उपस्थिति या अनुपस्थिति पर निर्भर करता है।
टेटनस के प्रेरक एजेंट का प्रवेश द्वार दोनों महत्वपूर्ण और बमुश्किल ध्यान देने योग्य घाव हो सकता है।
युद्धों के दौरान टेटनस की घटनाएं नाटकीय रूप से बढ़ जाती हैं। टेटनस में पैथोलॉजिकल लाक्षणिकता की कोई विशेषता नहीं है
सुविधाएँ और गंभीर के अनुरूप नहीं है नैदानिक तस्वीरबीमारी। क्लिनिक। टेटनस के लिए ऊष्मायन अवधि तक रहता है
7-14 दिन। कभी-कभी रोग कुछ घंटों से एक महीने के भीतर हो सकता है। छोटा उद्भवनटेटनस जितना गंभीर होता है और उपचार के परिणाम उतने ही बुरे होते हैं। पाठ्यक्रम की गंभीरता के अनुसार, टेटनस के बहुत गंभीर, गंभीर, मध्यम और हल्के रूपों को प्रतिष्ठित किया जाता है।
प्रोड्रोमल अवधि में, सामान्य कमजोरी, चिड़चिड़ापन में वृद्धि, घाव में दर्द को खींचना, घाव से सटे मांसपेशियों की फाइब्रिलर मरोड़ परेशान कर सकती है।
जल्द से जल्द और विशेषता लक्षणटेटनस ट्रिस्मस है - चबाने वाली मांसपेशियों (एम। माससेटर) के टॉनिक ऐंठन के परिणामस्वरूप जबड़े की कमी। नतीजतन, रोगी अपना मुंह नहीं खोल सकता। टेटनस का अगला लक्षण है "तिरस्कारपूर्ण मुस्कान" - झुर्रीदार माथा, संकरी तालू की दरारें, खिंचे हुए होंठ और मुंह के नीचे के कोने। ग्रसनी की मांसपेशियों में ऐंठन के कारण निगलने में कठिनाई (डिस्पैगिया) होती है। बहुत जल्दी हैं
लक्षण, उनका संयोजन (त्रय) केवल टेटनस के लिए विशेषता है।
बाद में, अन्य मांसपेशी समूहों का एक टॉनिक संकुचन होता है - ओसीसीपटल, पीठ की लंबी मांसपेशियां, अंगों की मांसपेशियां। इन मांसपेशियों की हाइपरटोनिटी रोगी को एक विशिष्ट स्थिति में ले जाती है: पीठ पर सिर को पीछे की ओर फेंका जाता है और शरीर का काठ का हिस्सा बिस्तर से ऊपर उठा होता है। रोगी झुकता है और, जैसा कि वह था, सिर और एड़ी के पीछे खड़ा होता है - तथाकथित एपिस्टोटोनस। थोड़ी देर बाद, पेट की मांसपेशियों का तनाव प्रकट होता है - एक छिद्रित अल्सर के साथ एक बोर्ड के आकार का पेट। इसके अलावा, अंगों की मांसपेशियां तनावग्रस्त हो जाती हैं और उनकी गति तेजी से सीमित हो जाती है। प्रक्रिया में इंटरकोस्टल मांसपेशियों की भागीदारी के कारण, भ्रमण सीमित है छाती, श्वास उथली और बार-बार हो जाती है।
पेरिनेम की मांसपेशियों के टॉनिक संकुचन के कारण पेशाब और शौच करना मुश्किल हो जाता है। भविष्य में, सामान्य मांसपेशी हाइपरटोनिटी की पृष्ठभूमि के खिलाफ, सामान्य टॉनिक आक्षेप दिखाई देते हैं। अक्सर ऐंठन के दौरान रोगी अपनी जीभ काट लेते हैं, जो एक नैदानिक संकेत भी है।
टेटनस के बहुत गंभीर रूप में, श्वसन की मांसपेशियों का पक्षाघात होता है, जिससे मृत्यु हो जाती है।
टेटनस को शरीर के तापमान में वृद्धि की विशेषता है, कभी-कभी महत्वपूर्ण, लगातार पसीना आता है। हाइपरसैलिवेशन नोट किया जाता है - लगातार लार आना।
पर बीमारी के दौरान चेतना बनी रहती है। रोगी चिड़चिड़े होते हैं - हल्का सा शोर या प्रकाश ऐंठन के हमले की ओर ले जाता है।
पर एक अनुकूल परिणाम के मामले में, नैदानिक तस्वीर भीतर रुक जाती है 2-4 सप्ताह। लंबे समय तकमांसपेशियों में चोट लगी। रोग के पुनरावर्तन दुर्लभ हैं।
निदान इतिहास, विशेषता नैदानिक प्रस्तुति और निष्कर्षों पर आधारित है। प्रयोगशाला अनुसंधान. के लिये प्रयोगशाला विश्लेषणघावों और भड़काऊ संरचनाओं और रक्त से सामग्री लें। माइक्रोब की बाद की पहचान के साथ अवायवीय वातावरण में फसलों का उत्पादन करें। विभेदक निदान मिर्गी, हिस्टीरिया, मेनिनजाइटिस, एन्सेफलाइटिस और ऐंठन सिंड्रोम के साथ अन्य बीमारियों के साथ किया जाता है।
उपचार: रोगियों को गहन देखभाल इकाइयों में अस्पताल में भर्ती कराया जाता है। प्रकाश और शोर परेशान करने वालों को बाहर रखा गया है। घावों का सर्जिकल उपचार एनेस्थीसिया के तहत किया जाना चाहिए, घावों को सुखाया नहीं जाता है। घाव के किनारों का एक कट्टरपंथी छांटना किया जाता है, ऑक्सीजन-विमोचन एंटीसेप्टिक्स के साथ इसका उपचार और घाव की पर्याप्त जल निकासी सुनिश्चित की जाती है।
घाव से रक्त में टेटनस विष के प्रवेश को रोकने के लिए, घाव का इलाज करने से पहले, इसे 5-10 हजार आईयू की खुराक पर एंटीटेटनस सीरम के साथ "चिप" करने की सलाह दी जाती है। अनिवार्य क्षतशोधनसंज्ञाहरण के तहत - आक्षेप को उत्तेजित न करें।
विशिष्ट उपचार में परीक्षण के बाद टिटनेस टॉक्साइड के 50100 हजार आईयू के इंट्रामस्क्युलर इंजेक्शन शामिल हैं
एक विदेशी प्रोटीन के लिए शरीर की संवेदनशीलता। सीरम की यह मात्रा 2-3 सप्ताह के लिए रोगी के रक्त में एक उच्च एंटीटॉक्सिक टिटर प्रदान करती है। इस संबंध में, पुन: परिचय की कोई आवश्यकता नहीं है। एंटी-टेटनस सीरम को बेज्रेडको विधि के अनुसार इंट्रामस्क्युलर रूप से परीक्षण के बाद प्रशासित किया जाता है, और केवल विशेष रूप से गंभीर मामलों में, इंट्रामस्क्युलर इंजेक्शन के साथ समानांतर में, एक आइसोटोनिक समाधान के साथ पतला सोडियम क्लोराइड का अंतःशिरा धीमा प्रशासन 5 बार उपयोग किया जाता है। पीपीएस का अंतःशिरा प्रशासन
2-3 दिन तक रहता है। सीरम को गर्म करना चाहिए
36-37o सी.
पर हाल ही में, एंटी-टेटनस मानव इम्युनोग्लोबुलिन, जिसे 900 IU (6 मिली) की खुराक पर इंट्रामस्क्युलर रूप से प्रशासित किया जाता है, में अधिक स्पष्ट एंटीटॉक्सिक प्रभाव होता है। रोग की तीव्र अवधि में सक्रिय प्रतिरक्षा को उत्तेजित करने के लिए, टेटनस टॉक्साइड का 1.0 मिलीलीटर प्रशासित किया जाता है।
न्यूरोलेप्टिक्स (अमीनोसिन, ड्रॉपरिडोल) या ट्रैंक्विलाइज़र (सेडक्सन) की शुरुआत के बाद टेटनस के हल्के और मध्यम रूपों में ऐंठनशील मांसपेशी संकुचन बंद हो जाता है। रोग के गंभीर रूपों में, हेक्सेनल, थियोपेंटल, सोडियम हाइड्रॉक्सीब्यूटाइरेट, सोम्ब्रेविन अतिरिक्त रूप से प्रशासित होते हैं।
पर विशेष रूप से गंभीर मामलों में, रोगियों को मांसपेशियों को आराम देने वाले और फेफड़ों के कृत्रिम वेंटिलेशन के आवधिक प्रशासन के साथ इंटुबैट किया जाता है।
शरीर के विषहरण के सभी संभावित तरीकों का उपयोग किया जाता है और लक्षणात्मक इलाज़. जांच या मां बाप संबंधी पोषण. पाइोजेनिक संक्रमण को रोकने के लिए एंटीबायोटिक्स की आवश्यकता होती है। के तहत रोगियों के उपचार द्वारा एक अच्छा प्रभाव प्रदान किया जाता है उच्च रक्तचापऑक्सीजन। हाइपरबेरिक ऑक्सीजन थेरेपी(एचबीओ) मरीजों को एक दबाव कक्ष में रखकर किया जाता है, जहां ऑक्सीजन का दबाव दो वायुमंडल होता है।
पूर्वानुमान सबसे अधिक अनुकूल है, मृत्यु दर 10-15% है। निवारण। गैर विशिष्ट और विशिष्ट। अविशिष्ट
रोकथाम में घावों के प्राथमिक शल्य चिकित्सा उपचार के संचालन में सड़न रोकनेवाला और प्रतिरोधन शामिल है।
विशिष्ट टेटनस प्रोफिलैक्सिस 3 वर्ष की आयु से सभी बच्चों में शुरू होता है। एक महीने पुराना. इसके लिए संबंधित पर्टुसिस, डिप्थीरिया और टेटनस वैक्सीन (डीपीटी) का उपयोग किया जाता है। टीका 1.5 महीने के अंतराल के साथ 0.5 मिलीलीटर पर तीन बार प्रशासित किया जाता है। हर 1.5-2 साल में एक बार प्रत्यावर्तन किया जाता है। 6, 11, 16 वर्ष और जीवन के प्रत्येक 10 वर्ष से अधिक की आयु में 0.5 मिली एडीएस की शुरुआत से उचित स्तर पर प्रतिरक्षा बनाए रखना सुनिश्चित किया जाता है।
अगर पूरी तरह से टीका लगाया हुआ व्यक्ति घायल हो जाता है, तो उसे केवल 0.5 मिली टॉक्साइड ही दिखाया जाता है। चोट लगने की स्थिति में, पहले से अटीकाकृत रोगियों को टेटनस इम्युनोग्लोबुलिन के 450-900 मिलीलीटर दिए जाते हैं। इसकी अनुपस्थिति में, टेटनस टॉक्साइड के 3000 आईयू और टेटनस टॉक्साइड के 1.0 मिली का परिचय देना आवश्यक है।
अवायवीय गैस संक्रमण
अवायवीय गैस संक्रमण एक दुर्जेय घाव संक्रमण है,
रोगजनक अवायवीय के कारण, तेजी से आगे बढ़ने और ऊतक परिगलन फैलाने की विशेषता, उनका क्षय, आमतौर पर गैसों के गठन, गंभीर सामान्य नशा और स्पष्ट भड़काऊ घटनाओं की अनुपस्थिति के साथ।
रोग के अन्य नाम: गैस गैंग्रीन, गैस कफ, एंटन फायर, मैलिग्नेंट एडिमा, फुलमिनेंट गैंग्रीन, ब्राउन कफ, आदि।
कहानी। पहला विवरण नैदानिक अभिव्यक्तियाँएनारोबिक संक्रमण हिप्पोक्रेट्स से संबंधित है। बाद में काफी विस्तृत विवरणनरम ऊतकों का अवायवीय संक्रमण फ्रांसीसी चिकित्सक एम्ब्रोस पारे (1562) द्वारा किया गया था, जिन्होंने इसे अस्पताल गैंग्रीन माना था। गैस गैंग्रीन के सिद्धांत में एक महान योगदान एन.आई. पिरोगोव, द्वितीय विश्व युद्ध के दौरान एस.एस. युदीन, एम.एन. अखुटिन।
एटियलजि: तीन मुख्य रोगजनक: सीएल। परफ्रिंजेंस, सीएल। सेप्टिकम, सीएल।
aedemaitiens. अवायवीय संक्रमण का सबसे आम कारण सीएल है। Perfringens, यह 12 विभिन्न घातक और नेक्रोटिक विषाक्त पदार्थों और एंजाइमों का उत्पादन करने की उनकी क्षमता के अनुसार 6 प्रकारों में बांटा गया है।
अन्य क्लॉस्ट्रिडिया भी कई प्रकारों में विभाजित हैं (माइक्रोबायोलॉजी देखें)।
इन तीन रोगजनकों से दो और रोगजनक जुड़े हुए हैं - यह सीएल है। हिस्टोलिटिकम और सीएल। सॉर्डेली मनुष्यों के लिए पहला रोगजनक नहीं है, लेकिन दूसरों के साथ मिलकर यह एक दूसरे के रोगजनक गुणों को बढ़ाता है और मृत्यु का कारण बन सकता है। सीएल। सोर्डेली अधिक विषैला होता है और एक घातक विष को छोड़ने में सक्षम होता है।
महामारी विज्ञान। अवायवीय जीवों का प्राकृतिक आवास जानवरों की आंतें हैं, विशेष रूप से शाकाहारी (गाय, घोड़ा), साथ ही सर्वाहारी (सुअर)। आंत में, वे जानवर में बीमारी पैदा किए बिना सैप्रोफाइट्स के रूप में गुणा करते हैं। जानवरों की आंतों से, अवायवीय मिट्टी में प्रवेश करते हैं। यदि किसी मूल का घाव मिट्टी से दूषित होता है, तो मिट्टी से प्राप्त होने वाले अवायवीय, घाव की सतह को बीज देते हैं।
रोग के विकास के लिए शर्तें।कई घाव अवायवीय सूक्ष्मजीवों से दूषित हो सकते हैं, लेकिन रोग सभी मामलों में नहीं होता है। अवायवीय संक्रमण के विकास के लिए, निम्नलिखित स्थितियाँ या तथाकथित स्थानीय कारक मौजूद होने चाहिए। इसमे शामिल है:
- नेक्रोटिक और अपर्याप्त रूप से ऑक्सीजन युक्त ऊतकों की एक बड़ी मात्रा;
- दर्दनाक और रक्तस्रावी सदमे की उपस्थिति;
- व्यापक कुचल और मांसपेशियों और ऊतकों को नुकसान;
- गहरा घाव चैनल;
- घाव की सतह बाहरी वातावरण से बंद;
- मुख्य धमनियों में चोट के परिणामस्वरूप ऊतक इस्किमिया;
- शरीर की प्रतिरोधक क्षमता में कमी।
रोगजनन। अनुकूल परिस्थितियों में और शरीर के प्रतिरोध की अनुपस्थिति में, एक उपयुक्त पोषक माध्यम की उपस्थिति, अवायवीय, ऊतकों में घुसने के बाद, उनकी विनाशकारी गतिविधि को गुणा और विकसित करना शुरू करते हैं। क्लोस्ट्रिडिया घाव से स्वस्थ में प्रवेश करता है
क्षेत्र, अपने विषाक्त पदार्थों के साथ ऊतकों को नुकसान पहुंचाते हैं और इस तरह अपने लिए एक उपयुक्त पोषक माध्यम तैयार करते हैं। प्रक्रिया विशेष रूप से तेज है मांसपेशियों का ऊतक, इसलिये इसकी समृद्ध ग्लाइकोजन सामग्री के कारण, यह सबसे अच्छा पोषक माध्यम है। रोगाणुओं के स्थानीयकरण का एक अन्य स्थान संयोजी ऊतक है। एनारोबेस और उनके विषाक्त पदार्थों की कार्रवाई में, तीन चरणों को प्रतिष्ठित किया जा सकता है:
1) सूजन और द्रव भरना, इसके बाद त्वचा का एक विशिष्ट रंग;
2) मांसपेशियों में गैस बनना और संयोजी ऊतक;
3) परिगलन और मांसपेशियों का नरम होना जिससे गैस निकलती है।
एडिमा और गैस, स्वस्थ ऊतकों को निचोड़ते हुए, माइक्रोकिरकुलेशन के विघटन का कारण बनते हैं और बाद में कोशिका मृत्यु के साथ इस्किमिया का कारण बनते हैं। नेक्रोटिक और इस्केमिक ऊतकों पर एनारोबेस द्वारा और अधिक हमला किया जाता है और इस प्रक्रिया में अधिक से अधिक नए क्षेत्र शामिल होते हैं।
त्वचा के रंग में विशेषता परिवर्तन होते हैं। पर आरंभिक चरणत्वचा हमेशा पीली होती है (विषाक्त पदार्थों के कारण वैसोस्पास्म होता है)। सूजन और गैस बनने के कारण त्वचा चमकदार हो जाती है। केले (एरोबिक) संक्रमण की एक विशिष्ट विशेषता यह है कि त्वचा का कोई हाइपरमिया नहीं होता है। त्वचा का कोई अतिताप भी नहीं है, इसके विपरीत, यह स्पर्श करने के लिए ठंडा है। सैफेनस नसें फैली हुई हैं, रक्त के साथ बह रही हैं, तनावग्रस्त हैं (जैसे कि जब एक टूर्निकेट लगाया जाता है)। जैसे-जैसे प्रक्रिया आगे बढ़ती है, त्वचा एक कांस्य रंग, बाद में हरी, भूरी और फिर काली हो जाती है।
पेशीय ऊतक: गैस के संक्रमण के प्रभाव में, पेशियाँ पहले पीली लाल, सूखी (उबले हुए मांस का प्रकार) हो जाती हैं, वे गैस के बुलबुलों से भर जाती हैं। इसके बाद, हरे रंग की टिंट के साथ मांसपेशियों का रंग भूरा या काला हो जाता है। इसके बाद, मांसपेशी ऊतक एक काले-भूरे रंग के द्रव्यमान में बदल जाता है, जिससे गैस निकलती है।
सामान्य घटनाएं
गैस गैंग्रीन, चाहे किसी भी रूप में हो, स्थानीय रूप से कभी नहीं जाता है। रोग के पहले घंटों से, पूरा जीव इस प्रक्रिया में शामिल होता है। अवायवीय रोगजनक मुख्य रूप से अपने मजबूत विषाक्त पदार्थों के साथ कार्य करते हैं, जो पूरे शरीर में भर जाते हैं और शरीर को बहुत जल्दी जहरीला बना देते हैं। बिजली की तेज़ गति से कुछ ही घंटों में मृत्यु हो सकती है।
रोगियों की सामान्य स्थिति गंभीर है। हालांकि, उनका स्वास्थ्य हमेशा एक जैसा नहीं रहता है। कम सामान्यतः, रोगी उदास मनोदशा में होते हैं। अधिक बार उनके पास एक स्पष्ट उत्साह होता है। रोगियों की स्पष्ट वाचालता और उनकी उत्तेजना पर ध्यान आकर्षित किया जाता है। वे स्वेच्छा से सवालों के जवाब देते हैं और सुखदायक जवाब देते हैं, वे अपनी स्थिति के बारे में कभी शिकायत नहीं करते। वे लगभग अपनी बीमारी की गंभीरता को महसूस नहीं करते हैं, वे विच्छेदन के लिए सहमत नहीं हैं, वे कहते हैं कि वे अच्छा महसूस करते हैं। गैस गैंग्रीन के रोगियों में नींद पूरी तरह से अनुपस्थित होती है। नींद की गोलियों के प्रभाव में भी रोगी को नींद नहीं आती है। शरीर का तापमान - 38-39। नाड़ी - एक मिनट में 140-150 । बीपी 80-90 मिमी। आरटी। कला। श्वास तेज हो गई। ल्यूकोसाइटोसिस - उच्चारण, बाईं ओर सूत्र का बदलाव,
में टर्मिनल चरण- हीमोग्लोबिन, एरिथ्रोसाइट्स की सामग्री जल्दी से कम हो जाती है, एनीसोडिटोसिस, हाइपोकेलोमिया प्रकट होता है (चूंकि एनारोबेस एरिथ्रोसाइट्स को नष्ट करते हैं और हेमटोपोइजिस को रोकते हैं)। ओलिगो है - या औरिया।
वर्गीकरण
प्रसार की दर के अनुसार अवायवीय संक्रमण का वर्गीकरण: 1 - तेजी से फैलने वाला या फुलमिनेंट; 2-धीरे-धीरे फैल रहा है।
नैदानिक और रूपात्मक संकेतकों के अनुसार: 1 - गैस रूप, 2 - एडेमेटस रूप, 3 - गैस-एडेमेटस, 4 - पुट्रेक्टिव-प्यूरुलेंट रूप।
द्वारा शारीरिक विशेषताएं: गहरा, सतही।
निदान: कोई भी व्यक्ति जिसने कभी अवायवीय संक्रमण देखा है, अनजाने में इस रोग के शीघ्र निदान के महत्व के बारे में निष्कर्ष पर आया है। देर से निदान के साथ, रोग का निदान संदिग्ध हो जाता है। वे। प्रारंभिक निदान मृत्यु दर और विकलांगता को कम करने का आधार बनाता है। यह इस दुर्जेय रोग के क्लिनिक का स्पष्ट ज्ञान बन जाता है। निदान किस पर आधारित है?
संभावित आपदा का पहला संकेत घाव में दर्द है। गैस गैंग्रीन में घाव का दर्द इतना तेज होता है कि दवा से भी नहीं रुकता।
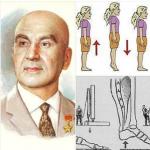
अगला प्रारंभिक संकेत घाव क्षेत्र में ऊतक सूजन है। ए.वी. के लक्षण से इसकी पहचान करना आसान है। मेलनिकोव। लक्षण सकारात्मक है यदि घाव के ऊपर कसकर लगाया गया लिगेचर एक घंटे के भीतर त्वचा में कटना शुरू कर देता है, जो अंग की मात्रा में वृद्धि का संकेत देता है।
निम्नलिखित लक्षण नशा के लक्षण हैं - मुख्य रूप से उत्साह, अतिताप, क्षिप्रहृदयता।
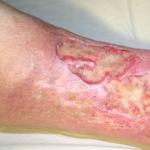
स्थानीय लक्षण - "सफेद" एडिमा - अवायवीय बैक्टीरिया एक विष का स्राव करते हैं, जो ऊतकों में रक्त वाहिकाओं के तेज संकुचन का कारण बनता है। नतीजतन, त्वचा स्पर्श करने के लिए पीली और ठंडी हो जाती है (जैसा कि एक सामान्य संक्रमण के विपरीत होता है, जहां त्वचा हाइपरेमिक और स्पर्श करने के लिए गर्म होती है)। इसके बाद एडिमा के विकास और गैसों के जमा होने के कारण त्वचा चमकदार हो जाती है। एक साथ किए गए इन परिवर्तनों ने कुछ मामलों में गैस गैंग्रीन को सफेद चेहरा कहना संभव बना दिया। एक निस्संदेह संकेत क्रेपिटस के रूप में चमड़े के नीचे वातस्फीति की परिभाषा है। टक्कर tympanitis।
घाव, सूजन के बावजूद, आमतौर पर सूखा होता है, केवल दबाए जाने पर, एक पारदर्शी लाल गंधहीन तरल इससे अलग हो जाता है, जिसमें वसा की चमक होती है, जैसे शोरबा में, कभी-कभी घाव का निर्वहन झागदार होता है। भविष्य में - घाव के चारों ओर ऊतक परिगलन। हाथ-पैरों की आर-ग्राफी का इस्तेमाल मांसपेशियों में गैस का पता लगाने के लिए किया जाता है। आर-इमेज में: मांसपेशियों में गैस का एक हेरिंगबोन पैटर्न होता है, और चमड़े के नीचे के ऊतक में गैस के संचय में एक मधुकोश का आभास होता है। लेकिन इस शोध पद्धति को कम करके आंका नहीं जाना चाहिए। गैस गैंग्रीन की विशेषता सड़ा हुआ है तेज गंध, जो घाव पर लगाई गई पट्टी से आता है।
जैसा कि आप जानते हैं, O. Balzac की गैस गैंग्रीन से मृत्यु हो गई। यहाँ बताया गया है कि यह कैसे वर्णन करता है
विक्टर ह्यूगो ने ओ. बाल्ज़ाक के साथ अपनी आखिरी मुलाकात: “मैंने फोन किया। चाँद चमक गया, बादलों से काला हो गया। गली सुनसान थी। मैंने फिर फोन किया। एक दासी मोमबत्ती लेकर प्रकट हुई। आप क्या चाहते हैं? वह रोई। मैंने खुद को पहचाना और लिविंग रूम में दिखाया गया। कमरे के बीचोबीच एक मोमबत्ती जल रही थी। एक और महिला अंदर आई, वह भी रो रही थी। उसने मुझसे कहा: “वह मर रहा है। डॉक्टरों ने कल से उन्हें छोड़ दिया है।” हम बाल्ज़ाक के शयनकक्ष में गए। मैंने एक अशुभ खर्राटे सुना। बिस्तर से असहनीय गंध आ रही थी। मैंने कम्बल उठा लिया और बाल्ज़ाक का हाथ थाम लिया। वह ठंडी और पसीने से भीगी हुई थी। उसने दबाव का जवाब नहीं दिया। जब मैं घर पहुंचा तो मैंने कई लोगों को मेरा इंतजार करते पाया। मैंने उनसे कहा: सज्जनों, यूरोप अब एक प्रतिभा खो रहा है।
माइक्रोबायोलॉजिकल डायग्नोस्टिक्स. प्राथमिक ऑपरेशन के दौरान बैक्टीरिया की जांच के लिए, एक्सयूडेट, परिवर्तित ऊतक के टुकड़े (2-3 ग्राम) स्वस्थ ऊतक के साथ सीमा पर एक घाव से लिया जाता है, साथ ही एक नस से रक्त भी लिया जाता है। ली गई सामग्री को एक बाँझ भली भांति बंद कांच के बने पदार्थ में रखा जाता है और बैक्टीरियोलॉजिकल प्रयोगशाला में भेजा जाता है। स्मीयरों को तैयार किया जाता है, ग्राम-अभिरंजित और सूक्ष्मदर्शी बनाया जाता है। नमूने में ग्राम-पॉजिटिव छड़ की उपस्थिति अवायवीय संक्रमण के सांकेतिक संकेत के रूप में कार्य करती है। अगला अध्ययन अवायवीय परिस्थितियों में एक विशेष संरचना और ऊष्मायन के माध्यम से ली गई सामग्री की बुवाई है। 24-48 घंटों में उत्पादित रोगज़नक़ के प्रकार का निर्धारण, 7 दिनों तक। इसके अलावा, रोगज़नक़ के प्रकार और उसके विष का निर्धारण सभी रोगजनकों के लिए एंटीटॉक्सिक डायग्नोस्टिक सीरा के साथ एक न्यूट्रलाइज़ेशन प्रतिक्रिया द्वारा किया जाता है।
त्वरित निदान के कई तरीके हैं।
जटिल। सर्जिकल उपचार मुख्य है और इसे आपातकालीन आधार पर किया जाना चाहिए। छांटना - ऊतकों के विच्छेदन को छांटना के साथ जोड़ा जाना चाहिए: घाव व्यापक रूप से खुला होना चाहिए, जिसके बाद सभी प्रभावित मांसपेशियों (ग्रे, गैर-रक्तस्राव) के एक पूर्ण, कभी-कभी बहुत व्यापक, छांटना आवश्यक है। मांसपेशियों की व्यवहार्यता की कसौटी मांसपेशियों के बंडलों का संकुचन है।
एक फ्रैक्चर की उपस्थिति में, एक परिपत्र प्लास्टर कास्ट या धातु ऑस्टियोसिंथिथेसिस का उपयोग contraindicated है। इन मामलों में, कंकाल कर्षण या प्लास्टर स्प्लिंट का उपयोग किया जाता है। घाव वाली जगह को खुला छोड़ देना चाहिए ताकि मरहम-पट्टी की जा सके।
स्थानीय रूप से, घावों के उपचार के लिए, 10-20% NaCl, हाइड्रोजन पेरोक्साइड, पोटेशियम परमैंगनेट जैसे समाधानों का उपयोग किया जाता है - यह आवश्यक है, क्योंकि वे ऑक्सीकरण एजेंट हैं, जिनमें O2, डाइऑक्साइडिन, डाइमेक्साइड, एंटीबायोटिक समाधान होते हैं।
विशिष्ट उपचार किया जाता है - पॉलीवलेंट एंटीगैंग्रेनस सीरम का अंतःशिरा प्रशासन। प्रति दिन सीरम के 150,000 IU (50,000 IU एंटीपेरिफ्रेंस, एंटीसेप्टिकम, एंटीओएडेमेटेंस) दिए जाते हैं, जिसे सेलाइन के साथ 3-5 बार पतला किया जाता है। प्रेरक एजेंट की पहचान के बाद, समान सीरम के केवल 50,000 IU को अंतःशिरा में प्रशासित किया जाता है।
बड़े पैमाने पर एंटीबायोटिक चिकित्सा की जाती है। ऐसे को वरीयता दी जानी चाहिए जीवाणुरोधी दवाएंक्लिंडोमाइसिन, बीटा-लैक्टामेज़ इनहिबिटर (एमोक्सिसिलिन, आदि), कार्बापेनेम (मेरोपेनेम, थिएनेम) के रूप में। कीमोथेरेपी दवा मेट्रोनिडाजोल बहुत प्रभावी है।
हाइपरबेरिक ऑक्सीजन थेरेपी के साथ उपचार को संयोजित करना वांछनीय है।
विषहरण के सभी उपलब्ध तरीकों का उपयोग किया जाता है।
लेख की सामग्री
इस प्रकार का घाव संक्रमण एक युद्ध की चोट की सबसे गंभीर जटिलताओं में से एक है - घाव, शीतदंश, जलन, आदि। साहित्य में, इसे विभिन्न नामों से वर्णित किया गया है: "गैस गैंग्रीन", "एनारोबिक गैंग्रीन", "गैस कफ" , आदि।
प्रथम विश्व युद्ध की विभिन्न अवधियों के दौरान, 2-15% घायलों में अवायवीय संक्रमण हुआ। महान देशभक्तिपूर्ण युद्ध के दौरान, विभिन्न लेखकों के अनुसार, यह लगभग 0.5-2% घायलों (A. N. Berkutov, 1965; A. A. Vishnevsky और M. I. Schreiber, 1975, आदि) में हुआ।
अवायवीय संक्रमण का एटियलजि और रोगजनन
अवायवीय संक्रमणघाव जीनस क्लोस्ट्रीडियम: CI के रोगाणुओं के कारण होते हैं। परफ्रिंजेंस, सी.आई. सेप्टिकम, सी.आई. एडिमाटियंस, सी.आई. हिस्टोलिटिकम। अवायवीय संक्रमण के प्रेरक एजेंट निम्नलिखित विशेषताओं की विशेषता है।सी.आई. perfringens- मनुष्यों में गैस संक्रमण का सबसे आम प्रेरक एजेंट। सूक्ष्म जीव प्रकृति में बहुत आम है। यह इंसानों, जानवरों की आंतों और धरती में बड़ी मात्रा में पाया जाता है। सूक्ष्म जीव अचल है, बीजाणु बनाता है और हेमोलिसिन, मायोटॉक्सिन और न्यूरोटॉक्सिन युक्त एक विष है। जीवित ऊतकों के लिए इस विष के संपर्क में आने से खूनी रिसाव और गैस, ऊतकों की सूजन और परिगलन, विशेष रूप से मांसपेशियों का निर्माण होता है। विष के प्रभाव में मांसपेशियां पीली हो जाती हैं, "उबले हुए मांस का रंग", जिसमें कई गैस बुलबुले होते हैं। विष की बड़ी खुराक घातक होती है।
सी.आई. eedematiens- हेमोलिसिन और एक्सोटॉक्सिन युक्त एक मोबाइल बीजाणु-असर वाला सूक्ष्म जीव। इस सूक्ष्म जीव के विषाक्त पदार्थों को उच्च गतिविधि और चमड़े के नीचे, इंटरमस्क्युलर ऊतक और मांसपेशियों की सूजन को जल्दी से बनाने की क्षमता की विशेषता है। विष का एक स्थायी और विशिष्ट हेमोलिटिक प्रभाव भी होता है। उबालने के दौरान बीजाणु 60 मिनट के बाद ही मर जाते हैं (ई.वी. ग्लोटोवा, 1935)।
सी.आई. सेप्टिकम- 1861 में पाश्चर द्वारा खोजा गया एक मोबाइल बीजाणु-असर वाला सूक्ष्म जीव। इसका विष हेमोलिटिक है, जिससे तेजी से फैलने वाला खूनी-सीरस एडिमा, चमड़े के नीचे के ऊतकों, मांसपेशियों के ऊतकों का सीरस-रक्तस्रावी संसेचन और अधिक दुर्लभ मामलों में, मांसपेशियों की मृत्यु हो जाती है। विष, रक्त में मिल जाने से तेजी से गिरावट आती है रक्त चाप, संवहनी पक्षाघात और हृदय की मांसपेशियों को नुकसान। सूक्ष्म जीव मिट्टी, मनुष्यों और जानवरों की आंतों में पाया जाता है। बीजाणु 8 से 20 मिनट तक उबलने का सामना करते हैं।
सी.आई. हिस्टोलिटिकम- बीजाणु धारण करने वाला, गतिशील सूक्ष्म जीव। यह 1916 में खोजा गया था। इस सूक्ष्म जीव के विष में प्रोजियोलिटिक एंजाइम फाइब्रोलिसिन होता है, जो मांसपेशियों, चमड़े के नीचे के ऊतकों, संयोजी ऊतक और त्वचा के तेजी से पिघलने का कारण बनता है। पिघला हुआ ऊतक रास्पबेरी जेली जैसा एक अनाकार द्रव्यमान में बदल जाता है। कोई गैस उत्पादन नहीं है।
गैस संक्रमण के प्रेरक एजेंटों के विषाक्त पदार्थ प्रोटीन मूल के विभिन्न एंजाइमों (लेसिथिनेज, हाइलूरोनिडेज़, डीऑक्सीराइबोन्यूक्लिज़, हेमोलिसिन, आदि) के परिसर हैं। ये एंजाइम, साथ ही उनके ऊतकों के टूटने के उत्पाद, रक्त में अवशोषित होने के कारण, पूरे शरीर पर एक सामान्य विषाक्त प्रभाव पड़ता है और रोगाणुओं के प्रसार (विकास) में योगदान देता है।
अवायवीय रोगजनकों के साथ घाव संदूषण के मुख्य स्रोत पृथ्वी और दूषित कपड़े हैं। फसलों में CI के ताजे घावों से। इत्र 60-80% में होता है; सी.आई. एडिमाटीन्स - 37-64% में;
सी.आई. सेप्टिकम- 10-20% में; सी.आई. हिस्टोलिटिकम - 1-9% में (ए। वी। स्मोल्यानिकोव, 1960)। सूचीबद्ध रोगाणुओं के साथ, अन्य प्रकार के अवायवीय और एरोबिक सूक्ष्मजीव (सीआई। स्पोरोजेन्स, सीआई। टर्टिकम, सीआई। ओरोफोक्टिडस, एनारोबिक और एरोबिक स्ट्रेप्टोकोकी, स्टैफिलोकोकस ऑरियस, ई। कोलाई, प्रोटीस, आदि) एक ताजा गनशॉट घाव में पाए जाते हैं। . घाव में विकसित होने वाले एरोबिक सूक्ष्मजीव, विशेष रूप से स्ट्रेप्टोकोकी और स्टेफिलोकोकी, "चार के समूह" एनारोब के सक्रियकर्ता हो सकते हैं, जो उनके प्रजनन, रोगजनकता, हेमोलिटिक और नेक्रोटिक गुणों को बढ़ाते हैं। इसलिए, गैस संक्रमण का वनस्पति आमतौर पर बहुसूक्ष्मजैविक होता है। हालांकि, इस बीमारी में अग्रणी भूमिका अवायवीय रोगाणुओं की है।
संदूषण की उच्च आवृत्ति के बावजूद बंदूक की गोली के घावअवायवीय सूक्ष्मजीव, उनमें अवायवीय संक्रमण कुछ स्थानीय और सामान्य कारकों के संयोजन के साथ अपेक्षाकृत कम (0.5-2%) विकसित होता है। स्थानीय कारकों में मुख्य रूप से व्यापक ऊतक क्षति शामिल है, जो अक्सर छर्रे के घावों के साथ देखी जाती है, विशेष रूप से हड्डी की क्षति के साथ।
महान देशभक्तिपूर्ण युद्ध के अनुभव ने पुष्टि की कि अंगों के गनशॉट फ्रैक्चर में, आमतौर पर नरम ऊतकों को महत्वपूर्ण क्षति के साथ, अवायवीय संक्रमण हड्डी की क्षति के बिना अंगों की चोटों की तुलना में 3.5 गुना अधिक होता है। चोट का प्रकार अवायवीय संक्रमण की घटनाओं को भी प्रभावित करता है: छर्रे के घावों के साथ, गोली के घावों की तुलना में अवायवीय संक्रमण की जटिलताओं को 1.5 गुना अधिक देखा गया था, और अंधे घावों के साथ - दो बार मर्मज्ञ लोगों के साथ (ओ.पी. लेविन, 1951)।
अवायवीय संक्रमण की घटना में, घावों का स्थानीयकरण एक महत्वपूर्ण भूमिका निभाता है।
ज्यादातर मामलों में (75%), निचले अंग की चोटों के साथ अवायवीय प्रक्रिया विकसित हुई, यह स्पष्ट रूप से घने एपोन्यूरोटिक मामलों में संलग्न बड़ी मांसपेशियों की उपस्थिति के कारण है। दर्दनाक शोफ जो चोट के बाद विकसित होता है, मांसपेशियों और उन्हें खिलाने वाली मांसपेशियों के संपीड़न की ओर जाता है। रक्त वाहिकाएंएपोन्यूरोटिक मामलों में और मांसपेशियों के ऊतकों के इस्किमिया का विकास, जो अवायवीय संक्रमणों के विकास के पक्ष में जाना जाता है। शायद यह परिस्थिति भी एक भूमिका निभाती है कि निचले अंग अधिक आसानी से दूषित हो जाते हैं।
अवायवीय संक्रमण के विकास के लिए पूर्वगामी कारक हैं: मुख्य वाहिकाओं को नुकसान के कारण स्थानीय संचलन संबंधी विकार, एक टूर्निकेट का उपयोग, घाव का तंग टैम्पोनैड, एक हेमेटोमा द्वारा ऊतक संपीड़न, आघात और रक्त की हानि, आदि।
अवायवीय संक्रमण की घटनाओं पर मौसम संबंधी स्थितियों और मौसमी का एक निश्चित प्रभाव होता है। यह मज़बूती से स्थापित किया गया है कि बारिश के मौसम में घावों की अवायवीय जटिलताओं की आवृत्ति बढ़ जाती है, अधिक बार वसंत और शरद ऋतु में, साथ ही साथ युद्ध क्षेत्र में खाद और मल के साथ महत्वपूर्ण मिट्टी के संदूषण के साथ।
इन तथ्यों को इस तथ्य से समझाया जा सकता है कि वसंत और शरद ऋतु में शत्रुता अक्सर गीली मिट्टी पर की जाती है और बड़े पैमाने पर मिट्टी के कपड़े और घाव होते हैं।
थकान, ठंडक और कुपोषण के कारण शरीर का सामान्य कमजोर होना अवायवीय संक्रमण के विकास में योगदान देता है।
युद्ध के मैदान से (फोकस से) पीड़ितों को देर से हटाने के साथ, असंतोषजनक और देर से पहले के साथ अवायवीय संक्रमण अधिक बार होता है चिकित्सा देखभालऔर घायलों को निकालने के दौरान प्राथमिक चिकित्सा खराब सड़केंऔर निकासी के लिए अनुकूलित नहीं है वाहनों. खंडित अंगों के लिए निकासी के दौरान, परिवहन स्थिरीकरण की गुणवत्ता सर्वोपरि है।
हालांकि, अवायवीय संक्रमण के विकास में मुख्य भूमिका घाव के देर से और तकनीकी रूप से अपूर्ण प्राथमिक शल्य चिकित्सा उपचार या संकेत होने पर इस ऑपरेशन से इनकार करने से होती है।
अवायवीय संक्रमण का खतरा बढ़ जाता है, अगर प्रारंभिक सर्जिकल उपचार के बाद, घाव को कसकर सिल दिया जाता है।
अवायवीय संक्रमण क्लिनिक
अधिकांश खतरनाक अवधिअवायवीय संक्रमण के विकास के लिए - चोट के 6 दिन बाद। यह इस अवधि के दौरान होता है कि रोगजनक एनारोब के विकास और महत्वपूर्ण गतिविधि के लिए घाव में अक्सर अनुकूल परिस्थितियां बनती हैं। शास्त्रीय मामलों में, के लिए ऊष्मायन अवधि यह जटिलताछोटा - लगभग 24 घंटे, इसलिए इस जटिलता की शीघ्र पहचान आवश्यक है। देर से निदान, एक नियम के रूप में, अवायवीय संक्रमण के पाठ्यक्रम की ख़ासियत के कारण एक प्रतिकूल परिणाम की ओर जाता है: इसकी नैदानिक अभिव्यक्तियाँ तेजी से बढ़ती गति से विकसित होती हैं, जो अन्य प्रकार के घाव संक्रमण के साथ नहीं देखी जाती हैं।कभी-कभी अवायवीय संक्रमण का कोर्स बिजली की तरह तेज़ हो जाता है। टिश्यू नेक्रोसिस, एडिमा आंखों के सामने विकसित होती है। मांसपेशियों और एरिथ्रोसाइट्स के प्रोटियोलिसिस से ऊतकों में गैसों का निर्माण होता है - हाइड्रोजन, हाइड्रोजन सल्फाइड, अमोनिया, कार्बोनिक एसिड, रक्तस्रावी एक्सयूडेट चमड़े के नीचे के ऊतक, त्वचा पर हेमोलिटिक स्पॉट आदि में दिखाई देता है। घाव में एनारोबेस का तेजी से गुणन, बड़ी संख्या में जीवाणु ऊतक विषाक्त पदार्थ शरीर के गंभीर नशा का कारण बनते हैं। इसकी मुख्य विशेषताएं हैं: प्रारंभिक अभिव्यक्ति, तीव्र प्रगति और बढ़ती गंभीरता।
अवायवीय संक्रमण नैदानिक अभिव्यक्तियों की विविधता और गतिशीलता की विशेषता है। पैथोलॉजिकल प्रक्रियाओं की वृद्धि के साथ, अवायवीय संक्रमण के लक्षण भी बदलते हैं, हालांकि, व्यावहारिक दृष्टिकोण से, शुरुआती लक्षण सबसे महत्वपूर्ण हैं।
1. तीव्र, असहनीय दर्द जिसे दर्द निवारक दवाओं से नियंत्रित नहीं किया जा सकता।चोट के बाद, दर्द की एक निश्चित गतिशीलता होती है। चोट से जुड़ा शुरुआती दर्द कम हो जाता है।
आराम की अवधि आती है (अवायवीय वनस्पतियों के ऊष्मायन की अवधि)। अवायवीय संक्रमण के विकास के साथ, दर्द तेजी से बढ़ता है और जल्दी से असहनीय हो जाता है। नरम ऊतक परिगलन और बढ़े हुए नशा के एक बड़े सरणी के गठन के साथ, दर्द फिर से कम हो जाता है या गायब हो जाता है। गंभीर जहरीले संक्रमण की स्थिति में, घायल किसी भी चीज की शिकायत नहीं करते (देर से)।
2. अंग के ऊतकों की तेजी से प्रगतिशील सूजन।यह अंग की परिपूर्णता या परिपूर्णता की भावना की शिकायत का कारण बनता है। एडिमा में वृद्धि की दर निर्धारित करने के लिए, ए.वी. मेलनिकोव (1938) ने घाव के ऊपर 8-10 सेमी ("संयुक्ताक्षर लक्षण") के चारों ओर एक संयुक्ताक्षर लगाने का प्रस्ताव दिया। एक लक्षण को सकारात्मक माना जाता है यदि घाव के ऊपर कसकर लगाया गया लिगचर कटने लगे। ए.वी. मेलनिकोव (1945) के अनुसार, यदि संयुक्ताक्षर लगाने के 2-3 घंटे बाद 1-2 मिमी की गहराई तक कट जाता है, तो विच्छेदन आवश्यक है।
इनमें से दो लक्षण दिखाई देने पर तुरंत घाव से पट्टी हटा देनी चाहिए और घाव तथा पूरे घायल अंग की सावधानी से जांच करनी चाहिए।
3. घाव बदल जाता है।सूखापन, थोड़ी मात्रा में घाव का निर्वहन - खूनी ("लाह रक्त")। मांसपेशियां भूरे रंग की होती हैं, उबले हुए मांस की याद दिलाती हैं। एडिमा के विकास और गैस के साथ ऊतक संसेचन के परिणामस्वरूप, घाव के खुलने से मांसपेशियों के ऊतक आगे निकल जाते हैं, मांसपेशियों के तंतु सिकुड़ते नहीं हैं और खून बहता है, और आसानी से फट जाते हैं। पर देर से निदानअवायवीय संक्रमण मृत मांसपेशियां गहरे भूरे रंग की होती हैं। प्रभावित खंड की त्वचा पर अक्सर विशेषता फफोले बनते हैं, जो या तो खूनी, या स्पष्ट, या अशांत तरल से भरे होते हैं। त्वचा एक "कांस्य", "केसर", भूरा या नीला रंग प्राप्त करती है। यह एरिथ्रोसाइट्स के डायपेडिसिस के कारण होता है, जो सूक्ष्मजीवों द्वारा स्रावित एंजाइमों की क्रिया से तेजी से नष्ट हो जाते हैं; हीमोग्लोबिन एक गंदे भूरे वर्णक के निर्माण के साथ टूट जाता है, जो ऊतकों को एक विशिष्ट रंग देता है।
अक्सर, विकसित अवायवीय संक्रमण वाले घाव एक अप्रिय, सड़ी हुई गंध का उत्सर्जन करते हैं, चूहों की गंध की याद दिलाते हैं, "सड़ा हुआ घास" या "सौरक्राट।"
4. गैस में मुलायम ऊतकप्रभावित खंड अवायवीय संक्रमण के विकास का एक विश्वसनीय लक्षण है।गैस गठन, एक नियम के रूप में, एडिमा के विकास के बाद होता है और अवायवीय रोगाणुओं, मुख्य रूप से सीआई की महत्वपूर्ण गतिविधि के परिणामस्वरूप ऊतक विनाश को इंगित करता है। perfringens. गैस की उपस्थिति टक्कर द्वारा निर्धारित की जाती है: गैस वितरण के क्षेत्र में एक स्पर्शोन्मुख ध्वनि का पता लगाया जाता है। चमड़े के नीचे के ऊतक में, गैस की उपस्थिति को पैल्पेशन द्वारा स्थापित किया जा सकता है - "सूखी बर्फ की कमी" (गैस बुलबुले के क्रेपिटेशन का एक लक्षण)। घाव के आसपास की त्वचा पर बालों को शेव करते समय हल्की सी दरार होती है - ऊतक के गैस से लथपथ क्षेत्र पर एक प्रतिध्वनि ("रेजर लक्षण")। चिमटी के जबड़ों से थपथपाने से विशिष्ट बॉक्स ध्वनि प्राप्त होती है।
नैदानिक उद्देश्यों के लिए फ्रांसीसी सर्जन लेमेत्रे घाव की परिधि को तड़कने की सलाह देते हैं - एक विशिष्ट प्रतिध्वनि ध्वनि प्राप्त होती है।
5. संवेदनशीलता की कमी और मोटर फंक्शनबाहर के अंगों में - अवायवीय संक्रमण के विकास का एक प्रारंभिक और दुर्जेय लक्षण। ये विकार घाव और अंग में बाहरी रूप से छोटे बदलावों के साथ भी दिखाई देते हैं और बहुत महत्वपूर्ण हैं: जब पहली नज़र में कोई अन्य लक्षण नहीं होते हैं, तो वे अवायवीय संक्रमण की पहचान करने में मदद करते हैं। इसलिए, दूरस्थ अंगों और उंगलियों की संवेदनशीलता निर्धारित करने के लिए ट्राइएज डॉक्टरों के पास हमेशा एक पिन होना चाहिए।
6. एक्स-रे अध्ययन- ऊतकों में गैस के निर्धारण के लिए एक सहायक विधि।जब गैस मांसपेशियों के ऊतकों के माध्यम से फैलती है, तो "पंख वाले बादल" या "हेरिंगबोन्स" रेडियोग्राफ़ पर नोट किए जाते हैं, और अगर चमड़े के नीचे के ऊतक में गैस होती है, तो छवि "मधुकोश" जैसा दिखता है, कभी-कभी व्यक्तिगत गैस बुलबुले या गैस के बैंड दिखाई देते हैं रेडियोग्राफ़, इंटरमस्कुलर रिक्त स्थान के माध्यम से फैलता है। अवायवीय संक्रमण विषाक्त पदार्थ कई अंगों और घायलों की सभी प्रणालियों को प्रभावित करते हैं। इसी समय, कई सामान्य लक्षण विकसित होते हैं।
7. तापमान सबसे अधिक बार 38-38.9 ° की सीमा में होता है। 8. घायलों के एक चौथाई में नाड़ी प्रति मिनट 100 बीट से अधिक नहीं होती है, लगभग 70% में यह 120 बीट प्रति मिनट (ओ। ए। लेविन, 1951) से अधिक है। नाड़ी और तापमान के बीच एक दुर्जेय लक्षण विसंगति है, तथाकथित "कैंची": नाड़ी की दर बढ़ जाती है, और तापमान वक्र नीचे चला जाता है।
9. अवायवीय संक्रमण में वृद्धि के साथ धमनी दबाव उत्तरोत्तर कम होता जाता है।
10. रक्त में परिवर्तन:उच्च न्यूट्रोफिलिक ल्यूकोसाइटोसिस, बाईं ओर सूत्र की शिफ्ट, लिम्फोपेनिया, ईोसिनोपेनिया।
11. लाल रक्त कोशिकाओं के हेमोलिसिस के कारण इक्टेरिक श्वेतपटल।
12. जठरांत्र संबंधी मार्ग की स्थिति - जीभ सूखी है, पंक्तिबद्ध है (36% घायलों में, जीभ गीली है)।घायलों को न बुझने वाली प्यास और मुंह सूखने का अहसास होता है - अवायवीय संक्रमण के साथ घाव प्रक्रिया की जटिलता संभव है। मतली और उल्टी की उपस्थिति निस्संदेह शरीर के बड़े नशा को इंगित करती है।
13. चेहरे क हाव - भाव।अवायवीय संक्रमण से घायलों की उपस्थिति में परिवर्तन होता है। चेहरे की त्वचा पीली हो जाती है, मिट्टी के रंग में चेहरे की विशेषताएं तेज हो जाती हैं, आंखें डूब जाती हैं। घायलों की एक विशिष्ट उपस्थिति और चेहरे की अभिव्यक्ति है - "फेड्स हिप्पोक्रेटिका"। 14। न्यूरोसाइकिक अवस्थाहल्के उत्साह से तीव्र उत्तेजना तक, उदासीनता की स्थिति से, सुस्ती से गंभीर अवसाद तक भिन्न होता है। अक्सर किसी की अपनी भावनाओं और स्थिति का गलत अभिविन्यास और मूल्यांकन होता है। हालाँकि, मृत्यु तक चेतना बनी रहती है।
सुविधाओं के आधार पर नैदानिक पाठ्यक्रमअवायवीय संक्रमण के निम्नलिखित रूप हैं:
1) बिजली गिरना - चोट लगने के कुछ घंटे बाद;
2) तेजी से प्रगति - चोट के 1-2 दिन बाद;
3) धीरे-धीरे प्रगति - एक लंबी ऊष्मायन अवधि के साथ।
रोग प्रक्रिया की प्रकृति के आधार पर, अवायवीय संक्रमण को निम्नलिखित रूपों में विभाजित किया गया है:
1) गैस की प्रबलता के साथ - गैस रूप;
2) एडिमा की प्रबलता के साथ - घातक एडिमा;
3) मिश्रित रूप।
ऊतक क्षति की गहराई के आधार पर, ये हैं:
1) गहरा - सबफेसियल
2) सतही - एपिफेशियल रूप।
यह याद रखना चाहिए कि अवायवीय संक्रमण हमेशा रोगी की अत्यंत गंभीर सामान्य स्थिति के साथ शुरुआत से ही नहीं होता है। इस तरह के विचारों का निरपेक्षता देर से निदान का कारण हो सकता है। घायलों का केवल सावधानीपूर्वक निरीक्षण ही समय पर पहचान करना संभव बना देगा, आम तौर पर अनुकूल पृष्ठभूमि के खिलाफ, शायद एकमात्र लक्षणअवायवीय संक्रमण की विशेषता। उदाहरण के लिए, घाव और आसपास की त्वचा में बदलाव - मांसपेशियों का उभार, सूजन, ऊतक तनाव, बड़ी नसों और रक्त वाहिकाओं के साथ दर्द, त्वचा का पीला पड़ना, रक्तस्रावी धब्बों का दिखना आदि। अन्य मामलों में, यह घाव में दर्द की उपस्थिति, एक पट्टी के साथ अंग को निचोड़ने की शिकायत, चिंता या प्यास, बुखार की उपस्थिति हो सकती है।
अपने सभी अभिव्यक्तियों में अवायवीय संक्रमण के क्लिनिक का ज्ञान, प्रत्येक घायल व्यक्ति की सावधानीपूर्वक परीक्षा अवायवीय संक्रमण का शीघ्र पता लगाने की गारंटी है।
बड़ी संख्या में कुचले और मृत ऊतकों के साथ गनशॉट घाव एक पुटीय सक्रिय संक्रमण के विकास का आधार हो सकता है। इस तथ्य के कारण कि पुटीय सक्रिय संक्रमण की कुछ अभिव्यक्तियाँ गैस गैंग्रीन के समान हैं, इन दो प्रकार के घाव संक्रमणों की सामान्य और विशिष्ट विशेषताओं को जानना आवश्यक है।
पुट्रेक्टिव संक्रमण के प्रेरक कारक हैं बी. कोली, बी. पायोसाइनेस, बी. पुट्रिफिकम, स्ट्रेप्टोकोकस फेकैलिस, बी. प्रोटियस वल्गेरिस। बी एराफिसेमैटिकस, एस्चेरिचिया कोलाई और कई अन्य अवायवीय और एरोबिक सूक्ष्मजीव। इन रोगाणुओं की महत्वपूर्ण गतिविधि मृत और गैर-व्यवहार्य ऊतकों के सड़ने का कारण बनती है। यह सड़ा हुआ किण्वन की प्रक्रियाओं के साथ है, रक्तस्रावी एक्सयूडेट की रिहाई और एक बड़ी संख्या मेंबदबूदार गैस। प्रोटीन के टूटने वाले उत्पादों के अवशोषण से नशा, बुखार, ठंड लगना और ऊतकों में गैस की उपस्थिति अवायवीय संक्रमण का संकेत देती है। क्रमानुसार रोग का निदानअवायवीय संक्रमण के साथ: सड़ा हुआ संक्रमण के साथ सामान्य अवस्थाघायल अवायवीय संक्रमण के रूप में पीड़ित नहीं है। विशेष रूप से, के बावजूद उच्च तापमान, ल्यूकोसाइटोसिस और ल्यूकोसाइट रक्त गणना में परिवर्तन, घायलों की सामान्य उपस्थिति एक अनुकूल प्रभाव छोड़ती है: चेहरा थका हुआ नहीं है, त्वचा पीली नहीं है, देखो जीवंत और शांत है। नाड़ी, हालांकि तेज, संतोषजनक भरने और तनाव की है, और, सबसे महत्वपूर्ण, तापमान प्रतिक्रिया से मेल खाती है। घायल की जीभ नम होती है, थोड़ी सी परतदार हो सकती है। प्यास, मतली और उल्टी की भावना अनुपस्थित है। दूसरे शब्दों में, स्पष्ट नशा सड़ा हुआ संक्रमण के एक पृथक, शुद्ध रूप में निहित नहीं है।
घाव में स्थानीय परिवर्तन, साथ ही अंग के हिस्से पर एक पुटीय सक्रिय संक्रमण के साथ, उनकी अपनी विशेषताएं हैं। पुटीय सक्रिय क्षय की उपस्थिति वाले घावों के लिए, एक तेज, खराब, मीठा-मीठा गंध विशेषता है। घाव में भूरे रंग का दुर्गन्धयुक्त मवाद पाया जाता है। घाव के किनारे edematous, hyperemic, दर्दनाक हैं। घाव में हमेशा मृत ऊतक के क्षेत्र होते हैं, फाइबर गैस के बुलबुले (क्रेपिटस का एक लक्षण) के साथ सीरस-प्यूरुलेंट एक्सयूडेट से संतृप्त होता है, और साथ ही, स्वस्थ, अच्छी तरह से आपूर्ति की गई मांसपेशियां हमेशा चीरे पर संरक्षित रहती हैं। चरम सीमा की एडिमा, हालांकि स्पष्ट है, धीरे-धीरे बढ़ती है, घातक रूप से नहीं। बाहर के अंगों में कोई संवेदी गड़बड़ी नहीं थी।
अवायवीय संक्रमण की रोकथाम
एक समय पर और पर्याप्त ऑपरेशन का एक आश्चर्यजनक प्रभाव पड़ता है, और घाव की प्रक्रिया का आगे का कोर्स अनुकूल हो जाता है।घाव के संक्रमण की रोकथाम में उपायों का एक सेट होता है। सैन्य क्षेत्र में, यह युद्ध के मैदान पर सरल लेकिन अत्यंत महत्वपूर्ण प्राथमिक चिकित्सा उपायों से शुरू होता है, जिसमें घायलों की समय पर खोज, घाव पर एक सड़न रोकनेवाला पट्टी लगाना, रक्तस्राव को रोकने के लिए एक टूर्निकेट का त्वरित और सही अनुप्रयोग शामिल है। फ्रैक्चर के मामले में अंगों का परिवहन स्थिरीकरण, और एक सिरिंज-ट्यूब से एक संवेदनाहारी की शुरूआत, टैबलेट एंटीबायोटिक्स देना, सावधानीपूर्वक हटाने और घायलों को निकालने में मदद करना।
चिकित्सा निकासी के बाद के चरणों में, निवारक उपायों का विस्तार किया जाता है, पूरक (एंटीबायोटिक दवाओं के पैरेन्टेरल प्रशासन सहित) और घाव के प्राथमिक शल्य चिकित्सा उपचार के साथ समाप्त होता है, जो अवायवीय संक्रमण को रोकने का मुख्य साधन है।
के साथ आवेदन निवारक उद्देश्यग्रेट पैट्रियटिक वॉर में एंटीगैंगरेनस सेरा (निष्क्रिय टीकाकरण) उम्मीदों पर खरा नहीं उतरा। वर्तमान में इसकी प्रभावशीलता का कोई पुख्ता सबूत नहीं है। इसलिए, अवायवीय संक्रमण के लिए रोगनिरोधी एजेंट के रूप में एंटीगैंग्रेनस सीरम का वर्तमान में उपयोग नहीं किया जाता है।
अवायवीय संक्रमण का उपचार
अवायवीय संक्रमण से घायलों का उपचार OMedB (OMO) में, VPHG में और SVPKhG में जांघ और बड़े जोड़ों में घायल लोगों के लिए किया जाता है। इसमें उपायों का एक जटिल शामिल है, इस परिसर का आधार तत्काल सर्जिकल हस्तक्षेप है। अवायवीय संक्रमण की संक्रामकता को ध्यान में रखते हुए, इस बीमारी से घायल लोगों को इस शोल के लिए तैनात एक तंबू या डिब्बे में अलग और केंद्रित किया जाना चाहिए।ओएमईडीबी (ओएमओ) में एनारोबिक आमतौर पर यूएसटी-56 तम्बू में तैनात किया जाता है। अवायवीय सर्जरी न केवल घायलों के प्लेसमेंट और इनपेशेंट उपचार के लिए प्रदान करती है, बल्कि सर्जिकल हस्तक्षेपों के लिए भी: व्यापक चीरे, विच्छेदन, अंगों का विच्छेदन। इस संबंध में, चादर के पर्दे की मदद से तम्बू को दो हिस्सों में बांटा गया है, जिनमें से एक ड्रेसिंग रूम (ऑपरेटिंग रूम) है, और दूसरा तीन या चार बिस्तरों वाला अस्पताल है। इस तम्बू के उपकरण और उपकरण प्रदान करना चाहिए आवश्यक सहायताये घायल: एक ऑपरेटिंग टेबल, बाँझ उपकरणों के लिए एक टेबल, इंस्ट्रूमेंट टेबल, बाँझ समाधान के लिए एक टेबल, ड्रेसिंग और दवाइयाँ, एक बेसिन स्टैंड, एनामेल्ड और गैल्वनाइज्ड बेसिन, देखभाल की वस्तुएँ, एक वॉशबेसिन, एक स्ट्रेचर स्टैंड, एक बोतल होल्डर। दवाओं के लिए मेज पर, पारंपरिक साधनों के अलावा, पोटेशियम हाइपरमैंगनेट, हाइड्रोजन पेरोक्साइड, हाइपरटॉपिक सोडियम क्लोराइड समाधान और पॉलीवलेंट सीरम के पर्याप्त समाधान होने चाहिए। इंस्ट्रूमेंटेशन का चयन इसलिए किया जाता है ताकि व्यापक चीरों और छांटों, काउंटर-ओपनिंग, विच्छेदन और डिसआर्टिक्यूलेशन को संभव बनाया जा सके।
सैन्य क्षेत्र के सर्जिकल अस्पतालों में, अंग में घायलों के लिए विशेष अवायवीय विभाग बनाए जाते हैं: अवायवीय संक्रमण वाले रोगियों को समायोजित करने के लिए वार्ड और सभी आवश्यक उपकरण, उपकरण और सामग्री के साथ एक ऑपरेटिंग रूम। सेवा कर्मियों और डॉक्टरों को महामारी-विरोधी शासन और व्यक्तिगत स्वच्छता नियमों (प्रत्येक ड्रेसिंग या ऑपरेशन के बाद हाथों को अच्छी तरह से धोना, गाउन बदलना) का सख्ती से पालन करना आवश्यक है। सर्जिकल हस्तक्षेप और ड्रेसिंग आवश्यक रूप से सर्जिकल दस्ताने में किए जाते हैं। गंदे लिनन, कंबल और बाथरोब को 2% सोडा के घोल में भिगोया जाता है और उसी घोल में एक घंटे के लिए उबाला जाता है, और फिर धोया जाता है। प्रयुक्त ड्रेसिंग, नालियों, लकड़ी के टायरों को जला दिया जाता है, धातु के टायरों को आग में जला दिया जाता है। ऑपरेशन और ड्रेसिंग के दौरान उपयोग किए जाने वाले सर्जिकल दस्ताने यांत्रिक सफाई (धुलाई में) के अधीन होते हैं गर्म पानीसाबुन के साथ) और फिर आटोक्लेव में विसंक्रमित करें। यांत्रिक सफाई के बाद, संचालन और ड्रेसिंग में उपयोग किए जाने वाले उपकरणों को 2% सोडा समाधान में एक घंटे के लिए निर्जलित किया जाता है। ड्रेसिंग टेबल, लाइनिंग ऑइलक्लोथ्स, कोस्टर आदि को कार्बोलिक एसिड के घोल (2-3%), लाइसोल के 1-3% घोल आदि से उपचारित किया जाता है।
अवायवीय संक्रमण के लिए सर्जिकल हस्तक्षेप अवायवीय प्रक्रिया के पहले संकेतों पर आपातकालीन आधार पर किया जाता है। इसे जितना संभव हो उतना कम समय लेना चाहिए और जितना संभव हो उतना कट्टरपंथी होना चाहिए।
अवायवीय संक्रमण के स्थान, प्रकृति और प्रसार के आधार पर, 3 प्रकार के ऑपरेशनों का उपयोग किया जाता है:
1) अंग के क्षतिग्रस्त खंड पर विस्तृत "दीपक" चीरों;
2) प्रभावित ऊतकों के छांटने के साथ संयुक्त चीरे;
3) विच्छेदन (एक्सर्टिक्यूलेशन)।
सर्जरी से पहले घायलों को एक छोटी (30-40 मिनट) प्रीऑपरेटिव तैयारी की आवश्यकता होती है: कार्डियक फंड्स, ब्लड ट्रांसफ्यूजन, पॉलीग्लुसीन, अंतःशिरा ग्लूकोज का उपयोग। सर्जरी के दौरान रक्त या पॉलीग्लुसीन का ड्रॉप ट्रांसफ्यूजन भी किया जाना चाहिए। ये गतिविधियाँ संवहनी स्वर को बढ़ाती हैं और परिचालन आघात को रोकती हैं, जो अवायवीय संक्रमण से घायलों को प्रभावित करता है। प्रीऑपरेटिव तैयारी - पैरेनल या वोगोसिम्पेथेटिक नाकाबंदी (घाव की तरफ) और सोडियम नमक, पेनिसिलिन का अंतःशिरा प्रशासन - 1,000,000 यूनिट और रिस्टोमाइसिन - 1,000,000 यूनिट (ए.वी. विस्नेव्स्की और एम.आई. श्रेइबर, 1975)।
पर शल्य चिकित्सा संबंधी व्यवधानअवायवीय संक्रमण के बारे में, दर्द निवारक दवाओं का चुनाव बहुत महत्वपूर्ण है।
अमेरिकी सर्जनों के अनुसार, ऑक्सीजन के साथ नाइट्रस ऑक्साइड के साथ नियंत्रित गैस एनेस्थीसिया अन्य प्रकार के एनेस्थीसिया की तुलना में अवायवीय संक्रमणों के लिए कम खतरनाक है, जो कोरिया और वियतनाम में युद्ध के पीड़ितों के उपचार में विकसित हुआ है (फिशर, 1968)।
अवायवीय संक्रमण के मामले में ऊतक छांटने के लिए शल्य चिकित्सा तकनीक के सामान्य सिद्धांत। घाव व्यापक रूप से विच्छेदित है और हुक से बंधा हुआ है। फिर, एपोन्यूरोटिक मामलों को जेड-आकार की चीरा के साथ अनुदैर्ध्य दिशा में खोला जाता है, जिसमें एक गहरी अवायवीय प्रक्रिया के दौरान, मांसपेशियों के ऊतकों को आमतौर पर गैस और एडेमेटस द्रव के संचय के कारण संकुचित किया जाता है। उसके बाद, नेक्रोटिक मांसपेशियों को व्यापक रूप से घाव चैनल के पूरे पाठ्यक्रम के साथ दृष्टिहीन अप्रभावित ऊतकों के भीतर - इनलेट से आउटलेट तक बढ़ाया जाता है। मिटाना विदेशी संस्थाएंऔर हड्डी के ढीले टुकड़े, सभी अंधी जेबों और अवकाशों को खोल देते हैं जो घाव चैनल से दूर हो जाते हैं। घाव चौड़ा, नाव के आकार का होना चाहिए। Suturing निषिद्ध है। घाव को खुला छोड़ दिया जाता है। घाव के आसपास के ऊतकों में एंटीबायोटिक्स (पेनिसिलिन, स्ट्रेप्टोमाइसिन) डाले जाते हैं। एंटीबायोटिक दवाओं के बाद के प्रशासन के लिए इरिगेटर ट्यूब को घाव में डाला जाता है और पोटेशियम परमैंगनेट के घोल या हाइड्रोजन पेरोक्साइड के घोल से सिक्त धुंध के साथ शिथिल रूप से प्लग किया जाता है।
ऑपरेशन के बाद, अंग को प्लास्टर स्प्लिन्ट्स या प्लास्टर स्प्लिन्ट्स के साथ अच्छी तरह से स्थिर किया जाना चाहिए - जब तक कि तीव्र घटना कम न हो जाए, जिसके बाद, संकेतों के अनुसार, एक अंधा प्लास्टर पट्टी लागू की जा सकती है।
अवायवीय संक्रमण के मामले में अंगों के विच्छेदन के संकेत:
अवायवीय संक्रमण के फुलमिनेंट रूप;
अंग का गैंग्रीन;
अंग की मांसपेशियों की पैथोलॉजिकल प्रक्रिया के व्यापक घाव, जिसमें एक संपूर्ण सर्जिकल हस्तक्षेप करना असंभव है;
उन्नत अवायवीय संक्रमण, जब प्रक्रिया कूल्हे (कंधे) से ट्रंक तक फैलती है;
अवायवीय प्रक्रिया द्वारा जटिल अंग का व्यापक विनाश;
गंभीर विषाक्तता की घटना और गैस कफ के तेजी से विकास के साथ रोग प्रक्रिया का प्रसार;
जांघ या निचले पैर के इंट्रा-आर्टिकुलर फ्रैक्चर, गैस कफ या गोनाइटिस द्वारा जटिल;
गैस गैंग्रीन द्वारा जटिल कूल्हे या कंधे के जोड़ों में बंदूक की गोली के घाव;
अवायवीय संक्रमण के सामान्य रूप, मुख्य जहाजों को नुकसान से जटिल, बहु-कमिन्यूटेड, विशेष रूप से इंट्रा-आर्टिकुलर गनशॉट फ्रैक्चर से निकलते हैं;
ऊतक विच्छेदन के बाद अवायवीय प्रक्रिया की निरंतरता;
पृष्ठभूमि पर अवायवीय संक्रमण का कोर्स विकिरण बीमारीया अन्य संयुक्त घाव।
एनारोबिक संक्रमण में परिणामों के लिए विच्छेदन का स्तर बहुत महत्वपूर्ण है: कट-ऑफ लाइन संक्रमण के फोकस से ऊपर होनी चाहिए - स्वस्थ ऊतकों के भीतर। "यह याद रखना चाहिए कि अवायवीय संक्रमण से प्रभावित ऊतकों के माध्यम से विच्छेदन न केवल सदमे की घटनाओं का कारण बनता है, बल्कि हमेशा नशा की घटनाओं को बढ़ाता है, जिससे घायल व्यक्ति की मृत्यु हो जाती है। कभी-कभी झटका और नशा इतना महत्वपूर्ण होता है कि घायल व्यक्ति की ऑपरेटिंग टेबल पर या ऑपरेशन के तुरंत बाद मृत्यु हो जाती है ”(ए.वी. मेलनिकोव, 1961)।
विच्छेदन के स्तर को निर्धारित करते हुए, वे मांसपेशियों के ऊतकों की स्थिति से आगे बढ़ते हैं: ग्रे, पिलपिला, गैर-रक्तस्राव और गैर-संविदात्मक मांसपेशियां ज़ोन में प्रवेश करती हैं, कट-ऑफ लाइन ऊपर स्थित होती है।
हालांकि, जब संक्रमण (घाव) का फोकस जांघ या कंधे के ऊपरी तीसरे हिस्से में स्थित होता है, तो अंग का कटाव हमेशा अवायवीय प्रक्रिया से प्रभावित ऊतकों के माध्यम से किया जाता है। इन मामलों में, 2-3 अनुदैर्ध्य गहरी चीरों के साथ स्टंप को काटना आवश्यक है और अवायवीय संक्रमण से प्रभावित व्यापक रूप से उत्पादित ऊतक।
अंगच्छेद बिना किसी बंधन के, गोलाकार या पैचवर्क तरीके से किया जाना चाहिए। स्टंप पर टांके नहीं लगाए जाते हैं। विच्छेदन स्टंप को बंद करने के लिए माध्यमिक टांके की अनुमति केवल अवायवीय संक्रमण से पूरी राहत के साथ दी जाती है। स्टंप को फरासिलिन (1:5000) या हाइड्रोजन पेरोक्साइड के घोल में भिगोए हुए गीले स्वैब से ढक दिया जाता है। कट प्रावरणी त्वचा प्रालंब टैम्पोन के ऊपर रखा गया है। स्टंप को यू-आकार के प्लास्टर से स्थिर किया जाता है।
साथ में शल्य चिकित्साअवायवीय संक्रमण, रक्त में प्रवेश करने वाले विशिष्ट विषाक्त पदार्थों को बेअसर (बाध्य) करने के लिए, एंटीटॉक्सिक एंटीगैंग्रेनस सीरम का उपयोग करना आवश्यक है। सीरम 150 एलएलसी एमई की चिकित्सीय खुराक। इसे 50,000 IU एंटीपरफ्रिंजेंस, एंटीएडमेटेंस और एंटीसेप्टिक सीरा के पॉलीवलेंट मिश्रण के रूप में इंट्रामस्क्युलर और अंतःशिरा में प्रशासित किया जा सकता है।
अंतःशिरा प्रशासन के लिए सीरम को गर्म आइसोटोनिक घोल में 5-10 बार पतला किया जाता है नमकऔर Bezredka के अनुसार प्रारंभिक desensitization के बाद, उन्हें ड्रिप विधि द्वारा डाला जाता है।
साथ ही अंतःशिरा प्रशासन के साथ एंटीटॉक्सिक सीरमडिपो बनाने के लिए इंट्रामस्क्युलर रूप से प्रशासित (वी। एन। स्ट्रूचकोव, 1957; डी। ए। अरापोव, 1972; ए। एन। बर्कुटोव, 1972, आदि)। सीरम प्रशासन की किसी भी विधि के साथ रोगियों की सावधानीपूर्वक निगरानी आवश्यक है। कमी के साथ रक्त चाप, चिंता की उपस्थिति, ठंड लगना या दाने का दिखना, जो एनाफिलेक्टिक शॉक को इंगित करता है, सीरम का प्रशासन बंद कर दिया जाता है और एफेड्रिन, कैल्शियम क्लोराइड, केंद्रित ग्लूकोज समाधान, एक-समूह रक्त के आधान का उपयोग किया जाता है।
पश्चात की अवधि में, अवायवीय संक्रमण वाले रोगियों को एंटीबायोटिक्स दी जानी चाहिए।
अवायवीय संक्रमण की रोकथामपीड़ितों को जल्दी हटाने और उनके बख्शते निकासी, फ्रैक्चर के मामले में अंगों के विश्वसनीय स्थिरीकरण, खून की कमी और सदमे का मुकाबला करना, संभवतः अधिक शामिल हैं तेजी से वापसीटूर्निकेट्स, आदि। एंटीबायोटिक दवाओं (पेनिसिलिन, बायोमाइसिन) की शुरूआत, जाहिरा तौर पर, एक निश्चित निवारक भूमिका भी निभाती है, लेकिन केवल अगर वे चोट के बाद अगले कुछ घंटों में उपयोग करना शुरू करते हैं (ए। के। आयुव, एम। ए। पेट्रोवा और अन्य)।
एंटी-गैंगरेनस सेरा के रोगनिरोधी प्रभाव को वर्तमान में नकारा गया है। अवायवीय संक्रमण के विकास को रोकने का मुख्य साधन घाव का प्राथमिक शल्य चिकित्सा उपचार है, जिसे जल्द से जल्द मौलिक रूप से किया जाता है।
पीड़ितों की एक बड़ी आमद के साथ, जब सर्जिकल देखभाल देर से होती है, तो मुख्य जहाजों को नुकसान के साथ, विशेष रूप से निचले छोरों के गनशॉट फ्रैक्चर के साथ, विशेष रूप से निचले छोरों के गनशॉट फ्रैक्चर के साथ घायलों पर ऑपरेशन करना आवश्यक है।
अवायवीय संक्रमण वाले पीड़ितों का उपचारजटिल होना चाहिए। प्राथमिक महत्व की अत्यावश्यक है शल्य चिकित्सा संबंधी व्यवधान. ऑपरेशन से इनकार अनिवार्य रूप से मौत की ओर ले जाता है। यह सर्जरी के लिए संकेतों को व्यापक रूप से विस्तारित करने की आवश्यकता को निर्देशित करता है। प्रीऑपरेटिव तैयारी कम (30-40 मिनट) होनी चाहिए और इसमें पेनिसिलिन के सोडियम नमक (1,000,000 IU) और रिस्टोमाइसिन (1,000,000 IU), रक्त आधान, पॉलीग्लुसीन, कार्डियक एजेंटों का प्रशासन शामिल है। पैरेनल या वैगोसिम्पेथेटिक नाकाबंदी (घाव के किनारे) का उत्पादन करें। सर्जरी के दौरान ड्रॉप ब्लड ट्रांसफ्यूजन (पॉलीग्लुसीन) जारी रहता है।
अवायवीय संक्रमणों के साथ, तीन प्रकार के ऑपरेशनों का उपयोग किया जाता है: 1) व्यापक चीरे; 2) प्रभावित ऊतकों के छांटने के साथ संयुक्त चीरे; 3) अंगों का विच्छेदन (एक्सर्टिक्यूलेशन)।
एपोन्यूरोसिस और फेशियल म्यान के उद्घाटन के साथ हड्डी में प्रभावित ऊतकों ("दीपक" चीरों) का एक विस्तृत विच्छेदन मुख्य रूप से संक्रमण के सीमित रूपों के साथ-साथ ट्रंक पर प्रक्रिया के कुछ स्थानीयकरणों के लिए संकेत दिया गया है (चित्र 18)। . अंग के विच्छेदन के अलावा कभी-कभी ठूंठ के कोमल ऊतकों का विच्छेदन किया जाता है। जोड़ों के क्षेत्र के साथ-साथ बड़े जहाजों के नजदीक चीजों को नहीं बनाया जाना चाहिए। चीरों में से एक जरूरी घाव से गुजरना चाहिए। सभी मामलों में घाव चैनल (विच्छेदन के साथ समाप्त होने वालों को छोड़कर) को काट दिया जाना चाहिए और कट्टरपंथी शल्य चिकित्सा उपचार के अधीन होना चाहिए।

चावल। 18. अवायवीय संक्रमण के लिए चीरे ("महान देशभक्तिपूर्ण युद्ध में सोवियत चिकित्सा का अनुभव" पुस्तक से)
एक अधिक कट्टरपंथी हस्तक्षेप प्रभावित ऊतकों (मुख्य रूप से मांसपेशियों) का छांटना है। यह ऑपरेशन तभी प्रभावी हो सकता है जब पूरे प्रभावित क्षेत्रों को हटाना संभव हो (चित्र 19-21)। संक्रमण के सामान्य रूपों के साथ, चीरा ऑपरेशन आमतौर पर विफल रहता है, और छांटना लगभग असंभव है। स्वस्थ ऊतकों में अनुप्रस्थ ("बाधा") चीरों द्वारा प्रक्रिया के प्रसार को अवरुद्ध करने का प्रयास केवल अवायवीय संक्रमण के सतही (एपिफेशियल) रूपों में सफल होता है, और तब भी हमेशा नहीं।

चावल। 19. ग्लूटल क्षेत्र का अवायवीय संक्रमण (पी। ए। कुप्रियानोव और आई। एस। कोलेनिकोव द्वारा संपादित पुस्तक "एटलस ऑफ़ गनशॉट घाव" से)

चावल। 20. वही घायल आदमी। प्रभावित मांसपेशियों का छांटना

चावल। 21. प्रभावित मांसपेशियों को हटाने के बाद घाव का दृश्य
एक तेजी से प्रगतिशील अवायवीय संक्रमण (विशेष रूप से एक फुलमिनेंट रूप के साथ) और नशा के स्पष्ट रूप से स्पष्ट लक्षणों के साथ, अंग को विच्छिन्न किया जाना चाहिए। विच्छेदन दिखाया गया हैऐसे मामलों में भी जहां व्यापक गहरे घाव हैं और कोई प्रभावित ऊतकों के पर्याप्त कट्टरपंथी छांटने पर भरोसा नहीं कर सकता है। अंगविच्छेद का निर्णय सबसे अधिक बार किया जाता है यदि अवायवीय संक्रमण का एक सामान्य रूप अंग के गनशॉट फ्रैक्चर (इंट्रा-आर्टिकुलर फ्रैक्चर) की जटिलता के रूप में होता है और विशेष रूप से अगर मुख्य वाहिकाओं को नुकसान होता है। अंगच्छेदन के संकेतों का विस्तार तब होता है जब विकिरण बीमारी या अन्य संयुक्त घावों की पृष्ठभूमि के खिलाफ अवायवीय संक्रमण होता है।
विच्छेदन स्वस्थ ऊतकों के भीतर एक साधारण परिपत्र या शंकु-वृत्ताकार चीरा के साथ किया जाना चाहिए। स्टंप पर टांके नहीं लगाए जाते हैं। विच्छेदन के स्तर का निर्धारण करते समय, मांसपेशियों की स्थिति निर्देशित होती है। यदि, एक उच्च विच्छेदन के साथ, चीरा रेखा के साथ मांसपेशियों में एक स्वस्थ उपस्थिति होती है, लेकिन विच्छेदन स्तर से ऊपर गैस या कुछ ऊतक शोफ की उपस्थिति निर्धारित की जाती है, तो इस मामले में 2-3 गहरे अनुदैर्ध्य चीरों द्वारा स्टंप को विच्छेदित किया जाता है। यदि डिस्टल खंड प्रभावित होते हैं, तो समीपस्थ खंडों के साथ अंग विच्छिन्न हो जाते हैं। महान देशभक्तिपूर्ण युद्ध के अनुभव से पता चला है कि "अवायवीय संक्रमण के साथ, विच्छेदन अधिकांश घायलों के जीवन को बचाता है और उपचार के अन्य तरीकों (चीरों और ऊतकों के छांटना) की तुलना में, सर्वोत्तम परिणाम देता है" (ए। वी। मेलनिकोव)। यह समय पर विच्छेदन को संदर्भित करता है। देर से किए गए हस्तक्षेप अक्सर विफल हो जाते हैं।
ऑपरेशन के अंत में, घावों के पास के ऊतकों को पेनिसिलिन या बाइसिलिन के साथ-साथ मोनोमाइसिन के समाधान के साथ घुसपैठ किया जाता है, घावों को सिंचित किया जाता है जलीय घोलफुरासिलिन (1:5000) और उसी घोल में भिगोई हुई गीली ड्रेसिंग लगाएं, या फुरसिलिन मरहम (1:500) के साथ पट्टियां लगाएं। अंग को ट्रांसपोर्ट टायर या प्लास्टर स्प्लिंट्स के साथ स्थिर किया जाता है। पश्चात की अवधि में, बार-बार रक्त आधान, हृदय, शराब, अंतःशिरा ड्रिप आसवग्लूकोज और शारीरिक खारा, विटामिन दे रहा है। एंटीबायोटिक्स का प्रबंध करें बड़ी खुराक: पेनिसिलिन सोडियम सॉल्ट (8-10 मिलियन यूनिट प्रति दिन) और टेट्रासाइक्लिन हाइड्रोक्लोराइड 100,000 यूनिट Zraza प्रति दिन इंट्रामस्क्युलरली। यदि संभव हो तो, दिन में 2 बार मॉर्फोसाइक्लिन 150,000 आईयू या दिन में 2 बार रिस्टोमाइसिन 500,000 आईयू भी एक नस में डाला जाता है। इसी समय, फंगल संक्रमण की रोकथाम के लिए, रोगियों को चूसने (3-4 गोलियां) के लिए डेकामिन निर्धारित किया जाता है। से चिकित्सीय उद्देश्यउच्च खुराक (50,000 AU या अधिक तक) में एंटीगैंग्रेनस सीरम के बार-बार प्रशासन का भी संकेत दिया गया है। सीरम को इंट्रामस्क्युलर और आंशिक रूप से अंतःशिरा में प्रशासित किया जाता है। जब सीधे रक्तप्रवाह में डाला जाता है, तो रक्त में एंटीटॉक्सिन की उच्च सांद्रता तेजी से प्राप्त करना संभव होता है (एलए चेर्नाया)। सीरम के अंतःशिरा प्रशासन के साथ, इसे सोडियम क्लोराइड के गर्म (शरीर के तापमान) आइसोटोनिक घोल में 5-10 बार पतला किया जाता है और बेज़रेडका के अनुसार प्रारंभिक डिसेन्सिटाइजेशन के बाद ड्रिप द्वारा डाला जाता है। घटना होने की स्थिति में तीव्रगाहिता संबंधी सदमासीरम की शुरूआत बंद कर दी जाती है और एफेड्रिन, कैल्शियम क्लोराइड, ग्लूकोज का एक केंद्रित समाधान, एक-समूह रक्त का आधान आदि का उपयोग किया जाता है। अवायवीय संक्रमण के उन्मूलन के बाद, रोगी आमतौर पर एक प्यूरुलेंट विकसित करते हैं, और कम अक्सर एक सड़ा हुआ संक्रमण ( ए वी मेलनिकोव)।
अवायवीय संक्रमण संक्रामक में से है, और रोगजनकों के बीजाणु गर्मी प्रतिरोधी हैं। इस संबंध में, ऐसे रोगियों को अलग किया जाना चाहिए, उनके लिए उपकरण और आवश्यक देखभाल वस्तुओं के साथ एक अलग ड्रेसिंग रूम आवंटित किया जाना चाहिए। सेवा कर्मियों और डॉक्टरों को महामारी विरोधी शासन का पालन करना चाहिए। कीटाणुशोधन के नियमों का सख्त पालन आवश्यक है। गंदे लिनन, कंबल और बाथरोब को 2% सोडा के घोल में भिगोया जाता है, उसी घोल में एक घंटे के लिए उबाला जाता है और फिर धोया जाता है। यांत्रिक सफाई के बाद संक्रमित दस्तानों को ऑटोक्लेव में कीटाणुरहित किया जाता है। 2% सोडा के घोल में एक घंटे तक उबालने से उपकरण निष्फल हो जाते हैं। प्रयुक्त ड्रेसिंग और लकड़ी के टायरों को जला दिया जाता है या जमीन में गाड़ दिया जाता है। आग पर प्रारंभिक कैल्सीनेशन के बाद ही धातु के टायरों का उपयोग किया जा सकता है। अवायवीय संक्रमण होने के संदेह वाले सभी हताहतों को आगे निकासी के अधीन नहीं किया जाता है (उस चरण से शुरू करना जहां योग्य शल्य चिकित्सा देखभाल प्रदान की जाती है) जब तक कि इस संदेह को खारिज नहीं किया जाता है। सभी परिघटनाओं के गुजर जाने के बाद बीमार लोग परिवहनीय हो जाते हैं।
महान देशभक्तिपूर्ण युद्ध के अनुभव से पता चला है कि प्रक्रिया के अनुकूल पाठ्यक्रम के साथ, सर्जरी के 7-8 दिनों के बाद ही निकासी संभव है।
मिलिट्री फील्ड सर्जरी, ए.ए.विष्णवेस्की, एम.आई. श्राइबर, 1968