रक्त के नमूने के लिए उपकरण। प्रयोगशाला परीक्षण के लिए शिरापरक रक्त के नमूने एकत्र करने के लिए दिशानिर्देश
विचार करना शिरापरक रक्त नमूनाकरण एल्गोरिथ्मजैव रासायनिक और सीरोलॉजिकल अध्ययन के लिए।
अध्ययन की पूर्व संध्या पर, नर्स ने रोगी को नाश्ता न करने की चेतावनी दी, लेकिन रात का खाना देर से नहीं और भारी नहीं होने की चेतावनी दी। यह समझाया जाना चाहिए कि विश्लेषण के लिए खाली पेट रक्त लिया जाता है, क्योंकि इस तरह से सबसे विश्वसनीय परिणाम प्राप्त होता है।
रक्त सुबह में, उपचार कक्ष में या रोगी के बिस्तर पर शिरा से लिया जाता है।
नर्स उचित रूप से कपड़े पहनती है, अपने हाथों को धोती है और कीटाणुरहित करती है, काले चश्मे, एक मुखौटा और दस्ताने पहनती है। अगला, तैयार करें:
- ट्रे;
- रबर बैंड;
- बाँझ कपास की गेंद या पोंछे;
- जैव रासायनिक और सीरोलॉजिकल अध्ययन के लिए रक्त लेने के लिए 10 या 20 मिलीलीटर या वैक्यूम ट्यूब की मात्रा के साथ एक सिरिंज।
शिरा से रक्त लेने के लिए एल्गोरिथ्म में निम्नलिखित चरण होते हैं:
- सभी रोगी डेटा एक जर्नल या कंप्यूटर में दर्ज किए जाते हैं। रक्त संग्रह कंटेनर और दिशाओं को चिह्नित किया गया है।
- रोगी को एक आरामदायक स्थिति में रखा या बैठाया जाता है, कोहनी को बढ़ाया जाता है, आंतरिक सतह ऊपर की ओर होती है।
- कोहनी के जोड़ के नीचे एक रोलर या एक विशेष तकिया रखा जाता है।
- एक टिश्यू नैपकिन के ऊपर कंधे के मध्य तीसरे भाग पर एक रबर टूर्निकेट लगाया जाता है ताकि शिरापरक जमाव प्राप्त हो सके।
- रोगी को कई बार अपनी मुट्ठी बंद करने और खोलने के लिए कहा जाता है, जब तक कि नसें पर्याप्त रूप से रक्त से भर नहीं जाती हैं, तब तक आंदोलनों को दोहराते हैं। मुट्ठी को एक जकड़ी हुई स्थिति में तय किया जाता है।
- रोगी की त्वचा को कपास की गेंद या 70% अल्कोहल के साथ एक बाँझ नैपकिन के साथ इलाज किया जाता है, जैसा कि दो बार होता है: पहले त्वचा का एक बड़ा क्षेत्र, फिर एक छोटा जहां पंचर बनाया जाएगा।
- गेंदों को ट्रे में गिरा दिया जाता है और नस को पंचर कर दिया जाता है। यदि एक सिरिंज का उपयोग किया जाता है, तो सवार को सुई प्रवेशनी बैरल के किनारे के जितना संभव हो उतना करीब रखा जाना चाहिए ताकि बैरल में कोई हवा न हो।
- नस नीचे पंचर है तीव्र कोणशून्य में गिरने की भावना तक त्वचा तक। सिरिंज का सवार धीरे-धीरे पीछे हट जाता है, जबकि सिलेंडर खून से भर जाता है। सुई के नस में प्रवेश करने के तुरंत बाद, रोगी के कंधे से टूर्निकेट को हटा दिया जाता है। रक्त के नमूने के हर समय, नर्स रोगी की स्थिति और भलाई की निगरानी करती है।
- वैक्यूम ट्यूब का उपयोग करते समय, एक एडेप्टर के साथ एक सुई के साथ नस को पंचर किया जाता है, जिससे नस में प्रवेश करने के बाद, टेस्ट ट्यूब जुड़ी होती है। जैव रासायनिक और सीरोलॉजिकल परीक्षण दोनों के लिए रक्त लेते समय, भरी हुई ट्यूब को काट दिया जाता है, और खाली ट्यूब को उसी एडेप्टर के माध्यम से सुई से जोड़ा जाता है।
- डायल करने के बाद सही मात्रासिरिंज में रक्त, शराब के साथ एक कपास की गेंद को पंचर साइट पर दबाने के बाद नस से सुई को हटा दिया जाता है। यदि वैक्यूम सिस्टम का उपयोग किया जाता है, तो ट्यूब के डिस्कनेक्ट होने के बाद ही सुई को हटाया जाता है।
- रोगी को कॉटन बॉल को दबाकर कोहनी पर 5 मिनट तक रखने के लिए कहा जाता है।
- प्रयोगशाला में परिवहन के लिए लेबल वाली टेस्ट ट्यूब को एक विशेष कंटेनर में रखा जाता है।
- सभी उपकरणों और उपयोग किए गए उपभोग्य सामग्रियों को बाद में डिस्पोजेबल उपकरणों के निपटान के साथ कीटाणुरहित किया जाता है। कीटाणुशोधन के बाद, पुन: प्रयोज्य सामग्रियों को बहते पानी के नीचे धोया जाता है, सुखाया जाता है, यदि आवश्यक हो, निष्फल किया जाता है और उनके निर्दिष्ट भंडारण क्षेत्रों में डाल दिया जाता है।
शिरापरक रक्त के नमूनों के संग्रह के लिए दिशानिर्देश प्रयोगशाला अनुसंधान
परिचय
हाल के वर्षों में, नैदानिक अभ्यास में आधुनिक तकनीकों की शुरूआत के लिए धन्यवाद, उपचार की प्रभावशीलता के निदान और मूल्यांकन में प्रयोगशाला अनुसंधान की भूमिका में काफी वृद्धि हुई है। विभिन्न रोग. प्रयोगशाला परीक्षण उसकी भलाई और अन्य नैदानिक विधियों के मापदंडों की तुलना में रोगी की स्थिति के अधिक संवेदनशील संकेतक हैं। रोगी के प्रबंधन में चिकित्सक के महत्वपूर्ण निर्णय अक्सर प्रयोगशाला डेटा पर आधारित होते हैं। इस संबंध में, आधुनिक नैदानिक अभ्यास का प्राथमिकता कार्य प्रयोगशाला परीक्षण परिणामों की उच्च गुणवत्ता और विश्वसनीयता सुनिश्चित करना है।
बहुत बार, प्रयोगशाला परीक्षणों के परिणाम इस बात पर निर्भर करते हैं कि रोगी को अध्ययन के लिए कैसे तैयार किया गया था, किस समय नमूना लिया गया था, इस नमूने को लेने के लिए आवश्यक आवश्यकताओं के अनुपालन पर, आदि।
शिरापरक रक्त के साथ काम के पूर्व-विश्लेषणात्मक चरण को मानकीकृत करने की आवश्यकता इस तथ्य के कारण है कि इस स्तर पर त्रुटियां गलत निदान और रोगों के उपचार का मुख्य कारण हो सकती हैं।
प्रयोगशाला निदान में 3 चरण शामिल हैं:
प्रयोगशाला अनुसंधान पर खर्च किए गए समय का 60% तक पूर्व-विश्लेषणात्मक चरण होता है। इस स्तर पर त्रुटियां अनिवार्य रूप से विश्लेषण के परिणामों के विरूपण की ओर ले जाती हैं। इस तथ्य के अलावा कि प्रयोगशाला त्रुटियों में बार-बार अध्ययन के लिए समय और धन की हानि होती है, उनके अधिक गंभीर परिणाम गलत निदान और गलत उपचार हो सकते हैं।
प्रयोगशाला परीक्षणों के परिणाम व्यक्तिगत विशेषताओं से संबंधित कारकों से प्रभावित हो सकते हैं और शारीरिक अवस्थारोगी का शरीर, जैसे: आयु; जाति; मंज़िल; आहार और उपवास; धूम्रपान और शराब पीना मादक पेय; मासिक धर्म चक्र, गर्भावस्था, रजोनिवृत्ति की स्थिति; शारीरिक व्यायाम; भावनात्मक स्थिति और मानसिक तनाव; सर्कैडियन और मौसमी लय; जलवायु और मौसम संबंधी स्थितियां; रक्त के नमूने के समय रोगी की स्थिति; दवाएँ लेना, आदि।
परिणामों की सटीकता और शुद्धता रक्त लेने की तकनीक, इस्तेमाल किए गए उपकरणों (सुई, स्कार्फिफायर इत्यादि), टेस्ट ट्यूब जिसमें रक्त लिया जाता है और बाद में संग्रहीत और परिवहन, साथ ही भंडारण की शर्तों से भी प्रभावित होता है। और विश्लेषण के लिए नमूना तैयार करना।
रक्त संग्रह के पारंपरिक और वर्तमान में व्यापक रूप से उपयोग की जाने वाली सुई और/या सिरिंज विधियां प्रयोगशाला त्रुटियों के प्रमुख स्रोत हैं जो परीक्षण परिणामों की खराब गुणवत्ता का कारण बनती हैं। इसके अलावा, इन विधियों को मानकीकृत नहीं किया जा सकता है और यह रोगी और रक्त लेने वाले कर्मचारियों की सुरक्षा सुनिश्चित नहीं करते हैं।
सुई और पारंपरिक टेस्ट ट्यूब का उपयोग करके गुरुत्वाकर्षण द्वारा शिरापरक रक्त के नमूने लेते समय, इस बात की बहुत अधिक संभावना है कि रोगी का रक्त चिकित्सा कर्मियों के हाथों में चला जाएगा। इस मामले में, एक नर्स के हाथ रक्त के साथ इंजेक्शन घाव के दूषित होने से दूसरे रोगी को रक्तजनित संक्रमण के रोगजनकों के संचरण और प्रसार का स्रोत बन सकते हैं। स्वास्थ्यकर्मी स्वयं संक्रमण के स्रोत से संक्रमित हो सकता है।
रक्त के नमूने के लिए एक सुई के साथ एक चिकित्सा सिरिंज के उपयोग से भी बचा जाना चाहिए क्योंकि चिकित्सा कर्मियों के लिए इसकी अपर्याप्त सुरक्षा और एक टेस्ट ट्यूब के दबाव में एक नमूना स्थानांतरित करते समय रक्त के हेमोलिसिस को बाहर करने में असमर्थता।
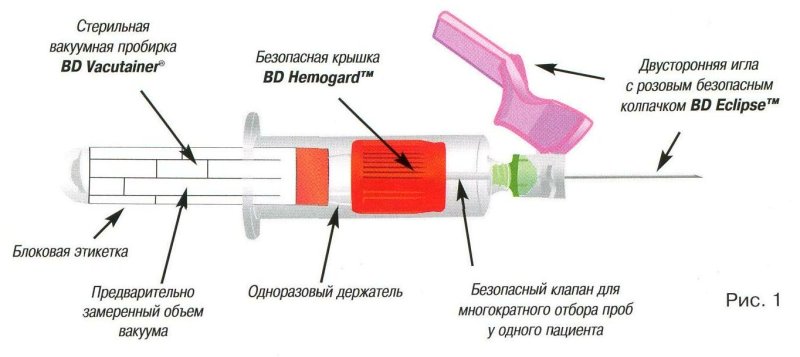
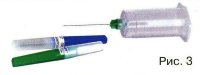
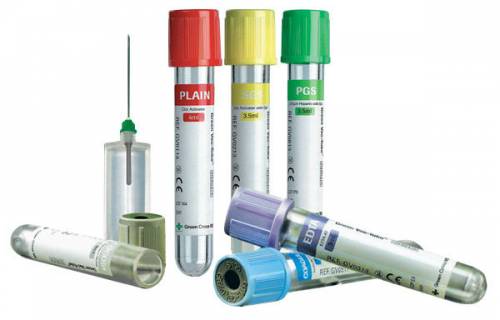
शिरापरक रक्त के नमूने के लिए, वैक्यूम युक्त प्रणालियों का उपयोग करना सबसे बेहतर है (चित्र 1)। इस पद्धति के कई फायदे हैं, जिनमें से मुख्य यह है कि रक्त सीधे एक बंद ट्यूब में प्रवेश करता है, जो रोगी के रक्त के साथ चिकित्सा कर्मचारियों के किसी भी संपर्क को रोकता है।
1.1. BD Vacutainer® सिस्टम कैसे काम करता है
वैक्यूम के तहत, बीडी Vacutainer® सुई के माध्यम से रक्त को सीधे शिरा से ट्यूब में खींचा जाता है और तुरंत रसायन के साथ मिलाया जाता है। सावधानी से पैमाइश की गई वैक्यूम मात्रा ट्यूब में एक सटीक रक्त/अभिकर्मक अनुपात सुनिश्चित करती है।
आत्म-नियंत्रण नंबर 1 के लिए कार्य आप उपचार कक्ष में नर्स हैं। आपके पास कई तरीकों से शिरापरक रक्त का नमूना लेने का अवसर है: खुला (एक सुई के माध्यम से), सिरिंज और एक वैक्यूम सिस्टम का उपयोग करना। कौन सा तरीका सबसे ज्यादा पसंद किया जाता है? उत्तर का औचित्य सिद्ध कीजिए। उत्तर [प्रदर्शन] शिरापरक रक्त के नमूने के लिए, वैक्यूम सिस्टम का उपयोग करना बेहतर होता है, क्योंकि। यह अनुमति देता है:
|
आत्म-नियंत्रण संख्या 2 के लिए कार्य जब एक टेस्ट ट्यूब "सुई-धारक" प्रणाली से जुड़ी होती है, तो रक्त अपने आप ही उसमें बहने लगता है। क्यों? उत्तर का औचित्य सिद्ध कीजिए। उत्तर [प्रदर्शन] कारखाने में परखनली में निर्वात का एक सावधानीपूर्वक लगाया गया आयतन बनाया जाता है और एक रासायनिक अभिकर्मक की आवश्यक मात्रा को जोड़ा जाता है। वैक्यूम के तहत, बीडी Vacutainer® सुई के माध्यम से रक्त को सीधे शिरा से ट्यूब में खींचा जाता है और तुरंत रसायन के साथ मिलाया जाता है। यह ट्यूब में एक सटीक रक्त/अभिकर्मक अनुपात सुनिश्चित करता है। |
1.2. BD Vacutainer® वैक्यूम सिस्टम के लाभ
- रक्त के नमूने की स्थिति और नमूना तैयार करने की प्रक्रिया का मानकीकरण;
- प्रणाली उपयोग के लिए तैयार है, प्रयोगशाला में रक्त का नमूना तैयार करने के लिए ऑपरेशन की संख्या कम हो जाती है;
- कई स्वचालित विश्लेषक (माध्यमिक प्लास्टिक टेस्ट ट्यूब की खरीद में बचत) में प्राथमिक टेस्ट ट्यूब के रूप में प्रत्यक्ष उपयोग की संभावना;
- भली भांति बंद और अटूट परीक्षण ट्यूब रक्त के नमूनों को ले जाने और सेंट्रीफ्यूज करने की प्रक्रिया को सरल और सुरक्षित बनाती हैं;
- कैप्स की कलर कोडिंग के कारण विभिन्न प्रकार के विश्लेषण के लिए उपयोग की जाने वाली ट्यूबों की स्पष्ट पहचान;
- ट्यूबों की धुलाई, कीटाणुशोधन और नसबंदी के लिए अपकेंद्रित्र ट्यूबों की खरीद के लिए लागत में कमी;
- स्टाफ प्रशिक्षण की एक सरल विधि;
- व्यावसायिक संक्रमण के जोखिम को कम करना;
- रक्त लेने की प्रक्रिया में समय की बचत;
- निर्वात युक्त प्रणालियों के डिजाइन की सरलता और उनकी विश्वसनीयता।
BD Vacutainer® सिस्टम में तीन घटक होते हैं (चित्र 2):
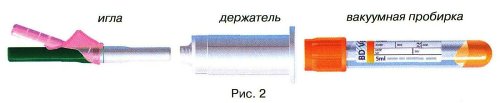
2.1. बीडी Vacutainer® बाँझ सुई
- एक झिल्ली के साथ द्विपक्षीय सुई जो ट्यूबों को बदलते समय रक्त प्रवाह को रोकता है, एक वेनिपंक्चर प्रक्रिया में कई ट्यूबों से नमूने एकत्र करने के लिए उपयोग किया जाता है।
- उनके पास अति पतली दीवारें हैं।
- रोगी को कम आघात और रक्त प्रवाह में सुधार के लिए बाहर और अंदर सिलिकॉन के साथ कवर किया गया।
- अद्वितीय वी-आकार के शार्पनिंग के कारण, वे नस में एक चिकनी और दर्द रहित प्रविष्टि प्रदान करते हैं।
- उनके पास अलग-अलग लंबाई और व्यास हैं, जो विभिन्न नसों के कम से कम दर्दनाक पंचर की अनुमति देता है। रंग कोडिंग आपको सुई के आकार को जल्दी से निर्धारित करने की अनुमति देता है।
- सुई व्यक्तिगत गुणवत्ता नियंत्रण से गुजरती है।
बीडी Vacutainer® सुई और एडेप्टर के प्रकार


![]()
- रक्त संग्रह किट
- लुएर एडेप्टर
ए) प्रेसिजन ग्लाइड™
कई परखनलियों में रक्त के नमूने के लिए मानक सुई (चित्र 4)। विभिन्न आकारों में उपलब्ध है।
एक अतिरिक्त सुरक्षात्मक टोपी से लैस, जो आकस्मिक सुई छड़ी की चोट और संक्रमण के संचरण के जोखिम को बहुत कम करता है। टोपी एक हाथ से संचालित होती है और इसके लिए कर्मियों के पुनर्प्रशिक्षण की आवश्यकता नहीं होती है (चित्र 5)। ये सुई विभिन्न आकारों में उपलब्ध हैं।
सी) एफबीएन बीडी Vacutainer® रक्त प्रवाह इमेजिंग सुई
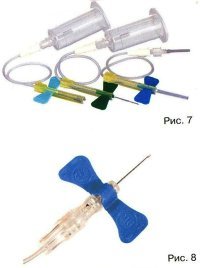
रक्त के नमूने (कमजोर नसों, खराब रक्त प्रवाह, आदि) के कठिन मामलों के लिए आदर्श, यह युवा पेशेवरों द्वारा उपयोग के लिए अनुशंसित है जो अभी रक्त खींचना शुरू कर रहे हैं (चित्र 6)। विभिन्न आकारों में उपलब्ध है।
विशेष रूप से कठिन-से-पहुंच वाली नसों से रक्त लेने के लिए डिज़ाइन किया गया। किट में सुई, गैर-लेटेक्स कैथेटर शामिल हैं अलग लंबाईऔर लुएर एडेप्टर (चित्र। 7)। सुई में बड़े "पंख" होते हैं जो नस में डालने पर आसान निर्धारण के लिए होते हैं। सेफ्टी लोक™ और पुश बटन सेफ्टी लोक™ किट (अंजीर। 8) सुई को संभालते समय स्वास्थ्य कर्मियों की सुरक्षा को बेहतर बनाने के लिए सुरक्षा उपकरणों से लैस हैं। किट सुई और कैथेटर के आकार में भिन्न होते हैं।
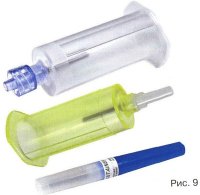
च) लुएर एडेप्टर
एक नियमित सुई या शिरापरक कैथेटर के माध्यम से रक्त के नमूने के लिए बनाया गया है। Luer Lok™ अडैप्टर कैथेटर को एक मजबूत कनेक्शन प्रदान करता है (चित्र 9)।
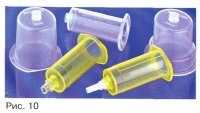
डिस्पोजेबल और पुन: प्रयोज्य धारक सभी BD Vacutainer® सुई और ट्यूब (चित्र 10) के साथ संगत हैं। एक सुई के अधिक सुविधाजनक परिचय और एक टेस्ट ट्यूब के सुरक्षित कनेक्शन के लिए अभिप्रेत है।
पुन: प्रयोज्य धारक एक बटन से सुसज्जित है, जब दबाया जाता है, तो सुई निकल जाती है।
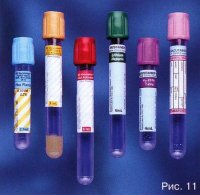
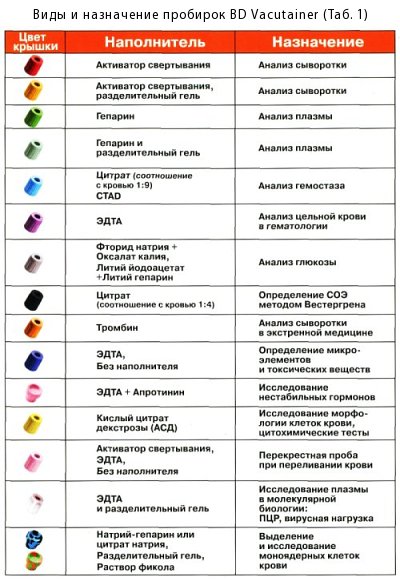
BD Vacutainer® ट्यूब वैक्यूम रक्त संग्रह ट्यूबों के लिए अंतर्राष्ट्रीय मानक 15O 6710 का अनुपालन करती हैं (चित्र 11)। टेस्ट ट्यूब कांच और पारदर्शी, लेटेक्स-मुक्त पॉलीइथाइलीन टेरेफ्थेलेट (पीईटी) से बने होते हैं, जो कांच की तुलना में हल्का होता है और वस्तुतः अटूट होता है। BD Vacutainer® सिस्टम उपयोग के लिए तैयार है और इसके लिए किसी ट्यूब की तैयारी या अभिकर्मक खुराक की आवश्यकता नहीं होती है। ट्यूबों को लेटेक्स-मुक्त कैप्स द्वारा संरक्षित किया जाता है, जो ट्यूबों के उद्देश्य और उनमें मौजूद रसायनों के प्रकार के अनुसार रंग कोडित होते हैं (तालिका 1)।
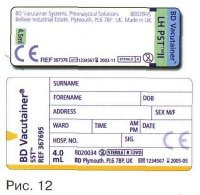
BD Vacutainer® ट्यूबों पर अभिकर्मक जानकारी, नमूना मात्रा, लॉट संख्या, समाप्ति तिथि, और बहुत कुछ लेबल किया जाता है। (चित्र 12)।
हेरफेर # 22।
"एक नस से रक्त का नमूना लेने की तकनीक"
लक्ष्य:चिकित्सा;
संकेत: डॉक्टर द्वारा निर्धारित;
उपकरण:डिस्पोजेबल सिरिंज 10-20 जीआर ।; भली भांति बंद करके सील टेस्ट ट्यूब के साथ तिपाई; अनुसंधान के लिए दिशा; ऑयलक्लोथ पैड, शिरापरक टूर्निकेट ; त्वचा एंटीसेप्टिक; बाँझ मुखौटा, बाँझ दस्ताने; सुरक्षात्मक चश्मा; 70% शराब में कपास और धुंध के गोले; एक बाँझ ट्रे बाँझ उपकरणों (चिमटी) के साथ एक बाँझ ट्रे के साथ कवर किया गया; अपशिष्ट सामग्री ट्रे; कीटाणुनाशक के साथ कंटेनर (क्लोरामाइन के 3% और 5% समाधान); प्राथमिक चिकित्सा किट "एंटी-एड्स"; नकली; डिस्पोजेबल उपकरणों के कुछ हिस्सों को इकट्ठा करने के लिए कंटेनर; डायपर; रक्त परिवहन के लिए कंटेनर;
1. रोगी को उद्देश्य, आगामी हेरफेर के बारे में बताएं, हेरफेर करने के लिए रोगी की स्वैच्छिक सहमति प्राप्त करें;
2. सोफे को डायपर से ढकें;
3. अध्ययन के लिए दिशा लिखें, दिशा पर संख्या टेस्ट ट्यूब पर संख्या के अनुरूप होनी चाहिए;
4. हाथों को हाइजीनिक स्तर पर ट्रीट करें, दस्ताने पहनें और उन्हें कॉटन बॉल से 70% अल्कोहल में ट्रीट करें, बॉल्स को वेस्ट ट्रे में फेंक दें;
5. एक डिस्पोजेबल सिरिंज लीजिए, इसे एक बाँझ ट्रे में डाल दें (डिस्पोजेबल उपकरणों के हिस्सों को इकट्ठा करने के लिए सुई से टोपी को एक कंटेनर में छोड़ दें);
6. 70% अल्कोहल में 4 बाँझ धुंध गेंदों को बाँझ चिमटी के साथ एक बाँझ ट्रे में डालें;
7. रोगी को सोफे पर बैठें (लेटें), कोहनी मोड़ की नसों की जांच करें, इच्छित पंचर साइट का चयन करें;
8. हाथ के अधिकतम विस्तार के लिए कोहनी के नीचे एक ऑयलक्लोथ पैड रखें, कंधे के मध्य तीसरे पर एक नैपकिन पर एक शिरापरक टूर्निकेट रखें, ताकि इसके मुक्त सिरे ऊपर की ओर निर्देशित हों, और लूप नीचे की ओर हो;
9. 70% अल्कोहल में सूती गेंदों के साथ दस्ताने का इलाज करें, गेंदों को अपशिष्ट ट्रे में फेंक दें;
10. सीरिंज को एक हाथ में ट्रे से दूसरे हाथ में लें;
11. रोगी को अपनी मुट्ठी से काम करने के लिए कहें और साथ ही कोहनी मोड़ के पूरे क्षेत्र को पहली गेंद के साथ केंद्रापसारक रूप से इलाज करें, शिरा के ऊपर की त्वचा अग्रभाग से कंधे की दिशा में, तीसरी पंचर साइट पर सीधे कपास की गेंद;
12. कोहनी के क्षेत्र में त्वचा को अपने हाथ से खींचो, नस को ठीक करने के लिए इसे परिधि में थोड़ा सा स्थानांतरित करके, रोगी हाथ को मुट्ठी में निचोड़ता है;
13. सिरिंज (सुई के प्रवेशनी पर तर्जनी) लें, सुई को त्वचा के लगभग समानांतर (5 * के कोण पर) काटकर, ध्यान से इसे पंचर करें और सुई को लंबाई के एक तिहाई समानांतर में डालें नस, नस को पंचर करने के लिए सुई की दिशा बदलना (शून्य में गिरने की भावना);
13. दूसरे हाथ से पिस्टन को अपनी ओर खींचें - सिरिंज में रक्त दिखाई देना चाहिए, आवश्यक मात्रा में रक्त खींचना (विभिन्न अध्ययनों के लिए 5-20 मिलीलीटर लिया जाता है);
14. टूर्निकेट निकालें, चौथी गेंद को पंचर साइट पर दबाएं और सुई को नस से हटा दें, रोगी को अपना हाथ अंदर की ओर मोड़ने के लिए कहें कोहनी का जोड़रक्तस्राव बंद होने तक गेंद को छोड़ दें;
15. सिरिंज से सुई निकालें, इसे ट्रे में रखें, ट्यूब की दीवार के साथ रक्त छोड़ें, सिरिंज को ट्रे में डालें, ट्यूब को बंद करें;
16. जैविक तरल पदार्थ के परिवहन के लिए ट्यूब को एक कंटेनर में रखें;
17. सुनिश्चित करें कि रोगी सामान्य महसूस करता है, गुब्बारा उठाएं, रोगी को दरवाजे तक ले जाएं
उपचार कक्ष;
18 संक्रमण सुरक्षा:
गेंद को क्लोरैमाइन -120 मिनट के 3% घोल में भिगोएँ;
क्लोरैमाइन के 5% घोल में सुई को 60 मिनट के लिए भिगोएँ;
सिरिंज को कुल्ला, 5% क्लोरैमाइन घोल में भिगोएँ और इसे दूसरे कंटेनर में 5% क्लोरैमाइन घोल के साथ भिगोएँ - 60 मिनट;
ट्रे को क्लोरैमाइन के 3% घोल में भिगोएँ - 60 मिनट;
डायपर को सोफे से हटा दें और इसे गंदे लिनन के लिए एक बैग में रखें;
टूर्निकेट और तकिए को पोंछें, अलग-अलग लत्ता के साथ सोफे को 15 मिनट के अंतराल के साथ दो बार क्लोरैमाइन के 3% समाधान के साथ पोंछें;
उपयोग की गई गेंदों को कूड़ेदान में फेंक दें;
अपशिष्ट ट्रे को क्लोरैमाइन के 3% घोल में भिगोएँ - 60 मिनट;
क्लोरैमाइन के 3% घोल में दस्ताने भिगोएँ - 60 मिनट;
मास्क को निकालें और क्लोरैमाइन के 3% घोल में भिगोएँ - 120 मिनट।
19. एक परखनली और एक दिशा के साथ प्रयोगशाला को एक कंटेनर भेजें;
20. हाथों को हाइजीनिक स्तर पर ट्रीट करें।
मंजूर
मुख्य राज्य
मास्को में सेनेटरी डॉक्टर
एन.एन. फिलाटोव
निर्देश
महामारी रोधी के अनुपालन पर
शिरापरक रक्त एकत्र करते समय मोड
संस्थानों में वेनपिनकशन
मास्को के स्वास्थ्य देखभाल के बारे में
2.1.3.007-02
प्रस्तावना
1. मॉस्को में सेंटर फॉर स्टेट सेनेटरी एंड एपिडेमियोलॉजिकल सर्विलांस द्वारा विकसित (पीएचडी आई.ए. ख्रापुनोवा, वी.यू. फिलिप्पोव, जीआई निकोलेवा), मॉस्को की स्वास्थ्य समिति (पीएचडी सेल्कोवा, मेडिकल साइंसेज के उम्मीदवार एनवी सादिकोवा), अनुसंधान संस्थान शिक्षाविद एनएन . के नाम पर न्यूरोसर्जरी का नाम बर्डेंको रैम्स (पीएचडी एन.एन. मोचेनोवा, पीएच.डी. आई.ए. अरेफीवा), सिटी क्लिनिकल हॉस्पिटल एन 36 (पीएचडी एल.एस. ग्लैडकोवा, पीएच.डी. यू.आई. टायरनिकोव)।
राज्य सेनेटरी और महामारी विज्ञान के नियम और विनियम (बाद में - सैनिटरी नियम) - नियामक कानूनी कार्य जो सैनिटरी और महामारी विज्ञान आवश्यकताओं को स्थापित करते हैं (सुरक्षा के लिए मानदंड और (या) मनुष्यों के लिए पर्यावरणीय कारकों की हानिरहितता, स्वच्छ और अन्य मानकों सहित), गैर-अनुपालन जो किसी व्यक्ति के लिए जीवन या स्वास्थ्य के लिए खतरा पैदा करता है, साथ ही साथ बीमारियों के उभरने और फैलने का खतरा (संघीय कानून का अनुच्छेद 1 "जनसंख्या के स्वच्छता और महामारी विज्ञान कल्याण पर")।
नागरिकों, व्यक्तिगत उद्यमियों और के लिए स्वच्छता नियमों का अनुपालन अनिवार्य है कानूनी संस्थाएं(संघीय कानून का अनुच्छेद 39 "जनसंख्या के स्वच्छता और महामारी विज्ञान कल्याण पर")।
1 उपयोग का क्षेत्र
1.1. निर्देश मास्को शहर के लिए विकसित किया गया था और सभी चिकित्सा और निवारक संस्थानों (एचसीआई) पर लागू होता है, भले ही उनके स्वामित्व का रूप कुछ भी हो।
1.2. निर्देश स्वास्थ्य सुविधाओं के लिए अभिप्रेत है, जहां निदान और उपचार प्रक्रिया के दौरान, वयस्क आबादी, किशोरों और तीन साल से अधिक उम्र के बच्चों से रक्त वेनिपंक्चर द्वारा लिया जाता है।
यह दस्तावेज़ वेनिपंक्चर द्वारा रक्त के नमूनों के सही संग्रह के लिए मानदंड प्रदान करता है। कार्यप्रणाली को व्यक्तिगत संस्थानों के लक्ष्यों और शर्तों के अनुकूल बनाया जा सकता है।
2. नियामक संदर्भ और संदर्भ
2.1. संघीय कानूनदिनांक 30.03.99 एन 52-एफजेड "जनसंख्या के स्वच्छता और महामारी विज्ञान कल्याण पर"।
2.2. एसएनआईपी 2.08.02-89 "सार्वजनिक भवन और संरचनाएं"।
2.3. SanPiN 2.1.7.728-99 "चिकित्सा संस्थानों से कचरे के संग्रह, भंडारण और निपटान के लिए नियम"।
2.4. MGSN 4.12-97 "चिकित्सा और निवारक संस्थान" और संशोधन N 1 MGSN 4.12-97।
2.5. MGSN 2.06-99 "प्राकृतिक, कृत्रिम और संयुक्त प्रकाश व्यवस्था"।
2.6. एसएन 4557-88 "स्वच्छता मानक" पराबैंगनी विकिरणऔद्योगिक परिसर में।
2.7. गाइड आर 3.1.683-98 "कमरों में हवा और सतहों की कीटाणुशोधन के लिए पराबैंगनी जीवाणुनाशक विकिरण का उपयोग।"
2.8. 14 मार्च, 1996 एन 90 के रूसी संघ के स्वास्थ्य मंत्रालय का आदेश "पेशे में प्रवेश के लिए श्रमिकों और चिकित्सा नियमों की प्रारंभिक और आवधिक चिकित्सा परीक्षा आयोजित करने की प्रक्रिया पर।"
2.9. एसपी 3.1.958-00 "रोकथाम" वायरल हेपेटाइटिस. वायरल हेपेटाइटिस की महामारी विज्ञान निगरानी के लिए सामान्य आवश्यकताएं।
2.10. एसपी 1.2.731-99 "रोगजनक समूह III-IV और हेलमन्थ्स के सूक्ष्मजीवों के साथ काम करने की सुरक्षा"।
2.11. दिशानिर्देश एमओएस आर 1.1.001-98 "स्वच्छता-स्वच्छ और महामारी विज्ञान नियामक और पद्धति संबंधी दस्तावेजों के निर्माण, प्रस्तुति और निष्पादन के लिए सामान्य आवश्यकताएं"।
2.12. चिकित्सा प्रयोगशाला प्रौद्योगिकियां। खंड 1. कार्पिशेंको ए.आई. द्वारा संपादित। सेंट पीटर्सबर्ग, 1998।
2.13. मुखिना एस.ए., टार्नोव्स्काया आई.आई. नर्सिंग की बुनियादी बातों ( व्यावहारिक मार्गदर्शिका) एम।, 1998।
2.15. सेंट पीटर्सबर्ग में सेंटर फॉर स्टेट सेनेटरी एंड एपिडेमियोलॉजिकल सर्विलांस का सूचना पत्र दिनांक 18.08.97 एन 13-09-15-24-68 "रक्त के नमूने के लिए डिस्पोजेबल वैक्यूम सिस्टम के कीटाणुशोधन और निपटान की प्रक्रिया पर Venoject II (Venoject II) बेल्जियम में उत्पादित"।
2.16. दिशानिर्देश "मार्करों के लिए एक अध्ययन के परिणामों के आधार पर प्लास्मफेरेसिस द्वारा तैयार किए गए रक्त, उसके घटकों और प्लाज्मा को निकालने की प्रक्रिया संक्रामक रोगरक्त सेवा संस्थानों में (HbsAg, एंटी-एचसीवी, एचआईवी एंटीबॉडी, सिफलिस, ऐलेनिन एमिनोट्रांस्फरेज गतिविधि)। एम।, 1999।
2.18. एड्स प्रयोगशाला एन 42/28/38-90 के महामारी विरोधी शासन पर रूसी संघ के स्वास्थ्य मंत्रालय का निर्देश।
2.19. NCCL.H3-A4 वेनिपंक्चर द्वारा नैदानिक रक्त नमूनों के संग्रह के लिए प्रक्रियाएं; स्वीकृत मानक-चौथा संस्करण।
2.20. इन नियमों में निर्दिष्ट वैध दस्तावेजों की संख्या से बाहर करते समय, किसी को बहिष्कृत लोगों को बदलने के लिए पेश किए गए नियमों द्वारा निर्देशित किया जाना चाहिए।
3. नियम और परिभाषाएं
3.1. पंजीकरण - नमूने की पहचान करने के लिए प्रलेखन को चिह्नित करना और भरना।
3.2. रक्त का नमूना (किसी दिए गए रोगी का) - पर्याप्त मात्रा में रक्त, प्रयोगशाला में सही ढंग से लिया, ले जाया और संसाधित किया जाता है, जो एक विशेष नैदानिक अध्ययन करने के लिए एक सामग्री हो सकती है।
3.3. वेनपंक्चर रक्त का नमूना प्राप्त करने के लिए एक विशेष सुई के साथ शिरा की दीवार का एक पर्क्यूटेनियस पंचर है।
3.4. नमूना (किसी दिए गए रोगी का) - प्रयोगशाला परीक्षण के लिए लिए गए रक्त की आवश्यक मात्रा।
3.5. एक फ़्लेबोटोमिस्ट एक चिकित्सा पेशेवर है जो वेनिपंक्चर करता है।
4. सामान्य प्रावधान
4.1. यह दस्तावेज़ वेनिपंक्चर द्वारा रक्त के नमूने लेने की प्रक्रिया प्रस्तुत करता है। शिरापरक रक्त लेने की विधि को एकीकृत करने की आवश्यकता इस तथ्य के कारण है कि इस हेरफेर में त्रुटियां रोगियों और कर्मचारियों में रक्त-जनित संक्रमण का कारण बन सकती हैं। अवलोकन की पूरी अवधि (लगभग 10 वर्ष) के लिए, पैरेंट्रल वायरल हेपेटाइटिस बी और सी द्वारा रोगजनकों के संचरण के कृत्रिम कारकों की संरचना में, बीमार, शिरापरक रक्त का नमूना 23 से 25% तक था। कार्यप्रणाली का एकीकरण, महामारी-विरोधी शासन की आवश्यकताओं को ध्यान में रखते हुए, जमीन पर इसका सख्त और सटीक कार्यान्वयन, शिरापरक रक्त लेने के रूप में इस तरह के बड़े पैमाने पर हेरफेर करते समय रक्त-जनित संक्रमणों के महामारी विज्ञान के जोखिम को कम करेगा।
4.2. शिरापरक रक्त लेने के तीन तरीके हैं: पारंपरिक - एक सुई के साथ, जब रक्त गुरुत्वाकर्षण द्वारा प्रतिस्थापित टेस्ट ट्यूब में बहता है; सिरिंज; वैक्यूम सिस्टम।
4.3. सुई से खून लेना। सुई से रक्त लेने की पारंपरिक पद्धति से इस बात की बहुत अधिक संभावना है कि रोगी का रक्त चिकित्सा कर्मियों के हाथों में चला जाएगा। इस मामले में, फ़्लेबोटोमिस्ट के हाथ रक्त के साथ इंजेक्शन घाव के दूषित होने से दूसरे रोगी को रक्तजनित संक्रमण के रोगजनकों के प्रसार में एक संचरण कारक के रूप में काम कर सकते हैं। स्वास्थ्यकर्मी स्वयं संक्रमण के स्रोत से संक्रमित हो सकता है।
4.4. एक सिरिंज का उपयोग। ज्यादातर मामलों में, चिकित्सा कर्मियों के लिए इसकी अपर्याप्त सुरक्षा और एक टेस्ट ट्यूब के दबाव में स्थानांतरित होने पर रक्त के हेमोलिसिस को बाहर करने में असमर्थता के कारण सुई के साथ एक सिरिंज के उपयोग से बचा जाना चाहिए।
4.5. वैक्यूम युक्त सिस्टम (सिरिंज टेस्ट ट्यूब सहित) का उपयोग। रक्त के नमूने के लिए, वैक्यूम युक्त प्रणालियों का उपयोग करना सबसे बेहतर है। इस पद्धति के कई फायदे हैं, जिनमें से मुख्य है एक बंद ट्यूब में सीधे रक्त का संग्रह, जो रोगी के रक्त के साथ किसी भी संपर्क को रोकता है।
4.6. वैक्यूम युक्त सिस्टम के लाभ:
रक्त के नमूने की स्थिति का मानकीकरण;
प्रयोगशाला में रक्त का नमूना तैयार करने के लिए न्यूनतम ऑपरेशन;
कई स्वचालित विश्लेषक (द्वितीयक प्लास्टिक टेस्ट ट्यूब की खरीद पर बचत) में प्राथमिक टेस्ट ट्यूब के रूप में प्रत्यक्ष उपयोग की संभावना;
रक्त के नमूनों और अटूट ट्यूबों की भली भांति बंद पैकेजिंग परिवहन और सेंट्रीफ्यूजेशन की प्रक्रिया को सरल और सुरक्षित बनाती है;
रंग कोडिंग के कारण विभिन्न प्रकार के विश्लेषण के लिए प्रयुक्त ट्यूबों की स्पष्ट पहचान;
ट्यूबों की धुलाई, कीटाणुशोधन और नसबंदी के लिए अपकेंद्रित्र ट्यूबों की खरीद के लिए लागत में कमी;
स्टाफ प्रशिक्षण की एक सरल विधि;
व्यावसायिक संक्रमण के जोखिम को कम करना;
वैक्यूम युक्त प्रणालियों के बार-बार उपयोग की असंभवता;
रक्त लेने की प्रक्रिया के लिए समय की बचत;
वैक्यूम युक्त प्रणालियों के डिजाइन की सादगी और इसकी विश्वसनीयता।
4.7. प्रयोगशाला परिणामों को प्रभावित करने वाले कारक। प्रयोगशाला त्रुटियों के मुख्य कारण गैर-विश्लेषणात्मक कारक हैं जैसे अनुचित नमूनाकरण, नमूना हैंडलिंग और परिवहन। इसके अलावा, प्रयोगशाला त्रुटियां जैविक (नमूने का समय और उस समय रोगी की स्थिति) और गैर-जैविक (रोगी की गलत पहचान) कारकों से संबंधित हो सकती हैं। शारीरिक कारक, आयु, शारीरिक गतिविधि, बिस्तर पर आराम, आहार, शराब का सेवन, चरण मासिक धर्म, मोटापा, सेवन दवाई, लिंग, दिन का समय, आदि। रक्त लेना, इन कारकों को ध्यान में रखते हुए, अध्ययन का आदेश देने वाले डॉक्टर की क्षमता के भीतर है।
4.8. कैबिनेट, उपकरण, उपकरण, उपभोग्य सामग्रियों आदि को खत्म करने के लिए उपयोग की जाने वाली सभी सामग्रियों का पालन करना चाहिए स्वच्छता आवश्यकताओं, उनकी सुरक्षा की पुष्टि करने वाले स्वच्छता और महामारी विज्ञान के निष्कर्ष हैं। केवल स्वास्थ्य मंत्रालय द्वारा अनुमोदित उपकरण और उपभोग्य सामग्रियों के उपयोग की अनुमति है।
5. उपकरण के लिए आवश्यकताएँ
और वेनिपंक्चर रूम की सजावट
5.1. शिरा से रक्त का नमूना विशेष रूप से सुसज्जित उपचार कक्ष में किया जाना चाहिए। मरीज की हालत गंभीर होने पर विभाग में सीधे मरीज के बेडसाइड पर ब्लड सैंपलिंग की जा सकेगी.
5.2. वेनिपंक्चर के लिए अभिप्रेत कमरों के लिए स्वच्छता और स्वच्छ आवश्यकताओं को "नियामक संदर्भ" खंड में सूचीबद्ध दस्तावेजों में निर्धारित किया गया है।
5.3. वेनिपंक्चर के लिए कमरे का क्षेत्रफल कम से कम 12.0 वर्ग मीटर होना चाहिए। मी (उपचार कक्ष)।
5.4. केंद्रीकृत गर्म और के साथ वॉशबेसिन स्थापित करना अनिवार्य है ठंडा पानी. केंद्रीकृत आपूर्ति के अभाव में गर्म पानीफ्लो टाइप इलेक्ट्रिक वॉटर हीटर के उपकरण की अनुमति है। वाश बेसिन को कोहनी (पेडल या सेंसर) नल से सुसज्जित किया जाना चाहिए। हाथ की स्वच्छता के लिए उपयोग किया जाता है खंड मैथाडिस्पेंसर में साबुन या तरल साबुन। पुन: प्रयोज्य कपड़े के बजाय डिस्पोजेबल कागज़ के तौलिये प्रदान किए जाने चाहिए।
5.5. कमरे में प्राकृतिक और कृत्रिम रोशनी और प्राकृतिक वेंटिलेशन होना चाहिए। कृत्रिम प्रकाश व्यवस्था के स्तर के अनुरूप होना चाहिए: गरमागरम लैंप के लिए - 300 लक्स; फ्लोरोसेंट लैंप के लिए - 500 एलएक्स।
5.6. वेनिपंक्चर के लिए कमरा स्थिर जीवाणुनाशक विकिरण से सुसज्जित होना चाहिए, जिसका समावेश कमरे के बाहर प्रदान किया जाता है।
5.7. दीवारों, फर्शों और छतों के साथ-साथ चिकित्सा फर्नीचर की बाहरी और आंतरिक सतहों की फिनिशिंग चिकनी होनी चाहिए, कीटाणुनाशक का उपयोग करके गीली सफाई की अनुमति दें।
5.8. प्रदान करना आपातकालीन देखभालबेहोशी और अन्य आपातकालीन स्थितियों में, रोगी के पास कमरे में आवश्यक दवाओं के एक सेट के साथ प्राथमिक चिकित्सा किट होनी चाहिए।
5.9. चोट लगने की स्थिति में चिकित्सा कर्मियों की सुरक्षा के लिए (पंचर, कट .) त्वचा, आंखों में खून, आदि) कार्यालय में प्राथमिक चिकित्सा किट "एंटी-एड्स" होनी चाहिए।
6. वेनिपंक्चर द्वारा रक्त लेने के उपकरण
6.1. आवश्यक सामान।
6.2. रक्त के नमूने लेने के लिए तालिका। मोबाइल टेबल का उपयोग करना संभव है जो किसी भी सतह पर चुपचाप चलती है।
6.3. टेस्ट ट्यूबों के लिए समर्थन (समर्थन)। टेस्ट ट्यूब के लिए पर्याप्त संख्या में कोशिकाओं के साथ स्टैंड हल्का, आरामदायक होना चाहिए।
6.4. वेनिपंक्चर के लिए कुर्सी। वेनिपंक्चर के लिए एक विशेष कुर्सी की सिफारिश की जाती है। वेनिपंक्चर के दौरान रोगी को अपने लिए अधिकतम आराम और सुरक्षा के साथ बैठना चाहिए और उपचार कक्ष के चिकित्सा कर्मचारियों के लिए उपलब्ध होना चाहिए। कुर्सी के दोनों आर्मरेस्ट को इस तरह रखा जाना चाहिए कि प्रत्येक रोगी के लिए वेनिपंक्चर की इष्टतम स्थिति का पता लगाया जा सके। आर्मरेस्ट बाजुओं के समर्थन के रूप में काम करते हैं और कोहनी को झुकने की अनुमति नहीं देते हैं, जो नसों के पतन को रोकता है। इसके अलावा, कुर्सी को रोगियों को बेहोशी की स्थिति में गिरने से रोकना चाहिए।
6.5. सोफे।
6.6. फ्रिज।
6.7. दस्ताने - डिस्पोजेबल या पुन: प्रयोज्य।
6.8. सुई। सुइयों को अलग-अलग लपेटा जाना चाहिए और आकार के अनुसार रंग कोडित किया जाना चाहिए। सुई का गेज उसके व्यास को इंगित करता है। बड़े कैलिबर की सुइयों का एक छोटा व्यास होता है, छोटे कैलिबर की सुइयों का एक बड़ा व्यास होता है। परंपरागत रूप से, 19G से 23G के गेज वाली सुइयों का उपयोग किया जाता है। सुई बाँझ होनी चाहिए। पैकेजिंग की अखंडता और उपयोग की शर्तों पर ध्यान देना आवश्यक है।
6.9. सुई धारक। वैक्यूम युक्त टेस्ट ट्यूब और एकल उपयोग या पुन: प्रयोज्य सुइयों के लिए सुई धारकों को टेस्ट ट्यूब के व्यास के अनुरूप होना चाहिए। रोगी की त्वचा और कर्मियों के हाथों के संपर्क के बाद स्वच्छ पुन: प्रयोज्य धारकों को इसके उपयोग के निर्देशों के अनुसार किसी भी कीटाणुनाशक समाधान में कीटाणुरहित किया जाता है, डिस्पोजेबल का निपटान किया जाता है।
6.10. वैक्यूम युक्त रक्त संग्रह ट्यूब।
6.11. डिस्पोजेबल प्लास्टिक और ग्लास टेस्ट ट्यूब (वैक्यूम युक्त टेस्ट ट्यूब की अनुपस्थिति में)। शीर्ष के साथ कांच की टेस्ट ट्यूबों के साथ-साथ दरार वाले लोगों का उपयोग करने की अनुमति नहीं है। रक्त के नमूने के लिए कांच की नलियों के पुन: उपयोग को बाहर रखा गया है।
6.12. दोहन। डिस्पोजेबल और पुन: प्रयोज्य रबर और लेटेक्स टूर्निकेट्स का उपयोग किया जाता है, विशेष रूप से इस उद्देश्य के लिए डिज़ाइन किया गया है। यदि रक्त या अन्य जैविक तरल पदार्थ पुन: प्रयोज्य टूर्निकेट पर मिलते हैं, तो इसे कीटाणुशोधन के अधीन किया जाना चाहिए। उपयोग किए गए उपभोग्य सामग्रियों के साथ डिस्पोजेबल टूर्निकेट्स का निपटान किया जाता है।
6.13. धुंध नैपकिन। मूल पैकेजिंग में रोगाणुरोधक धुंध पैड (5.0 x 5.0 सेमी या 7.5 x 7.5 सेमी) या एंटीसेप्टिक्स के साथ लगाए गए पोंछे उपलब्ध होने चाहिए। कपास की गेंदों की सिफारिश नहीं की जाती है।
6.14. एंटीसेप्टिक्स। इंजेक्शन क्षेत्र की सतह का इलाज करने के लिए, एंटीसेप्टिक्स को निर्धारित तरीके से अनुमत होना आवश्यक है।
एंटीसेप्टिक्स का उपयोग समाधान के रूप में किया जाता है जो एक बाँझ धुंध या कपास की गेंदों पर लागू होते हैं, या एंटीसेप्टिक के साथ लगाए गए पोंछे मूल पैकेजिंग में उपयोग किए जाते हैं।
6.15. वस्त्र। सभी मामलों में, वेनिपंक्चर का संचालन करने वाले कर्मियों को विशेष सुरक्षात्मक कपड़े पहनाए जाने चाहिए: एक गाउन (पतलून और जैकेट या चौग़ा; पतलून या चौग़ा पर एक गाउन), एक टोपी (केर्किफ़), एक धुंध मुखौटा, काले चश्मे या एक ढाल, दस्ताने। स्नान वस्त्र गंदा होने पर बदल देना चाहिए, लेकिन सप्ताह में कम से कम दो बार। रक्त से दूषित होने की स्थिति में चौग़ा के तत्काल परिवर्तन के लिए प्रदान किया जाना चाहिए।
6.16. दस्ताने। दस्ताने के बार-बार उपयोग की अनुमति उनके कीटाणुशोधन के साथ दी जाती है, प्रत्येक रोगी को एंटीसेप्टिक्स के साथ डिस्पोजेबल वाइप्स के साथ दो बार पोंछकर, जिसमें एक विषाणुनाशक प्रभाव होता है। सबक्लेवियन कैथेटर से रक्त लेते समय, दस्ताने एकल उपयोग के लिए बाँझ होने चाहिए।
6.17. बाँझ चिमटी।
6.18. कोहनी मोड़ को समतल करने के लिए तकिया (एक विशेष कुर्सी की अनुपस्थिति में)।
6.19. कंटेनर:
सुई को सुरक्षित रूप से हटाने पर जोर देने के साथ सुइयों के लिए कंटेनर टेबल;
अपशिष्ट संग्रह के लिए संलग्न प्लास्टिक बैग के साथ कंटेनर। उपयोग की गई सुइयों (पहले कंटेनर की अनुपस्थिति में), सुइयों के साथ सीरिंज और वैक्यूम युक्त सिस्टम, प्रयुक्त ड्रेसिंग को शामिल करने के लिए एक मजबूत अपशिष्ट कंटेनर की आवश्यकता होती है।
6.19. बर्फ। आपके पास बर्फ या ठंडा पैक होना चाहिए।
6.20. इंजेक्शन साइट को कवर करने के लिए एक जीवाणुनाशक चिपकने वाला प्लास्टर।
6.21. वार्मिंग सहायक उपकरण। रक्त प्रवाह को बढ़ाने के लिए, आप वार्मिंग एक्सेसरीज़ का उपयोग कर सकते हैं - पंचर साइट पर 5 मिनट के लिए एक गर्म (लगभग 40 डिग्री सेल्सियस) गीला पोंछा लगाया जाता है।
6.22. हाथों और दस्ताने के उपचार के लिए त्वचा एंटीसेप्टिक्स।
6.23. प्रयुक्त सामग्री और काम की सतहों के परिशोधन के लिए कीटाणुनाशक।
6.24. चल रहे जोड़तोड़ का एक अनुस्मारक। फ़्लेबोटोमिस्ट के कार्यस्थल पर, आपके पास एक या दूसरी ट्यूब चुनने के लिए एक अनुस्मारक होना चाहिए, रक्त की न्यूनतम आवश्यक मात्रा, नमूने को संभालने की विशेषताओं के बारे में, और एक या किसी अन्य नियोजित अध्ययन के आधार पर एहतियाती नियम।
6.25. रोगी के बेडसाइड पर किए गए एक वेनिपंक्चर प्रक्रिया के लिए उपकरणों की सूची
एन |
नाम |
मोबाइल हेरफेर तालिका |
|
सुई बाँझ है, लेने की विधि के अनुरूप |
|
सुई धारक |
|
रक्त संग्रह के लिए टोपी वाली ट्यूब |
|
शिरापरक या रबर टूर्निकेट |
|
ऑयलक्लोथ तकिया |
|
दस्ताने |
|
स्टेराइल वाइप्स या कॉटन बॉल |
|
ट्रे या पंचर प्रूफ कंटेनर |
|
परीक्षण - नली रैक या टेस्ट - ट्यूब रैक |
|
डायपर बाँझ |
|
त्वचा एंटीसेप्टिक |
|
निस्संक्रामक |
|
चिकित्सा पट्टी |
|
ट्रे या नसबंदी बॉक्स |
|
बाँझ संदंश |
|
चिपकने वाला प्लास्टर |
|
कैंची |
7. वेनिपंक्चर द्वारा रक्त लेने की विधि
7.1 प्रक्रिया की तैयारी।
7.1.1. पंजीकरण। प्रत्येक रक्त परीक्षण रेफरल को एक ही रोगी से संबंधित सभी दस्तावेजों और उपकरणों की पहचान करने के लिए रिकॉर्ड किया जाना चाहिए। रक्त परीक्षण के लिए रेफरल को इंगित करना चाहिए निम्नलिखित जानकारी: उपनाम, नाम, रोगी का संरक्षक, आयु, रक्त के नमूने की तिथि और समय, विश्लेषण की पंजीकरण संख्या (प्रयोगशाला द्वारा इंगित), चिकित्सा इतिहास का एन (आउट पेशेंट कार्ड), उपस्थित चिकित्सक का उपनाम; रोगी को रेफर करने वाला विभाग या इकाई; अन्य जानकारी (रोगी का घर का पता और फोन नंबर)। रक्त संग्रह ट्यूब और रेफरल फॉर्म एक पंजीकरण संख्या के साथ अग्रिम रूप से चिह्नित किए जाते हैं।
7.1.2. रोगी की पहचान। यह सुनिश्चित करना आवश्यक है कि रेफरल में इंगित रोगी से रक्त का नमूना लिया जाएगा। क्लिनिक के विभाग के बावजूद, रोगी की पहचान करने के लिए निम्नलिखित कदम उठाए जाने चाहिए:
आउट पेशेंट से उसका पहला और अंतिम नाम, घर का पता और/या जन्म तिथि के बारे में पूछें;
इस जानकारी की तुलना दिशा में दर्शाई गई जानकारी से करें;
एक ही डेटा के लिए एक रोगी रोगी से पूछें (यदि रोगी होश में है), तो उस जानकारी की तुलना करें जो रेफरल में इंगित की गई है;
अज्ञात रोगियों (बेहोश या गोधूलि-चेतन रोगियों) के लिए आपातकालीन कक्ष में कुछ अस्थायी लेकिन स्पष्ट पदनाम दिया जाना चाहिए जब तक कि उनकी पहचान का पता नहीं लगाया जा सके।
7.1.3. रोगी से बात करें। रोगी का विश्वास जीतना आवश्यक है (यदि रोगी होश में है), उसे यह समझाने के लिए कि यद्यपि वेनिपंक्चर प्रक्रिया थोड़ी दर्दनाक हो सकती है, यह अल्पकालिक है।
गोधूलि अवस्था में रोगी से रक्त लेते समय, यह देखना आवश्यक है विशेष देखभालसुई डालने या नस के लुमेन में होने के समय अप्रत्याशित हलचल और झटके को रोकने के लिए। एक धुंध नैपकिन तैयार होना चाहिए, अगर सुई बाहर गिरती है या शिफ्ट होती है, तो टूर्निकेट को जल्दी से हटा दिया जाना चाहिए। यदि अचानक सुई को हाथ में गहराई से डाला जाता है, तो डॉक्टर को क्षति की संभावना के बारे में चेतावनी देना आवश्यक है।
7.1.4. आहार प्रतिबंधों के साथ रोगी के अनुपालन की जाँच करें, रोगी द्वारा निर्धारित दवाओं के सेवन को ध्यान में रखें। कुछ अध्ययनों के लिए खाली पेट रक्त लेना आवश्यक है। पाने के लिए सही परिणामविश्लेषण, यह सुनिश्चित करना आवश्यक है कि इन सीमाओं को पूरा किया जाए। आहार प्रतिबंधों को लागू करने की प्रक्रिया, साथ ही रक्त संग्रह के बाद कर्मचारियों को उनके रद्द होने के बारे में सूचित करने की प्रक्रिया संबंधित संस्थान के नियमों पर निर्भर करती है।
7.1.5. रोगी को आराम से बिठाएं। रोगी की भुजा को इस प्रकार रखें कि कंधा और अग्रभाग एक सीधी रेखा बना लें।
7.2. वेनिपंक्चर द्वारा रक्त लेने के लिए एल्गोरिदम।
7.2.1. बहते पानी के नीचे साबुन से हाथ धोएं और एक अलग कागज़ के तौलिये से सुखाएं, फिर नल बंद कर दें। यदि कागज़ के तौलिये उपलब्ध नहीं हैं, तो लगभग 30 x 30 सेमी आकार के साफ कपड़े के टुकड़े निजी उपयोग के लिए उपयोग किए जा सकते हैं। प्रत्येक उपयोग के बाद, इन तौलियों को कपड़े धोने के लिए भेजे जाने वाले कंटेनरों में फेंक दिया जाना चाहिए।
7.2.2. दस्ताने पहनें।
7.2.3. एक टूर्निकेट लागू करें (वेनिपंक्चर साइट से 7-10 सेमी ऊपर)।
7.2.4। रोगी को मुट्ठी बनाने के लिए कहें। एक हाथ को सौंपा नहीं जा सकता शारीरिक गतिविधि(मुट्ठी को जोर से दबाना और खोलना), क्योंकि इससे कुछ संकेतकों के रक्त में एकाग्रता में परिवर्तन हो सकता है। एक वेनिपंक्चर साइट चुनें। सबसे अधिक उपयोग की जाने वाली मध्य क्यूबिटल और सैफेनस नसें हैं, लेकिन कलाई और हाथ के पृष्ठीय की छोटी और पूर्ण रक्त वाली नसें भी पंचर हो सकती हैं।
7.2.5. वेनिपंक्चर साइट कीटाणुरहित करें (केंद्र से परिधि तक एक गोलाकार गति में एक एंटीसेप्टिक के साथ सिक्त एक धुंध नैपकिन के साथ)।
7.2.6. तब तक प्रतीक्षा करें जब तक कि एंटीसेप्टिक पूरी तरह से सूख न जाए या वेनिपंक्चर साइट को एक बाँझ सूखे स्वाब के साथ सुखा दें (उपचार के बाद नस को थपथपाएं नहीं!)। यदि वेनिपंक्चर के दौरान कठिनाइयाँ उत्पन्न होती हैं और नस बार-बार फूलती है, तो इस क्षेत्र को फिर से कीटाणुरहित करना चाहिए।
7.2.7. रोगी के अग्रभाग को बाएं हाथ से पकड़ें ताकि अंगूठा शिरापरक स्थल से 3-5 सेमी नीचे हो, त्वचा को फैलाएं।
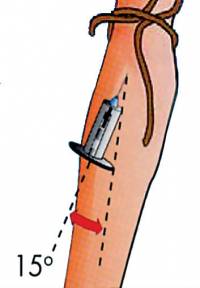
7.2.8. सुई को नस के साथ लाइन में रखें, ऊपर की ओर बेवल करें, और नस को त्वचा से 25-30 डिग्री के कोण पर पंचर करें।
7.2.9. जब रक्त संकेतक कक्ष में या सुई के प्रवेशनी में दिखाई देता है, तो सुई के कोण को त्वचा पर 10-15 डिग्री तक कम करें और इसे नस के साथ कुछ मिलीमीटर आगे बढ़ाएं। वैक्यूम सिस्टम की अनुपस्थिति में रक्त का नमूना रक्त के प्राकृतिक बहिर्वाह के साथ एक बाँझ सुई के साथ किया जाता है, सुई के नीचे एक बाँझ नैपकिन रखा जाना चाहिए।
7.2.10. सुई के प्रवेशनी के नीचे एक परखनली रखें।
7.2.11. जैसे ही रक्त ट्यूब में बहने लगे, टूर्निकेट को हटा दें।
7.2.12. सुनिश्चित करें कि रोगी अपनी मुट्ठी खोलता है।
7.2.13. आवश्यक मात्रा में रक्त एकत्र करें, और वैक्यूम युक्त प्रणालियों का उपयोग करते समय, टेस्ट ट्यूब को तब तक भरें जब तक कि वैक्यूम समाप्त न हो जाए और रक्त प्रवाह बंद न हो जाए।
7.2.14. वेनिपंक्चर साइट पर एक सूखा बाँझ कपड़ा लगाएं।
7.2.15. सुई निकालें।
7.2.16. हाथ या जीवाणुनाशक पैच पर एक दबाव पट्टी लागू करें।
7.2.17. विसंक्रमण के लिए विशेष रूप से डिज़ाइन किए गए ट्रे या कंटेनर में उपयोग किए गए औजारों और सामग्रियों का निपटान करें।
7.2.18. सुनिश्चित करो अच्छा स्वास्थ्यमरीज।
7.2.19. उपयुक्त प्रयोगशालाओं में कीटाणुरहित करने के लिए ढक्कन के साथ विशेष कंटेनरों में परीक्षण ट्यूबों को परिवहन करें।
7.2.20. दस्ताने वाले हाथों को एक कीटाणुनाशक से उपचारित करें जिसका विषाणुनाशक प्रभाव होता है।
7.3. रक्त के लिए टेस्ट ट्यूब। सुई से रक्त खींचते समय, रक्त के नमूने शोधनीय ट्यूबों में लिए जाने चाहिए। इस उद्देश्य के लिए विशेष रूप से डिजाइन किए गए स्टॉपर्स के साथ टेस्ट ट्यूब बंद हैं। रक्त के साथ टेस्ट ट्यूब में प्रयोगशाला परीक्षणों के लिए निर्देश देना और रूई या धुंध के साथ टेस्ट ट्यूब को बंद करना मना है।
7.4. मट्ठा और थक्के को अलग करने में तेजी लाने के लिए कांच की छड़ का प्रयोग न करें।
8. वेनिपंक्चर की संभावित जटिलताएं
8.1. वेनिपंक्चर की स्थानीय जटिलताओं में शामिल हैं:
चमड़े के नीचे के रक्तगुल्म - में रक्तस्राव मुलायम ऊतकवेनिपंक्चर की साइट पर;
Phlebitis - वेनिपंक्चर की साइट पर नस की सूजन (संकेत: दर्द, संकेत, शिरा के साथ हाइपरमिया);
हेमेटोमा के गठन के कारण इसके इंजेक्शन या संपीड़न के परिणामस्वरूप तंत्रिका को नुकसान;
वेनिपंक्चर की साइट पर नरम ऊतकों की सूजन संबंधी घटनाएं - घुसपैठ, फोड़ा, त्वचा परिगलन।
8.2. वेनिपंक्चर की सामान्य जटिलताओं में सेप्टीसीमिया शामिल है, जो संभावित रूप से है खतरनाक जटिलतारोगी के जीवन के लिए।
8.3. जटिलताओं की रोकथाम। जटिलताओं की संख्या और गंभीरता को निम्न द्वारा कम किया जा सकता है:
अच्छी वेनिपंक्चर तकनीक;
वेनिपंक्चर साइट का सही चुनाव;
सड़न रोकनेवाला और एंटीसेप्सिस के नियमों का अनुपालन;
वेनिपंक्चर की साइट पर दबाव पट्टियों का अनुप्रयोग;
दूसरे हाथ का उपयोग करते समय फिर से वेनिपंक्चर करने का प्रयास करते समय (एक ही हाथ पर एक टूर्निकेट दोहराने से हेमेटोमा में वृद्धि हो सकती है)।
9. ट्यूबों के निपटान के लिए आवश्यकताएँ
9.1. डिस्पोजेबल प्लास्टिक टेस्ट ट्यूबों की कीटाणुशोधन और हटाने को SanPiN 2.1.7.728-99 के अनुसार किया जाना चाहिए।
9.2. ग्लास टेस्ट ट्यूब का उपयोग करने के मामले में, एसपी 1.2.731-99 के अनुसार कीटाणुशोधन किया जाता है, जो तीन प्रकार के कीटाणुशोधन प्रदान करता है: स्टीम स्टेरलाइज़र (आटोक्लेव), उबालना और घोल में डुबोना। निपटान के सूचीबद्ध प्रकारों में से, पर्यावरण के अनुकूल और अधिक विश्वसनीय विधि के रूप में स्टीम स्टरलाइज़र के उपयोग को प्राथमिकता दी जानी चाहिए।
10. चिकित्साकर्मियों के लिए सुरक्षा उपाय
10.1. वायरल हेपेटाइटिस और एचआईवी संक्रमण के रोगजनकों की उपस्थिति के संदर्भ में सभी रक्त नमूनों को संभावित खतरनाक माना जाना चाहिए।
10.2. रक्त का नमूना लेने वाले चिकित्सा कर्मियों को सुरक्षा उपायों का पालन करना चाहिए। दस्ताने के साथ काम किया जाता है। चेहरे पर गॉगल्स, मास्क या सुरक्षा कवच लगाए जाते हैं।
10.3. एक बार हटाए गए रबर के दस्ताने हाथ के दूषित होने की संभावना के कारण पुन: उपयोग नहीं किए जाते हैं। काम के दौरान, दस्ताने संसाधित होते हैं (पैराग्राफ 6.16 देखें)।
10.4. यदि त्वचा क्षतिग्रस्त हो जाती है, तो उन्हें तुरंत निकालना आवश्यक है, घाव से रक्त को निचोड़ें; फिर बहते पानी के नीचे अपने हाथों को साबुन और पानी से अच्छी तरह धो लें, 70% अल्कोहल के साथ उनका इलाज करें और घाव को 5% आयोडीन के घोल से चिकना करें, घाव को प्लास्टर से सील करें और अन्य दस्ताने पहनें। यदि आपके हाथ रक्त से दूषित हैं, तो आपको तुरंत कम से कम 30 सेकंड के लिए उनका इलाज करना चाहिए। एक त्वचा एंटीसेप्टिक के साथ सिक्त झाड़ू, फिर उन्हें दो बार गर्म बहते पानी और साबुन से धो लें और एक अलग तौलिया (नैपकिन) के साथ सूखा पोंछ लें।
10.5. यदि रक्त या अन्य जैविक तरल पदार्थ आंखों के श्लेष्म झिल्ली पर मिल जाते हैं, तो उन्हें तुरंत पानी या पोटेशियम परमैंगनेट 1: 10,000 के घोल से धोना चाहिए; 1% प्रोटारगोल समाधान के साथ नाक के श्लेष्म का इलाज करें, मौखिक श्लेष्म को 70% अल्कोहल समाधान या 0.05% पोटेशियम परमैंगनेट समाधान के साथ कुल्ला।
10.6. इस उत्पाद के लिए दिशानिर्देशों में निर्धारित नियमों के अनुसार, कार्य दिवस के अंत में (और रक्त के साथ संदूषण के मामले में - तुरंत) डेस्कटॉप की सतहों को सतह के उपचार के लिए निस्संक्रामक के साथ इलाज किया जाता है।
10.7 रक्त का नमूना लेने वाले चिकित्सा कर्मियों को हेपेटाइटिस बी के खिलाफ पूरी तरह से टीका लगाया जाना चाहिए और लागू नियमों के अनुसार समय-समय पर चिकित्सा जांच से गुजरना चाहिए।
10.8. वर्ष में कम से कम एक बार, वायरल हेपेटाइटिस के मार्करों के लिए कर्मियों की जांच की जाती है।
11. चिकित्सा पेशेवरों की जिम्मेदारी
11.1. डॉक्टर और नर्सोंअपने कार्यों के लिए जिम्मेदार हैं और कुछ रोगी देखभाल गतिविधियों के संचालन के लिए स्थापित मानकों का सख्ती से पालन करना चाहिए।
11.2. कला के अनुसार। विधान के 66 और 68 मूल सिद्धांत रूसी संघअनुचित निष्पादन के कारण स्वास्थ्य सुरक्षा के क्षेत्र में नागरिकों के अधिकारों के उल्लंघन के मामले में दिनांक 22.07.1993 N 5487-1 के नागरिकों के स्वास्थ्य की सुरक्षा पर चिकित्सा कर्मचारीउनके पेशेवर कर्तव्यों के कारण, जो नागरिकों के स्वास्थ्य या उनकी मृत्यु को नुकसान पहुंचाते हैं, अपराधी पीड़ितों को रूसी संघ के कानून द्वारा स्थापित राशि और तरीके से नुकसान की भरपाई करने के लिए बाध्य हैं।
एसोसिएशन लकड़ी की बिक्री में सेवाओं के प्रावधान में सहायता करता है: प्रतिस्पर्धी कीमतों पर निरंतर आधार पर। उत्कृष्ट गुणवत्ता के लकड़ी के उत्पाद।
प्रयोगशाला डेटा के आधार पर रोगी की स्थिति का एक उद्देश्य मूल्यांकन, रोगी से प्राप्त व्यक्तिपरक डेटा की तुलना में अधिक सटीक परिणाम देता है। प्रयोगशाला परीक्षणों के परिणाम न केवल समय पर सटीक निदान करने की अनुमति देते हैं, बल्कि चिकित्सा की गुणवत्ता का भी आकलन करते हैं। यही कारण है कि चिकित्सा कर्मियों को परिणामों की उच्च स्तर की विश्वसनीयता सुनिश्चित करने की आवश्यकता है।
कई कारक विश्वसनीयता की डिग्री को प्रभावित कर सकते हैं:
- रक्त के नमूने के लिए किसी व्यक्ति की प्रारंभिक तैयारी;
- दिन का वह समय जब सामग्री को प्रयोगशाला परीक्षण के लिए लिया गया था;
- नमूना लेने के लिए प्रयुक्त उपकरण और सामग्री प्राप्त करने की तकनीक;
- नमूनाकरण एल्गोरिथ्म का अनुपालन।
प्रयोगशाला परीक्षणों के परिणामों में त्रुटियों की उपस्थिति का मुख्य कारण - वैक्यूम सिस्टम का उपयोग करके बायोमेट्रिक लेने की तकनीक के खराब ज्ञान के कारण शिरापरक रक्त के साथ काम के पूर्व-विश्लेषणात्मक चरण के मानकों का अनुपालन न करना।
वैक्यूम सिस्टम का उपयोग करना क्यों महत्वपूर्ण है
प्रयोगशाला निदान तीन चरणों में किया जाता है:
- प्रीएनालिटिकल।
- विश्लेषणात्मक।
- पोस्ट-एनालिटिकल।
चरणों की अवधि और डेटा की विश्वसनीयता पर उनके प्रभाव की डिग्री भिन्न होती है।
सबसे लंबा पहला चरण है, जो किसी भी अध्ययन की अवधि का दो-तिहाई लेता है। पूर्व-विश्लेषणात्मक चरण में की गई गलतियों से न केवल निदान करने में लगने वाले समय में वृद्धि होती है, बल्कि नियुक्ति के कारण बजट निधियों की अनावश्यक बर्बादी भी होती है। दोहराई गई प्रक्रिया. वे चिकित्सा के सही निदान और मूल्यांकन की पूरी प्रक्रिया को प्रभावित करते हैं।
प्राप्त आंकड़ों की विश्वसनीयता की डिग्री बड़ी संख्या में चर पर निर्भर करती है:
- किसी व्यक्ति की व्यक्तिगत विशेषताएं (लिंग, आयु, जाति, आदि);
- विशेषताएं खाने का व्यवहारप्रयोगशाला सामग्री के वितरण से पहले (भुखमरी, एक निश्चित प्रकार के भोजन का दुरुपयोग, आदि);
- शारीरिक और भावनात्मक तनाव की तीव्रता;
- प्राकृतिक परिवर्तन हार्मोनल पृष्ठभूमि(मासिक धर्म चक्र के चरण, गर्भावस्था, रजोनिवृत्ति, आदि);
- मौसम और जलवायु की स्थिति;
- एक व्यक्ति द्वारा ली गई दवाएं;
- सैंपलिंग के समय मरीज की स्थिति।
उपरोक्त के अलावा, परिणामों की सटीकता और शुद्धता शिरा से रक्त लेने की तकनीक, इसके लिए उपयोग किए जाने वाले उपकरणों, एकत्रित सामग्री के परिवहन और भंडारण की स्थितियों पर निर्भर करती है।
सुई या सीरिंज का उपयोग करके नस से रक्त लेते समय, सामग्री लेने की तकनीक का मानकीकरण करना असंभव है। शिरापरक रक्त लेने के लिए सुइयों के उपयोग से चिकित्सा कर्मचारियों के हाथों में एकत्रित सामग्री और रक्तजनित संक्रमण के रोगजनकों का प्रवेश हो सकता है। इससे अन्य रोगियों में रोगजनकों के आगे स्थानांतरण का जोखिम पैदा होता है। एक सिरिंज के साथ बायोमटेरियल लेना व्यावहारिक रूप से इस संभावना को बाहर करता है, लेकिन जब इसे एक सिरिंज से एक टेस्ट ट्यूब में स्थानांतरित किया जाता है, तो यांत्रिक क्रिया के कारण एरिथ्रोसाइट्स का हेमोलिसिस संभव है।
एक सिरिंज के साथ शिरापरक रक्त लेना रोगी के रक्त के साथ चिकित्सा कर्मचारियों के संपर्क को बाहर नहीं करता है, इसलिए यह असुरक्षित है
इस प्रकार, शिरापरक रक्त लेने के लिए वैक्यूम सिस्टम इष्टतम उपकरण बन गए हैं।
ऑपरेशन का सिद्धांत और वैक्यूम सिस्टम की संरचना
नकारात्मक दबाव प्रणाली से मिलकर बनता है:
- अंतःशिरा इंजेक्शन के लिए सुई;
- एक एडेप्टर जो टेस्ट ट्यूब में सुई को सुरक्षित करता है;
- एक परिरक्षक से भरी एक परखनली, जिसमें एक नकारात्मक दबाव बनाया जाता है।

शिरापरक रक्त के नमूने के लिए एक निर्वात प्रणाली की योजनाबद्ध संरचना
उत्पादन स्तर पर सटीक गणना दबाव रक्त के अभिकर्मक के लिए इष्टतम अनुपात सुनिश्चित करता है।
नकारात्मक दबाव प्रणाली का उपयोग करने के लाभ
नकारात्मक दबाव प्रणालियों के सभी फायदे उनके डिजाइन से संबंधित हैं। उनका उपयोग अनुमति देता है:
- रोगी के रक्त के साथ सामग्री के संग्रह के दौरान चिकित्सा कर्मियों के संपर्क को पूरी तरह से समाप्त करना;
- रक्त के नमूने और नमूना तैयार करने की प्रक्रिया का मानकीकरण करना, क्रियाओं का एक सरल एल्गोरिथम बनाना;
- प्रयोगशाला में अनुसंधान के लिए नमूना तैयार करने पर खर्च किए गए कार्यों की संख्या को कम करना;
- नकारात्मक दबाव प्रणालियों में शामिल प्राथमिक ट्यूबों का उपयोग कई स्वचालित विश्लेषक में सीधे किया जा सकता है। यह माध्यमिक प्लास्टिक ट्यूबों की खरीद पर पैसे बचाता है और उनमें नमूने स्थानांतरित करने के लिए समय बचाता है;
- बायोमैटिरियल्स के परिवहन और सेंट्रीफ्यूजेशन को सुरक्षित बनाना, क्योंकि टेस्ट ट्यूब हर्मेटिक हैं, अटूट सामग्री से बने हैं;
- अध्ययन के प्रकार द्वारा नमूनों की पहचान और लेबलिंग की सुविधा, नकारात्मक दबाव वाले सिस्टम के कवर के रंग कोडिंग के लिए धन्यवाद;
- अतिरिक्त माध्यमिक ट्यूबों की खरीद और प्रसंस्करण के लिए प्रयोगशाला की सामग्री लागत को कम करना;
- कार्मिक प्रशिक्षण की विधि को सरल बनाना;
- संक्रमण के व्यावसायिक जोखिम को कम करना;
- लेख में विचार की गई विधि द्वारा शिरापरक रक्त लेने में लगने वाले समय को कम करें।
उच्च शक्ति वाली आधुनिक सामग्रियों से बने बहुरंगी टेस्ट ट्यूब रक्त के साथ चिकित्सा कर्मचारियों के काम की सुरक्षा सुनिश्चित करते हैं
वैक्यूम सिस्टम का उपयोग करके शिरापरक रक्त प्राप्त करने का क्रम
शिरापरक रक्त के नमूने की प्रक्रिया में तीन चरण होते हैं:
- प्रक्रिया की तैयारी;
- बाड़ का कार्यान्वयन;
- सामग्री संग्रह का अंत।
नस से बायोमटेरियल लेने की प्रक्रिया में तैयारी के चरण में, चिकित्सा कर्मियों को चाहिए:
- WHO द्वारा प्रदान की गई योजना का उपयोग करके हाथों का इलाज करें।
- रक्त के साथ काम करते समय, प्रत्येक व्यक्ति को रक्त जनित संक्रमण का संभावित वाहक माना जाता है। इसलिए, रक्त के नमूने की प्रक्रिया शुरू करने से पहले, सुरक्षात्मक कपड़ों में बदलना आवश्यक है।
- पंजीकरण जर्नल में रक्त परीक्षण के लिए एक रेफरल बनाएं। यह उपकरण को चिह्नित करने और एक व्यक्ति से संबंधित दस्तावेजों को भरने के लिए आवश्यक है। रेफरल में रोगी का पासपोर्ट डेटा, रक्त के नमूने की तारीख और समय, प्रयोगशाला में विश्लेषण का पंजीकरण डेटा और विश्लेषण का आदेश देने वाले डॉक्टर का डेटा शामिल होता है।
- विशिष्ट रोगी डेटा के साथ रेफरल जानकारी की तुलना करें।
- जांचें कि क्या रोगी ने प्रक्रिया के लिए सूचित सहमति दी है, उसे इसके कार्यान्वयन के उद्देश्य और अनुक्रम के बारे में विस्तार से बताएं।
- परीक्षण से पहले अपनाए गए खाद्य प्रतिबंधों के नियमों के साथ रोगी के अनुपालन को स्पष्ट करें।
- रोगी के लिए आरामदायक।
- कार्यस्थल तैयार करें: उपयोग के लिए अखंडता और उपयुक्तता (बाँझपन सील की सुरक्षा, समाप्ति तिथि, आदि) सुनिश्चित करने के बाद, रक्त लेने के लिए आवश्यक सभी उपकरणों की व्यवस्था करें। आवश्यक मात्रा के वांछित रंग अंकन के साथ टेस्ट ट्यूब का चयन करें। सही आकार की सुई लें।
- मास्क, काले चश्मे, रबर के दस्ताने पहनें।
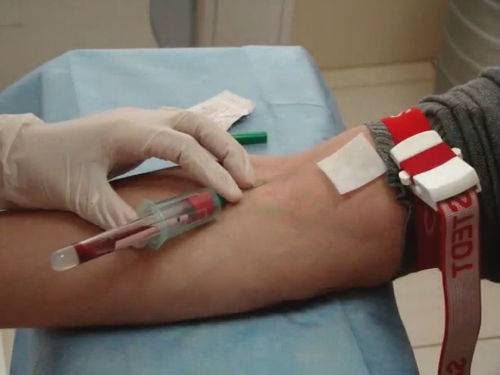
रोगी की सही स्थिति सही रक्त नमूनाकरण प्रक्रिया के महत्वपूर्ण सिद्धांतों में से एक है।
पहले चरण के सभी चरणों को पूरा करने के बाद, आप रक्त के नमूने के लिए आगे बढ़ सकते हैं।
वैक्यूम सिस्टम के साथ बायोमटेरियल लेने के लिए एल्गोरिदम
प्रक्रिया का दूसरा चरण चरण दर चरण किया जाता है:
शिरापरक रक्त लेते समय सुई की सही स्थिति
- वेनिपंक्चर की प्रस्तावित साइटों का निरीक्षण करें, प्रक्रिया के लिए एक बिंदु का चयन करें, नस को टटोलें। क्यूबिटल नसों का सबसे अधिक उपयोग किया जाता है, लेकिन यदि आवश्यक हो, तो रक्त कलाई की नसों, हाथ के पिछले हिस्से, अंगूठे के ऊपर आदि से लिया जा सकता है।
- टूर्निकेट को वेनिपंक्चर साइट से 10 सेंटीमीटर ऊपर ठीक करें। टूर्निकेट लगाते समय, महिलाओं को मास्टेक्टॉमी की तरफ हाथ का उपयोग नहीं करना चाहिए। ऊतकों और रक्त वाहिकाओं (दो मिनट से अधिक) के लंबे समय तक संपीड़न से कोगुलोग्राम में बदलाव और कुछ पदार्थों की एकाग्रता हो सकती है।
- सुई लें और उसमें से सुरक्षात्मक टोपी हटा दें।
- सुई को धारक से कनेक्ट करें।
- रोगी को मुट्ठी बनाने के लिए कहें। आप अचानक हरकत नहीं कर सकते, इससे रक्त की मात्रा में बदलाव हो सकता है। यदि नस खराब दिखाई दे रही है, तो आप अपने हाथ में एक गर्म कपड़ा लगा सकते हैं, या हाथ से कोहनी तक अपने हाथ की मालिश कर सकते हैं। एक हाथ पर वेनिपंक्चर के लिए उपयुक्त जहाजों की अनुपस्थिति में, दूसरे की जाँच की जानी चाहिए।
- केंद्र से किनारे तक एक गोलाकार गति में एक कीटाणुनाशक के साथ पंचर साइट का इलाज करें।
- एंटीसेप्टिक के वाष्पित होने की प्रतीक्षा करें, या एक बाँझ सूखे कपड़े से इसकी अतिरिक्त मात्रा को हटा दें।
- वैक्यूम सिस्टम से सुरक्षात्मक रंगीन टोपी निकालें।
- अग्रभाग को पकड़कर नस को ठीक करें। अंगूठेइंजेक्शन साइट के नीचे 3˗5 सेंटीमीटर की स्थिति। त्वचा को स्ट्रेच करें।
- 15 डिग्री के कोण पर, धारक के साथ सुई को नस में डालें। पर सही परिचयरक्त धारक के संकेतक कक्ष में दिखाई देगा।
- होल्डर में ट्यूब को कैप के साथ ठीक करें। नकारात्मक दबाव के प्रभाव में, रक्त टेस्ट ट्यूब में प्रवाहित होने लगेगा।
- जैसे ही टेस्ट ट्यूब में खून जमा होने लगे, टूर्निकेट को ढीला कर दें या हटा दें।
- रोगी को अपने हाथ को आराम देने और अपनी मुट्ठी खोलने के लिए कहें।
- जब ट्यूब में रक्त का प्रवाह रुक जाए तो उसे होल्डर से हटा दें।
- बायोमटेरियल को प्रिजर्वेटिव के साथ मिलाएं। हिलाओ मत! ट्यूब को केवल धीरे से उलटा किया जा सकता है।
- इस घटना में कि रोगी से कई नमूने लिए जाते हैं, सुई के साथ धारक को नस में छोड़ दिया जाता है और चरण 11-15 में चरणों को क्रमिक रूप से दोहराया जाता है।
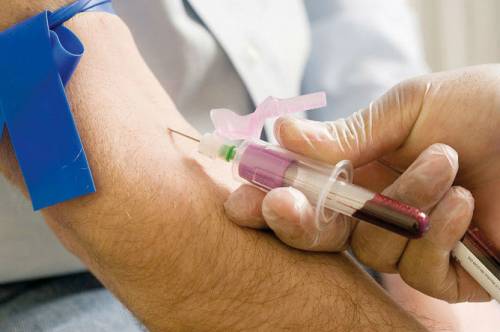
वैक्यूम सैंपलिंग सिस्टम आपको सुई को हटाए बिना सामग्री के कई ट्यूब खींचने की अनुमति देता है
उपरोक्त सभी चरणों को पूरा करने के बाद, आप रक्त के नमूने के अंतिम चरण के लिए आगे बढ़ सकते हैं।
प्रक्रिया का अंतिम चरण
पर अंतिम चरणएक नस से बायोमटेरियल लेना, चिकित्सा कर्मियों को चाहिए:
- एक सूखे बाँझ कपड़े से वेनिपंक्चर साइट को बंद कर दें।
- नस से सुई निकालें, एक सुरक्षात्मक टोपी के साथ बंद करें, एक बेकार कंटेनर में रखें।
- एक फिक्सिंग पट्टी लागू करें।
- रोगी से पूछें कि वे कैसा महसूस करते हैं। यदि आवश्यक हो तो सहायता प्रदान करें।
- नमूनों की लेबलिंग करें, प्रत्येक ट्यूब पर हस्ताक्षर करें।
- नमूनों को परिवहन कंटेनरों में रखें और प्रयोगशाला में भेजें।
वैक्यूम सिस्टम का उपयोग करते समय संभावित त्रुटियां
शिरापरक रक्त लेने के लिए वैक्यूम सिस्टम का उपयोग करते समय, निम्न समस्याएं हो सकती हैं।
होल्डर से कनेक्ट होने के बाद रक्त ट्यूब में प्रवाहित नहीं होता है। कई कारण हो सकते हैं:
- सुई नस में प्रवेश नहीं करती थी। इस मामले में, त्वचा के नीचे से सुई को पूरी तरह से हटाए बिना, इसकी स्थिति को बदलना आवश्यक है;
- सुई की नोक शिरा की दीवार के खिलाफ टिकी हुई है। सुई की स्थिति को सावधानीपूर्वक समायोजित करना आवश्यक है;
- नस में छेद किया जाता है। सुई की स्थिति को ठीक करना भी आवश्यक है।
इन सभी मामलों में, यदि आपको त्वचा के नीचे से सुई निकालने की आवश्यकता नहीं है, तो आप धारक से ट्यूब को डिस्कनेक्ट नहीं कर सकते हैं।
टेस्ट ट्यूब को आवश्यकता से कम मात्रा में रक्त प्राप्त हुआ। इसके कारण: नस टूट गई कम दबाव, हवा परखनली में प्रवेश कर गई। पहले मामले में, धारक से टेस्ट ट्यूब को डिस्कनेक्ट करना और कुछ समय प्रतीक्षा करना आवश्यक है, जिसके दौरान नस फिर से भर जाएगी। दूसरे में, सिस्टम को बदलना होगा और पूरी प्रक्रिया को फिर से करना होगा।
वैक्यूम सिस्टम द्वारा बायोमटेरियल लेने के लिए एल्गोरिदम की क्रियाओं के अनुक्रम का अनुपालन गुणवत्ता में सुधार की अनुमति देता है प्रयोगशाला परीक्षणऔर कर्मचारियों के प्रदर्शन का अनुकूलन करें।