यदि पैर अलग-अलग लंबाई के हैं। एक विज्ञापन के रूप में
पैर की लंबाई में अंतर काफी सामान्य स्थिति है। ज्यादातर यह विकास की अवधि के दौरान बच्चों में खुद को प्रकट करना शुरू कर देता है। अक्सर यह स्थिति शरीर के अन्य विकारों या रोगों से जुड़ी होती है।
विभिन्न पैरों की लंबाई के बारे में तथ्य:
- सामान्य पर स्वस्थ व्यक्तिलंबाई में अंतर हो सकता है निचला सिरा 0.5 सेमी तक। 1000 लोगों में से, यह 40-50% में हो सकता है।
- गैट डिसऑर्डर (लंगड़ापन) का पहला संकेत पैर को 2 सेंटीमीटर से अधिक छोटा करने के साथ दिखाई देने लगता है। 3 या अधिक पर, लंगड़ापन बाहर से ध्यान देने योग्य हो जाता है।
- पैर की लंबाई और लंगड़ापन में स्पष्ट अंतर वाले लोग तेजी से थक जाते हैं, क्योंकि दोनों पैरों के बायोमैकेनिक्स में गड़बड़ी होती है और व्यक्ति अधिक ऊर्जा खर्च करता है।
- सही या शारीरिक छोटा या लंबा करना। यह अंग की लंबाई में शारीरिक परिवर्तन के कारण होता है, अर्थात। सबसे लंबी हड्डी (फीमर या टिबिया)।
- अंग का स्पष्ट या प्रक्षेपी छोटा होना। फीमर या निचले पैर के खंडों की शारीरिक कमी नहीं देखी जाती है; हड्डियाँ बाएँ और दाएँ समान लंबाई की होती हैं। एक या अधिक जोड़ों में निश्चित पैथोलॉजिकल इंस्टॉलेशन विभिन्न लंबाई के पैरों की उपस्थिति बनाता है, उदाहरण के लिए, संकुचन के साथ घुटने का जोड़या श्रोणि झुकाव।
बच्चों में, ये कारण इतने विविध हैं कि उन सभी को सूचीबद्ध करने का कोई मतलब नहीं है। चूंकि लंबाई में अंतर वृद्धि की अवधि के दौरान बनना शुरू होता है, इसलिए यह कहना आसान है कि कोई भी रोग प्रक्रियाहड्डी में हड्डी के विकास की दर और उसके त्वरण दोनों में कमी हो सकती है। यह विशेष रूप से स्पष्ट है यदि रोग प्रक्रिया सीधे प्रभावित होती है या लंबाई में हड्डी के विकास के लिए जिम्मेदार विकास क्षेत्र के पास स्थित होती है।
एक वयस्क में, एक अंग की लंबाई में परिवर्तन केवल चोट के कारण हो सकता है या शल्य चिकित्सा संबंधी व्यवधानहड्डी की लंबाई में परिवर्तन के लिए अग्रणी।
नैदानिक तस्वीर।
पहली चीज जो आपकी आंख को पकड़ती है, अलग-अलग लंबाई के पैरों वाले व्यक्ति में एक स्पष्ट लंगड़ापन होता है। इसके अलावा, पैर की लंबाई में स्पष्ट अंतर वाले लोगों में है:
- बढ़ी हुई थकान
- निचले छोरों (टखने, घुटने, कूल्हे) के जोड़ों में दर्द
- श्रोणिय मोड़
- रीढ़ की प्रतिपूरक स्कोलियोटिक विकृति
- पीठ दर्द
- छोटा करने के पक्ष में पैर की विषुव विकृति
निदान।
अंतिम निदान एक विशेषज्ञ, एक आर्थोपेडिक चिकित्सक द्वारा किया जाता है। एक नैदानिक परीक्षा के दौरान, डॉक्टर एक सेंटीमीटर टेप का उपयोग करके खंड-दर-खंड और अंगों की लंबाई का सामान्य तुलनात्मक माप करता है। इस पद्धति में एक बड़ी त्रुटि है, क्योंकि इसमें रोगी की सावधानीपूर्वक नियुक्ति की आवश्यकता होती है। छोटे अंग के नीचे मानक ब्लॉकों की नियुक्ति का उपयोग करके विधि द्वारा अधिक सटीक डेटा दिया जाता है। श्रोणि पूरी तरह से संरेखित होने तक 0.25, 0.5 और 1 सेमी के ब्लॉक रखे जाते हैं। इनका योग व्यक्ति के पास जो छोटा है उसका अंदाजा देता है।
किसी भी नैदानिक परीक्षा को नैदानिक प्रक्रिया द्वारा पूरक किया जाना चाहिए। पैरों की अलग-अलग लंबाई निर्धारित करने के लिए, यह निचले छोरों का टॉपोग्राम है। आधुनिक उपकरण आपको खड़े होने पर कूल्हे से टखने के जोड़ों तक का एक्स-रे लेने की अनुमति देते हैं। फिर, विशेष सॉफ्टवेयर का उपयोग करके, हड्डियों की लंबाई की गणना की जाती है। सभी नियमों के अधीन, यह विधि आपको अंगों की लंबाई की तुलना मिलीमीटर तक करने की अनुमति देती है।
इलाज।
2 मुख्य दिशाएँ हैं: रूढ़िवादी और परिचालन.
मैं तुरंत एक आरक्षण करना चाहता हूं कि रूढ़िवादी रूप से अलग-अलग पैर की लंबाई को ठीक नहीं किया जा सकता है। रूढ़िवादी पद्धति को मौजूदा अंतर के लिए यांत्रिक रूप से क्षतिपूर्ति करने के लिए डिज़ाइन किया गया है। यह बढ़ते जीव के लिए विशेष रूप से सच है। गठन की प्रक्रिया में बच्चे दिखने के लिए अधिक प्रवण होते हैं विभिन्न प्रकारविकृतियाँ जो समय के साथ स्थायी हो जाती हैं। फिर, इन विकृतियों के साथ, वे वयस्कता में प्रवेश करते हैं और समय के साथ, इन विकृतियों के "लाभ प्राप्त करना" शुरू करते हैं। हर्नियेटेड डिस्क, विकृत आर्थ्रोसिस, दर्द अलग स्थानीयकरणऔर तीव्रता, यहाँ उन समस्याओं की एक अधूरी सूची है जिनका इन लोगों को सामना करना पड़ सकता है। इसलिए, एक रूढ़िवादी तरीका मौजूद होना चाहिए, लेकिन इसकी क्षमताओं को समझना महत्वपूर्ण है।
सेवा अपरिवर्तनवादीविभिन्न पैर की लंबाई के लिए क्षतिपूर्ति करने के तरीकों में शामिल हैं:
- आर्थोपेडिक insoles
- एड़ी पैड
- विशेष आर्थोपेडिक जूते
से आपरेशनलउपचार विधियों में निम्नलिखित शामिल हैं:
- लंबे अंग का छोटा होना।
- बाहरी फिक्सेटर में छोटे अंग को लंबा करना।
- विकास क्षेत्रों को अवरुद्ध करना।
एक पैर को छोटा करने के कारण प्रेरित (अधिग्रहित) स्कोलियोसिस को उजागर करना विशेष रूप से आवश्यक है: पैर की लंबाई में 1-2 सेमी का अंतर रोग के विकास का कारण बनने के लिए पर्याप्त है। यदि कोई बच्चा या वयस्क खड़ा है, चल रहा है या दौड़ रहा है, तो पैर छोटा होने के कारण श्रोणि तिरछी स्थिति में होता है। शरीर को सीधा रखने के लिए, रीढ़ को अपने शीर्ष के साथ छोटे अंग की ओर झुकने के लिए मजबूर किया जाता है। बहुत जल्दी, ऐसा मोड़ अभ्यस्त हो जाता है, कशेरुक और डिस्क का आकार बदल जाता है।
बहुत से लोग स्कोलियोसिस को देखते हैं, जो इस कारण से उत्पन्न हुई, एक अपरिहार्य बुराई के रूप में जिसे समाप्त नहीं किया जा सकता है। और बिल्कुल व्यर्थ! ऐसे रूपों का अपेक्षाकृत आसानी से इलाज किया जाता है। इसके अलावा, पैर का छोटा होना अक्सर सही नहीं होता है, लेकिन अनुचित कामकाज के कारण होता है। कूल्हे का जोड़. इन मामलों में, यह केवल पैरों को बराबर करने के लिए पर्याप्त है! लेकिन, दूसरी ओर, श्रोणि झुकाव के कारण काठ का क्षेत्र का उन्नत स्कोलियोसिस एक पैर के स्पष्ट रूप से छोटा होने का कारण बन सकता है। इसलिए, कभी-कभी यह स्पष्ट नहीं होता है कि पहले क्या आता है: स्कोलियोसिस या विभिन्न पैर की लंबाई।
यदि पैर की लंबाई में अंतर स्कोलियोसिस के कारण होता है, तो छोटे अंग को लंबा करें
हानिकारक, स्कोलियोसिस तीव्रता से विकसित होगा। एक मामले को दूसरे से कैसे अलग करें? रोगी को उसकी पीठ पर एक सपाट और काफी सख्त सतह (टेबल या फर्श) पर लिटाएं। उन्हें अपने पैरों को फैलाने और अपने पैर की उंगलियों को अपनी ओर खींचने के लिए कहें। ऊँची एड़ी के जूते पर एक शासक या किताब संलग्न करें (चित्र 1)। देखें कि कौन सा पैर छोटा है। यदि स्कोलियोसिस चाप के शीर्ष की ओर से छोटा देखा जाता है, तो रोग का कारण इस छोटा होना है। यदि दूसरी ओर, तो पैरों को संरेखित किए बिना ही स्कोलियोसिस का इलाज किया जाना चाहिए।
छोटे पैर का क्या करें? सबसे महत्वपूर्ण बात समय में दोष का पता लगाना है। 5-12 वर्ष की आयु के बच्चों में, छोटा अंग बहुत आसानी से लंबा हो जाता है। इस समय, बच्चे तेजी से बढ़ते हैं, उनके विकास क्षेत्र खुले होते हैं, और यहां तक \u200b\u200bकि न्यूनतम उत्तेजना भी अंग के त्वरित विस्तार का कारण बनती है, कभी-कभी प्रति माह 1 सेमी तक! व्यायाम और प्रभाव कॉक्सार्थ्रोसिस के समान हैं। यदि अंग का महत्वपूर्ण छोटा होना है, तो घुटने, टखने और पैर को अतिरिक्त रूप से संसाधित किया जाता है। मैंने 2005 के लिए "FiS" के नंबर 3-7 में कॉक्सार्थ्रोसिस के लिए अभ्यास और पैरों के जोड़ों पर प्रभाव के बारे में विस्तार से लिखा था। मेरा व्यक्तिगत रिकॉर्ड: तीन साल (15 से 18 साल की उम्र में) में एक लड़की कामयाब रही उसके अविकसित पैर को 5 (!) सेमी लंबा करें • यदि बच्चा धीरे-धीरे बढ़ता है, तो आप दोनों पैरों को लंबा कर सकते हैं।
उन लोगों के लिए जिनके पास पत्रिकाएं और किताबें नहीं हैं जिनका मैं यहां उल्लेख करता हूं, मैं संक्षेप में कूल्हे के जोड़ को प्रभावित करने की विधि के बारे में बात करूंगा, जिसके साथ आप पैरों को लंबा कर सकते हैं (और कॉक्सार्थ्रोसिस का इलाज भी कर सकते हैं)।
अभ्यास 1।अपने पेट के बल लेटें, अपने हाथों को अपने सिर के नीचे रखें या शरीर के साथ खिंचाव करें। अपने पैरों के नीचे एक छोटा तकिया या रोलर रखें। जितना हो सके आराम करें। अपने पेट पर लुढ़कते हुए, अपने कूल्हों को थोड़ा सा दाएं और बाएं घुमाएं। आंदोलनों का आयाम 2-3 सेमी से अधिक नहीं होना चाहिए। अपनी मांसपेशियों को तनाव न दें, श्रोणि को ऊपर उठाने की कोशिश न करें। यदि आप हल्का सा दर्द महसूस करते हैं, तो गति की सीमा को कम करें और आराम करने का प्रयास करें; अनुभवजन्य रूप से एड़ी के बीच सबसे उपयुक्त दूरी निर्धारित करें।
व्यायाम 2।अपनी पीठ पर लेटो। खिंचाव और अपने पैरों को थोड़ा फैलाएं, बारी-बारी से उन्हें बाहर और अंदर घुमाएं। आंदोलनों का आयाम बेहद छोटा है - 0.5-1 सेमी से अधिक नहीं। घुटनों के नीचे एक छोटा तकिया लगाने की सलाह दी जाती है। दर्द के मामले में, गति की सीमा कम करें, पैरों की चौड़ाई बदलें और जितना हो सके आराम करें।
व्यायाम 3(सबसे बहुमुखी और हल्का)। बैठकर प्रदर्शन किया। आपके घुटने लगभग कंधे की चौड़ाई से अलग होने चाहिए और आपके पैर फर्श पर सपाट होने चाहिए। अपने घुटनों को आसानी से और बिना तनाव के अंदर और बाहर लाएं। आंदोलनों का आयाम 0.5-1 सेमी है। प्रारंभिक चरण में (आंदोलनों के आयाम को नियंत्रित करने के लिए), अपने हाथों को अपने घुटनों पर रखना बेहतर है, और कौशल प्राप्त करने के बाद, कहीं भी। यदि आप दर्द महसूस करते हैं, तो गति की सीमा कम करें, अपने पैरों को थोड़ा संकरा या चौड़ा रखें, आंदोलनों की आवृत्ति बदलें, आराम करें।
कुल समयव्यायाम - 3 से 6 घंटे तक। आपको उन सभी को एक के बाद एक, एक साथ नहीं करना चाहिए। पूरे दिन वितरित करने की सलाह दी जाती है।
उनकी कार्रवाई में, सभी अभ्यास करीब हैं। कौन सा प्रदर्शन करना है यह आपकी क्षमताओं और इच्छाओं पर निर्भर करता है।
उपचार का अगला घटक हाथों से जोड़ पर प्रभाव है। इसका लक्ष्य प्रभावित क्षेत्र में रक्त परिसंचरण को सक्रिय करना, आसन्न टेंडन की लोच को बहाल करना, आर्टिकुलर बैग की लोच को बहाल करना और संयुक्त पुनर्जनन के लिए स्थितियां प्रदान करना है। इसके लिए एक सहायक की आवश्यकता होती है। 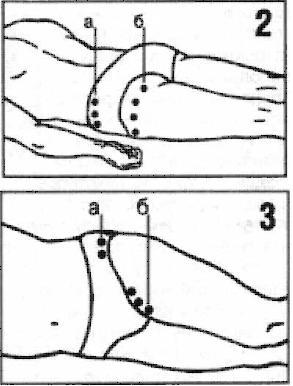 प्रक्रिया 1.यह इलियम के ऊपरी पश्च किनारे के साथ दोहन के साथ शुरू होता है (चित्र 2, ए)। (इस जगह में एक बड़ी तंत्रिका गुजरती है, आमतौर पर कॉक्सार्थ्रोसिस से सूजन हो जाती है।) यह कसकर दबाए गए उंगलियों के माध्यम से बल के साथ किया जाता है (इस तकनीक को पर्क्यूशन कहा जाता है)। कैसे मजबूत सूजन, हल्का और कमजोर वार होना चाहिए। फिर, रक्त की भीड़ पैदा करने के लिए, आपके हाथ की हथेली से कई कठोर थप्पड़ मारे जाते हैं।
प्रक्रिया 1.यह इलियम के ऊपरी पश्च किनारे के साथ दोहन के साथ शुरू होता है (चित्र 2, ए)। (इस जगह में एक बड़ी तंत्रिका गुजरती है, आमतौर पर कॉक्सार्थ्रोसिस से सूजन हो जाती है।) यह कसकर दबाए गए उंगलियों के माध्यम से बल के साथ किया जाता है (इस तकनीक को पर्क्यूशन कहा जाता है)। कैसे मजबूत सूजन, हल्का और कमजोर वार होना चाहिए। फिर, रक्त की भीड़ पैदा करने के लिए, आपके हाथ की हथेली से कई कठोर थप्पड़ मारे जाते हैं।
प्रक्रिया तंत्रिका की सूजन से राहत देती है, संयुक्त में पुनर्योजी प्रक्रियाओं को सक्रिय करती है।
प्रक्रिया 2.पिछले एक के समान, लेकिन सिर के क्षेत्र में किया गया कमर की हड्डी(चित्र 3, ए)। उंगलियों के माध्यम से वार किया जाता है, काफी कठिन, लेकिन अनुचित दर्द का कारण नहीं।
प्रक्रिया के दौरान, आर्टिकुलर बैग, आसन्न टेंडन और संयुक्त में ही नमक जमा हो जाता है। नतीजतन, संयुक्त गतिशीलता बढ़ जाती है, इसके पोषण में सुधार होता है और दर्द. प्रक्रिया भी ऊर्जावान थप्पड़ के साथ समाप्त होती है।
प्रक्रिया 3.हाथ को जांघ के सामने, कमर के ठीक नीचे रखा जाता है, और जोर से दबाया जाता है (चित्र 3, बी)। हाथ से कलाई या हथेली के किनारे से जोरदार लेकिन सावधानी से वार किए जाते हैं।
मुख्य प्रभाव जोड़ों की रगड़ सतहों को निर्देशित किया जाता है। फ्लिप फ्लॉप की सिफारिश नहीं की जाती है।
प्रक्रिया 4.पिछले एक के समान, लेकिन हाथ जांघ के पीछे, ग्लूटियल क्रीज के ठीक नीचे रखा जाता है (चित्र 2, बी)। चप्पल के साथ समाप्त होता है।
यह सब दोहराया जाता है, पहली प्रक्रिया से शुरू होकर, 8-10 बार। प्रभाव प्रति सप्ताह 1 बार करें।
हालांकि, प्रकृति ने सभी को अच्छे बाहरी डेटा से पुरस्कृत नहीं किया है। पैरों में भी कई कमियां हो सकती हैं, यही वजह है कि महिलाएं कभी-कभी विवश हो जाती हैं और पीछे हट जाती हैं। यह समस्या पुरुषों को भी परेशान करती है।
उनके लिए फिगर की खूबसूरती और खासतौर पर पैरों की शेप भी मायने रखती है। जो हमें जन्म से नहीं दिया गया है उसे कैसे ठीक करें? इसके लिए आधुनिक चिकित्सा शल्य चिकित्सा और गैर शल्य प्रकृति के विभिन्न तरीकों की पेशकश करती है।
आम समस्या
चिकित्सा आंकड़ों के अनुसार, एक हजार में एक व्यक्ति का पैर छोटा होता है। इसके अलावा, निचले अंगों की लंबाई में अंतर 2 सेमी से अधिक है यह स्थिति, एक नियम के रूप में, संयोग से पता चला है। यदि अलग जन्मजात है, तो यह आमतौर पर स्पर्शोन्मुख है। यह इस विकृति का खतरा है।
छोटा करने के प्रकार
पैर की लंबाई में अंतर का कारण हो सकता है:
जन्मजात;
- अधिग्रहीत।
पहले मामले में, पैथोलॉजी खुद को पहले से ही महसूस करती है प्रारंभिक अवस्थाऔर फिर धीरे-धीरे आगे बढ़ता है। यदि आपको किसी मौजूदा समस्या पर संदेह है, तो पैरों में अनुमानित अंतर स्वतंत्र रूप से निर्धारित किया जा सकता है। अगला कदम किसी विशेषज्ञ से सलाह लेना है।
विभिन्न पैरों की लंबाई के साथ जटिलताएं
पैथोलॉजी बेहद उलटा भी पड़. यह कारण बनता है:
पीठ दर्द;
- श्रोणि की विकृति;
- कूल्हे के जोड़ के क्षेत्र में विकृत आर्थ्रोसिस और सड़न रोकनेवाला परिगलन की घटना;
- स्टैटिक्स और चाल का उल्लंघन;
- संबंधित चोटों की घटना;
- एर्गोनॉमिक्स का उल्लंघन;
- मांसपेशियों का असंतुलन।
हाथ से किया गया उपचार
अगर किसी व्यक्ति को पैर में सुधार की आवश्यकता हो तो क्या करें? इस स्थिति से बाहर निकलने के तरीकों में से एक है तरीकों का इस्तेमाल हाथ से किया गया उपचार. इस क्षेत्र में काम करने वाले विशेषज्ञ धीरे-धीरे, लेकिन उद्देश्यपूर्ण तरीके से कार्य करते हैं, जिससे तनावपूर्ण मांसपेशियों को आराम करने के लिए आवश्यक प्रयास करना पड़ता है।

इसके अलावा, जिस व्यक्ति को पैर में सुधार की आवश्यकता होती है, उसे विशेष व्यायाम करना चाहिए और लगातार अपने शारीरिक आकार में सुधार करना चाहिए। मजबूत मांसलता कंकाल की हड्डियों को सहारा देगी और पीठ को सीधा होने देगी। इसके अलावा, तैराकी और घुड़सवारी के खेल की सिफारिश की जाती है, साथ ही विशेष सिमुलेटर पर प्रशिक्षण भी दिया जाता है।
विशेष उत्पाद
 आर्थोपेडिक एड़ी पैड पैरों और रीढ़ की हड्डी के स्तंभ की स्थिति को स्थिर करने, फ्लैट पैर और स्कोलियोसिस को रोकने के साथ-साथ रीढ़ की विशेष रूप से तनावग्रस्त क्षेत्रों को राहत देने के लिए डिज़ाइन किया गया है।
आर्थोपेडिक एड़ी पैड पैरों और रीढ़ की हड्डी के स्तंभ की स्थिति को स्थिर करने, फ्लैट पैर और स्कोलियोसिस को रोकने के साथ-साथ रीढ़ की विशेष रूप से तनावग्रस्त क्षेत्रों को राहत देने के लिए डिज़ाइन किया गया है।
यदि पैर की लंबाई में अंतर महत्वपूर्ण है, तो रोगी को प्रतिपूरक इनसोल के अलावा, इंस्टेप सपोर्ट की भी आवश्यकता होती है। केवल एक साथ वे पैर और रीढ़ को उतार देंगे, सही मुद्रा।
इनसोल और आर्च सपोर्ट की आदत डालने के लिए, एक व्यक्ति को कुछ समय की आवश्यकता होगी। इसलिए, पहले सात दिनों के दौरान ही रोगी को थोड़ी सी भी असुविधा होती है। इस अवधि के बाद, स्थिति में काफी सुधार होता है। आर्थोपेडिक एड़ी पैड और आर्च समर्थन व्यावहारिक रूप से एक व्यक्ति द्वारा महसूस किया जाना बंद हो जाता है। साथ ही, वह चलने के लिए और अधिक आरामदायक हो जाता है, और असहजतापैरों और पीठ में परेशान होना बंद हो जाता है।
पैरों को ठीक करने के लिए, एड़ी पैड का उपयोग किया जाता है, लेटेक्स से बना होता है और चमड़े से ढका होता है। ऐसे उत्पाद न केवल जोड़ों और एड़ी पर भार को कम करते हैं। उनकी मदद से, निचले छोरों के कार्यात्मक और शारीरिक शॉर्टिंग को 8-12 मिलीमीटर के भीतर ठीक किया जाता है।
हालाँकि, यह याद रखना चाहिए कि यदि दर्दउत्पाद का उपयोग करने के सात दिनों से अधिक समय तक रीढ़ और पैरों में बनी रहती है, किसी आर्थोपेडिस्ट से सलाह लेना आवश्यक है। डॉक्टर व्यक्तिगत रूप से रोगी के लिए आवश्यक एड़ी पैड का चयन करेगा।
इलिजारोव की तकनीक
पिछली शताब्दी के 90 के दशक में, पैरों के आर्थोपेडिक सुधार को सक्रिय रूप से पेश किया जाने लगा। यह विभिन्न सर्जिकल तकनीकों का एक सेट है जिसका उद्देश्य अधिग्रहीत और को सही करना है जन्मजात विकृतियांनिचला और ऊपरी अंगमानव शरीर। यह दिशा, जिसे एंथ्रोपोमेट्रिक कॉस्मेटोलॉजी भी कहा जाता है, आर्थोपेडिक सर्जन जी ए इलिजारोव के विकास के लिए धन्यवाद उत्पन्न हुई। इस दिशा के अनुसार पैरों की लंबाई का सुधार बाहरी निर्धारण उपकरण का उपयोग करके किया जाता है।
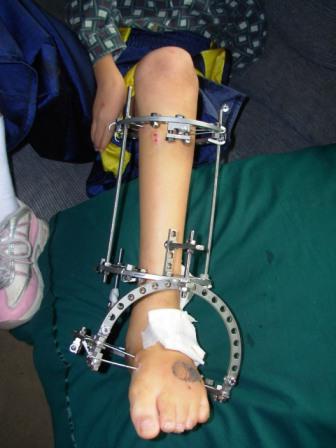 तकनीक को एक और नाम मिला - संपीड़न-व्याकुलता ऑस्टियोसिंथेसिस। यह उस कानून पर आधारित है जिसे इलिजारोव ने खोजा और तैयार किया। इसमें कहा गया है कि हड्डियों के खिंचाव के साथ-साथ उनके आस-पास के कोमल ऊतकों में होने वाला तनाव हड्डी के ऊतकों के पुनर्जनन और उसके विकास की प्रक्रियाओं को उत्तेजित करता है।
तकनीक को एक और नाम मिला - संपीड़न-व्याकुलता ऑस्टियोसिंथेसिस। यह उस कानून पर आधारित है जिसे इलिजारोव ने खोजा और तैयार किया। इसमें कहा गया है कि हड्डियों के खिंचाव के साथ-साथ उनके आस-पास के कोमल ऊतकों में होने वाला तनाव हड्डी के ऊतकों के पुनर्जनन और उसके विकास की प्रक्रियाओं को उत्तेजित करता है।
इस विधि द्वारा निर्मित पैर का सुधार हड्डी को विच्छेदित करके किया जाता है। इस प्रक्रिया को ओस्टियोटमी कहा जाता है। यदि जांघ क्षेत्र में पैर का सुधार आवश्यक है, तो विच्छेदन के अधीन है जांध की हड्डी. कभी-कभी सर्जनों को निचले पैर को लंबा करना पड़ता है। इस मामले में, टिबिया और फाइबुला विच्छेदन के अधीन हैं। इस तरह के जोड़तोड़ के परिणामस्वरूप गठित हड्डी के किनारे पूरी तरह से जुड़े नहीं हैं। उनके बीच 1 मिमी का अंतर है। उसी समय, पैर को इलिज़ारोव तंत्र के आधे छल्ले या छल्ले में तय की गई छड़ और प्रवक्ता की मदद से तय किया जाता है। इसके अलावा, पूरी संरचना लगातार फैली हुई है। एक दिन में हड्डियों के बीच की दूरी धीरे-धीरे बढ़कर 1 मिमी हो जाती है। इस प्रकार, पैर का सुधार होता है। यह हड्डियों के खिंचाव के कारण लंबा हो जाता है। इस प्रक्रिया को "विचलन" कहा जाता है।
कई बार ये बहुत दर्दनाक होता है। ऐसे मामलों में, रोगी को एनाल्जेसिक निर्धारित किया जाता है। एक निश्चित अवधि के बाद, बेचैनी और दर्द काफी कम हो जाता है।
ब्लिस्कुनोव की तकनीक
कभी कभी रोगी को दिया जाता है शल्य चिकित्सादूसरी विधि का उपयोग करना। यह ब्लिस्कुनोव तकनीक है, जिसकी अवधारणा थोड़ी अलग है। इस विधि के अनुसार जिस उपकरण से हड्डी को खींचा जाता है उसे हड्डी के ऊतकों में प्रत्यारोपित किया जाता है। इस मामले में आगे की पूरी प्रक्रिया, एक नियम के रूप में, घर पर होती है। तथ्य यह है कि सर्जन पैर के बाहर एक शाफ़्ट तंत्र छोड़ते हैं। इसे नियंत्रित करना काफी आसान है, जो रोगी अपने दम पर करता है।
सर्जरी के लिए संकेत
यदि पैर में सुधार किया जाता है तो अधिकतम परिणाम प्राप्त किया जा सकता है शल्य चिकित्सा, - निचले अंग में 16 सेमी की वृद्धि। इस मामले में, निचले पैर और जांघ का आकार अलग-अलग बदलता है। इस तरह के ऑपरेशन के परिणाम उन्हें क्रमशः 6 और 10 सेमी लंबा करते हैं। हालांकि, विशिष्ट संकेतक रोगी की व्यक्तिगत विशेषताओं और सर्जिकल हस्तक्षेप की विधि पर निर्भर करेगा।
शल्य चिकित्सा की आवश्यकता का आकलन चिकित्सा और सौंदर्य संबंधी संकेतों के आधार पर किया जाता है, जिसमें शामिल हैं:
निचले अंगों की अनुपातहीन लंबाई, धड़ के संबंध में ली गई;
- अधिग्रहीत पैरों के अस्थि ऊतक में उपस्थिति या जन्म दोषरोगी के सामान्य आंदोलन में हस्तक्षेप करना;
- फ्रैक्चर के बाद अनुचित हड्डी संलयन;
- विभिन्न पैर की लंबाई;
- किसी व्यक्ति की उच्च बनने की इच्छा।
पश्चात की अवधि
पैर लंबा करने की प्रक्रिया में पांच से सात महीने लगते हैं। तभी स्थापित डिवाइस को हटाया जा सकता है। अगला, निर्धारण अवधि शुरू होती है, जो आवश्यक है ताकि पैरों की विकृति न हो। इस समय, रोगी को आराम और खुराक की मात्रा की आवश्यकता होती है। व्यायामजो मांसपेशियों के शोष और जोड़ों के विघटन को रोकता है, जो शारीरिक गतिविधि के अभाव में हो सकता है। यह पुनर्प्राप्ति अवधि चार से छह महीने तक रहती है।
रोगी कब खेल खेलना शुरू कर सकता है? निर्धारण अवधि समाप्त होने के 4 महीने बाद ही गंभीर भार की अनुमति है। लेकिन आप स्केट या रोलर स्केट कर सकते हैं, सक्रिय रूप से नृत्य कर सकते हैं या एक वर्ष के बाद ही कूद सकते हैं।
निचले छोरों की वक्रता
पैरों का सही रूप तब होता है जब वे अपनी पूरी कमी के साथ चार बिंदुओं पर स्पर्श करते हैं, अर्थात्:
जांघ के बीच में;
- घुटनों में;
- पैर के बीच में;
- एड़ी में।
 इस नियम से कोई भी विचलन इंगित करता है कि किसी व्यक्ति के पैर टेढ़े हैं। इस मामले में, वक्रता की प्रकृति है:
इस नियम से कोई भी विचलन इंगित करता है कि किसी व्यक्ति के पैर टेढ़े हैं। इस मामले में, वक्रता की प्रकृति है:
- सी-आकार, जब केवल एड़ी छूती है;
- एक्स-आकार, जब केवल पिंडली संपर्क में हों।
इसके अलावा, मांसपेशियों के अनुचित विकास के कारण पैरों की वक्रता झूठी है, साथ ही निचले छोरों की हड्डियों के विरूपण के कारण भी सच है।
दोषों को दूर करने के गैर-सर्जिकल तरीके
टेढ़े पैरों को सीधा कैसे करें? कुछ मामलों में, रोगी को नियमित योग कक्षाओं या व्यायामों के सेट से मदद मिल सकती है। सही ढंग से चुने गए कपड़े भी आपको कुटिल पैरों को छिपाने की अनुमति देंगे।
योग कक्षाएं आपको मांसपेशियों को टोन में लाने की अनुमति देती हैं, उन्हें अच्छी तरह से मजबूत करती हैं। एक जटिल विशेष अभ्यासकठोर आराम करने और नरम ऊतक क्षेत्रों को मजबूत करने के लिए डिज़ाइन किया गया। उनके बीच विशेष भार का संपीड़न, उदाहरण के लिए, ईंटें, आपको निचले छोरों के जोड़ों का निर्माण करने की भी अनुमति देगा।
शल्य चिकित्सा संबंधी व्यवधान
सर्जिकल विधियों के साथ, रोगी पुनर्वास की लंबी अवधि से बच नहीं सकता है। यह गंभीर सर्जिकल हस्तक्षेप के कारण है।
 मरीजों को दो प्रकार की सर्जरी की पेशकश की जाती है:
मरीजों को दो प्रकार की सर्जरी की पेशकश की जाती है:
प्लास्टिक;
- Ilizarov तंत्र का उपयोग कर आर्थोपेडिक।
उनमें से पहले में पैरों की प्लास्टिसिटी शामिल है। इसके लिए मुख्य संकेत सत्य, असत्य, एक्स-आकार और सी-आकार की वक्रता है। कमी की स्थिति में क्रुटोप्लास्टी की जाती है मांसपेशियों का ऊतकपैरों के क्षेत्र में, पिछली बीमारियों या वंशानुगत कारकों के कारण।
इलिजारोव के टेढ़े पैरों को ठीक करने के लिए एक उपकरण, जिसका उपयोग निचले छोरों को संरेखित करते समय भी किया जाता है, झूठी और सच्ची वक्रता को समाप्त करता है।
संपीड़न व्याकुलता तंत्र हड्डी के टुकड़ों को ठीक करने और उन्हें अंदर रखने की अनुमति देता है सही स्थानखींचने या दबाने से। इस पद्धति के साथ, रोगी को चलने के लिए बैसाखी या वॉकर का उपयोग करके दो या तीन दिनों के बाद बिस्तर से बाहर निकलने की अनुमति दी जाती है।
उंगलियों को छोटा रखने के लिए
सुंदरता के लिए मानव शरीरन केवल निचले छोरों के आकार को प्रभावित करता है। पैरों की खूबसूरती भी खराब हो जाती है लंबी उंगलियांऔर क्षतिग्रस्त नाखून। निचले छोरों के अंगूठे, जिनकी आकृति टूटी हुई होती है, भी भद्दे लगते हैं। यह सब एक व्यक्ति को आरामदायक और अच्छे जूते चुनने की अनुमति नहीं देता है और चलते समय दर्द और परेशानी का कारण बनता है।
इस समस्या से छुटकारा पाने के लिए पैर की उंगलियों का सुधार प्रस्तावित है। आप उन्हें संरेखित कर सकते हैं और लंबाई कम कर सकते हैं शल्य चिकित्सा के तरीके. इस तरह के ऑपरेशन का परिणाम उंगलियों की लंबाई में 1.5-2 सेमी की कमी है। यह प्रक्रिया सरल है और एक आउट पेशेंट के आधार पर की जाती है। सभी जोड़तोड़ के तहत किया जाता है स्थानीय संज्ञाहरण. लेकिन कभी-कभी, रोगी के अनुरोध पर, इसे लागू किया जाता है जेनरल अनेस्थेसिया. इस हस्तक्षेप का सार हड्डी के ऊतकों और अतिरिक्त त्वचा की एक छोटी मात्रा को हटाने है। ऑपरेशन के अंत में, सर्जन एक पिन स्थापित करता है, जो एक अनुचर की भूमिका निभाता है जो फालानक्स के उचित उपचार को बढ़ावा देता है।
इस तरह के हस्तक्षेप के बाद पुनर्वास अवधि लगभग एक महीने तक चलती है, जिसके दौरान रोगी को विशेष जूते पहनने की सलाह दी जाती है। इसके अलावा, एक आर्थोपेडिक सर्जन सबसे इष्टतम मोटर मोड की सलाह देगा।
 उंगलियों पर पैरों को सुंदरता देने के लिए नाखूनों को भी ठीक किया जा सकता है। यह एक प्रोस्थेटिक्स तकनीक है जिसमें विशेष एक्रिलेट्स और जैल का उपयोग किया जाता है।
उंगलियों पर पैरों को सुंदरता देने के लिए नाखूनों को भी ठीक किया जा सकता है। यह एक प्रोस्थेटिक्स तकनीक है जिसमें विशेष एक्रिलेट्स और जैल का उपयोग किया जाता है।
नाखून का सुधार उसमें से एक कास्ट को हटाने के साथ शुरू होता है। उसके बाद, एक छाप बनाई जाती है, जिसकी मदद से एक विशेष पारदर्शी प्लास्टिक से कृत्रिम अंग काट दिया जाता है। पहले से उपचारित क्षतिग्रस्त क्षेत्र पर एक कृत्रिम कील लगाई जाती है।
जिन लोगों का एक पैर दूसरे से छोटा होता है, वे वास्तव में उतने असामान्य नहीं होते हैं। क्या आपने अक्सर किसी ऐसे वयस्क को देखा है जो उछलती-कूदती चाल से चलता है? और वह बच्चा जो अपने दोस्तों के साथ खेलना नहीं चाहता क्योंकि वह "मजाकिया" लंगड़ा है? इस प्रतीत होने वाली अघुलनशील समस्या में, विभिन्न पैर की लंबाई के लिए आर्थोपेडिक आर्च सपोर्ट मदद करेगा।
अलग-अलग पैर की लंबाई वाले बच्चे जोखिम समूह होते हैं
कई अध्ययनों के अनुसार, जिन बच्चों में पैर के अनुदैर्ध्य मेहराब की ऊंचाई विषम होती है, 15-20% स्कोलियोसिस के साथ संयुक्त होते हैं। अलग - अलग प्रकार. लड़कियां इन स्थितियों के प्रति अधिक संवेदनशील होती हैं - वे लड़कों की तुलना में आसन और सपाट पैरों के उल्लंघन से पीड़ित होने की अधिक संभावना रखते हैं। यह लड़कियों की अधिक गतिहीन जीवन शैली के कारण है।
स्कोलियोसिस रोगों के लिए सबसे खतरनाक जीवन शैली - 10 से 14 वर्ष तक - किशोरवस्था के साल. इस समय बच्चे का कंकाल अभी नहीं बना है, लेकिन उस पर भार बढ़ जाता है। बच्चा अक्सर पाठ के दौरान डेस्क पर झुककर बैठता है, और फिर घर पर होमवर्क करते समय। यह इस उम्र में है कि 7-9 साल के लड़के या लड़की को स्कोलियोसिस विकसित होता है - ऐसे बच्चों के आंकड़ों में 30% तक दर्ज किया गया है।
10 से 14 साल के बच्चे इससे पीड़ित हैं शुरुआती अवस्था 40% मामलों में स्कोलियोसिस, और 15-17 वर्ष की आयु में, यह आंकड़ा भी बहुत अधिक है - यह लगभग 35% है। जितनी जल्दी डॉक्टर एक बच्चे में स्कोलियोसिस का निदान करते हैं, उतनी ही जल्दी इसका इलाज किया जा सकता है। और रीढ़ की वक्रता और संबंधित पैर की विकृतियों को ठीक करने की अभी भी अच्छी संभावनाएं हैं।
और एक और बात: एक बच्चे में पहले स्कोलियोसिस का पता चला है, पहले आप एक छोटे पैर के साथ काम कर सकते हैं, इस कमी की भरपाई आर्थोपेडिक जूते की मदद से कर सकते हैं। माता-पिता को पता होना चाहिए: 8 से 10 साल की उम्र में बच्चों में पहले स्कोलियोसिस का पता चला है, पैर की मुद्रा और आर्च में पहले के विचलन को हटाया जा सकता है, क्योंकि आंकड़ों के अनुसार, स्कोलियोसिस का कोर्स अगले 2 में काफी खराब हो जाता है। -4 साल, 12 साल तक।
तथ्य यह है कि इस उम्र में मुद्रा खराब हो जाती है, बस समझाया गया है: इस समय, बच्चा तीव्रता से बढ़ता है, और यह विकास समान रूप से, जाल में नहीं होता है। इस की प्रगति खतरनाक बीमारीऔर पैर की विकृति आमतौर पर धीमी हो जाती है, और कभी-कभी 14 वर्ष की आयु तक समाप्त हो जाती है।

अलग-अलग पैर की लंबाई वाले वयस्क जोखिम समूह हैं
वयस्कों का सबसे बड़ा समूह जो विशेष रूप से स्कोलियोसिस और संबंधित पैर की विकृति से प्रभावित हैं, वे 50 वर्ष से अधिक आयु के लोग हैं। उस समय हड्डीबुढ़ापा और बिगड़ना, खासकर जब गलत रास्ताधूम्रपान और खराब आहार से जुड़ा जीवन, साथ ही बढ़ा हुआ भारपर हाड़ पिंजर प्रणाली. इसलिए, 50 से अधिक उम्र के लोगों में, लंबाई में परिवर्तन अक्सर देखा जाता है। इंटरवर्टेब्रल डिस्क- यह विकृत है।
श्रोणि की हड्डियाँ इस तथ्य के कारण मुड़ जाती हैं कि एक अंग (पैर) दूसरे से छोटा हो जाता है। इसलिए, कशेरुकाओं के बीच की डिस्क खराब हो जाती है, अच्छी तरह से काम नहीं करती है, इससे खराब मुद्रा बढ़ जाती है, जिससे शरीर के बाएं और दाएं हिस्सों में असंतुलन हो जाता है। काठ की मांसपेशी, जिसे वर्ग पेशी कहा जाता है, विशेष रूप से प्रभावित होती है, यह पीठ के निचले हिस्से में स्थित होती है)। इस श्रृंखला में पेक्टोरल, क्लैविक्युलर और स्केलीन मांसपेशियां भी शामिल होती हैं, इसलिए इंटरवर्टेब्रल नसें संकुचित हो जाती हैं, शरीर के कई हिस्सों में चोट लगती है, विशेष रूप से रीढ़, और व्यक्ति और भी अधिक झुकता रहता है। 50 से अधिक उम्र के लोगों में खराब मुद्रा एक असमान, कूदने या लंगड़ा कर चलने, पैर की विकृति के साथ होती है।
विभिन्न पैरों की लंबाई के परिणाम
एक बच्चे (विशेष रूप से एक छोटा) में, पैर के अनुदैर्ध्य मेहराब की ऊंचाई असममित होती है, जो अंततः रीढ़ की हड्डी के स्कोलियोसिस की ओर ले जाती है। स्कोलियोसिस रीढ़ की एक दिशा में वक्रता है। बच्चों के आसन के सामान्य उल्लंघन के विपरीत (बच्चा खड़ा नहीं होता है या सही ढंग से झुककर नहीं बैठता है, उसकी मांसपेशियों की टोन गड़बड़ा जाती है), स्कोलियोसिस मांसपेशियों, हड्डियों, स्नायुबंधन और उपास्थि की संरचना को नष्ट कर देता है जो अभी तक बच्चे में पूरी तरह से नहीं बना है। इसलिए, स्कोलियोसिस लोड के गलत वितरण और फुलक्रम के गलत वितरण की ओर जाता है, और बच्चा पैर की विकृति विकसित करता है, विशेष रूप से, फ्लैट पैर।
स्कोलियोसिस डिसप्लास्टिक (कशेरुकी ऊतकों में मरोड़ के प्रकार से एक चयापचय विकार) और स्थिर हो सकता है। यह सब मिलकर बच्चे के पैरों की अलग-अलग लंबाई के कारण कूदने का कारण बनता है। वयस्कों के लिए, उनके अलग-अलग पैर की लंबाई कंकाल संरचना के सकल उल्लंघन का कारण बन सकती है। इससे मांसपेशियां, लिगामेंट्स, कार्टिलेज गलत तरीके से विकसित होते हैं, वर्टेब्रल डिस्क बाहर गिरते हैं और वर्टेब्रल डिस्क का हर्निया होता है। इसलिए, ऐसे विचलन वाले लोगों को अक्सर पीठ या पेट में दर्द होता है। ये दर्द लंबे और दर्दनाक होते हैं।
आपको डॉक्टर के पास कब जाना चाहिए?
यह समझना बहुत मुश्किल है कि बच्चे के पैरों की लंबाई अलग है या एक ही। इसलिए, एक बच्चे में खराब मुद्रा के मामूली संदेह पर, सलाह और उपचार के लिए किसी आर्थोपेडिस्ट या ट्रॉमेटोलॉजिस्ट के पास जाना आवश्यक है। बहुत बार, स्कोलियोसिस और पैर की विकृति के शुरुआती लक्षणों के साथ, यह मदद कर सकता है भौतिक चिकित्साऔर नृत्य के साथ-साथ तैराकी भी। रीढ़ और पैर की विकृति के प्रारंभिक, सूक्ष्म लक्षणों को याद न करने के लिए, आपको निवारक परीक्षा के लिए वर्ष में एक बार डॉक्टर के पास जाने की आवश्यकता है।
वयस्कों के लिए, उन्हें अपनी दर्द संवेदनाओं को ट्रैक करने की आवश्यकता होती है। खासकर रीढ़ और पैरों के क्षेत्र में। और चाल को नियंत्रित करने के लिए भी। अगर दोस्त आपको बताते हैं या आपको खुद लगता है कि आपकी चाल असमान हो गई है, कूद रहा है या लंगड़ा रहा है, तो जांच और इलाज के लिए डॉक्टर से मिलें।
लापता पैर की लंबाई के लिए आपको कितनी क्षतिपूर्ति करने की आवश्यकता है, यह एक आर्थोपेडिस्ट या ट्रूमेटोलॉजिस्ट द्वारा निर्धारित किया जाता है। पैरों का छोटा होना (घबराना नहीं, यह है चिकित्सा शब्दावली) निरपेक्ष या सापेक्ष भी हो सकता है। छोटा करने के प्रकार को निर्धारित करने के लिए, आपको श्रोणि क्षेत्र के साथ-साथ रीढ़ की हड्डी के स्तंभ का एक्स-रे लेने की आवश्यकता है। यह एक स्थायी स्थिति में किया जाता है। इस एक्स-रे से डॉक्टर पैल्विक जोड़ों के सिर की ऊंचाई का विश्लेषण करके एक पैर की लंबाई और दूसरे की लंबाई के बीच के अंतर को सटीक रूप से इंगित करेगा। इससे पैर की लंबाई में अंतर निर्धारित करना संभव हो जाएगा।
यदि पैर का छोटा होना पूर्ण है, तो पूर्ण मुआवजे की आवश्यकता है, और यदि यह सापेक्ष है, तो पैर की लंबाई के अपूर्ण मुआवजे की आवश्यकता है, वयस्कों के लिए एक तिहाई या एक सेकंड तक और बच्चों के लिए आधी लंबाई तक।
विभिन्न पैरों की लंबाई वाले व्यक्ति की मदद कैसे करें?
सबसे पहले, आर्थोपेडिक इनसोल ऑर्डर करें। ऐसे insoles को प्रतिपूरक भी कहा जाता है। उन्हें व्यक्तिगत रूप से चुना जाता है, उन्हें 20 मिनट के भीतर बनाया जाता है, रोगी के पास क्लिनिक छोड़ने का समय भी नहीं होगा, और इनसोल तैयार हो जाएगा। आप उन्हें तुरंत उठा सकते हैं। आप आर्थोपेडिक insoles के साथ क्या हासिल कर सकते हैं?
- रीढ़ और पैरों को स्थिर करें
- स्कोलियोसिस और फ्लैट पैर आगे बढ़ना बंद कर देते हैं
- रीढ़ के वे हिस्से जो बहुत अधिक भार वाले थे, अब उतार दिए गए हैं और आसानी से ठीक हो सकते हैं
- यदि पैरों का छोटा होना बहुत बड़ा है, तो न केवल आर्थोपेडिक इनसोल का उपयोग किया जाता है, बल्कि इंस्टेप सपोर्ट भी किया जाता है। वे आसन को सही बनाना, रीढ़ और पैरों को उतारना संभव बनाते हैं।
यह ध्यान में रखा जाना चाहिए कि एक व्यक्ति को तुरंत इनसोल और आर्च सपोर्ट की आदत नहीं हो सकती है। इनसोल पहनने के 4-5 दिनों के भीतर थोड़ी सी बेचैनी महसूस हो सकती है। तब व्यक्ति अविश्वसनीय राहत महसूस करता है: इंसोल लगभग महसूस नहीं होता है, लेकिन पैरों में थकान बहुत धीरे-धीरे विकसित होती है, चलना बहुत अधिक आरामदायक होता है, पैरों में व्यावहारिक रूप से कोई दर्द नहीं होता है। टखने में स्थिरता बढ़ जाती है, घुटनों पर भार कमजोर हो जाता है, और पीठ के निचले हिस्से में बहुत कम दर्द होता है।
यदि एक सप्ताह के भीतर पैरों और रीढ़ की तकलीफ दूर नहीं होती है, तो इसका मतलब है कि आर्थोपेडिक इनसोल को गलत तरीके से चुना और बनाया गया है। आर्थोपेडिस्ट और अन्य insoles के लिए दूसरी यात्रा की आवश्यकता है।
चिकित्सा विशेषज्ञ संपादक
पोर्टनोव एलेक्सी अलेक्जेंड्रोविच
शिक्षा:कीव राष्ट्रीय चिकित्सा विश्वविद्यालय। ए.ए. बोगोमोलेट्स, विशेषता - "दवा"
निचले अंगों की अलग-अलग लंबाई, या अनिसोमेलिया, प्रकृति में संरचनात्मक और कार्यात्मक हैं। अनिसोमेलिया एक पैर के दूसरे के सापेक्ष छोटा और लंबा होने दोनों के कारण होता है। सही शारीरिक छोटापन अंग की हड्डियों की लंबाई में कमी के साथ होता है, जो मुख्य रूप से बिगड़ा हुआ विकास से जुड़ा होता है। हड्डियों की समान लंबाई के साथ सापेक्ष या कार्यात्मक छोटा होता है। यह पैर के जोड़ों में विषुव, सिकुड़न, अव्यवस्था या उदात्तता के कारण होता है। हड्डी के विकास में देरी के कारण हैं निम्नलिखित रोगओडीएस: कूल्हे के जोड़ का विकासात्मक डिसप्लेसिया, समीपस्थ फीमर की वेरस विकृति, ओलियर डिस्कोंड्रोप्लासिया, एपिफिसियल डिसप्लेसिया, असिमेट्रिक वेरस या अंग की वल्गस वक्रता, ऑस्टियोमाइलाइटिस, हड्डी का फ्रैक्चर, एपिफेसिसोलिसिस, पक्षाघात, एक आईट्रोजेनिक प्रकृति के विकास क्षेत्र को नुकसान। अतिवृद्धि के कारण कई हैं रोग की स्थिति: आंशिक विशालता, अस्थिमज्जा का प्रदाह, रेशेदार डिसप्लेसिया, पेरीओस्टेम को आईट्रोजेनिक क्षति।
जन्मजात अनिसोमेलिया जन्म से ही देखा जाता है। एक वर्ष से कम उम्र के बच्चे में, 5 मिमी के भीतर पैर की लंबाई में अंतर को निचले अंग की व्यक्तिगत हड्डियों की वृद्धि दर में सामान्य परिवर्तनशीलता द्वारा समझाया जाता है। चलने की शुरुआत के बाद पैर की लंबाई में अंतर ध्यान देने योग्य हो जाता है। चलने के विकार शॉर्टिंग के पूर्ण और सापेक्ष परिमाण से जुड़े होते हैं। पैर की लंबाई में समान अंतर छोटा बच्चाअपेक्षाकृत छोटे अंगों के साथ चलना प्रभावित होता है, और लंबे पैरों वाले वयस्क में, यह अदृश्य है। प्रगतिशील प्रकृति का छोटा होना अंगों की वृद्धि के साथ बढ़ता है और, एक छोटे बच्चे में अगोचर होने के कारण, एक वयस्क में लंगड़ापन का कारण बन जाता है।
प्रगतिशील अनिसोमेलिया ओडीएस में कई बदलावों का कारण बनता है। पैरों में से एक को छोटा करने से श्रोणि, काठ का स्कोलियोसिस और मांसपेशियों में खिंचाव के प्रतिपूरक मरोड़ का कारण बनता है। प्रगतिशील छोटा होने के साथ, अंगों और श्रोणि की मांसपेशियां प्रतिक्रिया करती हैं। यह माना जाता है कि एक वयस्क में, पैर की लंबाई में अंतर के लिए दहलीज मूल्य, जो मांसपेशियों में संकुचन की ओर जाता है, 2 सेमी है। एक बच्चे में, दहलीज मूल्य अपेक्षाकृत कम है। पैरों की लंबाई में अंतर एक और दूसरे अंगों पर भार के वितरण के साथ-साथ बच्चे की मुद्रा को भी प्रभावित करता है। खड़े होने की प्रक्रिया में, बच्चा एक सहायक पैर के रूप में लंबे और छोटे दोनों पैरों का उपयोग करता है, जो कई कारकों की क्रिया पर निर्भर करता है। जब मुख्य भार छोटे पैर पर लगाया जाता है, तो बच्चा या तो लंबे अंग को एक तरफ रख देता है या कूल्हे और घुटने के जोड़ों पर झुक जाता है, जिससे शरीर की स्थिरता में कमी आती है। यदि छोटे पैर में दर्द होता है, तो उस पर खड़े होने का भार कम हो जाता है, और दूसरे पैर पर भार क्रमशः बढ़ जाता है, और उसके जोड़ों को बढ़ा दिया जाता है। जब दर्द का स्रोत छोटे पैर के जोड़ में स्थानीयकृत होता है, तो बच्चा अंग पर आराम करते हुए गठिया को कम करने के लिए जोड़ के निष्क्रिय बंद का सहारा लेता है।
पैर की लंबाई में अंतर पैर की स्थिति में द्वितीयक परिवर्तन के साथ-साथ चाल में परिवर्तन का कारण बनता है। एक लंबे पैर पर, पैर का उच्चारण उसके आर्च को कम करने के लिए होता है, जिससे पैर छोटा हो जाता है। आर्च में कमी दूसरे पैर की तुलना में एड़ी के विचलन में औसतन 3 ° की वृद्धि के साथ-साथ पूर्वकाल टिबियल मांसपेशी पर भार में वृद्धि के साथ होती है, जो पैर के आर्च को कम होने से बचाती है।
चलने के दौरान, एक लंबे पैर पर आराम करते समय, एड़ी को समर्थन से अलग करने में तेजी आती है, कूल्हे और घुटने के जोड़ों में लचीलेपन में वृद्धि होती है और उनमें बल के क्षणों में वृद्धि होती है, साथ ही साथ में वृद्धि भी होती है। समर्थन प्रतिक्रिया का ऊर्ध्वाधर घटक। एक छोटे पैर पर, पैर की लंबाई में अंतर की भरपाई के लिए पैर को विषुव स्थिति में रखा जाता है। एस टी मैककॉ के अनुसार, विषुव पैर बाहर की ओर मुड़ा हुआ है, कैल्केनस एक वाल्गस स्थिति में है। अनिसोमेलिया की मुख्य कार्यात्मक अभिव्यक्तियाँ शॉर्ट लेग लंगड़ापन, स्टांस अवधि को छोटा करना, हिंदफुट पर स्टांस टाइम को कम करना, स्टांस टाइम में वृद्धि और फोरफुट पर लोड हैं। विषुव के साथ पूरे पैर पर समर्थन के चरण में, विस्तार के आयाम में कमी होती है टखने संयुक्त, जिसकी भरपाई मिडटार्सल जोड़ में विस्तार में वृद्धि से होती है। रियर थ्रस्ट चरण में, बड़ा विषुव supination को बढ़ाता है, जो रोल शुरू होने के समय से उच्चारण को दबा देता है। इक्विनस एकल समर्थन अवधि में और समर्थन से प्रतिकर्षण के चरण में घुटने के जोड़ में हाइपरेक्स्टेंशन को बढ़ावा देता है।
सबसे द्वारा बारंबार विकल्पअनिसोमेलिया के लिए मुआवजा या तो पूरी तरह से धनु और ललाट विमानों में श्रोणि का मरोड़ है, या निर्दोष हड्डी का घूमना है। छोटे पैर की तरफ, पीछे की इलियाक रीढ़ को ऊपर और आगे बढ़ाया जाता है, और लंबे पैर पर, पूर्वकाल रीढ़ को ऊपर और पीछे उठाया जाता है।
पैरों की लंबाई में महत्वपूर्ण अंतर के साथ, GCM शॉर्ट लेग की ओर शिफ्ट हो जाता है। बीसीएम को समर्थन के क्षेत्र में रखने के लिए, श्रोणि का झुकाव छोटे पैर की ओर होता है और रीढ़ की हड्डी में वक्रता होती है। काठ काएक ही दिशा में एक उभार के साथ, और वक्ष क्षेत्र में - विपरीत दिशा में। शरीर में विषमता है। जब ट्रंक तिरछा होता है, तो पीठ की लंबी मांसपेशियों की गतिविधि बढ़ जाती है, जो आपको ट्रंक को अंदर रखने की अनुमति देती है ऊर्ध्वाधर स्थितिऔर लगातार रीढ़ की हड्डी में विकृति के कारणों में से एक है। चलने के दौरान पीठ की मांसपेशियों की विषमता मध्य धक्का के चरण में अधिक स्पष्ट होती है और समर्थन से दूर धकेलने पर कम स्पष्ट होती है।
अंगों की लंबाई में अंतर की गणना प्रवण और खड़ी स्थिति में की जाती है। लेटते समय, प्रत्येक खंड की लंबाई और पूरे निचले अंग की लंबाई निर्धारित करने के लिए एक सेंटीमीटर टेप का उपयोग किया जाता है। खड़े होने की स्थिति में, मापने का सबसे अच्छा तरीका है कि प्रभावित पैर के नीचे एक मापने वाला स्टैंड रखा जाए जिसमें पंखों पर स्पिरिट लेवल रखा जाए। इलीयुम. सबसे सटीक रूप से, पैर की लंबाई में अंतर की गणना रेडियोग्राफ़ से की जाती है।
बच्चों में निचले अंगों की विभिन्न लंबाई का उपचार
पैरों में से एक को 1-2 सेंटीमीटर छोटा करना हर छह महीने में एक बार बच्चे के आवधिक अवलोकन का आधार है। दोष की भरपाई के लिए, सामान्य चलना सुनिश्चित करें और ओडीएस के अन्य विभागों में विकृति के विकास को रोकने के लिए, उच्च कठोर पीठ और बेरी के साथ निवारक जूते निर्धारित हैं। जूता डिजाइन आपको विषुव की शुरुआत के साथ पैर रखने की अनुमति देता है। ट्रैक की पूरी लंबाई के साथ ऊंचाई में वृद्धि के साथ धूप में सुखाना की मदद से लंबाई में अंतर को अधिक बार समाप्त किया जाता है और कम बार जूते के तलवे का निर्माण करके। एक लंबे पैर पर, हॉलक्स वाल्गस के विकास के साथ, एक प्रबलित आर्च समर्थन के साथ एक धूप में सुखाना बनाया जाता है।






