Belső fülzavar tünetei. Belső fülbetegségek: tünetek
FONTOS TUDNI! A LEGJOBB módja annak, hogy megszabaduljunk a torokproblémáktól, hogy növeljük az immunitást, CSAK HOZZÁADJUK AZ ÉTDIÁHOZ >>
Egy felnőtt ritkán figyel a fülbetegség első jeleire, amelyek később jelentős halláscsökkenéshez vezethetnek, akár a süketség miatti fogyatékosságig. A tünetek és okok ismerete különböző betegségek a fül enged korai dátumokállapítsa meg a helyes diagnózist, és kezdjen időben küzdeni a betegség ellen.
A hallószervek betegségei
A felnőttkori fülbetegségeket a lefolyás jellege és a fülüreg egy része a kóros folyamatnak megfelelően osztályozzák.
Az áramlás jellegéből adódóan a következők vannak:
- Nem gyulladásos betegségek, amelyeket trauma, örökletes tényezők vagy más patológiák okozhatnak. Ezek a betegségek közé tartozik az otosclerosis vagy a Meniere -betegség.
- Gyulladásosak, fertőzések vagy vírusoknak való kitettség okozza őket. Ezek közé tartozik a középfülgyulladás, az otomycosis és a mastoiditis.
Attól függően, hogy a fül melyik része sérült, vannak:
- A külső fül patológiája.
- Átlagos.
- Belső fül.
Minden patológiának megvannak a maga jellegzetes tünetei, és a kezelési megközelítésben különbözik.
Külső otitis
Ahogy a neve is sugallja, a külső otitis akkor alakul ki, amikor gyulladásos folyamat amely diffúz vagy korlátozott, és hatással van a külső fülre. Ennek a betegségnek az oka egy fertőzés, amely behatolt a külső bőrbe hallójárat olyan helyeken, ahol mikrotraumák voltak.

Mivel a folyamat diffúz vagy korlátozott lehet, ez közvetlenül befolyásolja a patológia tüneteit és kezelését.
Diffúz otitis externa
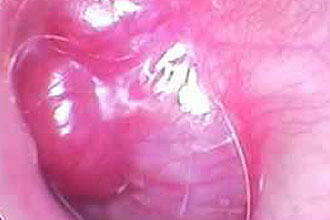
A diffúz forma a puffadás, viszketés és emelkedett hőmérséklet bőr a fül belsejében. Hamarosan fájdalom szindróma alakul ki, amelyet a fejnek az érintett fülnek megfelelő besugárzása jellemez, a fájdalom rágáskor felerősödik. Ha a fájdalom jelentős, az alvászavar és az étvágytalanság kialakulásának oka lesz.
A hallójárat falainak duzzanata alakul ki, ami miatt beszűkül és halláskárosodás következik be. A középfülgyulladás ezen formáját a fülből származó savós váladék kíséri, amely egy idő után gennyes lesz. A regionális nyirokcsomók növekedése is megfigyelhető.
A diffúz otitis externa akut periódusa 2-3 hét, de néha a betegség krónikus formát ölt.
A külső diffúz középfülgyulladás kezelési módszerei
A diffúz otitis externa kezelése magában foglalja az antibiotikumok, antihisztaminok és multivitaminok használatát. Helyi terápiát akkor végeznek, amikor turundát injektálnak a hallójáratba sárga higanyos kenőccsel, Burov folyadékkal, antibakteriális és hormonális kenőcsök, a fülbe csepegtetnek antibiotikus cseppeket.
A fülből származó gennyes váladék időszakában a hallójárat öblítését speciális antibiotikum -oldatokkal írják fel. Ha a fertőzést gombák okozták, helyi és szisztémás gombaellenes gyógyszereket használnak.
Korlátozott otitis externa
A korlátozott otitis externa a fül belsejében kifejezett viszketéssel kezdődik, amely fájdalommá alakul. Ez a fájdalom a halántékba, a nyakszirtbe, valamint a felső és alsó állkapcsba sugárzik, néha elfogja a fej felét az érintett fülnek megfelelően. Rágáskor és éjszaka a fájdalom fokozódik, ami alvászavarokat és az étkezés megtagadását okozza.

Mivel a korlátozott forma a forraláshoz hasonlóan fejlődik, idővel teljesen elzárja a hallójáratot, ami halláskárosodást okoz.
Amikor az infiltrátumot kinyitják, megfigyelhető a fülből való szivárgás, amelyet éles gyengülés kísér fájdalom szindróma... A fájdalom csökkenésének ellenére ez a folyamat az oka lehetséges szövődmények furunculosis formájában, mivel gennyes infiltrátum kolonizál szőrtüszők hallójárat.
Kezelési módszerek
Az otitis externa korlátozott formájának kezelése a folyamat fejlődési szakaszától függ. A beszivárgás ideje alatt az érintett területet ezüst -nitráttal kell kezelni, valamint a turundát antibakteriális kenőccsel be kell fecskendezni a hallójáratba.
Az antibiotikumokat, például neomicint vagy ofloxacint tartalmazó fülcseppeket csepegtetik a fülbe. A fájdalom csökkentésére fájdalomcsillapítókat és gyulladáscsökkentő gyógyszereket alkalmaznak, néha UHF-terápiát írnak elő.
Amikor az infiltrátum érik, kinyitják, és a hallójáratot antibiotikumokkal és antiszeptikumokkal készült oldatokkal mossák.
Ha több forrás is megjelenik az otitis externa hátterében, antibiotikum -terápiát, vitaminokat és autohemoterápiát írnak elő.
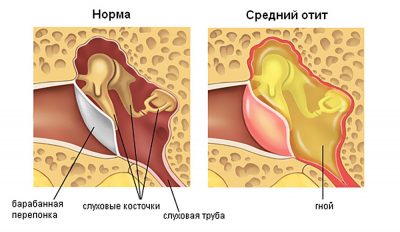
Középfülgyulladás
A középfülgyulladás fertőző etiológiájú, befolyásolja a középfül üregét, és olyan betegségekre utal, amelyeket gyors progresszió jellemez.
A középfülgyulladás osztályozása a lefolyás jellege szerint (akut és krónikus) a fő.
Krónikus forma
Az otitis media ezen változatát lassú lefolyás jellemzi, és az akut gennyes középfülgyulladás következménye. Ugyanakkor a hallás csökken, folyamatosan vagy időszakosan megjelenik gennyes váladék a hallójáratból néha szédülés vagy fülzúgás jelentkezik. A fájdalom csak a súlyosbodás időszakában jelentkezik.

Akut forma
Kezdődik az éles középfülgyulladásélesen, a tünetek nagyon gyorsan nőnek. A klinikai megnyilvánulás három egymást követő szakaszban írható le:
- 1. Kezdő. A fülben bizsergő érzés jelentkezik, amely felerősödik és erős fájdalom jellegét veszi fel. Fokozódik, amikor az érintett fül felé hajlik. Ebben az időben a genny felhalmozódik dobhártyaés a test általános mérgezésének jelei vannak.
- 2. Perforált. A dobhártya felszakad a genny nagy felhalmozódása miatt. Először is kis mennyiségű savós-gennyes tartalom szabadul fel a fülből, néha vérkeverékkel, majd csak gennyes. A fájdalom szindróma csökken, a mérgezés jelei alábbhagynak.
- 3. Javító. Az utolsó szakasz, amikor a genny felszabadulása megáll, és áttörésének helyén szálas szövetek képződnek a dobhártyában, ami hozzájárul a halláskárosodáshoz.

Az otitis media egyéb formái
Van egy másik osztályozás, amely az otitis media ilyen típusait tartalmazza:
- Exudatív, amikor a váladék felhalmozódik a középfül üregében, miközben nincs fájdalom szindróma, és a dobhártya ép marad a betegség során.
- Katarrális, a hallócső, a dobhártya és a mastoid folyamat gyulladásával. Ennek a formának a lefolyása akut, a tünetek kifejezettek, beleértve éles fájdalom, gyakran lövés, sugárzás a halántékra vagy a fogakra.
- Gennyes, a középfül nyálkahártyájának gyulladása jellemzi. Rendkívül veszélyes faj patológia, mivel fennáll a koponyaűri szövődmények kialakulásának veszélye.
- Serous, enyhe tünetekkel jellemezve, amikor egy személy csak enyhe nyomást, füldugulást és enyhe halláskárosodást érez.
- Ragasztó, krónikus, a fülzúgás érzésén alapuló tünetek.
Kezelés
Ha a középfülgyulladás gennyes, akkor feltétlenül antibiotikum terápiát kell előírni legalább 5-7 napig. A hurutos középfülgyulladásnál leggyakrabban várakozó taktikát alkalmaznak, a beteg állapotát 48 órán keresztül figyelemmel kísérik, csak lázcsillapítót és fülcseppet használnak.
A hurutos középfülgyulladásra antibiotikumokat csak akkor írnak fel, ha nincsenek pozitív változások a beteg állapotában.
Belső középfülgyulladás
A középfülgyulladás vagy labirintitisz leggyakrabban bakteriális vagy vírusos eredetű, vagy középfülgyulladás vagy agyhártyagyulladás szövődménye.
Jellemzője a szédülés támadásának hirtelen kialakulása, amely 1-2 héttel azután következik be fertőző betegség... Támadás közben hányinger vagy hányás, zaj a fülben vagy halláskárosodás.

Hogyan kezelik a belső középfülgyulladást?
A kezelés tüneti. Kinevez hányáscsillapító gyógyszerek, antihisztaminok... Helyileg a tapaszokat, beleértve a szkopolaminot is, fel lehet vinni. A szteroidokat a gyulladás csökkentésére, a nyugtatókat pedig a szorongás kezelésére használják. Ha az otitis media bakteriális etiológiájú, antibiotikumokat írnak fel.
Hatástalanság esetén gyógyszeres kezelés belső középfülgyulladás, sebészeti beavatkozást végeznek, például a labirintus félköríves csatornáinak megnyitásával, az időbeli csont piramisának megnyitásával vagy más műveletekkel.
Meniere -betegség
A Meniere-betegség nem gyulladásos betegség, amely a belső fülre hat. Fejlődésének okai ismeretlenek, csak néhány (vírusos, örökletes, ideges, trofikus) elmélet létezik, amelyek nem kaptak megfelelő megerősítést vagy teljes cáfolatot.
Ez a patológia 3 klinikai formák:
- 1. Cochlear, amely hallászavarokkal kezdődik.
- 2. Vestibularis, a vestibularis rendellenességekből kiindulva.
- 3. Klasszikus, ötvözi az előző kettőt.

A fázisokat megkülönböztetik:
- Súlyosbodás.
- Elengedés.
Súlyosság szerint:
- Enyhe fok, rövid és gyakran ismétlődő támadásokkal jellemezve, hosszú megszakításokkal váltakozva: több hónaptól több évig.
- Az átlagos fok, amikor gyakori támadások vannak, amelyek legfeljebb 5 óráig tartanak, és ezt követően a személy egy ideig nem tud dolgozni.
- Súlyos, ha a támadások 5 óránál tovább tartanak, napi 1 alkalommal hetente 1 alkalommal ismétlődnek, és a személy munkaképessége nem áll helyre.
Lépések szerint:
- A reverzibilis szakasz, amikor a támadások és a rendellenességek között fényrések vannak.
- Visszafordíthatatlan szakasz, amikor a támadások gyakorisága és időtartama növekszik, és a köztük lévő fényrések egyre ritkábbak, egészen a teljes eltűnésig.
A Meniere -betegség fő megnyilvánulása a támadás. Ez súlyos szédülés formájában jelentkezik, hányingerrel és hányással, míg a személy nem tud felállni vagy ülni, és az állapot rosszabbodik a mozgással. A fül eltömődött, teltségérzet vagy zaj lehet a fülben, zavart a koordináció és az egyensúly, csökken a hallás, légszomj és tachycardia, sápadt az arc, fokozódik az izzadás.

A támadások néhány perctől néhány napig tartanak. Stresszt, túlmunkát okoz, alultápláltság, dohányzás, alkoholfogyasztás, láz. Egy bizonyos ideig tartó támadás után a hallás csökken, a fejben nehézség érzése, a mozgások koordinációjának enyhe zavarai, a testtartás instabilitása, a járás megváltozása és az általános gyengeség.
Ebben a betegségben a halláskárosodás progresszív, és teljes süketséggel végződik, és ezzel egyidejűleg a szédüléses rohamok is leállnak.
A Meniere -betegség kezelése
A Meniere -betegségben szenvedők terápiája két részből áll:
- 1. Hosszú távú. Azon alapul megfelelő táplálkozás, a kezelési rend betartása, a beteg pszichológiai támogatása, gyógyszerek felírása a belső fül mikrocirkulációjának javítására, a kapilláris permeabilitás csökkentésére, atropin gyógyszerek, vízhajtók és néhány más gyógyszer.
- 2. Támadás enyhítése. Ezt az antipszichotikumok, a szkopolamin és az atropin készítmények felírása képviseli, értágítók, antihisztaminokés vízhajtók.

Abban az esetben, ha a gyógyszeres terápia nem ad eredményt, a sebészeti beavatkozást vízelvezetés, romboló műtét vagy az autonóm idegrendszert érintő műtét formájában jelzik.
Otosclerosis
Az otoszklerózis olyan betegség, amelyet a középső és a csontszerkezetek kóros növekedése jellemez belső fül ami halláskárosodáshoz vezet. Ennek a betegségnek az oka a csontszerkezetek anyagcseréjének megsértése, amelyet örökletes tényező, fertőzés vagy más patológia válthat ki.

Az otosclerosisnak 3 formája van:
- 1. Vezetőképes, ha csak a hangvezetés zavart.
- 2. Cochlear, ha a fül hangérzékelő funkciója károsodott.
- 3. Vegyes.
A betegség leggyakrabban tünetmentes, és 2-3 évig tart. Ez idő alatt egy személynek ritka, enyhén kifejezett hangja van a fülében, és enyhe halláskárosodása van, amelyet nem érez.
A betegség csúcsán a következő tünetek figyelhetők meg:
- Halláskárosodás. A hallás fokozatos enyhe csökkenésével kezdődik, miután egy személy abbahagyja a hallást, amikor suttogva beszél, és nehezen érti meg a közönséges beszédet.
- Zaj az érintett fülben, alig hallható, és emlékezteti a betegeket a lombok susogására.
- Fájdalom a fülben a folyamat súlyosbodásának időszakában, kitörő fájdalom, a mastoid folyamatban lokalizálva.
- A szédülés ritka tünet, ha megjelenik, akkor enyhe.
- Neurasztén szindróma, amely az emberekkel való normális kommunikáció nehézségei miatt alakul ki. Az ember ideges, feszült, visszahúzódó lesz, az alvás zavart.

Otosclerosis terápia
Az otoszklerózis kizárólag sebészeti beavatkozást igényel, hogy javítsa a hangrezgések átadását a fül szerkezetén keresztül. A három művelet közül egyet végeznek: kengyel mobilizálás, labirintus fenestráció vagy sztapedoplasztika.
Ha az otosclerosis cochleáris vagy vegyes, a kezelést néha hallókészülékekkel egészítik ki.
Otomycosis
Az otomycosis kialakulása azon alapul gombás fertőzés, amely hatással lehet mind a külső és középfül szerkezetére, mind a mastoid folyamat posztoperatív üregére.
Az otomycosis a gyulladás lokalizációjától függően osztályozható:
- Külső otomycosis.
- Mikotikus középfülgyulladás.
- Gombás myringitis.
- A posztoperatív üreg otomycosis.
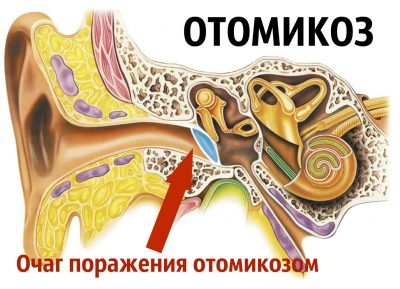
Az otomycosisnak 3 szakasza van:
- 1. Háborítók, amikor viszketés és érzés jelenik meg.
- 2. Akut stádium, a fül vörösségével és duzzanatával, kóros váladék felszabadulásával.
- 3. Krónikus stádium, amikor a gyulladás tünetei csökkennek, a lefolyás lassúvá válik, az exacerbációkkal járó javulási időszakok váltakoznak.
Külső otomycosis esetén kezdetben a hallójárat enyhe duzzanata jelentkezik, viszketés és füldugulás jelentkezik. Ha megpróbálja megtisztítani a fülét a hallás helyreállítása érdekében, akkor a bőre megsérül. A külső fül bőrének hiperémiája és duzzanata alakul ki, megjelenik a hallójáratból származó váladék, amelynek száma fokozatosan növekszik. Mindezt súlyos fájdalom kíséri, amely nyeléssel és borotválkozással fokozódik.
A mycoticus középfülgyulladás intenzív fájdalommal és bőséges váladék a fülből, jelentős halláskárosodás, fokozott zaj és torlódás a fülben, visszatérő fejfájás.
A gombás myringitist csak a halláscsökkenés kíséri, mivel a gombás fertőzésnek a hallójárat bőréről a dobhártyára való átvitele miatt az utóbbi mobilitása romlik.

A posztoperatív üreg otomycosisát figyelik meg, ha egy személy radikális mastoidectomián esett át. Ezzel a patológiával növekedés következik be, és ebben a fülből származó váladék mennyisége élesen megnő.
Otomycosis kezelés
Az otomycosis terápiája a gombaellenes szerek használatán alapul gyógyszerek... A műtét után a középfül, a külső hallójárat vagy az üreg helyi mosását végzik gombaellenes szerek miután a füle megtisztult a hámozott hámtól, fülzsírés a gomba micéliuma.

Írjon fel vitaminokat, helyreállító gyógyszereket és antihisztaminokat.
Mastoiditis: tünetek és kezelés
A gyulladásos folyamatot, amely befolyásolja a halánték csont mastoid folyamatát, amely fertőzés következtében alakul ki, mastoiditisnek nevezik, és az akut középfülgyulladás szövődménye.
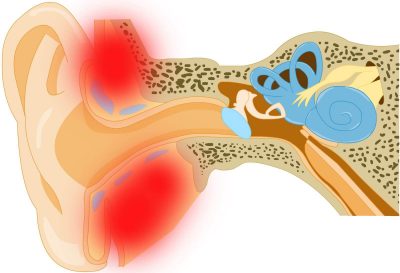
A fejlődés miatt a mastoiditis több típusát különböztetik meg:
- Elsődleges vagy másodlagos.
- Otogén, hematogén és traumatikus.
A klinikai megnyilvánulások szerint tipikus és atipikus formákat különböztetünk meg.
A mastoiditis tünetei 1-2 héttel az otitis media megjelenése után jelentkeznek. A klinikai megnyilvánulások a beteg általános állapotának romlásával, a hőmérséklet lázas értékekre való emelkedésével, mérgezéssel, fejfájással és alvászavarokkal kezdődnek. A beteg panaszkodik a fülben fellépő zajra, fájdalmasságra, intenzív fájdalomra a fül mögött, a pulzáció érzésére a mastoid folyamatban. Sugárzik a temporális és parietális régiókba, a pályára és a felső állkapocsba. Mindehhez a fülből származó kifejezett szaporodás társul.
A mastoiditis kezelése antibiotikumok használatán alapul széleskörű akciók, antihisztaminok és gyulladáscsökkentők, a méregtelenítés végrehajtása. Ha a mastoiditis oka otogén, fertőtlenítő műveletet írnak elő.
Megelőző intézkedések
A fülbetegségek megelőzése felnőtteknél egyszerű, és magában foglalja a fül- és személyi higiéniát.
De fontos figyelni a megelőzés néhány szempontjára:
- 1. Nagy hangerőjű környezetben viseljen füldugót vagy hangszigetelt fejhallgatót.
- 2. Ha nedves vagy hideg időben ki kell mennie a szabadba, feltétlenül viseljen sapkát vagy csuklyát.
- 3. A hallójárat kialakulásának és károsodásának elkerülése érdekében a fül tisztítását a lehető legpontosabban kell elvégezni.
- 4. Nem szabad megfeledkeznünk az orvosi intézmény rendszeres látogatásáról a fülüreg vizsgálatához.
A hallási betegségek gyakoriak Mindennapi élet, de a megelőző intézkedések betartásával csökkenthető azok előfordulásának kockázata. És a tünetek ismerete lehetséges patológiák lehetővé teszi a jogsértések észlelését a korai szakaszban a kezelés gyors megkezdéséhez.
A belső fül betegségei a hallószervek leggyakoribb patológiái. Minden betegség belső rendszer a hallásnak hasonló tünetei vannak, és ezek legsúlyosabb szövődménye az abszolút halláskárosodás megszerzése.
Annak érdekében, hogy megakadályozzuk az események ilyen szomorú fordulatát, tudni kell, hogy ezeknek a betegségeknek milyen tünetei vannak, mi az oka, és milyen módszerekkel lehet a leggyorsabban és leghatékonyabban gyógyítani a belső fül patológiáit. Mindezeket a kérdéseket részletesen megvizsgáljuk a cikkben.
A belső fül betegségei nagyon súlyos következményekkel: a teljes süketség egy ilyen. Ha a belső fül helyéről beszélünk, akkor a legvégén van hallási rendszer- ez a véglete belső osztály... Rendkívül bonyolult és bonyolult szerkezete miatt a belső fület néha labirintusnak is nevezik. Tekintsük azokat a patológiákat, amelyek leggyakrabban a belső fülre hatnak.
Belső középfülgyulladás (labirintitisz)
Ez a betegség leggyakrabban a belső fület érinti. A labirintitisz olyan gyulladás, amely a kórokozó mikrobáknak a hallószervek mélyére való behatolásából ered. Ennek az állapotnak a gyakori oka a középfül középfülgyulladása.

Belső középfülgyulladás
Néha a behatolás következtében egy nagy szám mikrobák, és teljes hiánya kezelés során kiterjedt gennyes fertőzés alakul ki a belső középfülgyulladás miatt. Ez a fertőzés akár az agyhártya gyulladásához, az úgynevezett agyhártyagyulladáshoz is vezethet. Ez a betegség gyakran a teljes süketség okává válik, különösen akkor, ha gyermekkorban fordul elő.
Labirinthitis is előfordulhat miatt mechanikai sérülés vagy sérülés. Például egy nő véletlenül beleüthet egy hajtűt a fülébe, ami fertőzést okozhat. És a gyerekek gyakran idegen testet helyeznek a fülükbe, ami gyulladásos folyamatot is okoz.
Tovább videó belső fülgyulladás:
Az orvosok a betegség két típusát különböztetik meg:
- korlátozott;
- kiömlött.
Korlátozott labyrinthitis esetén a fertőzés nem lép túl a belső fülön, de amikor kiömlik, lefedi a belső hallószerv minden "zugát", és gyakran teljes süketséghez vezet. Ezenkívül a labirintitis savós és gennyes.
A betegség savós típusa enyhébb jellegű, és ritkán súlyos szövődményekkel jár. De a gennyes változat a baktériumok szaporodásához vezet a belső fülben és gyulladásos folyamathoz. Ez az elfolyás teljesen elpusztíthatja a hallóreceptorokat és a fülkagylót, amely felelős a hallási észlelés érzékenységéért.
De, ebben a cikkben le van írva.
Milyen okok miatt viszket és fáj a fül belül, és milyen eszközöket kell először használni
Meniere -betegség
Ebben az esetben a belső fül károsodása a mozgások és az egyensúly koordinációjához vezet. Ezenkívül a Meniere -betegség gyakori szédüléshez és hallási problémákhoz vezet. A betegség közvetlen oka az, hogy a vestibularis készülék endolimfatikus csatornájából származó folyadék belép a belső fülbe.
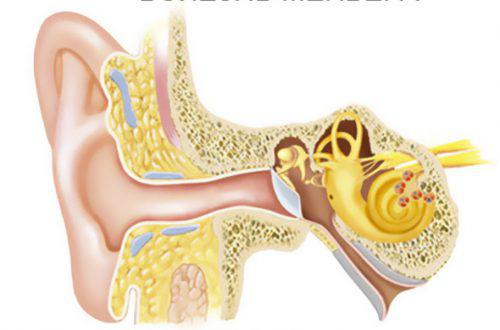
Meniere -betegség
A Meniere -betegség gyakran előfordul a középfül gyulladásos fertőzéseiben szenvedő embereknél, különböző súlyosságú fejsérülések után. Felső fertőzések légutak néha ez a betegség is kialakulhat. A következő tényezők provokálják a Meniere -betegséget:
- az aszpirin hosszú távú alkalmazása;
- dohányzó;
- gyakori használat alkohol.
A kávé és a sós ételek túlzott fogyasztása is provokálhatja a betegség kialakulását.
Traumás elváltozások
Ebben az esetben a belső fül patológiái különböző mechanikai jellegű deformációkkal járnak, beleértve:

Veleszületett fejletlenség
Ez a fajta patológia gyermekkor óta jelen van az emberekben. A hallási észlelés teljes vagy részleges lehetetlenségéhez vezet. Néha az időben történő orvosi beavatkozás képes kiküszöbölni a hallást zavaró problémát, néha pedig nem. Ha például a fülkagyló nem fejlődött ki a fülben, vagy Corti szerve hiányzik, a hallás nem állítható helyre.
Neoplazmák
Ezek a formációk magukban foglalják a daganatokat (beleértve az onkológiai), a hámszövet növekedését, a polipokat. 
Cochleáris ideggyulladás
Egyszerűen fogalmazva, ez halláskárosodás, amely a belső hallószervek valamilyen betegsége következtében jelentkezett. A betegség oka ebben az esetben megérintette a hallóideget vagy receptorokat, és ezért csökkent a hallási észlelés.
Otosclerosis
Ez a betegség kóros szaporodáshoz vezet csontszövet a belső fülben, ami a hallószervek teljes elzáródásához, és ennek következtében süketséghez vezet.
Ha ennek eredményeként fertőző betegség(beleértve a hideg természetűeket is) mikrobák léptek be vesztibuláris készülék, a személy észrevehető koordinációs problémákat tapasztal. 
Az ilyen típusú patológiát gyakori szédülés jellemzi, és a járás megdöbbentővé válik.
Okoz
Milyen tényezők provokálják a belső fül patológiáinak kialakulását.
Születési rendellenességek. Lehet:
- koraszülés;
- rossz öröklődés;
- a magzat fejletlensége;
- okozott mérgezés rossz szokások anya.
A születési trauma a veleszületett patológiáknak is betudható.
Néha a craniocerebrális sérülések provokálják a belső fül betegségeinek kialakulását. Idegen test a hallójáratban ragadt gyulladást is okozhat. Ez gyakrabban fordul elő gyermekeknél.
Fertőző betegségek- a belső fül leggyakoribb patológiáit kiváltó tényező. A közönséges középfülgyulladás és megfázás mellett vírusos és bakteriális fertőzések, tífusz, mastoiditisz, tuberkulózis, agyhártyagyulladás és egyéb betegségek is ebbe a kategóriába sorolhatók. 
Hangos zaj... Az erős akusztikai expozíció labirintus -patológiákat is okozhat. Ennek a hatásnak köszönhetően a hallóreceptorok gyorsan elhasználódnak.
A fentieken kívül a fülbetegségek előfordulását befolyásolják a neurológiai patológiák, és az érbetegségek, ill nyaki osteochondrosis, sőt az élet állandó stresszes állapotban.
Tünetek
Tudja meg, milyen jelek rejlenek a belső fül betegségeiben
Belső középfülgyulladás esetén a betegek gyakran szédülésre panaszkodnak, néha fülfájdalmuk, zajuk is van. A labirintusgyulladás gyakran egyensúlyhiányhoz vezet. Ezenkívül a hallásérzékelés szintjének csökkenését is gyakran kíséri ez a betegség. A tünetek akkor nyilvánulnak meg leginkább, ha valaki élesen rázza a fejét.
Egyéb tünetek
Fájdalom jelenhet meg a halántékon, a fej hátsó részébe, vagy a fej felénél, ahol a templom található.
Általános gyengeség és súlyos rossz közérzet is jellemző ezekre a betegségekre. 
Gyakori szédülés, valamint a mozgások koordinációjának zavara. Néha a szédülés hányingert is okozhat hányással.
A magas láz a belső fülproblémák lehetséges, de nem kötelező jele.
Zaj hallatszik a fülekben, észrevehető a hallásérzékelés szintjének általános csökkenése.
Fertőzési utak és diagnosztika
A kóros mikrobák három módon jutnak be a belső fülbe:
- Otogén - a középfülből.
- Meningogén - a koponyaűri térből. És fertőzés is előfordulhat a gyulladt agyhártya miatt.
- Hematogén - a vér útján.
A pontos diagnózis érdekében a következő típusú vizsgálatokat kell elvégezni:
Kezelés
Pontosan megtudjuk, hogyan kell kezelni a belső fül betegségeit.
Először is meg kell jegyezni, hogy ebben az esetben sajnos nem minden betegség gyógyítható. Ha például a hallóreceptorok elhalnak, vagy a Corti -szerv meggyógyul, egyáltalán nincs mód a hallás helyreállítására. Súlyos esetekben a hallókészülékek néha megmentenek.
Hagyományos kezelések
Drog terápia
Speciális készítmények segítségével a gyulladás tünetei megszűnnek, és a mérgezés tünetei is megszűnnek. 
A belső fül számos patológiájának kezelésére szükség van a neurológiai folyamatok gyógyszereket stimuláló szerekre, valamint érrendszer... A specifikus kezelést mindig az orvos írja fel az eredmények alapján. előzetes diagnosztikaés alapos vizsgálat.
Műtéti beavatkozás
Ennek a fajtának egészségügyi ellátás akkor folyamodnak, amikor szükség van a suppuration tüneteinek kiküszöbölésére: ki kell nyitni a belső fülét, elvégezni annak higiéniáját, tisztítását. Továbbá, néha sebészet a deformált szervek helyreállítása vagy az implantátumok behelyezése céljából történik.
Fizioterápiás módszerek
Ezek az eljárások elősegítik a sérült szövetek helyreállítását és elősegítik azok gyógyulását. A legjobb hatás eljárásokat biztosítanak, ha ezeket kombinálják a gyógyszereknek a hallójáratba történő bevezetésével.
A fentieken kívül jelentős előnyökkel járhat speciális gyakorlatok amelynek célja az egyensúly helyreállítása, valamint a különböző légzési technikák.
De hogyan történik a fülben lévő dugó kezelése hidrogén -peroxiddal, és mennyire hatékony, ebben van leírva
De hogyan kell megfelelően eltemetni a Candibiotic -ot a fülben, és mennyire hatékony, ez segít megérteni
Megelőzés
Milyen intézkedéseket lehet tenni a belső fül problémáinak elkerülése érdekében?
A legjobb intézkedés a belső hallószervi problémák megelőzésére, ha a középső és a külső fül minden betegségét időben kezelik. Ha nincs közelebb elhelyezkedő szervek betegsége, akkor a fertőzés nem hatol be a belső fülbe.
Nál nél jó egészség nincs megfázás súlyos szövődményekhez vezethet. 
A megfelelő táplálkozás és egészséges képélet - kötelező jelek jó egészség... A legjobb leszokni a dohányzásról; a gyakori alkoholfogyasztás szintén súlyosan gyengíti a szervezetet.
A belső fül betegségeinek megelőzése érdekében fontos az úgynevezett hallási higiénia betartása is. Ez azt jelenti, hogy kerülni kell a hangos zenét, a különböző éles hangos hangokat.
Megvizsgáltuk a belső fül betegségeit. Mindezen patológiák fő veszélye az, hogy teljes süketséghez vezethetnek. Ezért fontos, hogy ne kezdje el a hallószervekkel kapcsolatos problémák kezelését: minden fertőző és gyulladásos folyamatot időben le kell állítani, hogy a mikrobák ne hatoljanak be a távoli sarkokba - a belső fülbe. Különös figyelmet kell fordítani a fülproblémák tüneteire: fájdalomra, váladékra a fülcsatornából és torlódásra. Az orvoshoz történő időben történő látogatás segít elkerülni a hallószervi problémákat és megőrzi a hallás képességét.
Al-Harizi
A belső fülben található a két legfontosabb elemző - a vestibularis és az auditív - receptora. Függetlenül a belső fülbetegség jellegétől, a bevonás kóros folyamat ezen receptorok vestibularis és cochleáris tünetei kísérik, amelyek meglehetősen
hatékonyan rögzíthető különféle szubjektív és objektív módszerek segítségével. A cochleovestibularis rendellenességek a hallási és a vestibularis funkciók megközelítőleg azonos károsodásával nyilvánulhatnak meg, vagy szétválaszthatók, ha a füllabirintus két fő funkciójának egyikének megsértése érvényesül. A perifériás labirintus rendellenességeinek gyulladásos és nem gyulladásos felosztása is elfogadott.
5.5.1. Labirintitis
Labirintus - a belső fül gyulladása, amelyben bizonyos fokig a vestibularis és a cochleáris receptorok elváltozása van.
A kóros folyamat jellegétől függően, amelynek szövődménye a labirintitis volt, a következő formákat különböztetjük meg: timpanogén, meningogén, hematogén és traumatikus.
A gyulladásos folyamat elterjedtsége (hossza) szerint a belső fülben differenciálódnak korlátozott és diffúz labirinthitis. Súlyosság szerint klinikai megnyilvánulások labirintus történik akut vagy krónikus az utóbbi lehet explicit vagy látens.
Végül a patomorfológiai jelek szerint, amelyek általában korrelálnak a betegség klinikai megnyilvánulásaival, megkülönböztetik savós, gennyes és nekrotikus labyrinthitis alakul ki.
Gyakorlatában az orvos leggyakrabban találkozik timpanogén korlátozott savós labyrinthitis, krónikus vagy ritkábban szövődményként alakul ki akut gyulladás a középfülben. A labirintitisz egyéb formái között traumatikus és nagyon ritkán hematogén és meningogén.
Az otogén labirinthitis kórokozói lehetnek a polimorf flóra minden típusa, amely középfülben, középfülgyulladásban található. A gyulladásos folyamat terjedése a középfülről a belső fülre a cochleáris ablak vagy az előszoba ablakának hártyás képződményein keresztül történhet (5.48. Ábra). Köztudott, hogy krónikus gennyes mezotympanitiszben a belső fül mindkét receptorának funkcionális érzékenysége fokozatosan romlik, szenzoros halláskárosodás jelentkezik, először magas frekvenciákon, és rögzítik a labirintus funkció gátlásának elemeit. Ez a gyulladásos mérgezés terjedésével magyarázható.
Rizs. 5.48. A fertőzés útjai a középfültől a labirintusig
a dobhártya nyálkahártyájának kationja a belső fül folyadékában és a neuroepithelialis sejtek bevonása a kóros folyamatba. Bár ez a betegség gyulladásos jellegű, nem nevezik labirintusgyulladás -nasológiának. Akut gennyes középfülgyulladásban ugyanazok a folyamatok játszódhatnak le az akut változatban sokkal gyorsabban és nehezebben, labirintust okozva. Az akut gennyes középfülgyulladás hajlamosító tényezője a dobüreg ürítésének nehézsége és a nyomás növekedése. A gennyes váladék hatására a szalagok gyűrűs szalagja és a cochleáris ablak másodlagos membránja megduzzad, és áteresztővé válik a belső fülbe diffundáló bakteriális toxinok számára. A belső fülben savós gyulladás alakul ki és halad előre. Bizonyos esetekben a savós-fibrinos gyulladás kialakulása a labirintuson belüli nyomás növekedéséhez vezethet. Emiatt az ablakok (gyakrabban - a cochlea ablakai) membránja belülről megszakad, és a középfülből származó fertőzés behatol a belsőbe, aminek következtében gennyes labirintus alakul ki. Gyors lefolyásával a hártyás labirintus gyorsan elpusztul, és a belső fül minden neuroepithelialis képződménye elpusztul.
Szuvasodással vagy cholesteatomával járó, krónikus gennyes középfülgyulladásban új kóros állapotok lépnek fel, különösen a kialakulás fistulák a labirintus csontkapszulájában - gyakrabban a vízszintes félköríves csatorna ampullájának falában. Itt van egy gyulladás
ny karios folyamat fistula formájában eléri a félköríves csatorna endostealis rétegét, az endosteum megduzzad, sejtszűrődés következik be benne, granulátumok alakulnak ki, amelyek fokozatosan sűrűsödnek és hegszövetké alakulnak, amelyek lezárják a kialakult fistulát. A védő granuláló hengernek köszönhetően a labirintusgyulladás hosszú ideig korlátozott karakterű. A krónikus középfülgyulladás előrehaladtával a gyulladás áthalad a labirintus csontkapszulájából a hártyás labirintusba, és diffúz gennyes labirintus alakul ki.
Meningogén (liquorogén) labirintitis sokkal ritkábban fordul elő timpanogén, és a gyulladásos folyamat terjedésével fejlődik ki az agyhártyából járvány, influenza, tuberkulózis, skarlát, kanyaró, tífuszos agyhártyagyulladás esetén. A belső fülben a fertőzés a belső hallójáraton, az előcsarnokon és a cochlea vízvezetéken keresztül jut be. Meg kell jegyezni, hogy a kóros folyamat terjedése a koponyaüregből a labirintusba nemcsak akkor figyelhető meg, ha súlyos lefolyású agyhártyagyulladás, de enyhe formáiban is. Ebben az esetben gyakran mindkét fül egyszerre érintett, a gyermekeknél kialakuló süketség az egyik oka a szerzett süketségnek.
Hematogén labirintitis oka lehet a fertőzésnek a belső fülbe történő bevezetése általános fertőző betegségek esetén, anélkül, hogy az agyhártya károsodásának jelei lennének, például mumpsz, szifilisz esetén.
Traumás labirintitis akkor alakul ki, ha a belső fül megsérül a dobhártyán és a középfülön keresztül, például ha véletlenül dróttal, hajtűvel vagy más idegen testtel megsérül. A traumás labirintitisz oka lehet súlyos kraniocerebrális traumák közvetett károsodása is, amelyet a koponya alapjának törése kísér. Ebben az esetben a törésvonal áthalad a halántékcsont piramisán, amelynek törése hosszirányú vagy keresztirányú. A traumás labirinthitis klinikai képével kapcsolatos további részletekért lásd a "fül trauma" című részt.
A klinikai kép. Az otogén labyrinthitis klinikai megnyilvánulásai a hallás- és vestibularis funkciók károsodásának tünetei. Bizonyos esetekben elváltozás is kialakul. arcidegés a kísérő köztes és nagyobb köves idegeket.
A labirinthitis tüneteinek súlyossága attól függ, hogy a fertőzés milyen gyorsan terjed a belső fülben. A labirintus zavarai kezdetben az irritáció tüneteiben nyilvánulnak meg, amelyeket néhány óra múlva az elnyomás jelei váltanak fel, majd a labirintus funkciók elvesztése. A labirintus receptorok irritációja (irritációja) enyhe lehet és nem tart sokáig. Szubjektíven az irritáció szédülésben, hányingerben, hányásban és egyensúlyzavarban nyilvánul meg. Ezek a tünetek kifejezettebbek a fej mozdulataival, bizonyos helyzetével, a fül különböző manipulációival.
Szédülés a környező tárgyak vagy saját test nem létező elmozdulásának vagy elfordulásának illuzórikus érzését jelenti. Általánosan elfogadott, hogy a szédülés az irritáció tünete vagy a hang szimmetriájának megsértése. vesztibuláris elemző; ennek az érzésnek a megvalósulása az agykéregben következik be, és a vestibuloszenzoros reakció megnyilvánulásának tekinthető. A labirintust az jellemzi szisztémás szédülés, ami a körülötte lévő, általában egy síkban lévő tárgyak körüli forgás illuzórikus érzésében fejeződik ki, vagy magának a betegnek a forgásában. Nem szisztémás szédülés instabilitás és bizonytalanság érzéseként nyilvánul meg járás közben, úgy tűnik, leesik, elesik. Gyakrabban megfigyelhető a vestibularis elemző központi részeinek károsodásával vagy a vérnyomás csökkenésével. A labyrinthitisben a szédülés időtartama néhány másodperctől vagy perctől több óráig terjedhet, krónikus labyrinthitis esetén pedig paroxizmális és több napig is eltarthat.
Amikor az egyik labirintus irritált vagy elnyomott, a jobb és a bal fül vesztibuláris receptoraiból érkező impulzusok áramlásának egyensúlya megzavarodik - kialakul a labirintusok aszimmetriája. Ennek az aszimmetriának az egyik objektív megnyilvánulása az spontán labirintusos nystagmus, amely vizuálisan vagy elektronystagmogramon megfigyelhető. A labirintitiszsel járó spontán nystagmus általában sekély vagy mérsékelten széles, vízszintes vagy vízszintes-forgó, gyakrabban I. vagy II. A betegség folyamán spontán nystagmus irányt változtat: a betegség kezdetén, amikor a vestibularis receptorok irritálódnak, a nystagmus a fájó fül felé irányul (irritáció nystagmusa). Mivel a beteg depressziós, a labirintus
hogy az impulzusok áramlásának csökkenésével és az egészséges fülből érkező impulzusok túlsúlyával együtt megváltozik a spontán nystagmus iránya - ez már az egészséges oldal felé irányul (pusztulás vagy elnyomás nystagmusa).
A tekintet rögzítése általában csökkenti a nystagmus reakció súlyosságát. Ezért bizonyos esetekben az elsötétített szobában végzett elektronystagmográfia (látásmegvonás) lehetővé teszi a spontán nystagmus észlelését, amelyet a tekintet rögzítésének jelenlétében nem észlelnek. Ebben az esetben arról beszélünk rejtett spontán nystagmus, amelynek jelenléte is jelzi a belső fül részvételét a kóros folyamatban.
A labirintus aszimmetria megnyilvánulása a belső fül károsodása esetén a tónusos reakciók és az indikatív tesztek jellegének megváltozása is. A Fischer-Vodak teszt, az ujj-orr és az ujj-tesztek végrehajtásakor a kéz elhajlásának harmonikus reakciója és a két kézzel történő kihagyás figyelhető meg a nystagmus lassú összetevője felé. A statikus és dinamikus egyensúly működésének vizsgálata szintén feltárja zavarukat különböző mértékben kifejezve, miközben a szervezet eltér a nystagmus lassú összetevője felé. A labirintus ataxia jellegzetes jele a test eltérésének irányának megváltozása, amikor a fejet oldalra fordítják. Például, ha a beteg önkéntelenül balra tér el, akkor a fej jobbra fordításával előre fog térni, a kisagy vereségével az eltérés iránya nem változik.
A látens vestibularis rendellenességek diagnosztizálásában fontos szerepet játszik a látens spontán nystagmus azonosítása, a diagnózist a kísérleti vestibularis tesztek eredményei igazolják.
A kalóriavizsgálat a rotációs teszttel ellentétben kíméletesebb, még ágyban fekvő betegnél is elvégezhető. Fontos előnye, hogy külön -külön információt szerezhet az egyes labirintusok ingerlékenységéről. A kalória -ingerlékenység hiánya mély pusztító változásokat jelez a belső fül receptoraiban vagy funkciójuk teljes elvesztését.
A labirintusos rendellenességek diagnosztizálásában fontos szerepet játszik fistula (prés) teszt. Ha a félköríves csatorna fistulát (fistulát) tartalmaz, a tünetet könnyen okozhatja a növekedés, ill.
a légnyomás csökkenése a külső hallójáratban, vagy óvatosan megérintve a hagymás szondát az állítólagos fistula helyéhez a dobüreg középső falán. A beteget figyelmeztetni kell a vizsgálat során fellépő esetleges hirtelen szédülésre. A fistuláris tünet az úgynevezett pressor nystagmusban, szédülésben vagy a "lökés" sajátos érzésében nyilvánul meg, bizonyos esetekben hányinger, hányás. Leggyakrabban a fisztula a vízszintes félköríves csatorna falában lokalizálódik, ezért az ewaldi törvény szerint a nystagmus a külső hallójáratban a levegő megvastagodásával a fájó fül felé irányul, ritkán - az ellenkező irányba. Nem szabad megfeledkezni arról, hogy a fistuláris tünetet nem mindig észlelik még fistula jelenléte esetén sem, mivel az endosteum oldaláról gyakran granulációs tengely, vagy a periosteum oldaláról granulációk és cholesteatoma borítja.
A vegetatív reakciók hányinger, hányás, izzadás, a bőr és a nyálkahártyák sápadtsága vagy hiperémiája, tachycardia vagy bradycardia, kellemetlen érzés a szívben jelentkeznek. Minden kísérleti tesztet heves vegetatív reakciók kísérnek a beteg fül vizsgálatában.
A labirinthitisben fellépő cochleáris rendellenességek halláskárosodásban és fülzúgásban nyilvánulnak meg. A savós labirintitisznél a halláskárosodás vegyes típusú, elsősorban a hangérzékelő készülék károsodásával. A gennyes folyamat kezelése a középfülben pozitív hatással van a betegség lefolyására, javul a hallási és a vesztibuláris funkció. Néha süketség fordul elő, különösen a labyrinthitis gennyes és nekrotikus formái esetén. A hallási zavarok dinamikája segít tisztázni a gyulladást a belső fülben. Ha nincs süketség, és a hallás 3-4 nap múlva javul, akkor a labirintus gyulladása savós, de ha a süketség beindul, és a hallás nem áll helyre, akkor gennyes. A beteg fül oldalán lévő vesztibuláris receptorok irritációja prognosztikailag kedvezőbb.
A fülben fellépő zaj gyakran magas frekvenciájú, néha a fej elfordításakor nő.
Az arcideg tünetei (parézis vagy akár bénulás) a gyulladás elterjedésével járnak az ideg törzsén, amely az előcsarnok és a belső fül kagylója között húzódik, míg a gyulladás az arcidegre terjedhet. oldalról legyen
a labirintus és a középfül is. Az idegparézis perifériásan jelentkezik.
Az akut labirintitisz akár 2-3 hétig is eltart, ezt követően a gyógyulás bekövetkezik, vagy a betegség látens lefolyású, és sok éven át folytatódik, megfosztva az embert a munkaképességtől. A labirintus gyulladását, különösen annak gennyes vagy nekrotikus formáit, bonyolíthatja az, hogy a fertőzés előre elkészített utakon (belső hallójárat, előcsarnok és cochleáris vízvezetékek) a koponyaüregbe terjed, majd életveszélyes koponyaűri szövődmények alakulnak ki.
A belső fül receptorainak halála esetén fokozatosan bekövetkezik az alkalmazkodás, és helyreáll az egyensúly funkció a második labirintus és a központi vesztibuláris mechanizmusok, valamint a vizuális és hallási elemzők, a proprioceptív és a tapintási érzékenység miatt. Az egyensúly funkció helyreállítása teljesebb és gyorsabban fejlődik ezen érzékszervi rendszerek biztonságával. Különösen fiatal korban az alkalmazkodási folyamatok tökéletesebbek. A csigafunkció általában nem áll vissza, azaz egy személy elveszíti hallását a fájó fülben.
Megkülönböztető diagnózis. A vestibularis funkció károsodásának, a hallásnak és az arcideg károsodásának tünetei más betegségekben is előfordulhatnak, amelyekkel szükség van a labyrinthitis megkülönböztetésére. Ez a hátsó koponya fossa arachnoiditis, a kisagy tályogja vagy daganata, a VIII -as agyideg neuroma, a vérnyomás változása. Az otogén arachnoiditis és a kisagytályog nemcsak a klinikai megnyilvánulásokban, hanem a fejlődési mechanizmusban is hasonló a labyrinthitishez - előfordulásuk leggyakrabban a fertőzés érintkezési útján jelentkezik, amely a középfül üregeiből a hátsó koponya fossa -ba vezet.
Otogén arachnoiditis az agyhártya korlátozott gyulladása, amely túlnyomórészt részt vesz az arachnoid folyamatában az agy alján a hátsó koponya fossa vagy a kisagyi szög területén.
A betegség fokozatosan fejlődik, gyakran megfigyelhető a subfebrile hőmérséklet; a perifériás vérben a képlet balra tolódása figyelhető meg. Amikor a folyamat a beteg oldalon a kisagyi szög régiójában lokalizálódik, csökken az orrnyálkahártya érzékenysége, a szaruhártya reflexének gyengülése vagy elvesztése, a perifériás arcideg károsodása.
milyen típusú. Ha a gyulladás a koponya hátsó fossa -ban lokalizálódik, akkor gyakran az abducens (VI), az arc (VII), a lingopharyngealis (IX), a vagus (X) és a kiegészítő (XI) idegek működési zavara van, ami labirintitis esetén nem fordul elő . Az arachnoiditist az IV kamra középső apertúrájának tapadásának lezárása kísérheti (lyuk Magendie) és a IV kamra oldalnyílása (Lyushka lyuk), ugyanakkor a betegség folyamán inkább az agyi, mint a labirintus tünetei dominálnak. Különösen aggódik fejfájás az occipitalis régióban a nyak besugárzásával, a szédülés támadása során a fej kényszerhelyzetét figyelik meg, amelynek változása során sápadt arc, izzadás, pulzusszám -változás, légzés fordulhat elő.
Cerebellaris tályog gyakrabban alakul ki a szigmoid sinus trombózisával és ezen a területen extraduralis tályoggal; a labirintusgyulladással együtt kialakulhat. A tályogot és a daganatot lokális fejfájás jellemzi, amelyet a helyének megfelelően vetítenek; az izomtónus megsértése a tályog oldalán. A spontán nystagmus tályoggal vagy kisagytumorral, ellentétben a labirintusos nystagmussal, durván terjed, néha mérsékelten terjed, intenzitása fokozatosan növekszik, míg labirintussal iránya megváltozik, és 3-4 hét után teljesen eltűnik a jelenségek miatt kártérítésről. Ezenkívül egyértelmű különbség derül ki az indikatív vizsgálatok elvégzésekor: a kisagy tályogjával (daganatával) rendelkező beteg nem kap ujjat a vizsgáló ujjába, de hiányzik a kéz a fájó oldalon az elváltozás felé; ujj-orr teszttel a beteg ezzel a kézzel sem tud bejutni az orra hegyébe. A beteg nem végezhet térd -calcaneal tesztet az érintett oldalon - általában a sarok, alig érve a térdet, elsöprő mozdulatokat végez, és lecsúszik az alsó lábszárról. A kisagy tályogja (daganata) esetén a beteg Romberg -helyzetben sem tudja fenntartani az egyensúlyt, eltérve a lézió irányába, míg a fej elforgatása nem változtatja meg az esés irányát. Végül, tályog (daganat) esetén a páciens nem képes járó lépést végrehajtani az elváltozás felé.
A vestibularis cochleáris (VIII) ideg neuroma klinikai lefolyása során három szakaszt különböztetünk meg: I - fül-, II - otoneurológiai, III - neurológiai (terminális). V kezdeti szakasz neuroma, csökken a hallás, amely nagyon lassan nő, és panaszokkal jár a zaj a fülben, ami néha
megelőzi a halláskárosodást, és hasonlít a forrásra, zümmögésre, sípra, csengésre stb. A szédülés ebben a szakaszban ritkán figyelhető meg, és enyhe, ami a VIII. Ideg vestibularis szálainak lassú növekedésével és fokozatos összenyomódásával magyarázható. Azonban ebben a szakaszban a kalória teszt gyakran feltárja a vestibularis receptorok ingerlékenységének csökkenését.
A II. Stádiumban neurológiai tünetek társulnak a hallás és a vestibularis funkció károsodásához: fejfájás, gyakrabban lokalizálva a nyakszirtben, csökkent orrnyálkahártya -érzékenység és csökkent szaruhártya -reflex az érintett oldalon, ízületi zavar a nyelv elülső 2/3 -án , az arcideg perifériás parézise ...
V megkülönböztető diagnózis A CT és MRI vizsgálatok szintén kritikusak.
Kezelés labirinthitis általában összetett. Konzervatív kezelés magában foglalja az antibakteriális és dehidrációs terápiát, amelynek célja a savós gyulladás gennyesre való átmenetének megakadályozása és az otogén koponyaűri szövődmények kialakulása. Széles spektrumú antibiotikumokat használnak, kivéve az ototoxikusokat. A dehidratációs terápia diétából, diuretikumok, kortikoszteroid gyógyszerek használatából, hipertóniás oldatok bevezetéséből áll. Az étrend előírja, hogy a folyadékbevitelt napi 1 literre, a nátrium -kloridot napi 0,5 g -ra kell korlátozni. A vizelethajtók közül a fonuritot kálium -klorid egyidejű alkalmazásával ajánlják, mivel a fonurit nemcsak a nátrium, hanem a kálium kiválasztását is elősegíti a szervezetből. A hipertóniás oldatok közül a legelterjedtebbek 20-40 ml 40% -os glükózoldat, 10 ml 10% kalcium-klorid oldat intravénás infúziói, intramuszkuláris injekciók 10 ml 25% -os magnézium -szulfát -oldat. A helyi trofikus rendellenességek normalizálása érdekében aszkorbinsavat, rutint, K, P, B6, B12, ATP, kokarboxiláz, preductal vitaminokat írnak fel. Annak érdekében, hogy megakadályozza az afferentációt a labirintusból, jelöljön ki szubkután injekciók atropin, szkopolamin, pantopon.
Akut diffúz savós vagy gennyes labirintusban, amely akut vagy súlyosbodó krónikus gennyes középfülgyulladásban szenvedő betegnél alakult ki, a gennyes fókusz megszüntetése javasolt - olyan műveletet végeznek, mint az antromastoidotomia vagy az általános üregműtét. Ezt megelőzően 6-8 napig konzervatív terápiát végeznek. Ez idő alatt granulátum
ny tengely a labirintus fistula területén, és a toxinok belső fülbe történő áramlása leáll. Ha azonban a labirintus támadás az első 4-5 napon belül nem csillapodik, a műveletet nem szabad elhalasztani.
Korlátozott labirintusgyulladással és labirintus -fistulával sebészeti beavatkozás javasolt a dobüreg kóros folyamatának kiküszöbölése érdekében. A műtét jellege a középfül állapotától függ, azonban minden esetben teljesen el kell távolítani a középfül kórosan megváltozott szöveteit, működési mikroszkóp segítségével alaposan át kell vizsgálni a vízszintes falát. félköríves csatorna, az arcideg csatornája és a dobüreg teljes középső fala. Amikor fistulát észlelnek, létrejön sebészeti kezelés: óvatosan, vizuális ellenőrzés mellett a granulátumot és a szuvas csontot eltávolítják a csatorna mentén, majd a fistulacsatornát különböző lágy szövetekkel töltik meg vagy graftpal zárják le. Az aktívabb sebészeti taktika is indokolt: krónikus középfülgyulladásban és otogén labirintitiszben szenvedő beteg felvételekor, késedelem nélkül, altatásban végzett vizsgálat után fertőtlenítő műveletet végeznek a középfülön, a fertőzés fókuszát teljesen megszüntetik, a középső fal A középfül felülvizsgálatára kerül, a fistulára periosteális lebenyt helyeznek, amelyet kívülről vesznek a seb felső sarkában.
Az intrakraniális szövődmények kialakulásával labirintitiszben szenvedő betegnél a sebészeti beavatkozást mindig késedelem nélkül hajtják végre annak érdekében, hogy fertőtlenítsék a középfül gyulladásának fókuszát.
A konzervatív kezelés és a középfül fertőtlenítő műtéte nem biztos, hogy elég hatékony a nekrotikus és néha gennyes labirintus esetén. Ilyen esetekben a labirintus részleges vagy teljes nyílása látható. Labyrintectomia magában foglalja a belső fül mindhárom részének - az előcsarnok, a félköríves csatornák és a fülkagyló - kinyitását. Ilyen műveletet jelenleg rendkívül ritkán hajtanak végre.
A labirintitis megelőzése a középfül gennyes betegségeinek időben történő diagnosztizálásából és racionális kezeléséből áll. Korlátozott labirintus kialakításával, időben történő kivitelezés műtéti beavatkozás a labirintus középfülén és fistuláján segít megőrizni a hallást és a vestibularis analizátor működését.
5.5.2. Sensorineuralis halláskárosodás
Mindig hagyja a reményt a betegek számára.
A. Paré
Széles értelemben a szenzorineurális (hangérzékelő, észlelő) halláskárosodás a hallásanalizátor különböző neuroszenzoros részeinek elváltozása - a cochleáris receptoroktól a hallókéregig.
A szenzoros neurális halláskárosodás aránya az összes hallássérült beteg körében körülbelül 3D -t tesz ki. A halláselemző károsodásának mértékétől (neuroszenzoros osztály) függően vannak csigás (receptor, perifériás), retrokochleáris (a spirál ganglion vagy a VIII ideg károsodása) és központi (szár, szubkortikális és kortikális) halláskárosodás. Gyakran megfigyelhető vegyes halláskárosodás,ha a hangvezetés és a hangérzékelés megsértése együtt jár, azok. vezetőképes és érzékszervi halláskárosodás is van. Ezekben az esetekben fontos megállapítani a halláskárosodás egyik vagy másik formájának elterjedtségét, és meghatározni az ok-okozati összefüggést közöttük.
Gyakorlati okokból az is fontos, hogy a szenzoros és halláskárosodás típusait megkülönböztessük:
hirtelen (legfeljebb 12 óra telt el a kezdet óta);
Akut (legfeljebb 1 hónap);
Krónikus (több mint 1 hónap).
Etiológia. Az érzékszervi halláskárosodás okai változatosak, de leggyakrabban ezek fertőző betegségek, keringési rendellenességek a belső fület ellátó erekben, mérgezés, gyulladás a középső és belső (labirintitisz) fülben, trauma. A szenzoros idegi hallásvesztés oka a hallásanalizátor életkorral kapcsolatos változásai, a VIII-as koponyaideg neuroma, allergia, általános szomatikus betegségek stb.
Között fertőző betegségek, amelyben halláskárosodás alakulhat ki, mindenekelőtt meg kell jegyezni, hogy vírusos fertőzések: influenza, mumpsz, kanyaró, rubeola, herpesz elváltozások. Ezt járványos cerebrospinális agyhártyagyulladás, skarlát, tífusz, szifilisz követi. Fertőző lézió esetén a változások elsősorban a belső fül és a hallóideg receptor sejtjeiben lokalizálódnak. Különböző fajták a fertőzéseket a kóros elváltozások eredetisége különbözteti meg.
A diszcirkulációs genezis szenzorneurális halláskárosodása gyakrabban kapcsolódik a vertebrobasilar rendszer ereiben a vérkeringés romlásához, mivel a cochlea az anteroinferior cerebellar arteria medencéjéből táplálkozik. a. basilaris vagy a. vertebralis. Görcs, trombusképződés vagy vérzéses stroke alakulhat ki kardiovaszkuláris patológia, anyagcserezavarok következtében, a megnövekedett vérlemezke -aggregáció és hiperkoaguláció stb.
Mérgezési elváltozás a hallóelemző a betegek mintegy 20% -ában az érzék -idegi hallásvesztés oka. A hallóanalizátort különféle károsíthatják gyógyszerek: először is ototoxikus antibiotikumok (az aminoglikozid -sorozat antibiotikumai - sztreptomicin, gentamicin, monomicin, neomicin, kanamicin, tobramicin, amikacin, netilmicin), citosztatikumok (endoxán, ciszplatin stb.), kinin és származékai, "hurok" diuretikumok (lasix, brinaldix, etanol) ,), acetilszalicilsav származékai. A hallásanalizátor károsodásának oka lehet háztartási (nikotin, alkohol) és ipari (benzin, higany, arzén stb.) mérgező anyagok... Meg kell jegyezni, hogy az ototoxikus hatás elsősorban máj- és veseműködési zavarban szenvedő betegeknél, valamint az első életévek gyermekein, valamint idős és szenilis személyeken nyilvánul meg.
Gyakran előfordul, hogy az idegrendszeri halláskárosodás akkor alakul ki, amikor gyulladásos folyamat a középfülben. Ez annak a ténynek köszönhető, hogy a középső és a belső fül anatómiai kapcsolata, a közös nyirok- és vérellátás határozza meg a labirintus megfelelő válaszát a középfül gyulladására. Átmeneti halláskárosodás fordulhat elő akut középfülgyulladással vagy a krónikus állapot súlyosbodásával a belső fül mérgezése miatt; ebben az esetben főleg a cochlea fő göndörödését érinti (az észlelés magas frekvenciái). A ragasztási folyamat, a hegek az ablakok területén bizonyos esetekben a hidrodinamika és a belső fül vérkeringésének megsértéséhez vezetnek, ami viszont a neuroepithelium funkciójának megsértéséhez vezet. Otosclerosisban neuroszenzoros rendellenességek léphetnek fel az otoscleroticus folyamatnak a belső fülbe való elterjedése és a toxikus termékek hatására a cochlea érzékeny képződményeire.
Különböző traumatikus hatások (mechanikus, acu-, vibráció, barotrauma, légzúzódás) is okozhat szenzoros idegi halláskárosodást. Mechanikai sérülés esetén a koponya tövének törése a halántékcsont piramisának repedésével fordulhat elő, míg a VIII. Koponyaideg sérült. Az intenzív zaj és vibráció hosszan tartó expozíció esetén károsíthatja a receptor sejteket, elsősorban a farkcsont fő göndörödésében. Mindkét tényező együttes hatása 2,5 -szer gyakrabban okoz káros hatást, mint önmagában a zaj vagy a rezgés.
Korral kapcsolatos halláskárosodás (presbycusis) degeneratív és atrófiás folyamatok eredményeként alakul ki a cochleában és a spirális ganglionban, a cochleáris magokban, valamint az agykéreg hallóterületén. Az életkorral összefüggő involúciós folyamatok kialakulásában fontos szerepet játszanak az erek, különösen a spirális szalagok ateroszklerotikus változásai. Az életkor változása a halláskárosodás már 30 éves korban elkezdődik, de 50 év után gyorsabban fejlődik.
A klinikai kép. A szenzoros neurális halláskárosodás esetén jellemzőek a páciens panaszai a hallásvesztésre és a különböző magasságú és intenzitású szubjektív fülzúgásra. Bizonyos esetekben ezeket a panaszokat szédülés és egyensúlyzavar kíséri. A szenzoros idegrendszeri halláskárosodás zaja általában nagyfrekvenciás (nyikorgás, síp, csengés stb.), Néha nagyon zavarja a beteget, és fő panasza lesz.
A halláskárosodás hirtelen jelentkezhet teljes egészség, prekurzorok nélkül torlódás és zaj formájában. Váratlan vagy pontosabban azonnali halláskárosodás következik be (mint például a vezetékszakadás), majd beszélnek hirtelen szenzoros idegi halláskárosodás. Általánosan elfogadott, hogy kialakulása 12 órán belül megtörténik, és vírusos fertőzéssel jár. Prognosztikailag a halláskárosodásnak ez a formája kedvezőbb, mint az akut szenzineurális halláskárosodás.
Ha a halláskárosodás legfeljebb egy hónapon belül jelentkezik, akkor a betegséget a következőnek nevezik: akut szenzoros neurális halláskárosodás. Fokozatos fejlődés jellemzi, amikor a beteg először a füldugulás érzését észleli, amely elmúlhat és megismételhető egy bizonyos ideig, mielőtt tartós halláskárosodás alakul ki. Gyakran előfordul, hogy a páciens először megjegyzi a fülzúgás megjelenését, majd a halláscsökkenés csatlakozik. Vannak még progresszív halláskárosodás, amikor a háttérben
a halláskárosodás, amely már jelen volt, számos okból kezd előrehaladni.
Nál nél krónikus formában A szenzoros neurális halláskárosodást hosszú távú, több éven át tartó halláscsökkenés jellemzi, amelyet állandó zaj kísér, fülcsengés és remissziós időszakok.
A szenzoros idegi halláscsökkenés (hirtelen, akut, krónikus) összes fenti formáját azonnal azonosítani kell a beteg korai kórházi kezelésének és teljes kezelésének céljával.
V diagnosztika a gondosan összegyűjtött anamnézis és klinikai adatok fontos szerepet játszanak a szenzoros idegrendszeri hallásvesztésben. V helyi diagnózis a hangvilla és az audiometriai kutatás módszerei vezető jelentőségűek.
A tónusküszöb-audiometriával a levegő és a csontvezetés tónusküszöbei megnőnek, párhuzamosan egymással, és nincs csont-levegő résük. A beszédfrekvenciák észlelési küszöbszintjétől (500-4000 Hz) függően különböző súlyosságú halláskárosodást határoznak meg:
Az észlelési küszöbértékek 20-40 dB-es növekedése megfelel a halláscsökkenés I. fokának;
41-55 dB -II fok;
56-70 dB - III fok;
71-90 dB - IV fokú halláskárosodás;
91 dB vagy több - gyakorlati süketség.
Jellemző a cochleáris halláskárosodás (a spirálszerv receptor sejtjeinek károsodása) a küszöbérték alatti audiometria során a hangosság gyorsuló növekedésének jelenségének kimutatása (FUNG). Hiányzik, ha a VIII -as ideg törzse sérült (retrokochleáris halláskárosodás), ami fontos a differenciáldiagnosztika szempontjából.
Kezelés szenzorineurális halláskárosodás jellemzői hirtelen, akut és krónikus formák betegségek. Hirtelen és akut szenzorineurális halláskárosodás esetén a kezelést a lehető legkorábban, az idegszövet reverzibilis változásainak időszakában kell elkezdeni. Azok a betegek, akiknél hirtelen vagy akut szenzineurális halláskárosodást diagnosztizáltak sürgős betegek, és sürgősségi kórházba kerülnek.
A kezelésnek elsősorban a betegség okainak kiküszöbölésére vagy semlegesítésére kell irányulnia. Halláskárosodással, fertőzéssel
A terápia jellege elsősorban a gyulladásos folyamatra gyakorolt hatást foglalja magában, beleértve a fertőzés forrását és útvonalait. Ebből a célból nem toxikus antibiotikumokat írnak fel: penicillin, 1 millió NE intramuszkulárisan naponta 4 alkalommal; Rulid 0,15 g szájon át naponta kétszer; vercef 0,375 g szájon át naponta kétszer.
A halláskárosodás mérgező formáinak kezelése mindenekelőtt olyan intézkedések végrehajtását foglalja magában, amelyek megakadályozzák a toxinok bevitelét és azok sürgős eltávolítását a szervezetből. Az első 3 napban reopoliglucint vagy hemodezt írnak fel, 250 ml intravénásan; a méregtelenítő és dehidrációs hatások mellett ezek a gyógyszerek olyan tulajdonságokkal rendelkeznek, hogy csökkentik a vér viszkozitását, javítják a kapilláris vérkeringést. Közvetlenül bevezetésük után 500 ml 0,9% -os nátrium -klorid -oldatot 60 mg prednizolon és 5 ml 5% -os hozzáadásával intravénásán is előírnak. C-vitamin, 4 ml szolkoseril, 50 mg kokarboxiláz, 10 ml panangin 10 napig.
Ha az akut halláscsökkenés okát nem állapítják meg, akkor leggyakrabban vaszkuláris eredetű halláscsökkenésnek tekintik. A belső fül vérellátásának javítása érdekében napi 2% trental -t írnak elő, 5 ml intravénásan csepegtetnek 250 ml sóoldatba vagy 5% -os glükózoldatba. Ugyanebből a célból Cavinton, Stugeron, Vasobral írják elő. Az agyi hemodinamika általános javítása érdekében az aminofillint, a papaverint, a dibazolt, a nikoshpan -t, a spazmolitin -t, az aprenal -t és a panmint parenterálisan alkalmazzák.
Sikeresen alkalmazzák a szteroidterápiát, amelyet szisztémásan (orálisan vagy intravénásan) és helyileg (intratimpanikus) lehet végezni. Előnyös, ha a kortikoszteroidokat a dobüregbe (dexametazon) adják be a dobüregbe (shunt) a dobhártyában vagy a hallócső katéterezése során, mivel ez lehetővé teszi a gyógyszer magas koncentrációjának elérését a perilimfában, és mellékhatás a gyógyszert, amikor felszívódik.
Az idegsejtek anyagcseréjének normalizálása érdekében a hipoxia és az ischaemia során a preductal -t (0,02 g szájon át, naponta háromszor étkezés közben), mildronátot (0,25 g kapszulában, szájon át, naponta háromszor) írják fel. A metabolikus gyógyszerek (nootropil, solcoseryl, cerebrolizin) pozitív hatással vannak anyagcsere folyamatokés az agy vérellátása, fokozza a véráramlást ischaemiás területein.
A szenzorineurális halláskárosodás kezelésének nem gyógyszeres módszerei közé tartozik a hiperbár oxigenizáció, a lézerterápia, az ingadozó áramokkal való stimulálás, a kvantum-hemoterápia, a plazmaferezis és a homeopátiás szerek.
A fülzaj, az intrameatális vagy a fül mögötti novokain (vagy lidokain) blokádok csökkentése érdekében az akupunktúra különféle módszereit alkalmazzák. A hallási rendellenességeket kísérő vestibularis tünetek enyhítésére a belső fül H-hisztamin-receptorainak antagonistáját, a Betaserc-t alkalmazzák.
5.5.3. Meniere -betegség
Bene dignoscltur - bene kurátor. Jól felismert - jól és jól kezelt.
A Meniere -betegséget három tünet jellemzi - ismétlődő szédülés, halláscsökkenés és zaj.
Ezt a tünetegyüttest 1861 -ben írta le Prosper Ménière francia orvos, és hamarosan önálló nosológiai formaként ismerték fel.
A betegség támadásait rendszerint többször megismétlik, és a hallás lassan csökken támadásról támadásra, bár ennek ellenére sokáig kielégítő maradhat. Megjegyezték, hogy a szédülés rohamai néha számos betegséget kísérnek, különösen idegrendszer, anyagcsere, belső elválasztású mirigyek, különböző patológiák középfül, trauma stb. A külső hasonlóság okot adott arra, hogy ilyen szédülést nevezzünk kifejezéssel "Meniere -szindróma". Ilyen esetekben azonban a betegségek teljesen más természetéről beszélünk, amelyekre gyakran hivatkoznak "Vestibulopathia" vagy "cochleovestibulopathia".
Etiológia A Meniere -betegség ismeretlen. Leggyakrabban előfordulásának következő okait említik: angioneurosis, vegetatív dystonia, károsodott endolymph anyagcsere és a labirintuson belüli folyadékok ion egyensúlya; vazomotoros és neurotrofikus rendellenességek; fertőzés és allergia; a táplálkozás, a vitamin- és víz -anyagcsere megsértése.
Mindezek az elméletek nem magyarázzák sem a betegség hosszú távú egyoldalúságát, sem a támadások gyakoriságát, sem tüneteiket. A feltüntetett valószínű okokkal együtt feltételezni kell más hajlamosító tényezők lehetséges jelenlétét is. Jelenleg a betegség természetét magyarázva a labirintuson belüli ödémát tekintik a betegség végső okának. A boncolás morfológiailag megerősítette a labirintus endolimfás cseppjeinek (hidropszusok) tipikus képét.
A leggyakoribb álláspont az, hogy a patológiás tünetek kialakulása a Meniere -kórban a labirintus -folyadék (endolimfa) mennyiségének növekedésével jár, ami labirintusos hipertóniához vezet. Az endolimfatikus hidrophidrátok és a labirintus hipertónia kialakulásának mechanizmusa három fő pontra csökken: az endolimf hiperprodukciója, reszorpciójának csökkenéseés a membránszerkezetek áteresztőképességének megsértése belső fül. A labirintuson belüli nyomás növekedése a stapes alapjának és a cochleáris ablak membránjának a dobüregbe való kinyúlásához vezet. Ez olyan körülményeket teremt, amelyek akadályozzák a hanghullámok vezetését a belső fül folyadékrendszerein keresztül, és megzavarják a fülkagyló, az előcsarnok és a félköríves csatornák receptor sejtjeinek trofizmusát is.
A betegséggel kapcsolatos ismert információk arra utalnak magas vérnyomás Az endolymph a Meniere -betegségben megzavarja a vestibularis receptor sejtek létfontosságú feltételeit az egyik oldalon, ami irritálja őket, és egyensúlyhiányt okoz a másik oldalon. Az ilyen irritáció egy bizonyos időszaka után a receptorokat vestibularis krízis - szédülés támadása - üríti ki. A receptorok feszültsége felszabadul.
A klinikai kép. A Meniere -betegséget a klasszikus hármas jellemzi:
A szisztémás szédülés rohamai, egyensúlyzavarral, hányingerrel, hányással és más különböző vegetatív megnyilvánulásokkal együtt
Progresszív halláskárosodás az egyik vagy mindkét fülben;
Zaj az egyik vagy mindkét fülben.
A betegek hosszú távú megfigyelésével általában a kétoldalú halláskárosodást határozzák meg Meniere-betegségben. A betegség tipikus kezdete a halló- és vestibularis funkciók egyidejű károsodásával a betegek körülbelül 1/3 -án fordul elő. Fél
a betegségben szenvedő betegek halláskárosodással kezdődnek, egyesek ellenkezőleg kezdetben vestibularis tüneteket fejlesztenek ki. A hallási és vestibularis tünetek megjelenése idővel változhat.
A Meniere -betegség legfájdalmasabb tünete a szédülés. A támadások gyakorisága eltérő lehet-hetente vagy havonta 1-2 alkalommal (gyakori), évente 1-2 alkalommal (ritka), néhány évente egyszer (epizódikus). A támadás időtartama néhány perctől több napig, de gyakrabban 2-6 óra. A rohamok a nap bármely szakában előfordulnak, de gyakrabban éjszaka vagy reggel. A provokáló pillanat lehet fizikai vagy lelki stressz. Néha a beteg néhány óra vagy akár nap múlva érzi a támadás közeledtét, de előfordulhat a teljes egészség közepette.
A támadás idején jelentkező szédülés gyakran a környező tárgyak forgásának vagy elmozdulásának érzésében nyilvánul meg; a beteg állapotának súlyosságát a roham idején nagymértékben meghatározza a vegetatív tünetek súlyossága (hányinger, hányás, fokozott izzadás, vérnyomás emelkedés vagy csökkenés stb.). Általános szabály, hogy a támadás idején a zaj a fájó fülben növekszik, torlódás és süketség érzése van. A támadás objektív jele a spontán nystagmus, amely a támadás befejezése után hamarosan eltűnik. A támadás idején az egyensúly megzavarodik, gyakran jelentősen, így a beteg nem tud talpon maradni, hajlamos vízszintes helyzetbe kerülni, gyakran csukott szemmel. A fej bármely fordulata, a testtartás megváltoztatásának kísérlete az állapot romlásához, valamint fokozott hányingerhez és hányáshoz vezet. Egy támadás után egy ideig (6-48 óra) a beteg gyengének érzi magát, csökken a teljesítménye. A remisszió időszakában, amely több hónapig vagy akár évekig tart, az állapot kielégítő marad.
Diagnosztika. A diagnózist akkor állapítják meg, ha a betegnek három jele van a betegségre: szédülés, fülzúgás és halláscsökkenés. A Meniere -kórban jelentkező cochleáris rendellenességek vezető jelentőséggel bírnak a betegség lefolyásának egyedi jellemzőinek felismerésében. Általában a Meniere -betegség halláskárosodását a „halláscsökkenés endolimfás hidropszusokban” fogalma határozza meg.
A fülzaj gyakran zavarja a beteget jóval a vestibularis rendellenességek kialakulása előtt, és főleg alacsony frekvenciájú
karakter. Először időszakosan jelenik meg, a betegség előrehaladtával állandóvá válik. A zúgás roham közben fokozódik, és nem áll meg a nyaki artéria összenyomódásától.
A betegség korai szakaszában a hallást a vezetőképes, majd a vegyes típus károsítja. Eredetileg a túlnyomórészt alacsony frekvenciák érzékelése romlik, ugyanakkor az audiometriai görbe jellegzetes lapított vagy bizonyos esetekben növekvő formájú - az alacsony és a beszédfrekvencia hallásküszöbei megnövekednek, és a magas frekvenciák észlelési küszöbei közelebb állnak a normához. Az ultrahanggal szembeni hallásérzékenység továbbra is fennáll, lateralizációja 2/3 -ban a betegeknél egyértelműen az érintett labirintus felé megy.
A Meniere -kórban a cochleáris rendellenességek egyik jellemző jellemzője "Ingadozó halláskárosodás", betegség hallásingadozásaiban nyilvánul meg. A hallásingadozások szubjektívek, és audiometriával észlelhetők. A fülzaj és a füldugulás érzése is megváltozik: a támadás előtt növekednek, a támadás során eléri a maximumot, és utána jelentősen csökken.
Különféle küszöbérték alatti tesztek nagyon korán és a betegek majdnem 100% -ában pozitív FUNG, amely a spirálszerv receptoraképződéseinek vereségét jelzi.
Labirintus hidroposz különféle megerősítette dehidratációs tesztek (glicerinnel, lasixszal, xilitollal). Az egyik ilyen gyógyszer bevezetésével a megnövekedett endolimfás nyomás csökken, ami a következő órákban a hallás javulásához vezet, amelyet audiométerrel határoznak meg. Így rögzítik a labirintus hidropszáinak tényét. A tonális audiometriát víztelenítő gyógyszer bevétele előtt végzik, és 2-3 óra múlva megismétlik, stb. bevétele után. A beszédfrekvenciák érzékelési küszöbértékének 10 dB -rel vagy többel történő csökkentése megerősíti a hidropsz jelenlétét.
V a kezdeti, a betegség reverzibilis stádiumában a hidropot általában csak a támadást közvetlenül megelőző időszakban észlelik; következő - súlyos klinikai megnyilvánulások stádiumában - a Meniere-kór teljes tünetegyüttesének jelenléte jellemzi, valamint az a tény, hogy a labirintuson belüli nyomás folyamatosan növekszik, és ezt a kiszáradással végzett teszt is megerősíti. A betegség utolsó szakasza - az utolsó vagy "kiégett" szakasz - a hallásingadozások eltűnésével jellemezhető, a csont-légrés eltűnik a tónusos audiogramon, görbéken
csökkenő megjelenést kap, mint például a szenzoros és halláskárosodás esetén. Ebben az időszakban a dehidratációs teszt elvégzése már nem vezet a hallás javulásához.
A Meniere-betegség támadása során fellépő vesztibuláris rendellenességek a perifériás típus szerint haladnak: szisztémás szédülés a környező tárgyak forgása formájában, vízszintes-forgó spontán nystagmus, a kezek kétoldalú eltérése a nystagmus lassú összetevője felé, amikor koordinációs teszteket végeznek.
A vestibularis krízis jellegzetes jellemzője a spontán nystagmus, amelynek iránya változó a támadás idején. Később eltűnik, mint az akut vestibularis elégtelenség. Fokozatosan csökken az intenzitás, néha megfigyelhető néhány napig a támadás után. Mindazonáltal a spontán nystagmus a Meniere -betegségben általában legfeljebb 1 hétig tart.
Különbséget tenni A Meniere -kór más betegségekkel együtt jár, amelyek vesztibuláris rendellenességekkel járnak, a vestibularis analizátor különböző részeinek veresége miatt. A differenciáldiagnózist a labirintus vaszkuláris, toxikus, fertőző, traumás elváltozásai, a kisagyi -háromszög daganatai, jóindulatú paroxizmális helyzeti szédülés (BPPV) végzik.
Kezelés. A Meniere -kór elismert polietiológiája és a betegség patogenezisének egységes nézetének hiánya meghatározta a konzervatív és sebészeti kezelés módszereinek változatosságát. Különbséget kell tenni a Meniere -betegség kezelése között a roham alatt és az interiktális időszakban.
Ban ben támadás ideje a betegnek szüksége van sürgősségi ellátás... Olyan helyzetben alszik, amelyben a vestibularis rendellenességek súlyossága minimálisra csökken - a páciens maga is elfoglalhatja a választott pozíciót. Az erős fényt és a durva hangokat ki kell zárni, melegítő párnát kell elhelyezni a lábaknál, a nyakon occipitalis régió mustár vakolatot alkalmaznak.
A támadás leállításához 1 ml 0,1% -os atropin -szulfát -oldatot szubkután, intravénásán - 10-20 ml 40% -os glükózoldatot vagy 10 ml 5% -os novokain -oldatot, intramuszkulárisan 2 ml 2,5% -os pipolfén -oldatot vagy szuprasztin. Néha a vestibularis krízis enyhülése 1 ml 2% -os Promedol -oldat vagy 1 ml intramuszkuláris injekcióval érhető el
2,5% -os klórpromazin -oldat a fenti gyógyszerekkel kombinálva. Azokban az esetekben, amikor a roham tünetei nem szűnnek meg teljesen, 3-4 óra elteltével megismétlik az atropin, klórpromazin és novokain beadását. A roham enyhítésére néha 1-2 ml 1-2% -os novokain-oldat hús-tippanikus (fül mögötti) injekcióját alkalmazzák, esetleg 0,5 ml 0,1% -os atropin-szulfát-oldattal vagy 10% -os oldattal kombinálva a koffein. A kellően magas gyógyszerkoncentráció létrehozása közvetlenül a kóros folyamat fókuszának területén lehetővé teszi a támadás leállítását a betegek túlnyomó többségében.
A metabolikus acidózis kiküszöbölése és a vér lúgos tartalékának növelése a roham alatt és az interiktális időszakban 5% -os nátrium-hidrogén-karbonát-oldat intravénás csepegtető infúzióját végezzük, napi 50-100 ml-en 15 napon keresztül. Ezt követően a nátrium-hidrogén-karbonátot ambulánsan írják fel rektális kúpokban (0,5–0,7 g nátrium-hidrogén-karbonát per kúp)-naponta 1-2 alkalommal, egy kezelés során 30 kúp.
A Meniere -betegség konzervatív kezelésével a betaserc -t (bétahistint) alkalmazzák, amelynek hatása javítja a belső fül edényeinek mikrocirkulációját, növeli a véráramlást a baziláris artériában és normalizálja az endolymph nyomást labirintus, míg az agyi véráramlás javulása figyelhető meg. A teljesítményért terápiás hatás hosszú távú (3-4 hónap) kezelést mutattak be Betaserk 16 mg-mal naponta háromszor. A Betasercom -kezelés hátterében nemcsak a vestibularis rendellenességek leállítása, hanem a zaj, a fülcsengés csökkentése is lehetséges, ami miatt a hallás némi javulása figyelhető meg.
A Meniere -kór terápiás intézkedéseinek komplexében olyan szereket használnak, amelyek javítják a mikrokeringést az agy edényeiben és a belső fülben (intravénás csepegtető reopolyuglikin, hemodez, reogluman, mannit), amelyek javítják agyi keringés(stugeron, trental, cavinton, mildronát stb.), görcsoldók (dibazol, papaverin, euphyllin), tónus-normalizáló gyógyszerek vénás erek(escuzan, detralex), valamint anyagcsere -gyógyszerek (nootropil, stugeron), B-, A -vitamin,
Pozitív eredményeket kaptunk a hiperbár oxigenizáció, különböző típusú reflexológia (akupunktúra, lézerszúrás, mágneses lézer expozíció stb.) használatakor.
A módszerek hatékonynak bizonyultak fizioterápiás gyakorlatok, vestibularis rehabilitáció végrehajtása stabilográfiai platformon, biofeedback technikák alkalmazásával.
A konzervatív komplex terápia javítja a betegek állapotát. Lehetséges a támadás leállítása, a betegség többé -kevésbé elhúzódó remissziójának elérése. A konzervatív kezelés azonban nem akadályozza meg a halláskárosodás előrehaladását. Ha a konzervatív terápia sikertelen, sebészeti beavatkozást végeznek.
Különféle módszerek sebészeti kezelés A Meniere -betegség három csoportra osztható:
1. Az idegeken és az idegplexusokon végzett műveletek - a dobhúr elvágása, az idegfonat megsemmisítése a promontóriumban.
2. Dekompresszív sebészeti beavatkozások, amelyek a labirintusfolyadékok nyomásának normalizálását célozzák - az előcsatornák kinyitását, a cochleáris csatorna leeresztését; az endolimfás zsák vízelvezetése, tolatása vagy dekompressziója.
3. Pusztító labirintus műveletek.
Az endolimfatikus csatorna boncolásának módszerét a Meniere -kór kezelésében először prof. V.T. Palchunom.
A sebészeti kezelés különböző módszereinek sajátos indikációi vannak. Ezen műveletek hosszú távú (legfeljebb 20 éves) eredményeinek elemzése, amelyet az Orosz Állami Orvostudományi Egyetem ENT klinikáján végeztek, lehetővé tette a különböző beavatkozások helyének meghatározását a Meniere-kór kezelésére szolgáló módszerek komplexumában. Tehát az első csoport műtétei - a dobhártya és a timpanikus plexus reszekciója - sok betegnél hatékonyak 1-2 éven belül a Meniere -betegség kezdeti szakaszában. A dehidratáló beavatkozásokat, amelyek közül előnyben részesítik az endolimfás zsák feltárását, a betegség II. És III. Szakaszában, hidropláz labirintus jelenlétében jelzik. Végül a romboló lézeres műveletek célja a vestibularis elemző funkció kikapcsolása. A leghatékonyabb, stabil eredménnyel a V.T. Palchunu - az endolimfatikus csatorna boncolása labirintusos hidroposz jelenlétében.
A Meniere -betegség megismétlődésének megelőzése különböző irányokban történik. Egyidejű betegségek azonosításakor, például krónikus mandulagyulladás vagy gennyes arcüreggyulladás, a felső légutak higiéniája szükséges, hiszen a gennyesedés középpontjában áll
a fertőzés kóros impulzusok forrása lehet. Az étrendnek bizonyos jelentősége van. A fűszeres és sós ételek állandó, hosszú távú korlátozása általában pozitívan befolyásolja a betegség lefolyását, vagy évekig minden hónap 1. hetében szigorú étrend ajánlott. Ezen a héten szükséges a folyadékbevitel korlátozása és a sóbevitel 0,5 g -ra csökkentése, több zöldség és gyümölcs fogyasztása, valamint tejtermékek; húst és halat főzve használnak.
A Meniere -kór nem halálos, azonban a kedvező életre szóló prognózis ellenére súlyos betegségnek minősül. Az ismétlődő vestibularis krízisek fájdalmasak a beteg számára, megzavarják munkaképességét, súlyos halláskárosodáshoz és néha süketséghez vezetnek. Gyakran előfordul, hogy a Meniere -betegségben szenvedők fogyatékossá válnak a II. Vagy akár az I. csoportban.
5.5.4. Jóindulatú paroxizmális helyzeti szédülés
A jóindulatú paroxizmális helyzeti szédülést (BPPV) a páciens fejének helyzetének megváltozásával járó hirtelen ("paroxizmális") fejlődő rohamok jellemzik, pontosabban a fej egyik helyzetből a másikba történő mozgatásának folyamatával. "Jóindulatúnak" nevezik, hogy hangsúlyozzák a betegség mechanikai jellegét.
A BPPV -t jelenleg az egyik leginkább gyakori okok szédülés, amely a belső fül patológiájához kapcsolódik, és különböző szerzők szerint az összes perifériás vestibularis vertigo 17-35% -a. A cupulolithiasis elmélete szerint (Schickens; N., 1969) a por (kalcium -karbonát) formájában megjelenő apró részecskék leválnak az utriculus otolitjairól, és a gravitáció hatására elmozdulhatnak, amikor a fej az ampullába fordul félköríves csatorna, ahol a kupakhoz tapadnak, nehezebbé téve azt. Ebben az esetben a kupola eltér a semleges helyzetből, ami szédüléshez vezet, amely a fej megfelelő fordított elforgatása és a kupola felszabadulása után a tapadó részecskékből eltűnik.
Etiológia. A BPPV előfordulása traumatikus agysérüléssel, vírusos labirintitisszel, Meniere -kórral,
az antibiotikumok ototoxikus hatása, műtéti beavatkozások a belső fülre, neurocirkulációs dystonia okozta migrén (a labirintus artéria görcse) stb. Számos kutató úgy véli, hogy az esetek 50% -ában az otokónia minden ok nélkül elhagyja az otolitikus membránt. A sacculus és az utriculus magas metabolikus aktivitással és összetett ultrastruktúrával rendelkezik. Az otoniták (otolitok) az ember egész életében reprodukálódnak, és a szervezet természetes öregedése során degeneráción mennek keresztül. Az otokónia körülbelül 10 mikron méretű, és nagyobb a fajsúlyuk, mint az endolimfának. Az otokónia felszívódását hízósejtek részvételével végezzük.
A klinikai kép. A betegséget tipikus megnyilvánulások jellemzik - hirtelen szédülés támadások, amelyek akkor fordulnak elő, amikor a fej helyzete megváltozik. A szédüléssel együtt gyakran megjelenik hányinger és hányás, és halláskárosodás általában nem fordul elő. A betegek gyakran tudják, hogy milyen helyzet provokál támadást bennük, és azt is tudják, hogy ha a fejet ebben a helyzetben tartják, a szédülés hamar eltűnik, és nem fordul elő, ha a fej lassan mozog.
A BPPV diagnózisának megerősítése érdekében elvégzik a Dix-Holpayk tesztet, amelyet először 1952-ben javasoltak. A beteg kanapén ül, tekintete az orvos homlokára van rögzítve. Az orvos a beteg fejét egy bizonyos irányba (például jobbra) körülbelül 45 ° -kal elfordítja, majd hirtelen a hátára teszi, míg a fejét 30 ° -kal hátraveti, miközben 45 ° -os oldalirányú fordulatot tart. Nál nél pozitív minta rövid, 1-5 s késleltetési idő után szédülés és vízszintes-forgó nystagmus lép fel, amelyek az alatta lévő fül felé irányulnak (5.49. ábra).
Ha a fej jobbra fordításával végzett teszt negatív választ ad, akkor azt balra fordított fejjel meg kell ismételni. A betegek bizonyos részén a Dix-Holpike teszt során előfordulhat, hogy a nystagmus nem észlelhető, ugyanakkor tipikus helyzeti szédülés jelentkezik, ez az úgynevezett szubjektív BPPV.
A BPPV -t elsősorban a belső fül betegségeivel kell megkülönböztetni, halláskárosodás nélkül.
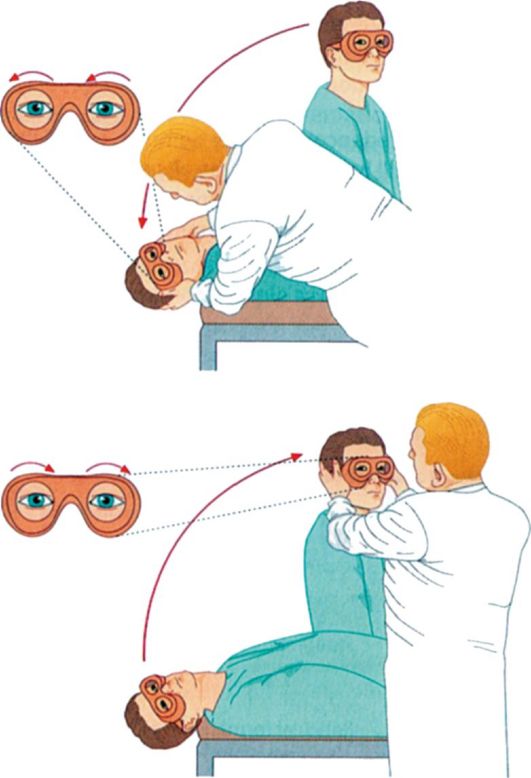 Rizs. 5.49. A Dix-Kholpayk teszt elvégzése
Rizs. 5.49. A Dix-Kholpayk teszt elvégzése
Kezelés. Az elmúlt 20 évben kezelési módszerek A BPPV drámaian megváltozott a patogenezis megértésének fejlődése miatt ezt a betegséget... Korábban a betegek azt tanácsolták, hogy kerüljék a trigger pozíciókat, és drog terápia tüneti volt. Később olyan technikák és manőverek jelentek meg, amelyek lehetővé tették, hogy az otolit töredékek visszatérjenek az utriculushoz.
A leghatékonyabb és legegyszerűbb módszer a J.M. Az általa 1992-ben javasolt Epiey, amely biztosítja az egymást követő mozgásokat a beteg fejének rövid távú rögzítésével, hogy a félköríves csatornák ampulláiban elhelyezkedő otolitok töredékei kiszoruljanak az utriculusba.
5.5.5. Otosclerosis
Amikor az orvos nem tud jót tenni, ne ártson. Hippokratész
Otosclerosis (otosclerosis)- korlátozott osteodystrophikus folyamat, kis, egyetlen góc formájában, újonnan kialakult csontszövetben a füllabirintusok csontfalában, általában egy, majd később az előcsarnok második ablakaiban, a stapes rögzítésével együtt.
A legtöbb esetben a betegség kezdetén az otoscleroticus fókusz a kengyel alapjának elülső pólusán helyezkedik el, ahogy növekszik, elterjed a kengyelben és megzavarja mobilitását, ezáltal rontja a hangvezetést. Lehetséges lokalizáció a cochlea területén a hangérzékelés károsodásával. A folyamat általában kétoldalú jellegű, azonban az elváltozás kezdetben az egyik fülben kifejezettebb, majd a másikban nyilvánul meg. Ez a betegség a lakosság legfeljebb 1% -át érinti, az első esetek uralkodó életkora 20 és 40 év között van. Leggyakrabban (80-85%) nők betegek, a terhelt öröklődés tényét gyakran megjegyzik, a betegség általában a terhesség és a szülés után előrehalad.
Az otosclerosis etiológiáját különböző elméletek ismertetik. A leghíresebb közülük genetikai, amely szerint a betegség autoszomális domináns módon öröklődik, és a genetikai rendellenességek hordozóinak 40% -ánál észlelhető. Számos kutató társítja az otosclerosis kialakulását anyagcserezavarok amelyek a belső elválasztású mirigyek diszfunkcióján alapulnak. Hormonális rendellenességek megmagyarázhatja a nőknél az otosclerosis gyakoribb észlelését, és a betegség előrehaladása a terhességgel függ össze.
Patológiai kép az otosclerosis meglehetősen gyakori. Az otoscleroticus fókusz növekedése a csontvelői terekben kezdődik, különösen azokon a helyeken, ahol az embrionális porc maradványai vannak. Az oszteoklasztok fokozott aktivitásával a csontszövet vízkőtelenedik, és a szivacsos csont korlátozott fókusza képződik, amely nagyszámú erekben gazdag csontvelői teret tartalmaz. Az otosclerosis ezen szakaszát aktívnak nevezik. Ezt követően az éretlen sejtes csont másodlagos
feloldódik, és érett szklerózisos csonttá alakul. Az elsődleges otoscleroticus fókusz leggyakrabban az előcsarnok ablakának elülső részében lokalizálódik, és kiterjed a gyűrűs szalagra és a lábak aljára. Néha, sokkal ritkábban, az otoscleroticus gócok lokalizálódnak a cochleáris régióban, ami a cochleáris receptorok károsodásával és szenzoros halláskárosodással jár.
Az otosclerosis klinikai tüneteinek megjelenése előtt az otosclerosis szövettani stádiumáról beszélnek, a halláskárosodás és a fülzaj kialakulásával a betegség átmegy a klinikai stádiumba.
A klinikai kép. A betegek fő panasza a halláskárosodás és a fülzaj. Ezek a tünetek lehetnek egyoldalúak a betegség legelején, és kétoldalúak, a második fül károsodásának mértékétől függően. Rendkívül ritka, hogy a betegség szédüléssel kezdődik. A panaszok és az anamnesztikus adatok elemzésekor ügyeljen a következőkre jellegzetes jelek ez a betegség:
1) az otosclerosis számos generációban követhető nyomon, azaz örökletes betegség;
2) leginkább a 20 és 40 év közötti embereket érinti;
3) sokkal gyakrabban (80-85%) észlelnek otosclerosist nőknél, mint férfiaknál;
4) a betegség klinikai megnyilvánulásainak előrehaladása általában a szervezet hormonális változásainak időszakában, nevezetesen terhesség vagy menopauza idején jelentkezik.
A hangvezető és hangérzékelő készülék vereségének jellege szerint az otosclerosis három klinikai formáját különböztetjük meg:
Tympanic;
Vegyes;
Csigás.
Nál nél timpanikus forma vezetőképes halláskárosodás van, amelyet a tónusküszöb-audiogram légvezetési küszöbének 40 dB-ről (I fokú halláscsökkenés) 65-70 dB-re (III. fok) történő növekedése jellemez (5.50. ábra a). A csontvezetési küszöbértékek a normál határokon belül vannak (20 dB-ig a beszédfrekvenciákon), a csont-levegő intervallum 30-45 dB. Ez az úgynevezett cochleáris tartalék, amelynek mennyiségével lehet javítani a hallást a műtét során. Ugyanakkor jelentős javulásra, sőt teljes gyógyulásra lehet számítani.
a páciens hallását, mivel a hangfogadó készülék nem sérült. A betegség ezen formája a legkedvezőbb a sebészeti kezelés hatékonysága szempontjából.
A tónusküszöb-audiogramon meghatározott csont-levegő intervallum a cochlea funkcionális tartalékát képviseli, amelynek mértékével a hallás javítható a műtét során.
Nál nél vegyes forma otosclerosis, mind a levegő, mind a csontvezetés küszöbértékei megnőnek. Vegyes halláskárosodás figyelhető meg. A légvezetési görbe 40-75 dB-re csökken, míg a csontvezetési görbe (hangérzékelés) szintén 21-40 dB-re csökken. A csont-levegő intervallum lerövidül, és 20-30 dB-en belül van (5.50. Ábra b). Ebben az esetben a hallási funkció műtéttel történő helyreállítása csak a csontvezetési küszöbök szintjéig lehetséges.
Végül, cochleáris forma az otosclerosisra jellemző a hangérzékelő készülék jelentősebb elváltozása. Ebben az esetben az otosclerotikus folyamat a belső fülre terjed. A csontvezetési küszöbértékek különböző frekvenciákon meghaladják a 40 dB -t. A csont-levegő rés itt is meglehetősen nagy lehet-15-20 dB (5.50. Ábra c), azonban a csontok légvezetésének sebészeti helyreállítása általában nem javítja a hallást a teljes társadalmi szükségletnek megfelelően. Ugyanakkor a hallás javulása a műtét után és ilyen körülmények között enyhíti a beteget.
A tünetek növekedése szerint megkülönböztetik őket gyors vagy múló otosclerosis formája (a betegek körülbelül 11% -a), lassú (68%) és időszakos (21%). A betegség folyamán három időszakot különböztetnek meg: a) kezdeti; b) az összes fő tünet kifejezett megnyilvánulása és c) terminális. Ezen időszakok időzítésének nincsenek egyértelmű határai. A kezdeti időszakot egyoldalú enyhe halláscsökkenés és a fülben szubjektív zaj jellemzi. Akár 2-3 évig is eltarthat, és bár a másik fülből származó szövettani elváltozások már megvannak, klinikailag semmilyen módon nem jelennek meg. A fő tünetek időszakát a hallás jelentős romlása jellemzi, egyre világosabban mutatják a második fül károsodásának jeleit. A terminális időszak gyakrabban figyelhető meg az otosclerosis átmeneti formájával, és mélyre jellemző
 Rizs. 5.50. Otosclerosisban szenvedő beteg audiogramja:
Rizs. 5.50. Otosclerosisban szenvedő beteg audiogramja:
a - dob formája; b - vegyes forma; c - cochleáris forma
a hangfogadó készülék veresége. A betegség sok évig maradhat a kezdeti vagy kifejezett időszakban, és az utolsó, végső időszak a legtöbb esetben egyáltalán nem következik be.
A betegség kezdetén a beteg gyakran panaszkodik az egyik fül halláskárosodására, de már ebben az időszakban egy objektív vizsgálat kétoldalú halláskárosodást tár fel. A halláscsökkenés az otosclerosisban fokozatosan alakul ki, hosszú évek alatt előrehaladva. Vannak súlyosbodási időszakok, amelyek a hallás éles romlásával és a tinnitus fokozódásával nyilvánulnak meg. Néha van egy kedvezőtlen formája a betegségnek, amelyet a szenzorineurális hallásvesztés gyors előrehaladása jellemez.
Gyakran előfordul az otosclerosis patognomonikus tünete. paracusis Willisii - a hallás paradox javulása (jobb beszédérthetőség), rezgés- és zajhatások esetén, például villamoson, a metróban. Ennek a jelenségnek a legvalószínűbb magyarázata az, hogy zajos környezetben a normál hallású emberek hangosabbá teszik a beszédet, míg a környező zaj nem akadályozza meg, hogy az otosclerosisban szenvedő beteg hangos hangot halljon. Egy másik magyarázat a hangvezetési feltételek javulása a rezgés lendítő hatásával a rendszerre. hallócsont.
Az otoszkópiával sok otosclerosisban szenvedő betegnél széles kéntartalmú hallójáratok figyelhetők meg (Toynbee tünete), gyakran észlelik a külső hallójáratok bőrének sorvadását, könnyen sebezhető. Néha a külső hallójárat exostózisait figyelik meg. A dobhártya a legtöbb esetben normális megjelenésű, de bizonyos esetekben atrófiás, rajta keresztül a promontórium hiperémikus nyálkahártyája ragyog át (Schwarze -tünet), ami az aktív otosclerotikus folyamat közvetett jele. A test bőrének kiszáradása, a törékeny körmök és a sclera kéksége is megfigyelhető.
A betegség kifejezett tüneteinek időszakában a beteg gyakran nem érzékeli a suttogott beszédet rosszabb hallású füllel, néha még a beszélt beszéd szokásos hangosságát is nehéz érzékelni. A betegek általában nem hallják a C64 hangvillát, és csak rövid ideig (2-3 másodperc) érzékelik a C128 hangvillát légvezetéssel. A betegek többségében a C2048 hang levegőn keresztül történő észlelésének ideje 4-5-ször lerövidült. Az alacsony hangok rossz észlelése az egyik korai jelek otosclerosis.
Rinne tapasztalatai az otosclerosisról általában negatívak a legtöbb betegnél, akárcsak Jelly és Federice kísérletei. Weber kísérletében a hang lateralizációja a kengyel nagyobb rögzítésével (süket fül) történik, ugyanazzal a rögzítéssel - a cochleáris készülék jobb működésével rendelkező oldal felé.
V megkülönböztető diagnózis otosclerosis és sensorineuralis halláskárosodás, halláskutatás segítségével ultrahang (Sagalovich B.M. ). Otosclerosisban az ultrahangot a normál értékkel azonos intenzitással vagy annak enyhe növekedésével érzékelik, míg szenzoros hallásvesztés esetén az ultrahang észlelése 2-3-szor romlik a normálhoz képest.
A vestibularis funkció kalóriavizsgálat szerinti vizsgálata a betegek 64% -ában hyporeflexiát, 21% -ban a vestibularis receptorok normál ingerlékenységét és 15% -ban hiperreflexiát jelez.
Kezelés az otosclerosis általában sebészeti. A művelet célja, hogy javítsa a hangrezgések átvitelét a csontokról a perilimfára. A művelet célszerűségének eldöntésekor a csontvezetési állapot (a kagyló "tartaléka") döntő fontosságú, a tónus csont-levegő intervallumával értékelve
audiogramok. A műtétre olyan személyek jelentkezhetnek, akiknek csontvezetési halláskárosodása 25-30 dB, a levegő pedig 50 dB. A sebészeti kezelés ellenjavallata az otoscleroticus folyamat aktív lefolyása, beleértve a "vörös otosclerosis" -t (az otoscleroticus fókusz vérrel van tele).
Háromféle művelet létezik a hallás javítására otosclerosisban szenvedő betegeknél:
Labirintus fenestráció;
Kengyel mozgósítás;
Stapedotonia vagy stapedectomia stapedoplasztikával. Az otosclerosis sebészeti kezelése jelentős és tartós hallásjavulást érhet el a betegek 80-90% -ában.
A stapedectomia mára teljesen felváltotta a sebészeti kezelés fenti módszereit. Leggyakrabban használt stapedoplasztika részleges és teljes stapedectomiával, dugattyús sztapedoplasztika. Ezek a technikák Shy (1958) javaslatán alapulnak, hogy elvégezzék a csípő alapjának fenesztrálását vagy a stapedektómiát, és szintetikus protézist szereljenek be az incus hosszú folyamata és az előcsarnok ablaka között. Korábban az előcsarnok ablakát vénafal borította, amelyet leggyakrabban a beteg kezéből vesznek. Ezt követően ugyanaz a szerző teflon protézist használt oszlop formájában, egyik végén kampóval. A kengyel alján 1 mm átmérőjű lyukat készítünk, ebbe a lyukba illesztjük a teflon protézis sima végét, és a hajlítottat az incus hosszú folyamatára helyezzük.
Teflon (vagy polietilén) protézisnek a véna falára történő felszerelésekor, amely bezárja az előcsarnok ablakát a tűszalagok eltávolítása után, gyakran megjelenik egy nyomásesés a protézis nyomásának helyén a vénán, ami a funkció mély károsodásához vezet a receptoroktól. Ezt figyelembe véve V.T. Palchun (1969) egy másik módszert javasolt az előcsarnok ablakának bezárására - miután a teflon protézist megerősítették az incus hosszú folyamatán, és második végét behelyezték az előcsarnok ablakába (eltávolították a kengyelt), a vénacsíkot sál formájában fektetik le a protézis körül, bezárva a rést közte és az ablak széle között (5.51. ábra). Egy protézis gyártásához autocartilát, autobont használnak, kerámia, teflon protézist is használnak (5.52. Ábra). Jelenleg a legnépszerűbbek a titán protézisek a KURZ szerint, amelyeket a stapedotonia elvégzése után a stapes alap perforációján keresztül helyeznek be (5.53. Ábra). Új technológiák alkalmazása
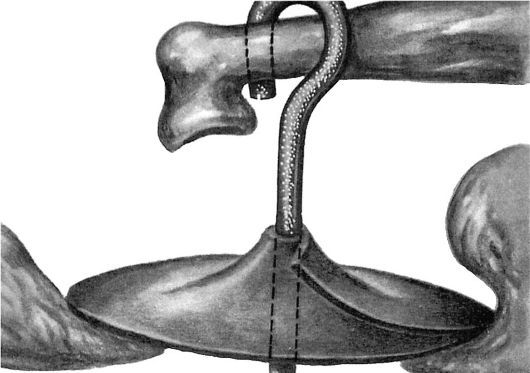 Rizs. 5.51. Dugattyús sztapedoplasztika
Rizs. 5.51. Dugattyús sztapedoplasztika
 Rizs. 5.52. A protézisek típusai a stapedoplasztikához
Rizs. 5.52. A protézisek típusai a stapedoplasztikához
lerövidíti a műtéti időt és jó műtét utáni eredményt ad. Figyelembe véve, hogy az előcsarnok ablakán történő beavatkozás mind közeli, mind hosszú távon komoly veszélyekkel jár a belső fül működésére nézve, a sebészeti beavatkozást általában a rosszabbul halló fülön végzik. Előnyös, ha a műtétet a másik fülön legkorábban 6 hónap múlva végezzük, az első műtét jó funkcionális hatása mellett.
Konzervatív kezelés az otosclerosis az otoscleroticus folyamat aktivitásának csökkentése és a fülzúgás csökkentése. Az otoscleroticus gócok növekedésének lelassítására és így tovább
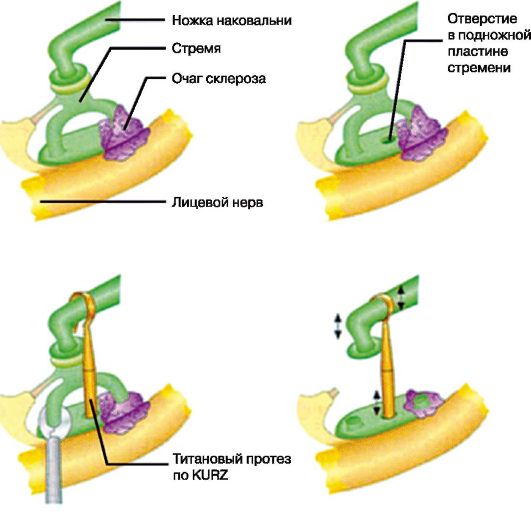 Rizs. 5.53. Titán protézisekkel végzett stapedoplasztika sémája
Rizs. 5.53. Titán protézisekkel végzett stapedoplasztika sémája
a hallás legnagyobb stabilizálása vagy némi javulása miatt azt javasoljuk, hogy hosszú ideig tartsa nagy adagok nátrium -fluorid D3 -vitaminnal és kalciumkészítményekkel kombinálva. Kísérletileg kimutatták, hogy az ilyen kezelés ellensúlyozza a csontszövet demineralizációját az otosclerotikus gócok kerületében, és korlátozza azok növekedését. A nátrium -fluoridot magnézium -szulfáttal kombinálva is bevihetjük a szervezetbe endauralis fonoforézissel.
Azonban a hatékonyság konzervatív módszerek a kezelés még nem felelt meg az elméleti elvárásoknak. Ugyanakkor nem lehet figyelmen kívül hagyni azt a tényt, hogy a sebészeti módszer nem szünteti meg az otosclerosis kialakulását a labirintusban. Ezért elengedhetetlen a konzervatív kezelési módszerek fejlesztése.
A fülbetegségek legtöbb klinikai képén egy fertőzés jelenlétét jelzik, amely a jellegzetes terület kóros folyamatának lefolyását idézte elő. A diagnózis azonban különböző lehet, és sok tényezőtől függ.
A modern fül -orr -gégészeti gyakorlatban számos diagnózis kapcsolódik a fülbetegségekhez. Bármely életkorban súlyosbodhatnak, miközben sok kellemetlenséget és akut fájdalmat okoznak a betegnek. Jellemzően a jellegzetes problémákat a külső vagy a középfül fertőzései okozzák, amelyek csak időben történő kezelés hiányában haladnak előre.
 Bármi legyen is a fülbetegség, a tünetek nagyjából ugyanazok minden klinikai képen, és a fő közülük az intenzív, lüktető és visszatérő jellegű fájdalom szindróma. A súlyos fájdalom hátterében kellemetlen fájdalmas érzések a torokban és szájüreg, és olyan érzés, hogy az arc egyik része fáj. A feltételezések azonban mindenesetre nem helyettesítik a diagnózist, ezért fontos, hogy kivizsgálják, hogy pontosan tudják, milyen betegséggel kell megküzdeniük.
Bármi legyen is a fülbetegség, a tünetek nagyjából ugyanazok minden klinikai képen, és a fő közülük az intenzív, lüktető és visszatérő jellegű fájdalom szindróma. A súlyos fájdalom hátterében kellemetlen fájdalmas érzések a torokban és szájüreg, és olyan érzés, hogy az arc egyik része fáj. A feltételezések azonban mindenesetre nem helyettesítik a diagnózist, ezért fontos, hogy kivizsgálják, hogy pontosan tudják, milyen betegséggel kell megküzdeniük.
A középfül leggyakrabban diagnosztizált betegségei, különösen gyermekkor. Ebben az esetben középfülgyulladásról beszélünk, ahol a kóros folyamat csak akkor megy végbe, ha minden betegséget okozó baktériumok kizárólag a Eustachianus csöveken keresztül hatolnak be a középfülbe. Gyermekkorban a jellegzetes csövek még nőnek, ezért nem képesek eltávolítani a folyadékot, ennek eredményeként a kellemetlen diagnózis "Otitis media". Mik a tünetei ennek a betegségnek? A középfül lüktető fájdalmat, átmeneti halláskárosodást és kellemetlen csengő jellegzetes területet tapasztal. Ezenkívül a testhőmérséklet gyorsan emelkedik, ritkábban - vérzés a fülüket. Továbbá az intenzív fájdalom szindróma, az idegesség, a depresszió és az ingerlékenység hátterében az álmatlanság sem kizárt. Ezt a betegséget intenzív antibiotikum terápiával kezelik, és a kezelés folyamata akár 10 napig is eltarthat.
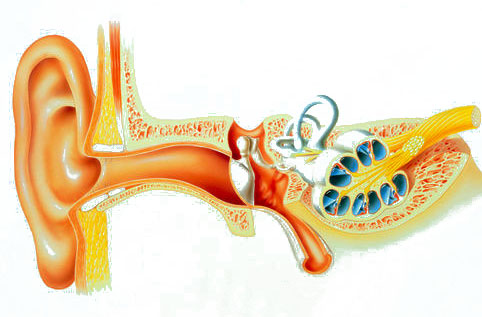 A belső fül betegségei sokféleségben különböznek egymástól, de az ENT gyakorlatban olyan diagnózisok, mint a labirintitis, Meniere -betegség és otosclerosis amelyek azonnali kezelést igényelnek. A tipikus patológiákat csak a diagnózis korai szakaszában lehet kezelni, ellenkező esetben nem lehet eltekinteni a műtéttől. a betegség időben történő felismerése érdekében fontos megismerni a fő tüneteket. Ezek általában súlyos szédülés, ájulás, hányinger, hányás, a hallás éles csökkenése és az egyensúly egyértelmű elvesztése. Ezek a legtöbb súlyos betegségek az ENT gyakorlatában, és a kezelés hiánya akár halálhoz is vezethet. Tehát ha a betegség súlyosbodott, sürgősen meg kell menteni a belső fülét.
A belső fül betegségei sokféleségben különböznek egymástól, de az ENT gyakorlatban olyan diagnózisok, mint a labirintitis, Meniere -betegség és otosclerosis amelyek azonnali kezelést igényelnek. A tipikus patológiákat csak a diagnózis korai szakaszában lehet kezelni, ellenkező esetben nem lehet eltekinteni a műtéttől. a betegség időben történő felismerése érdekében fontos megismerni a fő tüneteket. Ezek általában súlyos szédülés, ájulás, hányinger, hányás, a hallás éles csökkenése és az egyensúly egyértelmű elvesztése. Ezek a legtöbb súlyos betegségek az ENT gyakorlatában, és a kezelés hiánya akár halálhoz is vezethet. Tehát ha a betegség súlyosbodott, sürgősen meg kell menteni a belső fülét.
Nem szabad azonban kizárni a külső fül betegségeit sem, amelyeket a legtöbb klinikai kép bemutat. külső otitis... Ebben klinikai kép a hallójárat gyors gyulladásos folyamata van, amely a külső fültől a dobhártyáig következik. Ennek okai hagyományosak - a gombás vagy bakteriális fertőzés a bőr mechanikai károsodása következtében. Ez gondatlan tisztítással történhet. fülkagylóés a felesleges kén eltávolítása, ezért érdemes különös óvatossággal és odafigyeléssel eljárni a személyes higiéniai szabályok betartása mellett.
Általában, az otitis externa nem okoz súlyos egészségügyi szövődményeket, de rövid idő után magától elmúlik. Nem nehéz meghatározni, mivel a jellegzetes manipulációk után megjelenik a fül külső részének duzzanata és vörössége. Szintén nem kizárt átlátható választék, viszketés és fájdalom kíséri, ami leggyakrabban az alsó állkapocs mobilitásával nyilvánul meg.
Ezen információk tanulmányozása után minden betegnek világosan meg kell értenie, hogy a legsúlyosabb betegség a gyulladásos folyamat, amely pontosan a belső fülben fordul elő. A tény az, hogy ez a terület a legérzékenyebb, és a lehető legközelebb van az agykéreghez. Az orvosok megpróbálják a lehető leghamarabb pontos diagnózist felállítani, és intenzív kezelést kezdeni drog terápia hogy minden lehetséges módon elkerülje a rendkívül nemkívánatos műveletet. A beteg feladata, hogy azonnal reagáljon minden riasztó tünetre, és forduljon fül -orr -gégészhez, hogy szakképzett segítséget kapjon. Jobb, ha nem tréfál a fülével, mert egy gondatlan "magától elmúlik" a legváratlanabb egészségügyi szövődményeket eredményezheti.
De mi a veszélye ennek a gyulladásos folyamatnak? Tehát a szövődmények közül érdemes kiemelni a hallás teljes elvesztését, a mastoiditis súlyosbodását és az agyhártyagyulladás kialakulását. Ha az első esetben egy személy tartósan fogyatékos, és az utóbbi esetben akár hirtelen meg is halhat. Tehát a legjobb, ha nem hozzuk ilyen elhanyagolt állapotba, mert minden fülbetegséget korai stádiumban tökéletesen kezelnek konzervatív módszerrel.
Így amikor kellemetlen érzés egyáltalán a fül területén nem érdemes jelentkezni népi módszerek kezelés, legjobb, ha azonnal orvoshoz fordul. Az illetékes szakember pontos vizsgálatot végez a részletes vizsgálat után, és csak ezután írja elő a kezelést. A belső fül gyulladása esetén nagyon nehéz antibiotikum -terápia nélkül megtenni, ezért az orvos megpróbálja a legtöbbet felírni hatékony antibiotikumok... Általában a kezelés legfeljebb 10 napig tart, és ez idő alatt jelentős változások következnek be az általános egészségi állapotban.
Tehát a fájó fül első tünete az erős fájdalom jellegzetes terület, amely sem nappal, sem éjszaka nem halad át.
A fülbetegségek nem vicc, ezért megéri Speciális figyelem hogy adják rendellenes állapotuknak. Ebben az esetben csak egy kiút van - azonnal forduljon orvoshoz segítségért.

Ha minden érdekességet el szeretne olvasni a szépségről és az egészségről, iratkozzon fel hírlevelünkre!
A középfül -betegségek a hallásbetegségek leggyakoribb formái. A felnőtteket és különösen a gyermekeket érintik. A mai napig az orvosok nagy számban fejlesztettek ki modern technikák, amely képes a középfül kezelésére, az alábbiakban tárgyaljuk az ilyen lokalizáció leggyakoribb betegségeinek tüneteit és kezelését.
Ez a középfül -betegség két fő formában fordul elő: hurutos és gennyes.
A hurutos formában a dobüreg, a mastoid folyamat és a hallócső érintett. A fő kórokozók a baktériumok (pneumococcusok, streptococcusok, staphylococcusok). A betegség kialakulását a következők is elősegítik:
- fertőző betegségek;
- hypothermia;
- cukorbetegség;
- avitaminózis;
- vesebetegség.
A kórokozó mikroflóra behatolása elsősorban az orrüregből származó hallócsövön keresztül történik a nyálkahártya betegségeiben (influenza, ARVI, akut légúti fertőzések, nátha).
Ezt elősegíti az orr helytelen fújása (két orrlyukon egyszerre), tüsszentés és köhögés.
Gyermekkorban a fertőzés könnyebb a cső szerkezeti jellemzői miatt (széles és rövid). Ezenkívül gyakoriak a vérrel történő fertőzés skarlát, kanyaró, tuberkulózis. Az adenoidok növekedése, amelyek átfedik a hallócsövek száját, gyakran visszaesésekhez és krónikus formába való átmenethez vezetnek.
A középfül -betegségre jellemző tünetek a következők:
- súlyos fájdalom (sajgó vagy lüktető), amely a fej temporális és occipitalis területére sugároz;
- fülledtség és zaj érzése;
- halláskárosodás;
- hőmérséklet -emelkedés;
- az alvás és az étvágy romlása;
- dobhártya kivörösödött és fájdalmas tapintású.
A kezelést általában otthon végzik, és előírják ágynyugalom... A kórházi kezelést csak szövődmények (meningitis, mastoiditis) jeleivel végezzük. A hurutos középfülgyulladás konzervatív kezelése a következőképpen történik: ![]()
- A fájdalom szindróma eltávolítása speciális cseppekkel (otinum, otipax) vagy más eszközökkel (novokain, karbol -glicerin, 70% alkohol). Használhat enyhén felmelegített vodkát, ill Vazelin olaj... 5-7 csepp gyógyszert csepegtetünk a hallójáratba, és gézzel vagy vattával lezárjuk.
- A hőmérséklet csökkentése lázcsillapító gyógyszerek (paracetamol, ibuprofen, analgin, aszpirin) segítségével.
- Helyi hő alkalmazása a fájó hely felmelegítésére (fűtőbetét, kék lámpa, UHF, vodka borogatás).
- Vasoconstrictor cseppek és aeroszolok az orrban (sanorin, nafthyzin, galazolin, efedrin) 5 csepp naponta legalább háromszor.
- Baktericid cseppek (protargol, collargol);
- Szulfonamidok, antibiotikumok.
Az orrüreg öblítése, különösen gyermekeknél, orvos felügyelete nélkül nem kívánatos az állapot romlásának elkerülése érdekében.
Az akut gennyes forma főként előrehaladott hurutos középfülgyulladás következtében alakul ki. A szervezet gyengülése a fertőzések, a csökkent immunitás, a vér és a felső légúti betegségek (arcüreggyulladás, az orrszeptum görbülete, adenoidok) miatt hozzájárul a betegség kialakulásához. Ez egy súlyos középfül -betegség, felnőttek és gyermekek tünetei a következő klinikai képet alkotják:
- elhalványulás a hallójáratból (periodikus vagy állandó);
- a dobhártya perforációja;
- halláskárosodás (mértéke a hallócsont károsodásától függ).
A fülből való váladék leggyakrabban gennyes-nyálkás és szagtalan. Néha az egyoldalú elváltozások évekig tarthatnak súlyos szövődmények nélkül. A diagnózist a szerv vizuális vizsgálata és jellegzetes tünetek Néha röntgenfelvételt készítenek a fej halántéklebenyéről és a baktériumok tenyésztéséről.
A perforáció előtti stádiumot a fejre sugárzó fájdalom, a torlódás és a hallásvesztés érzése jellemzi, a dobhártya duzzadt és kiálló. A dobhártya törése után genny folyik ki, és a beteg állapota jelentősen javul. A kis lyukak nyom nélkül benőttek, a nagyobbak után hegek és tapadások jelenhetnek meg.
A terápia a felső légúti megbetegedések kezeléséből, valamint a genny rendszeres eltávolításából, valamint összehúzó és fertőtlenítőszerek használatából áll. Az fül -orr -gégész előírhatja az öblítést 3% -os hidrogén -peroxid oldattal vagy antibiotikumokkal, amelyeket por formájában is a hallócsőbe fújnak. A gyógyszereket kéthetente cserélik, hogy megakadályozzák a mikrobák rezisztenciájának kialakulását velük szemben. Szép eredmények fizioterápiát ad (UHF, UFO, lézerterápia). A polipokat és a granulátumokat sebészeti úton eltávolítják. 
Ha nem végez megfelelő kezelést, akkor súlyos szövődmények lehetségesek - halláscsökkenés, mastoiditis, agyhártyagyulladás. Ezenkívül, amikor nagyszámú durva tapadás és heg fordul elő, a hallócsigák mobilitása erősen korlátozott, a hallás romlik, vagyis tapadó középfülgyulladás alakul ki.
Exudatív középfülgyulladás esetén elzáródás következik be eustachianus csövek, és folyadék halmozódik fel a középfülben, a kezelés némileg eltér a gyulladás más típusaitól. Ha a váladék (ragadós vagy vizes) másfél hónapon belül nem jön ki természetesen amikor az orrlégzés helyreáll, szívják (myriigotomia) és szellőztetik az üreget, vagy adenoidectomia.
Mastoiditis
Ez a halántékcsont mastoid folyamatának gyulladása, amely főként szövődményként jelentkezik. Ugyanakkor gennyes folyamat alakul ki a függelék sejtjeiben, amely képes destruktív szakaszba fordulni, amelyben a mastoid folyamat csontos hidjai megsemmisülnek, és egyetlen üreg (empyema) képződik gennyekkel belül. A betegség veszélyes, mert genny bejuthat agyhártyaés agyhártyagyulladáshoz vezet.
Tipikus tünetek:
- rossz általános állapot beteg;
- a vér összetételének megváltozása;
- magas hőmérsékletű;
- a fülből való szivárgás és lüktető fájdalom;
- vörösség és duzzanat a fül mögött;
- a héj kiemelkedése.
A vizsgálat során észrevehető a hallójárat hátsó felső falának túlnyúlása. A röntgensugarak különösen fontos szerepet játszanak időbeli csontokés a hallószervek összehasonlítása egymás között. MRI és számítógépes tomográfia adatait is használják.
A konzervatív terápia széles spektrumú antibiotikumok használatából, a genny kiáramlásának enyhítéséből, a nasopharynx és a melléküregek nyálkahártyájának párhuzamos kezeléséből áll. Ha romboló szakasz jelei vannak, azonnal sebészeti beavatkozást végeznek. Ez magában foglalja a mastoid folyamat trepanningjét és az összes érintett szövet eltávolítását az auricle mögötti metszésen keresztül. Endotracheális vagy helyi infiltrációs érzéstelenítést alkalmaznak. A műtét normál kimenetelével a seb 3 hét alatt gyógyul. A műtét azonban néha károsíthatja az arcideget, különösen gyermekeknél.
A középfül glomus daganata jóindulatú daganat, amely a dobüreg falán vagy a jugularis véna izzóján lokalizálódik, és glomus testekből áll. Nem lehet teljesen eltávolítani. Jóindulatú jellege ellenére a daganat növekedni tud és hatással lehet az egészséges szövetekre, beleértve a létfontosságú szerveket (agytörzs, medulla oblongata, véredény), ami végzetes lehet.
A glomus tumor jelei a dobhártya mögött lüktető vörös tömeg, az arc aszimmetriája, a halláskárosodás és a dysphonia.
A formáció lokalizációjának és méretének pontosabb meghatározásához MRI -t, CT -t, angiográfiát és szövettani vizsgálatot használnak.
Néha először a neoplazma embolizációját (a vérellátás leállítását) végzik, ami növekedésének felfüggesztéséhez vezet. Ezt követően a daganatot sebészileg eltávolítják (részben vagy egészben). Gamma kés vagy sugárkezelés. Pozitív eredmény valószínűbb, ha korán észlelik. Az időben történő beavatkozás jelentősen javíthatja a beteg életminőségét.