Lichen planus a jeho liečba. Ako sa lieči lichen planus? Bylinný odvar pre lišajníky
Lichen planus sa vzťahuje na chronické dermatózy a prejavuje sa vo forme svrbivých papuliek na koži, slizniciach a v zriedkavých prípadoch aj na nechtoch. Rozmanitosť symptómov tejto choroby určuje počet jej odrôd a niekedy výrazne komplikuje diagnostiku. V zložitých prípadoch musí pacient na presnú diagnózu predpísať biopsiu.
Dermatológovia zaznamenali v posledných rokoch nárast počtu pacientov s touto dermatózou. V tomto článku vás oboznámime s príčinami, príznakmi, spôsobmi liečby a diagnostikou lichen planus. Tieto informácie budú užitočné pre vás alebo vašich blízkych a pomôžu vám rozhodnúť sa, či je potrebné začať liečbu.
Prevalencia tejto dermatózy medzi kožnými patológiami je asi 1-2,5 % a medzi slizničnými ochoreniami ústna dutina- asi 35 %. Asi u 30-40% pacientov sú postihnuté sliznice aj koža a v 12-20% prípadov dochádza k šíreniu ochorenia aj na nechtových platničkách. U 25 % pacientov postihuje lichen planus iba sliznicu ústnej dutiny. Častejšie sa zistí u ľudí vo veku 40-60 rokov (hlavne u žien). U detí je ochorenie zriedkavé.
Príčiny
Vedci zatiaľ nemôžu presne určiť príčinu výskytu predmetnej dermatózy. Existuje niekoľko teórií o faktoroch, ktoré to spôsobujú.
Imunoalergický
Táto teória o príčinách vývoja tejto dermatózy je vedúca, pretože spája všetky ostatné. Výskumné údaje potvrdzujú, že v krvi pacientov a v oblasti vyrážok dochádza k narušeniu vzťahu medzi T-pomocníkmi (imunitné bunky, ktoré poskytujú aktívnu imunitnú odpoveď) a T-supresormi (imunitné bunky, ktoré zabezpečujú zníženie v imunitných odpovediach). V krvi sa zisťujú cirkulujúce imunitné komplexy vrátane protilátok a častí kožných buniek.
Táto skutočnosť naznačuje, že imunitný systém „nerozpoznáva“ svoje vlastné bunky a produkuje proti nim leukocyty, lymfocyty, protilátky a imunoglobulíny. V reakcii na takúto reakciu dochádza k poškodeniu vlastných tkanív a slizníc pokožky. Preto sa v postihnutej oblasti vytvárajú mediátory zápalovej reakcie a vzniká imunitný zápalový „útok“ spôsobujúci odumieranie epidermálnych buniek a slizníc.
Vírusové alebo infekčné
Podľa tejto teórie sa vírusové alebo bakteriálne činidlo nachádza v spodných vrstvách kože a začína sa prejavovať pod vplyvom množstva provokujúcich faktorov. Stimuluje delenie epidermálnych buniek a imunitný systém produkuje protilátky, ktoré ničia jeho vlastné kožné bunky.
Dedičná
Vedci naznačujú, že existuje „spiaci“ gén, ktorý vyvoláva túto dermatózu a je zdedený. Pod vplyvom určitých dôvodov sa "prebudí" a spôsobí výskyt symptómov.
Pravdepodobnosť takejto príčiny tejto dermatózy čiastočne potvrdzujú štatistiky, že u 0,8-1,2% pacientov bola choroba pozorovaná v niekoľkých generáciách. V takýchto prípadoch sa choroba začína prejavovať už v ranom detstve, je dlhotrvajúca a často sa opakuje.
Neurogénne
Táto teória o pôvode dermatózy je, že jej vývoj alebo relaps sa vyvíja po duševnej traume. Vychádza zo skutočnosti, že takmer všetci pacienti majú jedno alebo druhé nervové zrútenie(neuróza, vegetatívna neuróza, neurasténia atď.).
Potvrdením tejto teórie je umiestnenie vyrážky pozdĺž nervov s. U niektorých pacientov s lichen planus sa odhalia porušenia trofizmu kože vyvolané léziami miest miecha spôsobené inými dôvodmi (traumou atď.).
Intoxikácia
Táto teória je založená na toxických účinkoch množstva látok:
- Lieky. Vývoj dermatóz môže spôsobiť 27 liekov. Napríklad prípravky zo zlata, jódu, arzénu, antimónu, hliníka, antibakteriálne látky (streptomycínové a tetracyklínové antibiotiká), chinín a jeho deriváty, látky proti tuberkulóze (kyselina para-aminosalicylová, Ftivazid). Paradoxom tohto predpokladu je, že niektoré z vyššie uvedených liekov sa používajú na liečbu tejto dermatózy (napríklad antibiotiká alebo arzénová pasta). S najväčšou pravdepodobnosťou môžu spôsobiť túto dermatózu alebo viesť k toxickému poškodeniu kože.
- Autointoxikácia. Vývoj dermatózy je vyvolaný akumuláciou toxických látok v tele, ktoré sa objavia, keď nasledujúce choroby:, choroby zažívacie ústrojenstvo(peptický vred), hypertenzia,. Štúdie potvrdzujú, že u niektorých pacientov s lichen planus sa zistia zmeny funkcie pečene, ktoré sa zisťujú biochemickým krvným testom. Pre ostatných je to porušované metabolizmus uhľohydrátov... Dermatóza je obzvlášť ťažká pri diabetes mellitus.
Je choroba nákazlivá?
Existencia Vysoké číslo teórie o príčinách tohto ochorenia nedávajú príležitosť dať priamu odpoveď na túto otázku. Všetky sú ešte neoverené a nemajú 100% potvrdenie.
Sú známe prípady rozvoja lichen planus u manžela a manželky alebo niekoľkých rodinných príslušníkov. Je opísaná epizóda infekcie dermatológa, ktorý vykonal biopsiu tkanív pacienta. Po 30 dňoch sa objavili prvé ložiská kožných lézií a po 21 dňoch rovnaké kožné lézie ako u pacienta.
To je dôvod, prečo odborníci zatiaľ neodporúčajú úplne odmietnuť možnosť infekcie lichen planus (najmä pri blízkom kontakte) a dodržiavať množstvo pravidiel. Pri komunikácii s pacientom by ste mali odmietnuť potriasť rukou a iné telesné kontakty, nepoužívať rovnaké jedlá, oblečenie, topánky, nožnice a iné predmety osobnej hygieny.
Symptómy

Klinický obraz lichen planus môže byť typický alebo atypický.
Typická forma
Hlavným príznakom tejto dermatózy je svrbivá, červená, plochá vyrážka, ktorá leží na koži alebo slizniciach. Oblasti jeho lokalizácie môžu byť rôzne.
Častejšie sa vyrážka s červeným lišajníkom nachádza na týchto miestach tela:
- lakťové záhyby;
- vnútorný povrch zápästných kĺbov a stehien;
- podkolenná jamka;
- bedrovej oblasti;
- spodná časť brucha;
- oblasť slabín;
- členkové kĺby;
- podpazušie;
- bočné povrchy tela.
Dlane a chodidlá, tvár a pokožka hlavy sú zriedkavo postihnuté lichen planus.
Na slizniciach sa prvky vyrážky pozorujú v nasledujúcich oblastiach:
- ústna dutina: jazyk, vnútorný povrch líc, tvrdé podnebie, ďasná;
- vstup do vagíny;
- hlava penisu.
Vyrážka na slizniciach sa môže zlúčiť do skupín vo forme čipky, krúžkov a sieťoviny alebo môže byť samostatná. Jeho farba sa blíži sivoopálovej. Na jazyku môžu papuly vytvárať belavé plaky so zubatými kontúrami a fialové a mierne šupinaté plaky na perách.
Pri poškodení nechtovej platničky sa na nej objavujú pozdĺžne ryhy (pruhovanie) a hrebenatky. Zakalí sa a valček nechtov sa môže zničiť.
Navonok môže vyrážka vyzerať takto:
- papuly;
- vyrážka polygonálneho tvaru;
- papuly s pupočným dojmom;
- vyrážka, ktorá sa spája do plakov;
- vyrážka s hyperkeratózou a keratinizáciou;
- lesklé papuly.
Pri lichen erythematosus sa pozoruje taký charakteristický príznak ako Wickhamova sieťka - vzor vo forme sieťky na povrchu najväčších papulov. Je to jasne vidieť, keď sa na vyrážku aplikuje slnečnicový olej.
Pri exacerbácii ochorenia sa pozoruje Kebnerov fenomén. Vyjadruje sa vo výskyte nových prvkov vyrážky v mieste akéhokoľvek poranenia kože (napríklad trenie oblečenia).
Atypické formy
Atrofické
Táto forma sa vyvíja, keď sa vyskytnú sklerotické alebo atrofické zmeny v dôsledku podvýživy alebo nahradenia normálnych kožných tkanív spojivové tkanivo, v mieste obvyklých (typických) papuliek.
Atrofická forma môže byť:
- primárne - vyvíja sa nezávisle a okamžite;
- sekundárne - vzniká spätným vývojom papúl.
S rozvojom takejto formy v oblasti rastu vlasov je možné pozorovať vypadávanie vlasov a v oblasti ohybových plôch rúk a nôh - folikulárnu keratózu (alebo symptóm Little-Lassuer), čo je vyjadrené v zablokovaní vlasových folikulov s akumuláciou rohovitých buniek.
Hypertrofické (alebo bradavičnaté)
Táto forma sa pozoruje s hyperpláziou tkaniva, ktorá sa prejavuje vo vzhľade vysoko lesklých papúl hnedej, fialovej alebo ružovkastý... Sú náchylné na fúziu a tvorbu plakov. Navonok takéto vyrážky pripomínajú bradavice s povrchom, ktorý sa zdá byť prepichnutý a pokrytý malým množstvom šupín.
Zvyčajne sú vyrážky s touto formou lišajníka lokalizované v oblasti predného povrchu nôh. V niektorých prípadoch sa vyrážky objavujú v iných oblastiach.
Erozívne a ulcerózne
Táto forma dermatózy je najťažšia a ťažko liečiteľná. Zvyčajne je to sprevádzané léziami ústnej sliznice (menej často sa na procese zápalu podieľa hlava penisu a vstup do vagíny).
Na povrchu slizníc sa objavujú zmeny, ktoré sa rýchlo premieňajú na vredy alebo eróziu zaobleného nepravidelného tvaru a dodávajú pacientovi bolestivé pocity... Ich dno má ružovkasto-zamatový povrch a často sú pokryté filmami alebo usadeninami, ktoré po odstránení vedú ku krvácaniu.
Hojenie vredov a erózií trvá veľmi dlho a následne sa často opakujú. Tento proces môže trvať roky.
Erozívna a ulcerózna forma je často sprevádzaná diabetes mellitus. V takýchto prípadoch odborníci hovoria o syndróme Potekaev-Grinshpan.
Vezikulárne (alebo bulózne)
Táto forma dermatózy sa vyvíja s rýchlym priebehom ochorenia, čo môže byť spôsobené ťažkým celkovým zdravotným stavom. Najčastejšie sa vyskytuje u žien nad 50 rokov.
Pri pľuzgierovej forme vznikajú na tele veľké (až do veľkosti hrášku) a malé pľuzgieriky, ktoré sa rýchlo šíria po nezmenenej koži. Okolo týchto zmien sú papuly alebo plaky.
Bubliny sú naplnené priehľadnou bielou kvapalinou a majú hustú kapsulu, ktorá sa dlho neotvára. Keď sa takéto zmeny objavia v ústnej dutine, rýchlejšie sa otvárajú. Na ich mieste vznikajú erózie a vredy, ktoré sa na rozdiel od erozívnej formy lišajníka hoja.
Prstencový
Táto forma dermatózy sa šíri do šírky a vyrážka v strede lézie "vybledne". Podobné zmeny na koži tvoria krúžky.
Zvyčajne sa táto forma ochorenia vyskytuje u mužov. Krúžky sú lokalizované v oblasti genitálií, na vnútornom povrchu nôh a na slizniciach.
Erytematózne
Pri tejto forme tejto dermatózy sa na významnej časti kože objavuje začervenanie, opuch a olupovanie. Následne sa na týchto miestach tvoria mäkké uzliny.
Špicatý
Pri tejto forme tejto dermatózy sa na lopatkách, krku alebo nohách nachádzajú vyrážky vo forme špicatých papuliek. V strede každého prvku vyrážky je oblasť hyperkeratózy, ktorá sa podobá vyčnievajúcej nadržanej chrbtici.
Pigment
Pri tejto forme dermatózy sa na tele objavujú hnedé alebo tmavohnedé pigmentované uzliny. V niektorých prípadoch predchádzajú typické papuly.
Monilimorfný
Pri tejto forme dermatózy sa na tele objavujú voskové, zaoblené vyrážky. Sú lokalizované na krku, ušiach, čele, lakťoch, zadnej časti rúk, zadku a bruchu. Vyrážky sú zoskupené do náhrdelníka. Charakteristickým znakom touto formou je neporušená koža nosa, líc, dlaní a oblasť medzi lopatkami.
Lichen planus u detí
Táto dermatóza u detí je zriedkavá, ale prebieha vo väčšom počte agresívna forma, pretože detská pokožka je inak usporiadaná – dokáže vo väčšej miere zadržať vlhkosť a viac jej obsahuje cievy... Kvôli týmto štrukturálnym vlastnostiam koža rýchlejšie napuchne, na papuli sa objavia pľuzgiere a vyrážka nadobudne fialový alebo jasne fialový odtieň.
Diagnostika
 V závažných prípadoch lichen planus sú pacientom predpísané cytostatiká.
V závažných prípadoch lichen planus sú pacientom predpísané cytostatiká. Typické ploché vyrážky na koži umožňujú stanoviť diagnózu len na základe vyšetrenia pacienta. V niektorých prípadoch je diagnostika zložitá kvôli rôznorodosti atypických foriem tohto dermatologického ochorenia. Potom odporučí dermatológ laboratórne metódy diagnostika:
- krvný test - ESR stúpa a pozoruje sa leukocytóza a eozinofília;
- biopsia kože a histologický rozbor - vo vzorkách tkaniva sa odhalia známky zápalu, hypergranulóza, hyperkeratóza, pásiková infiltrácia hornej vrstvy dermis, hydropická degenerácia bazálnej epidermy a koloidné Sivatove telieska medzi epidermou a dermis.
Liečba
Liečba tejto dermatózy sa vždy uskutočňuje v etapách a komplexným spôsobom.
Do terapeutického plánu môžu byť zahrnuté nasledujúce lieky:
- lieky na zníženie aktivity imunitný systém(s ťažkým priebehom);
- prostriedky na normalizáciu tkanivového trofizmu;
- prostriedky na odstránenie svrbenia, stabilizáciu fungovania nervový systém a spať;
- lokálne masti a iné prostriedky.
Okrem toho sa na urýchlenie zotavenia používajú metódy ovplyvňovania faktorov vyvolávajúcich ochorenie:
- boj proti stresu;
- liečba patológie ústnej dutiny;
- eliminácia škodlivých faktorov vo výrobe;
- oprava prijatia skôr menovaných drogy;
- normalizácia stravy atď.
Lieky sa predpisujú pacientom v prípadoch, keď dôjde k porušeniu Všeobecná podmienka zdravie. Výber potrebných finančných prostriedkov závisí od každého klinický prípad... Na liečbu lichen planus možno použiť nasledujúce perorálne lieky:

Okrem toho plán medikamentózna terapia lieky na liečbu sprievodných ochorení môžu zahŕňať: cukrovka, neuróza, arteriálnej hypertenzie, chronické zápalové procesy (napríklad glositída atď.).
Na lokálnu liečbu lichen planus sa používajú tieto prostriedky:
- masti na báze kortikosteroidov: Cloveit, Flumethason, Hydrokortizón, Betamezon, Triamcinolon;
- nehormonálne antialergické masti: Gistan, Fenistil;
- nehormonálne protizápalové masti: Pimecrolimus, Tacrolimus;
- exfoliačné masti: Belosalik, Diprosalik;
- masti na urýchlenie regenerácie tkanív: Solcoseryl.
Miestne prostriedky na liečbu tejto dermatózy sa môžu použiť samostatne alebo vo vzájomnej kombinácii. Predpísať ich môže len lekár, ktorý zohľadňuje formu, závažnosť a štádium ochorenia.
Tradičné metódy liečby
V niektorých prípadoch - pri absencii alergických reakcií a iných kontraindikácií na použitie liečivé byliny- možno použiť na liečbu tejto dermatózy ľudové recepty... Pred ich použitím by ste sa určite mali poradiť so svojím lekárom!
Chronické kožné lézie, charakterizované prevalenciou procesu pozdĺž kože, slizníc a nechtových platničiek, sú odborníkmi diagnostikované ako lichen planus alebo Wilsonov lišajník. Ochorenie sa prejavuje rôznymi spôsobmi, v závislosti od formy priebehu. Ďalšou črtou je jeho vývoj na pozadí iných patológií.
Teórie vývoja Wilsonovej choroby
Skutočné príčiny lichen planus neboli nájdené. Odborníci sa prikláňajú k názoru, že patologický mechanizmus spúšťajú tieto faktory:
- neurogénna, provokujúca dermatóza po psychickom šoku. U pacientov trpiacich červenou formou lišajníka sa často zisťujú rôzne poruchy nervového systému. Pri neuritíde sa na koži tvoria prvky lišajníkov pozdĺž priebehu nervových vetiev.
- Vírusovo-infekčné, čo vedie k zvýšenému deleniu buniek na hornej dermálnej úrovni. V snahe brániť sa negatívnemu vplyvu faktora imunitný systém spustí produkciu protilátok, ktoré následne absorbujú vlastné prospešné bunky. S Wilsonovou chorobou sa stávajú bunkami epidermis.
- Faktor intoxikácie ovplyvňuje telo podobným spôsobom Alergická reakcia, vyvinuté na základe liečby určitými liekmi. Ide o prípravky zo zlata, hliníka, antimónu, arzénu a jódu. Na tele sa môžu objaviť ložiská lišajníkov aj v dôsledku užívania antibiotík a liekov proti tuberkulóze, chinínu a jeho derivátov.
- Autointoxikačný faktor vzniká nahromadením toxínov v tele. Podobné porušenie sa vyskytuje pri arteriálnej hypertenzii, cirhóze a hepatitíde, diabetes mellitus, gastritíde a peptický vredžalúdka. Biochemická analýza pacientov s krvnými lichenmi vykazuje zmeny vo vzorkách pečene.
- Imunoalergický impulz k rozvoju ochorenia je považovaný za vedúci medzi všetkými teóriami a spája ich, pretože každá z nich je založená na zlyhaniach ochranných funkcií tela.
O dedičná možnosť pokrývanie tela ohniskami červeného lišajníka hovorí nasledujúca štatistika. V rodinách asi 1% pacientov s lichen planus trpelo niekoľko generácií.
Čo môžete odpovedať na otázku, je lišajník nákazlivý alebo nie? Lekári nemajú konsenzus, pokiaľ ide o nebezpečenstvo Wilsonovej choroby pre ostatných. Dermatóza môže postihnúť tak členov jednej rodiny, ako aj samotného dermatológa, ktorý odoberie postihnuté tkanivo na biopsiu.
Viacnásobné prípady infekcie lekárom neboli zaregistrované, ale vyskytol sa ojedinelý prípad v dermatologickej praxi. Záver naznačuje nasledovné: aby sa predišlo riziku zachytenia zbytočnej rany, nemali by ste dovoliť blízky kontakt s osobou pokrytou škvrnami.
Ako sa prejavuje lichen planus: špecifickosť vyrážok
Aby sa nezamieňali ložiská lišajníkov s inými kožnými léziami a aby sa liečba začala včas, je potrebné poznať príznaky lišajníka.
Hlavným príznakom Wilsonovej patológie je teda polymorfná vyrážka, reprezentovaná plochými uzlinami. Papuly majú malinový alebo červenofialový odtieň. Ich vlastnosťou je zatiahnutie centrálnej časti a lesklý hladký povrch. Odlupovanie prvkov nie je výrazné, vyvýšené šupiny sa oddeľujú ťažko.
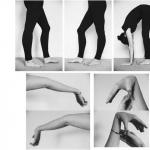
Na fotografii môžete vidieť všetky možné prejavy lichen planus.


Progresia patológie sa posudzuje podľa viacerých vyrážok a skupiny papuliek, ktoré sa zoraďujú, zhromažďujú v krúžkoch alebo tvoria girlandy. Ich fúzia vytvára plaky obklopené novými prvkami.
Proces vyrážok je často sprevádzaný svrbením. Niektorí pacienti dokonca uvádzajú výrazné nepohodlie, ktoré narúša správny spánok. Po zahojení papúl zostávajú na ich mieste pretrvávajúce pigmentované oblasti.
Prvky Wilsonovho lišajníka sú zvyčajne lokalizované v nasledujúcich anatomických oblastiach:
V zriedkavých prípadoch ochorenie postihuje nechty. Platne sa zakaľujú, objavujú sa na nich pozdĺžne pruhy.

Na pokožke hlavy, dlaniach a koži nôh sa príznaky lichen planus neprejavujú.
Asi u 25% všetkých pacientov nie je koža zapojená do patologického procesu. U týchto ľudí sú sliznice pohlavných orgánov a ústnej dutiny pokryté papuľami. Prvky tu môžu byť buď jednotlivé, alebo zoskupené vo forme čipkového vzoru.

V ústnej dutine majú papulózne vyrážky nasledujúcu farbu:
- na slizniciach - šedá;
- na jazyku - belavý;
- na perách - fialová.
Ďalší nápadný znak - Wickhamská mriežka - hovorí o škvrnách patriacich lišajníkovi červenej. Vyzerá to ako sieťový vzor, ktorý pokrýva povrch veľkých plakov. V prípade exacerbácie Wilsonovej choroby sa k symptómom pripája Koebnerov syndróm. Pri ňom sa objavujú nové vyrážky v miestach mechanického poškodenia kože (injekcie, škrabance, podráždenia).
Video: typy lichen planus.
Vlastnosti diéty a liekovej terapie pre červený lišajník
V procese liečby červenej farby je dôležité vziať do úvahy faktory, ktoré vyvolávajú dermatózu. Pacientovi sa dôrazne odporúča eliminovať negatívny vplyv domácich a profesionálnych podmienok, zbaviť sa sprievodných ochorení a ložísk infekcií.
Ak sú ústa poškodené, mala by sa vykonať dezinfekcia alebo protetika. Prijatá potrava by nemala dráždiť ústnu sliznicu.
Diéta pre lichen planus vyžaduje vylúčenie nasledujúcich potravín zo stravy:
Na odstránenie silného svrbenia terapia zahŕňa vymenovanie sedatív a antidepresív, ktoré sa zlepšia nočný spánok... Proti prejavom alergií je pacientovi predpísaný Claritin, Telfast, Tavegil a ich analógy.
Aby sa zlepšil prietok metabolické procesy je indikovaná vitamínová terapia. Samotný vitamín A a jeho deriváty priaznivo pôsobia na delenie kožných buniek a znižujú závažnosť zápalu. Vitamínový prípravok predpisovať na obdobie 2 - 3 týždňov s dávkami 25 - 50 mg.
Pri zlepšovaní stavu kože je veľmi dôležitý vitamín E. Pri liečbe hormónmi umožňuje ich zníženie. denná dávka a skrátiť dobu samotnej terapie. V prípade chronického recidivujúceho kurzu proti lišajníkom sú predpísané lieky, ktoré zlepšujú okysličenie tkanív (Actovegin, Cyto-Mak).
Liečba lišajníkových ložísk s masťami
Na vonkajšie ošetrenie indikované pre lichen planus. Môžu sa kombinovať s roztokmi a zmesami obsahujúcimi kyselinu citrónovú, mentol a anestezín. Pri intenzívnom svrbení sú predpísané lieky s antihistamínovým účinkom.
Ako exfoliačný prostriedok použite salicylová masť.

Znižuje imunitný zápal a posilňuje steny malých ciev. Exfoliáciou keratinizovaných buniek masť podporuje tvorbu zdravých buniek, zjemňuje papuly a zmierňuje opuchy. Používajú to, nanesú tenkú vrstvu na postihnuté miesta a zostanú pod obväzom jeden deň. Ďalej sa zmení gázová obrúska. Liečebný kurz- 6 - 20 dní.
Papuly vyčesané na rany sa odporúčajú liečiť Solcoseryl masť... Liečivo nasýti tkanivá kyslíkom a glukózou, regeneruje ich a zabraňuje vzniku vredov a erózií. Aplikuje sa na chorú pokožku 2 - 3 r. deň, asi 2 týždne.
Pri liečbe lichen planus sa liek ako Fenistil dobre ukázal. Masť alebo gél za účelom úľavy od bolesti a zmiernenia podráždenia a svrbenia sa aplikuje na kožu 2 - 4 r. za deň a zaznamenajte prvú úľavu po 20 minútach. Maximálny účinok sa pozoruje po 1 - 4 hodinách po ošetrení. Produkt posilňuje kapiláry, ochladzuje pokožku a poskytuje anestéziu.
Online testy
- Test znečistenia tela (otázok: 14)
Existuje mnoho spôsobov, ako zistiť, do akej miery je vaše telo kontaminované. Špeciálne analýzy, štúdie a testy pomôžu starostlivo a cielene identifikovať porušenia endoekológie vášho tela ...
Liečba lichen planus
Príčiny lichen planus
Chronická dermatóza, charakterizovaná výskytom na koži a slizniciach, najmä na sliznici úst a na červenom okraji pier, monomorfná vyrážka. Toto ochorenie je pomerne časté a predstavuje asi 1 % všetkých kožných ochorení. Častejšie ochorejú vo veku 30-60 rokov. Muži majú tendenciu ochorieť mladý vek, ženy - po 50 rokoch. Starí ľudia a deti ochorejú len zriedka.
Etiológia a patogenéza lichen planus zostáva nejasná. Existuje niekoľko konceptov príčiny ochorenia.
Pozoruhodná je vírusová alebo infekčná teória. Z tohto hľadiska majú pacienti filtračný vírus, je lokalizovaný intradermálne a prejavuje sa svojou aktivitou znížením obranyschopnosti organizmu pod vplyvom fyzickej traumy, psychického stresu. Túto teóriu podporuje množstvo zahraničných autorov, hoci vírus zatiaľ nebol izolovaný.
Neuroendokrinná alebo neurogénna teória je založená na prípadoch dermatózy a jej relapsu po psychickej traume. Šírenie vyrážky pozdĺž hlavných nervov alebo pozdĺž zón je podobné pásovému oparu.
Teória intoxikácie uvažuje o vzťahu medzi rozvojom dermatózy s toxický účinok rôzne látky (predovšetkým lieky), autointoxikácia pri chronickej patológii vnútorné orgány... Štúdium zmien v bunkovom reťazci imunity umožnilo zistiť zníženie počtu T-buniek a narušenie pomeru subpopulácií T-lymfocytov v krvi pacientov s lichen planus. Preto sa mnohí výskumníci prikláňajú k alergickej teórii výskytu tejto dermatózy.
Alergická teória zabezpečuje komplexnú účasť infekčných, vírusových, nervových, humorálnych, intoxikačných, dedičných a iných faktorov na vzniku dermatózy. V našej dobe je táto teória najprijateľnejšia.
Choroba často začína prodromálnymi príznakmi:
- malátnosť,
- nervové vzrušenie
- slabosť.
Prvky vyrážky sa objavujú akútne. Vyrážka lichen planus pozostáva z neostrozápalových dermoepidermálnych papúl s priemerom 1-3 mm, ktoré sa vyznačujú nasledujúcimi znakmi:
- polygonálne obrysy;
- umbilikálna centrálna depresia;
- lesklý povrch pri osvetlení zboku;
- žiadna tendencia k periférnemu rastu;
- prítomnosť Wickhamovej sieťky, ktorá je viditeľná v hĺbke papuly po lubrikácii vodou alebo olejom;
- modro-červená, fialová, perleťová farba.
Môžu sa navzájom spájať, vytvárať plaky, rôzne tvary. Potom je Wickhamova sieťka jasne viditeľná vo forme malých bielych zŕn alebo čiar spôsobených nerovnomerne zhrubnutou zrnitou vrstvou epidermy. Možné farebné odtiene papuliek:
- žlto-červená,
- bledo-červená,
- jasne červená,
- karmínová,
- tmavá čerešňa,
- medená červená,
- Fialová,
- modro-červená,
- hnedo-červená,
- tmavohnedá,
- menej často čierna.
Povrch papúl je hladký, potom sa na povrchu objaví mierny peeling. Vyrážka môže byť generalizovaná alebo lokalizovaná a je charakterizovaná tendenciou k zhlukovaniu, zvoneniu, girlandám alebo lineárnej distribúcii.
Vo väčšine prípadov má vyrážka hladký povrch, ale v budúcnosti sa na ňom objavia priehľadné alebo sivasté šupiny. Lézie môžu byť obmedzené alebo sa môžu zovšeobecniť a zoskupiť. V období progresívneho priebehu lichen planus má veľa pacientov pozitívnu izomorfnú reakciu (Kernerov fenomén) a mechanické podráždenie. Subjektívne sa pacienti obávajú svrbenia, často - bolesť hlavy, pocit mravčenia, pocit pálenia, všeobecné obavy.
Lokalizácia vyrážok môže byť rôzna, častejšie sú lokalizované na koži ohýbacích plôch predlaktia, na zápästiach, lakťoch, v záhyboch slabín, podkolenných jamkách, na nohách, v driekovej oblasti, na bočných partiách povrch tela, koža podbruška, v oblasti genitálií. Na končatinách je vyrážka symetrická. Zriedkavo sú lokalizované na pokožke hlavy, tvári, dlaniach a chodidlách. U niektorých pacientov sú nechty zmenené - pozdĺžne obrysy, niekedy vo forme hrebeňov, stmavnutie, niekedy hyperémia nechtového lôžka. Pacienti sa sťažujú na svrbenie rôznej intenzity, menej často brnenie, pálenie.
Často patologický proces zahŕňa sliznicu úst a pohlavných orgánov, ktoré môžu byť ovplyvnené izolovane alebo v kombinácii s kožnými vyrážkami. Niekedy vyrážky na slizniciach predchádzajú vzniku vyrážok na koži, v niektorých prípadoch sú jediným znakom ochorenia. Vyrážka je reprezentovaná okrúhlymi alebo polygonálnymi malými papuľami, belavo-šedej alebo fosforovej farby. Papuly sa zoskupujú a vytvárajú plaky, ktoré môžu pripomínať leukoplakiu.
Klinický obraz ochorenia na sliznici môže byť veľmi rôznorodý. Je ich viacero klinické formy lichen planus na ústnej sliznici.
Typická forma charakterizované malými papulami sivobielej farby, ktoré sa spájajú a vytvárajú bizarný vzor vo forme listov papradia. Na jazyku tvoria papuly plaky s priemerom do 1 cm, pokryté sivobielym kvetom. Na červenom okraji pier (častejšie je postihnutý spodný okraj) papuly často splývajú do súvislého pruhu so šupinami. Vyrážka je lokalizovaná hlavne na sliznici líc pozdĺž línie uzatvárania molárov, menej často na ďasnách, podnebí, na dne ústnej dutiny.
Exsudatívna hyperemická forma- typické papuly sa nachádzajú na hyperemickej a edematóznej sliznici. Pacienti pociťujú silnú bolesť a nepohodlie pri užívaní pikantného, horúceho jedla.
Hyperkeratotická forma- ohniská rôznych tvarov a obrysov majú výraznú keratinizáciu, súčasne sa vyvíjajú papulózne vyrážky umiestnené v pruhoch.
Erozívna a ulcerózna forma je komplikáciou typických alebo exsudatívno-hyperemických foriem v dôsledku erózie povrchu prvkov a vzniku jednotlivých alebo viacnásobných erózií na ich povrchu, menej často vredov. Erózie majú nepravidelné obrysy, pokryté fibrinóznym plakom, po odstránení ktorých dochádza ku krvácaniu. Erózie sú bolestivé, môžu pokryť celú sliznicu úst a pier. Často nezmiznú celé roky. Niekedy sa táto forma lichen planus kombinuje s diabetes mellitus a hypertenziou.
Atrofická forma je dôsledkom erozívnej a ulceróznej formy lichen planus.
Bulózna forma- spolu s typickými papuľami sú vezikuly do veľkosti 0,5-1,5 cm s hustou kôrou, ktorá existuje niekoľko dní, potom sa otvára a vytvára eróziu, rýchlo sa epitelizuje.
Atypická forma- je častejšie postihnutý horná pera, na ktorých sú symetricky vytvorené ohniská kongestívnej hyperémie s belavým kvetom. V oblasti horných rezákov dochádza k opuchu papíl ďasien, pri mechanickom podráždení ľahko krvácajú. Pacienti pociťujú pri jedle pocit pálenia a bolestivosť.
Na koži sa rozlišuje aj niekoľko foriem lichen planus.
Klasická alebo bežná forma charakterizované vývojom typických papúl, splývaním a vytváraním plakov do veľkosti 2 cm.Lezie môžu byť prstencového alebo nepravidelného tvaru s priehlbinou v strede, môžu byť umiestnené izolovane alebo v skupinách. Niekedy sú prvky umiestnené pozdĺž priebehu nervov (zosteroformný alebo zoniformný lišajník), lineárne (lineárny lišajník) alebo vo forme náhrdelníka (lišajník moniliformný). Wickhamov symptóm je pozitívny.
Hypertrofická alebo verukózna forma- Lézie sú zvyčajne lokalizované na anterolaterálnych povrchoch nôh, často symetricky. Zastúpené bradavicovitými útvarmi, týčiacimi sa nad úrovňou kože a pokrytými zrohovatenými vrstvami. Farba lézií je stagnujúca červená, cyanotická alebo lividná.
Atrofická forma- ložiská lichen planus podliehajú atrofickým zmenám, nevyčnievajú nad úroveň kože. Vyzerajú ako okrúhle škvrny s fialovou alebo sýto ružovou farbou. Typické vyrážky sa často nachádzajú na sliznici úst. Bublinková forma sa často nachádza na sliznici úst. Napäté vezikuly sa vyvíjajú na povrchu papulóznych prvkov a na veľkých plakoch - pľuzgiere so seróznym alebo serózno-hemoragickým obsahom. Pri lokalizácii ložísk v miestach prirodzených kožných záhybov alebo vplyvom tlaku či trenia sa môžu vyskytnúť erozívne a ulcerózne elementy. Forma má torpídny prúd.
Folikulárny alebo genitálny versicolor- reprezentovaný folikulárnymi a perifolikulárnymi papuľami. Je možný typ jazvovej alopécie pokožky hlavy, ako aj nejavej alopécie slabín a pubis. Často súčasne dochádza k lézii slizníc úst vo forme šedo-bielych vezikulárnych prvkov.
Pigmentová forma charakterizované výraznou pigmentáciou častejšie na koži brucha, zadku a dolných končatín... Následne sa tvoria lichenoidné papuly, niekedy je klinicky nemožné ich identifikovať. Ak máte typické vyrážky na sliznici úst alebo iných oblastiach kože, je možné stanoviť správnu diagnózu. Pigmentácia môže existovať dlho a prvky lichen planus sa môžu vyskytnúť súčasne s pigmentáciou alebo nejaký čas po jej objavení.
Priebeh lichen planus je recidivujúci, chronický.
Ako sa lieči lichen planus?
o liečba lichen planus brať do úvahy formu, prevalenciu patologický proces, lokalizácia lézií.
Pri príliš častých vyrážkach sú predpísané antibiotiká a antivírusové lieky(penicilín a jeho analógy, tetracyklín, metisazón), sedatívum, interferónové prípravky, griseofulvín.
Zobrazuje sa použitie vitamínov (B1, B6, B12, A, E, C, kyselina nikotínová).
Často, najmä pri léziách ústnej sliznice, sa používajú cytostatiká (cyklofosfamid).
Pri dlhom priebehu procesu sa používajú kortikosteroidy (prednizón, dexametazón). Používa sa aj reflexná diatermia, diadynamické prúdy, ultrazvuk, elektroforéza, laseroteralil, pri generalizovaných formách - pulzné pole, UHF paravertebrálne. Pri generalizovaných formách sa používa systémová terapia GCS (diprospan, flosterón).
Odporúča sa pre obmedzené ložiská aplikácií parafínosokeritu, bahenná terapia, s bradavičnatou formou - kryoterapia, diatermokoagulácia. Efektívne vody a procedúry: morské kúpanie, borovicové, sulfidové a radónové kúpele. Kortikosteroidné aerosóly, krémy a masti sú široko používané lokálne. Pri silnom svrbení potierajte léziu 2-5% roztokom rezorcinolu, 0,1% roztokom mentolu a 1% roztokom chloralhydrátu.
Na zmiernenie ťažkej infiltrácie sa používa tar-naftalánová masť, s bradavičnatou formou sa robia podofylínové aplikácie, kortikosteroidné injekcie do ložísk.
V prípade poškodenia ústnej sliznice sa využívajú aplikácie koncentrátu vitamínu A alebo výplachy 0,6% roztokom retinolacetátu a 0,4% hydrokortizónom v 40% roztoku dimexidu.
S akými chorobami to môže súvisieť
Pôvod lichen planus ešte nebol stanovený, ale zistilo sa, že stresový faktor, ako aj:
- chronické choroby
- užívanie niektorých liekov
- ACE inhibítory,
- nesteroidné protizápalové lieky,
- antibiotiká,
- beta blokátory.
Choroba sama o sebe po rozvinutí nepredstavuje osobitné nebezpečenstvo pre život, nie je zaťažená novými ochoreniami vnútorných orgánov, výrazne však ovplyvňuje kvalitu života pacienta - stabilne ho prenasledujú kozmetické defekty, silné svrbenie, psychologické komplexy.
Liečba lichen planus doma
Možno doma, ale malo by to prebiehať pod dohľadom ošetrujúceho lekára. Pacient potrebuje dispenzárne pozorovanie... Po úplnej regresii vyrážky často zostáva pretrvávajúca pigmentácia.
Prognóza pre život je priaznivá, pre úplné uzdravenie, niekedy je to pochybné kvôli tendencii choroby k relapsu, ktorá sa vyskytuje u 20% pacientov.
Aké lieky na liečbu lichen planus?
Na liečbu lichen planus sa používa široká škála liekov v závislosti od formy ochorenia a štádia, v ktorom sa nachádza. Zvyčajne toto:
- - od 250 000 do 60 miliónov jednotiek; priebeh liečby je od 7-10 dní do 2 mesiacov alebo viac;
- - masť sa aplikuje na postihnutú kožu 1-2 krát denne;
- - od 2 do 20 mg denne;
- - 50-100 ml 2-3 krát denne;
- - 1 ml raz;
- - určuje sa individuálne;
- - určuje sa individuálne.
Liečba lichen planus ľudovými metódami
Liečba lichen planusľudové prostriedky sú pomerne populárne a často sú doplnkom konzervatívnej liekovej terapie. Porozprávajte sa so svojím lekárom o nasledujúcich ľudových liekoch:
- aplikácie od rakytníkový olej- potrebujú navlhčiť kúsok gázy a aplikovať na ložiská lišajníkov na 30-60 minút;
- bylinné obklady- kombinujte 3 časti kvetov mullein a 1 časť vŕbovej kôry a skorocelu, zalejte litrom vriacej vody, po hodine preceďte;
- masti:
- Skombinujte 10 gramov rozdrvených kvetov nechtíka s 50 gramami vazelíny; vtierajte do oblastí postihnutých pásovým oparom;
- kombinujte 150 gramov brezového dechtu, 100 gramov čerstvej smotany a 2 kuracie žĺtky, dôkladne premiešajte; uchovávajte v chladničke, používajte denne;
- skombinujte 2 diely chmeľových šištičiek a 1 diel nechtíkových kvetov, povarte v pohári vriacej vody, znova priveďte do varu, odstráňte z tepla a preceďte; získaný vývar sa zmieša s dvojnásobným množstvom vazelíny, nechá sa stuhnúť; použite výslednú masť trikrát denne.
Liečba lichen planus počas tehotenstva
Lichen planus často debutuje alebo sa opakuje počas tehotenstva. Tehotenstvo sa ukazuje ako stresový faktor pre telo, navyše v tomto období imunita oslabuje a dochádza k reštrukturalizácii. hormonálne pozadie... Lišajník nepredstavuje osobitné riziko pre tehotnú ženu a plod, ale žena zažíva zvláštne nepohodlie. Odporúča sa znížiť riziko vzniku alebo opätovného výskytu lichen planus počas tehotenstva.
Lichen planus je chronické ochorenieľudská koža. Dôvod je neznámy. Hlavný príznak: na koži a slizniciach sa objavuje papulózna (uzlovitá) svrbivá vyrážka. Liečbu vykonáva dermatológ. Ženy ochorejú 2-krát častejšie ako muži. Vek chorých: 30-60 rokov. U detí je to mimoriadne zriedkavé. Trvanie ochorenia je od 1 mesiaca do 1 roka.
Kód ICD 10: L43. Skrátený lekársky názov: KPL. Latinský názov: LICHEN RUBER PLANUS. Podľa klasifikácie patrí medzi papulo-skvamózne kožné ochorenia.
Príčiny
Etiológia (príčina) lichen planus nie je známa!!!
Patogenéza (mechanizmus vývoja) ochorenia je autoimunitná. To znamená, že imunitné bunky tela začnú vnímať bunky vlastnej kože ako cudzie a začnú ich napádať. Prečo sa to deje - nikto nevie so 100% istotou, to znamená, že nikto nepozná hlavný dôvod vývoja tohto procesu. Preto existuje niekoľko teórií.
Teórie vývoja lichen planus
- Dedičné dôvody. Dedičná predispozícia k ochoreniu je vyššia v rodinách, kde jeden alebo obaja rodičia trpia lichen planus. Chorobnosť v takýchto rodinách je štatisticky vyššia.
- Neurogénna teória. Často sa choroba vyskytuje po nervový stres a duševné šoky u ľudí.
- Infekčná hypotéza. U niektorých pacientov sa prejavy začervenania lišajníka vyskytli po vírusovej resp bakteriálne infekcie... Napríklad po vírusová hepatitída, po herpetickej infekcii, po chrípke.
- Toxicko-alergické dôvody. Lichen planus sa niekedy vyskytuje pri dlhšom kontakte s chemikálie, s materiálmi na plnenie dutiny v zubnom lekárstve. Zriedkavo sa prejavy ochorenia objavia po užití liekov, napríklad po masívnej antibiotickej terapii.
- Choroby gastrointestinálneho traktu, endokrinný systém: gastritída, enterokolitída, pankreatitída, diabetes mellitus atď.
Je lichen planus nákazlivý?
Nie, nie je to nákazlivé. Pri histologických štúdiách sa nezistili žiadne infekčné agens. To znamená, že sa neprenáša z človeka na človeka.
Symptómy a klinika
- Papuly. Hlavným príznakom lichen planus je výskyt červenkasto-kyanotických alebo fialových papúl (uzlíkov) s veľkosťou 2-4 mm na ľudskej koži. Papuly sú polygonálne, nekruhové. V strede je mierna priehlbina, takže papuľa vyzerá plochá. V priebehu času sa papuly pokrývajú malými šupinami, ale šupinatosť nie je vyjadrená, nie je rovnaká ako pri psoriáze. Váhy je ťažké oddeliť od základne.
- Svrbivá pokožka. Toto je znak exacerbácie ochorenia. V štádiu remisie nie sú žiadne svrbenie ani papuly, ale môžu zostať ložiská zvýšenej pigmentácie (hyperpigmentácia).
- Symptóm voskového lesku: v prechádzajúcom svetle majú papuly a plaky voskový lesk.
- Symptóm Wickhamovej mriežky: pri rozmazaní zeleninový olej na povrchu veľkých papuliek je jasne viditeľný sieťový vzor (sivé bodky a pruhy).
- Kebnerov príznak: objavenie sa nových vyrážok pozdĺž priebehu škrabania kože je znakom prítomnosti výrazného svrbenia.

Hlavné miesta papulóznej vyrážky s červeným lišajníkom
- kožné záhyby na flexorových plochách kĺbov rúk a nôh,
- na trupe, najmä v oblasti krížovej kosti,
- pohlavné orgány - stydké pysky, žaluď,
- na rukách a nohách - predný povrch nôh a predlaktia,
- v 20% prípadov - ústna sliznica (belavá vyrážka na jazyku, perách, ústach),
- zriedkavo - nechty (rednutie, zakalenie, drážky a priehlbiny na nechtovej platničke),
- zriedkavo sa papuly nachádzajú pozdĺž priechodu nervových zakončení,
- veľmi zriedkavo - pokožka hlavy.






Klinické formy lichen planus
- Typická forma je u 75 % pacientov. Na koži sa objavujú papuly, môžu sa zlúčiť do skupín.
- Hypertrofická alebo bradavičnatá atypická forma. Papuly sa spájajú do veľkých útvarov, rastú ako hyperkeratóza alebo bradavice, navonok pripomínajú senilnú keratózu. Najčastejšie sa nachádzajú na prednej ploche nôh.
- Prstencový atypický tvar. Papuly sa spájajú do krúžku.
- Bulózna alebo pľuzgierovitá atypická forma. Okrem papúl sa objavujú pľuzgiere s priehľadným alebo krvavým obsahom. Vyžaduje skorý začiatok liečby.
- Erozívna a ulceratívna atypická forma. Lokalizované v ústnej dutine. Spolu s papulami sa na sliznici objavujú erózie a vredy.
- Atrofická atypická forma. Papuly sú málo, časom sa na ich mieste objavia škvrny modro-ružovej farby. Svrbenie kože je mierne.

Diagnostika
Diagnóza lichen planus je založená na klinický obraz: sťažnosti, prítomnosť vyrážok, charakteristické symptómy... Ak má pacient atypickú formu, najmä v dutine ústnej, ťažko odlíšiteľnú od iných ochorení, robí sa biopsia a histologické vyšetrenie.
Diferenciálna diagnostika sa vykonáva s
- bulózny pemfigoid,
- ekzém,
- neurodermatitída,
- seboroická dermatitída,
- atopická dermatitída,
- lupus erythematosus,
- leukoplakia ústnej dutiny,
- nodulárny pruritus
- lichenoidná a verukózna tuberkulóza kože,
- papulózny syfilid.
Komplikácie
Hypertrofická a erozívno-ulcerózna forma lichen planus je v 3% prípadov malígna, to znamená, že degeneruje do spinocelulárneho karcinómu.
Liečba
Ako liečiť lichen planus, ak príčina nie je známa? Autor: aktuálne odporúčania, účinnú liečbu choroba by mala vždy zahŕňať niekoľko smerov.
V 99% prípadov nie je potrebná hospitalizácia. Liečba sa vykonáva doma a na klinike.
Liečba alebo eliminácia základnej choroby alebo provokujúceho faktora
Môže to byť liečba vírusovej hepatitídy, diabetes mellitus, eliminácia pôsobenia toxickej látky, boj proti stresu atď.
Lokálna terapia
- Predpísané sú kortikosteroidné krémy a masti. Tieto lieky znižujú imunitnú odpoveď v koži a znižujú aktivitu zápalu.
Masti:, Akriderm (), Sinaflan a ďalšie.
Namažte postihnutú oblasť pokožky 2 krát denne - 4 týždne. Druhý kurz - až po konzultácii s dermatológom.
Liečba kortikosteroidmi je účinná. Podľa recenzií príznaky exacerbácie ochorenia zmiznú za týždeň. Ale je tu nebezpečenstvo vedľajšie účinky a „rebound“ efekt, keď po vysadení glukokortikoidov dôjde k relapsu ochorenia. - Prípravky na báze naftalanu.
Masť a krém,.
Namažte postihnutú oblasť pokožky 2-3 krát denne - 4 týždne. Ak je to potrebné, opakujte kurz po týždňovej prestávke.
Všeobecná terapia
- Antihistaminiká - predpísané na úľavu Svrbivá pokožka a znížiť zápal.
Claritin, Loratadin, Suprastin, Erius, Telfast, Tavegil, Difenhydramín. - Retinoidy: tigazón a izotretinoín. Účinok liekov je inhibovať nadmerný rast kožných buniek, normalizovať procesy keratinizácie. Membránové štruktúry buniek sú stabilizované. Neotigazón užívajte 20-30 mg raz denne s jedlom. Priebeh liečby je 1,5-2 mesiacov.
- Imunosupresíva sú lieky, ktoré potláčajú imunitný systém. Predpísané iba lekárom a predpísané na lekársky predpis. Používajú sa na ťažké formy lichen planus, ktoré nemožno liečiť inými prostriedkami:
- Kortikosteroidné hormóny v kvapkadlách a tabletách: prednizolón, dexametazón a iné.
Cytostatiká: Chlorochín, Hydroxychlorochín, Cyklosporín A.
Účinok užívania imunosupresív je rýchly a pretrvávajúci, no vedľajších účinkov je veľa. - Antibiotiká - sú predpísané v prítomnosti infekčných a hnisavých komplikácií na koži u pacientov so sčervenaním lišajníkov.
- Sedácia (valerián, materina dúška), hypnóza, elektrospánok. Zníženie dráždivosti nervového systému má priaznivý vplyv na proces hojenia - vždy ide rýchlejšie a efektívnejšie.
- Diéta. Vylúčenie alergénnych potravín (čipsy, sóda, citrusové plody, med atď.), korenené jedlá, teplé jedlo, alkohol. Je obzvlášť dôležité dodržiavať diétu s léziami ústnej sliznice.
Fyzioterapia

Tradičná liečba
Pri liečbe lichen planus praktizujúci dermatológovia neodporúčajú používať ľudové lieky ako hlavné. Neznáma príčina ochorenia vám neumožňuje vybrať si nejaké účinné ľudový liek... Preto je ich použitie možné len ako symptomatické, na zníženie prejavov symptómov ochorenia.
- Odvar a infúzia postupnosti a celandínu. Ošetrite postihnuté oblasti tela 3-4 krát denne. Znižuje zápal v koži, začervenanie, svrbenie.
- Rakytníkový olej a nechtíkový olej. Majú protizápalové a hojivé účinky. Ošetrite postihnuté oblasti 2-krát denne. Je obzvlášť účinný v prítomnosti erózií a vredov, a to aj v ústnej dutine.
- Brezový decht... Vedie k zmäkčeniu papuliek, podporuje exfoliáciu šupín. Aplikácia gázových obväzov namočených v brezovom dechte sa vykonáva raz denne po dobu 10-30 minút.
Ľudia ďaleko od medicíny často kombinujú choroby prenášané zo zvierat a strašia nimi deti, ktoré sa usilujú pohladiť chlpatého cudzinca. V skutočnosti v dermatológii existuje niekoľko chorôb, v názve ktorých sa objavuje slovo "lišajník", ale zároveň majú úplne iný charakter.
Čo je lichen planus?
Pozoruje sa asi u 1 % pacientov s kožnými ochoreniami, najčastejšie u ľudí vo veku 40 – 60 rokov, ale náchylní sú naň ľudia v akomkoľvek veku.
Podľa štatistík sa u žien zisťuje o niečo častejšie lichen planus. Charakteristickým znakom choroby je veľa rôznych foriem, z ktorých každá má svoj vlastný klinický obraz a postihuje určité časti tela.
Dôvody pre vývoj CPL
Doteraz lekári nezistili, čo presne je príčinou vývoja ochorenia.
Lekári sa prikláňajú k názoru, že lichen planus je polyetiologické ochorenie.
To znamená, že sa vyvíja kombináciou viacerých faktorov nepriaznivých pre pacienta naraz.
formuláre KPL
Existuje niekoľko foriem ochorenia, ktoré sa líšia lokalizáciou a klinickými prejavmi.
Typická forma
Je charakterizovaný výskytom papúl (uzlíkov) rôznych tvarov a veľkostí. V strede patologického elementu možno nájsť pupočnú priehlbinu, ktorá pomáha lekárom pri diagnostike. Na uzlinách je viditeľná charakteristická Wickhamova sieťka (príčinou jej vzhľadu je nerovnomerná hypertrofia zrnitej vrstvy v epidermis). Pri typickej forme ochorenia je postihnutá koža trupu, ústna sliznica a pohlavné orgány. Okrem uzlín na tele pacienta znepokojuje silné svrbenie.
Hypertrofická (bradavice) forma
S touto formou je ocko silnejší,  ako zvyčajne, stúpať nad povrch kože. Na nich môžete vidieť výrastky vo forme papíl s keratinizáciou (preto podobnosť s bradavicami).
ako zvyčajne, stúpať nad povrch kože. Na nich môžete vidieť výrastky vo forme papíl s keratinizáciou (preto podobnosť s bradavicami).
S touto formou ochorenia je častejšie postihnutá koža miešku, nohy, ruky, sacrum.
Sklerotizujúca (alebo atrofická) forma
Od typického sa líši tým, že po zmiznutí papule zostáva na koži malá atrofická jazva alebo ohnisko s hnedým stredom a malým hrebeňom po okrajoch. Lokalizácia: pokožka hlavy, podpazušie, trup, pohlavné orgány (častejšie na hlave penisu).
Pemfigoidná (bulózna) forma
Ide o pomerne zriedkavú formu lichen planus. Pri nej sa tvoria bublinky na papuli alebo niekedy nezmenenej koži (bullae - odtiaľ názov). Všetko je sprevádzané silným svrbením, ktoré provokuje pacientov k poškodeniu pľuzgierov a ich česaniu na erózie a dokonca aj vredy. Vo väčšine prípadov sú postihnuté dolné končatiny.
Pigmentová forma
 Prejavuje sa hnedými škvrnami, ktoré sa nachádzajú na koži trupu, tváre, končatín.
Prejavuje sa hnedými škvrnami, ktoré sa nachádzajú na koži trupu, tváre, končatín.
Na stanovenie správnej diagnózy sa lekári snažia nájsť typické uzliny, čo je niekedy dosť ťažké.
Lineárna forma
V tomto prípade sa patologické prvky objavujú lineárne pozdĺž priebehu nervových vlákien. Vo väčšine prípadov sú na ňu náchylné deti.
Zosteriformný lišajník
Nazýva sa tak kvôli podobnosti symptómov s HerpesZoster. Pozdĺž nervových vlákien sa vo veľkom počte objavujú papuly. Z hľadiska trvania môže byť akútna (asi jeden mesiac), subakútna (asi šesť mesiacov) a dlhá.
 Patologické prvky sa v tomto prípade objavujú na ústnej sliznici, ovplyvňujú obe polovice symetricky.
Patologické prvky sa v tomto prípade objavujú na ústnej sliznici, ovplyvňujú obe polovice symetricky.
Zároveň sa výrazne znižuje kvalita ľudského života, pretože aj jednoduchý rozhovor môže spôsobiť nepohodlie.
Vzor vyrážky často pripomína svetlú sieťku.
Príznaky CPL
Prejavy ochorenia môžu byť rôzne, v závislosti od toho, aká forma sa u človeka vyvinula. Ako vyzerá lichen planus a znaky najbežnejších foriem je možné prečítať vyššie, ako aj to, kde je vyrážka lokalizovaná.
Je lichen planus infekčný?
Choroba navonok môže spôsobiť celkom nepríjemné asociácie a dokonca aj nepohodlie u iných, ale nemali by ste sa jej báť.
Ako možno usúdiť z príčin vývoja ochorenia - plochý lišaj sa neprenáša z človeka na človeka.
Diagnostika CPL
Diagnózu stanovuje lekár na základe klinického obrazu a sťažností pacienta. V prípade potreby možno odobrať biopsiu zmenenej oblasti kože s následným histologickým vyšetrením.
Liečba liekmi lichen planus u ľudí
Ako a ako liečiť pacienta s lichen planus na tele a iných orgánoch, rozhoduje dermatológ. Ak choroba postupuje v mierna forma, vtedy pomáha vyrovnať sa s tým hypoalergénna diéta sedatíva a antidepresíva (napr. azafén). Niekedy účinnými prostriedkami sú antibiotiká penicilínovej série alebo tetracyklín. Keďže v patogenéze existuje imunologická zložka, predpisujú sa blokátory histamínu (loratadín, diazolín, zirtek, suprastin).
 Strednú formu možno liečiť prednizolónom v malých dávkach, vykonáva sa vitamínová terapia (vitamíny A, E, liek Aevit). Actovegin podporuje rýchle zotavenie pokožky, solcoseryl - lieky ovplyvňujúce metabolizmus. Užívajte lieky obsahujúce chinolón (delagil, chlorochín)
Strednú formu možno liečiť prednizolónom v malých dávkach, vykonáva sa vitamínová terapia (vitamíny A, E, liek Aevit). Actovegin podporuje rýchle zotavenie pokožky, solcoseryl - lieky ovplyvňujúce metabolizmus. Užívajte lieky obsahujúce chinolón (delagil, chlorochín)
Viac sa lieči generalizovaná forma silné drogy... Príkladom je cyklosporín podávaný pred klinickým prínosom.
Lokálna liečba
Aktívne používajú masti s kortikosteroidmi, ktoré majú protizápalový účinok, a preto sú účinné pri liečbe lichen planus, injekčné ohniská s hydrokortizónom. Z inštrumentálnej liečby sa čoraz viac uchyľujú k laserovej expozícii a diatermokoagulácii.
Predpoveď
Na základe odporúčaní špecialistov pacienti úspešne kontrolujú priebeh ochorenia a žijú plnohodnotný život. Frekvencia exacerbácií sa môže líšiť, ale nie sú život ohrozujúce. Schopnosť pracovať s červeným plochým zbavuje to aj zostáva.