A kismedencei szervek gyakran kísérik. Kismedencei gyulladásos betegségek nőknél: kezelés, tünetek és okok
A kismedencei szervek gyulladásos folyamata nem egy konkrét betegséget, hanem a szervezetben lévő kóros áramlatok csoportját jelenti. Ezek tartalmazzák:
- A petevezetékek gyulladásos folyamata egy nőben - salpingitis;
- A petefészkek súlyos gyulladása - oophoritis;
- A salpingoophoritis a méh, a petevezetékek és a petefészkek gyulladásos folyamata;
- Vaginitis (colpitis) - gyulladásos folyamat a hüvely nyálkahártyájában;
- - patológia, amelyben a hüvely bejáratának (előcsarnokának) gyulladása van;
- Vaginosis, amelyet a kórokozó baktériumok behatolása okoz a hüvelybe;
- A parametritis a méhen belüli szövet gyulladásos folyamata;
- Gyulladásos folyamat hasi üregúgynevezett pelvioperitonitis.
Mindezek a patológiák a kismedencei szervek súlyos akut gyulladásos folyamatainak minősülnek. Ezen patológiák mindegyikének megvannak a maga következményei, amelyek befolyásolják a nő általános jólétét, reproduktív funkció, szexuális élet stb.
A gyulladásos folyamatok tünetei
Ha az alábbi tünetek közül legalább egyet észlel, ez azt jelenti, hogy sürgősen orvoshoz kell fordulnia. Semmi esetre sem megengedett az öngyógyítás vagy a betegség figyelmen kívül hagyása. A kismedencei szervek kezeletlen gyulladásos folyamatainak következményei valóban rendkívül súlyosak lehetnek, a jogsértéstől kezdve menstruációs ciklus terméketlenséggel végződik.
Felsoroljuk a kismedencei szervek gyulladásos betegségeinek fő tüneteit:

Kapcsolódó tünetek gyulladásos folyamat rendszertelen menstruáció nőknél vagy a menstruációs ciklus teljes megsértése. Ebben az esetben fájdalom jelentkezhet vizelés közben, fájdalom a húgycsőben. Az általános rossz közérzet hátterében egy nő öklendezési reflexet, hasmenést, hasmenést tapasztalhat. Fizikai állapot fáradtság, gyengeség, láz.
A gyulladásos folyamat okai
Miért alakulhatnak ki gyulladásos folyamatok a nőben a hüvelyben? Nézzük meg ennek a jelenségnek a fő okait.
A gyulladásos folyamat a közelmúltban kialakulhat műtéti abortusz, nehéz szülés (szövődményekkel). Egyes esetekben a fertőzés bejuthat a hüvelybe gyulladt, fertőzött vakbélből, érintett végbélből.
Az ilyen kóros lefolyás, mint a vulvitis miatt jelenik meg mechanikai sérülés(ez hüvelyi karcolás lehet, ami miatt erős viszketés, ennek eredményeként - horzsolások megjelenése, karcolás). V nyílt seb, mint tudod, a fertőzés gyorsabban behatol, és hatással van a környező szövetekre.
A méhnyálkahártya akut gyulladásos folyamataként besorolt endometritis orvosi vagy műtéti abortusz, orvosi okokból a méhnyálkahártya kürétája után jelentkezik a nőknél.
A gyulladásos folyamat kialakulását befolyásoló tényezők
A gyulladásos folyamat lefolyását befolyásoló fő tényezők a következők:
- Több abortusz elvégzése 1-2 éven belül;
- Méhen belüli beavatkozások;
- méhen belüli eszköz hosszan tartó viselése;
- Sebészeti;
- állandó műszak szexuális partnerek;
- A kismedencei szervek korábban nem kezelt gyulladásos folyamatai;
- Súlyos munkavégzés;
- A személyes higiéniai szabályok megsértése (más személyek törülközőjének, szappanjának használata, ritka mosás a nap folyamán).
A méh gyulladásos folyamatának diagnosztikája
Mikor kellemetlen tünetek egy nő nemi szervének területén a lehető leghamarabb nőgyógyászhoz kell fordulni. Ne késlekedjen ezzel, különben ez a helyzethez vezethet súlyos következményekkel jár meddőség formájában.
Egy tapasztalt nőgyógyász a rutinvizsgálat és a tünetek kikérdezése során megállapíthatja a gyulladásos folyamat jelenlétét a páciensben. Amikor az orvos elkezdi megérinteni a méhet, előfordulhat fájdalom amit egy nőnek elég nehéz elviselnie.
A gyulladásos folyamat jelenlétének megerősítéséhez nyálkahártya-kenetet kell átadni a hüvelyből, valamint a méhnyakból. Egy nő hüvelyi nyálkahártyájában a fertőző-gyulladásos folyamat során a betegség kórokozói megtalálhatók - vírusok, fertőzések, gombás mikroorganizmusok, Trichomonas, gonococcusok, ureplasma, mycoplasma, Escherichia coli és nem csak.
Ezenkívül vérvizsgálatot kell végeznie - az elemzés eredményei szerint a gyulladásos folyamatban leukocitózist észlelnek. Az ultrahangos vizsgálat szerint a páciens a petefészkek kóros növekedését, a függelékek méretét, valamint gennyes felhalmozódási gócok kialakulását, fertőzést és gyulladást észlel.
Gyulladásos folyamat kezelése a hüvelyben
Ha a betegnél vulvovaginitist diagnosztizálnak, akkor a kezelés kizárólag ambuláns lesz. Ha a gyulladásos folyamat beindul enyhe forma, akkor ebben az esetben a kezelés otthon, gyógyszeres terápia segítségével folytatódhat.
A gyulladásos folyamat megszüntetésére a leggyakrabban használt gyógyszerek a Metronidazol, Clindamycin, Tinidazole. Ha egy nőnek gyulladása van a hüvelyben, akkor partnerének is kezelést kell végeznie, különben az ilyen kezelésnek nincs értelme.
A kismedencei szervek gyulladásos betegségeit (PID) az elváltozás mértékétől és a gyulladásos reakció erősségétől függően különféle megnyilvánulások jellemzik. A betegség akkor alakul ki, amikor a kórokozó bejut a nemi traktusba (enterococcusok, bakteroidok, chlamydia, mycoplasma, ureaplasma, Trichomonas), valamint a fejlődéséhez és szaporodásához kedvező feltételek fennállása esetén. Ezek az állapotok a szülés vagy az abortusz utáni időszakban, menstruáció alatt, különböző méhen belüli manipulációk során (IUD behelyezés, hiszteroszkópia, hiszterosalpingográfia, diagnosztikai küret) .
A meglévő természetes védekező mechanizmusok, mint pl anatómiai jellemzők, helyi immunitás, savas környezet hüvelyi tartalom hiánya endokrin rendellenességek vagy súlyos extragenitális betegségek az esetek túlnyomó többségében képesek megakadályozni a genitális fertőzés kialakulását. Egyik vagy másik mikroorganizmus inváziójára válaszul gyulladásos válasz lép fel, amelyet a szeptikus folyamat kialakulásának legújabb elképzelései alapján "szisztémás gyulladásos válasznak" szoktak nevezni.
Akut endometritis mindig antibiotikus kezelést igényel. A gyulladásos folyamat az endometrium bazális rétegét érinti specifikus vagy nem specifikus kórokozók inváziója miatt. Az endometrium veleszületett vagy szerzett védekező mechanizmusai, mint például a T-limfocita aggregátumok és a sejtes immunitás egyéb elemei, közvetlenül kapcsolódnak a nemi hormonok, különösen az ösztradiol hatásához, a makrofág populációval együtt hatnak, és megvédik a szervezetet a káros tényezőktől. A menstruáció kezdetével ez a gát a nyálkahártya nagy felületén eltűnik, ami lehetővé teszi a fertőzést. A méhben a védelem másik forrása az alatta lévő szövetek polimorfonukleáris leukociták beszivárgása és a méh gazdag vérellátása, amely hozzájárul a szerv megfelelő vérellátásához és a szérumában található nem specifikus humorális védekező elemekhez: transzferrinhez, lizozim, opszoninok.
A gyulladásos folyamat az izomrétegre is átterjedhet: ekkor súlyos mértékű metroendometritis és metrothrombophlebitis lép fel. klinikai lefolyás. A gyulladásos reakciót az érintett szövetekben a mikrokeringés zavara, kifejezett váladékozás, anaerob flóra hozzáadásával a myometrium nekrotikus pusztulása jellemzi.
Az akut endometritisz klinikai megnyilvánulásait már a fertőzést követő 3-4. napon testhőmérséklet-emelkedés, tachycardia, leukocitózis és az ESR növekedése jellemzi. A méh mérsékelt növekedését fájdalom kíséri, különösen a bordák mentén (a vér- és nyirokerek). Gennyes-véres váladékok jelennek meg. Az endometritis akut stádiuma 8-10 napig tart, és meglehetősen komoly kezelést igényel. Nál nél megfelelő kezelés a folyamat véget ér, ritkán megy át szubakut és krónikus formákba, még ritkábban független és válogatás nélküli antibiotikum-terápiával az endometritis enyhébb abortív lefolyású lehet.
Az akut endometritis kezelése, a megnyilvánulások súlyosságától függetlenül, antibakteriális infúzióval, deszenzitizáló és helyreállító terápiával kezdődik.
Az antibiotikumok felírása a legjobb, ha figyelembe veszi a kórokozó rájuk való érzékenységét. Az antibiotikumok adagját és időtartamát a betegség súlyossága határozza meg. Az anaerob fertőzések gyakorisága miatt a metronidazol további alkalmazása javasolt. Tekintettel az endometritis nagyon gyors lefolyására, az antibiotikumok közül előnyben részesítik az aminoglikozidokkal és metronidazollal rendelkező cefalosporinokat. Például cefamandol (vagy cefuroxim, cefotaxim) 1,0-2,0 g naponta 3-4 alkalommal IM vagy IV csepegtetésben + 80 mg gentamicin naponta 3 alkalommal IM + Metrogil 100 ml IV / csepegtetőben.
A cefalosporinok helyett félszintetikus penicillinek is használhatók (abortív tanfolyammal), például ampicillin 1,0 g 6-szor / nap. Az ilyen kombinált antibiotikum-terápia időtartama a klinikától és a laboratóriumi választól függ, de nem lehet kevesebb 7-10 napnál. A dysbacteriosis megelőzésére az antibiotikum-kezelés első napjaitól kezdve napi 4-szer 250 000 NE nystatint vagy napi 50 mg Diflucan-t 1-2 hétig szájon át vagy intravénásan alkalmaznak.
Méregtelenítés infúziós terápia számos infúziós szert tartalmazhat, például Ringer-Locke oldat - 500 ml, poliionos oldat - 400 ml, gemodez (vagy polydez) - 400 ml, 5% glükóz oldat - 500 ml, 1% kalcium-klorid oldat - 200 ml , Unitiol 5%-os aszkorbinsavoldattal, 5 ml 3-szor / nap. Hipoproteinémia jelenlétében célszerű fehérjeoldatok (albumin, fehérje), vérpótló oldatok, plazma, eritrocitatömeg vagy teljes vér, aminosav-készítmények infúzióját végezni.
A fizioterápiás kezelés az egyik vezető hely az akut endometritis kezelésében. Nemcsak csökkenti a gyulladásos folyamatot az endometriumban, hanem serkenti a petefészek működését is. A hőmérsékleti reakció normalizálásával célszerű alacsony intenzitású ultrahangot, induktotermiát HF vagy UHF elektromágneses mezővel, magnetoterápiát, lézerterápiát előírni.
Minden ötödik nő, aki átesett salpingo-oophoritisen, ki van téve a meddőség kockázatának. Az adnexitis magas kockázatú ok lehet méhen kívüli terhesség valamint a terhesség és a szülés kóros lefolyása. Elsőként a petevezetékek érintettek, míg az egyik vagy mindkét cső nyálkahártyájának minden rétegét beboríthatja a gyulladásos folyamat, de gyakrabban csak a cső nyálkahártyáját érinti, hurutos nyálkahártya-gyulladás a cső előfordul - endosalpingitis. A tubusban felgyülemlő gyulladásos váladék gyakran az ampulláris nyíláson keresztül kifolyik a hasüregbe, a tubus körül összenövések alakulnak ki, a cső hasi nyílása bezárul. A saccularis daganat átlátszó savós tartalmú hydrosalpinx vagy gennyes tartalmú pyosalpinx formájában alakul ki. A jövőben a hydrosalpinx savós váladéka a kezelés hatására megszűnik, a gennyes pyosalpinx a hasüregbe perforálhat. A gennyes folyamat befoghatja és megolvaszthatja a kis medence minden nagy területét, átterjedve az összes belső nemi szervre és a közeli szervekre.
Petefészek gyulladás (oophoritis) hogyan elsődleges betegség ritka, a fertőzés a tüszőrepedt régióban fordul elő, mivel a petefészekszövet többi részét jól védi a fedő csírahám. Az akut stádiumban ödéma és kissejtes infiltráció figyelhető meg. Néha a sárgatest tüszőjének üregében vagy kis follikuláris cisztákban tályogok, mikrotályogok képződnek, amelyek összeolvadva petefészek-tályogot vagy pyovariumot alkotnak. A gyakorlatban lehetetlen diagnosztizálni egy izolált gyulladásos folyamatot a petefészekben, és ez nem is szükséges. Jelenleg az akut adnexitisben szenvedő betegek mindössze 25-30% -ánál van kifejezett gyulladásos kép, a fennmaradó betegeknél krónikus formába való átmenet következik be, amikor a terápia leáll a klinika gyors süllyedése után.
Akut salpingoophoritis antibiotikumokkal (lehetőleg fluorokinolonokkal) is kezelik III generáció- Ciprofloxacin, Tarivid, Abaktal), mivel gyakran kíséri pelvioperitonitis - a kismedencei peritoneum gyulladása.
A kismedencei hashártya gyulladása leggyakrabban a fertőzésnek a fertőzött méhből a hasüregbe való behatolása következtében alakul ki (endometritisz, fertőzött abortusz, felszálló gonorrhoea), a petevezetékből, petefészkekből, bélből, vakbélgyulladással, különösen annak következményeivel. kismedencei elhelyezkedés. Ebben az esetben a peritoneum gyulladásos reakciója savós, savós-gennyes vagy gennyes folyadékgyülem kialakulásával figyelhető meg. A pelvioperitonitisben szenvedő betegek állapota továbbra is kielégítő vagy közepes. A hőmérséklet emelkedik, a pulzus felgyorsul, de a funkció a szív-érrendszer kevéssé zavarja. Pelvioperitonitis vagy lokális hashártyagyulladás esetén a belek nem maradnak duzzadva, a hasi szervek felső felének tapintása fájdalommentes, a hashártya irritáció tünetei csak az anyaméh felett és a csípőtáji régiókban jelentkeznek. A betegek azonban beszámolnak erőteljes fájdalom az alhasban késleltetett széklet és gázképződés, néha hányás jelentkezhet. A leukociták szintje nő, a képlet balra tolódik, az ESR felgyorsul. A fokozatosan növekvő mérgezés rontja a betegek állapotát.
A salpingo-oophoritis kezelése pelvioperitonitisszel vagy anélkül a beteg flórájának és antibiotikum-érzékenységének kötelező vizsgálatával kezdődik. A legfontosabb dolog a gyulladás etiológiájának meghatározása. A mai napig a benzilpenicillint széles körben alkalmazzák egy specifikus gonorrhoeás folyamat kezelésére, bár előnyben részesítik az olyan gyógyszereket, mint a Rocephin, Cefobid, Fortum.
Az "arany standard" a salpingo-oophoritis antibiotikum-terápiából történő kezelésében a Klaforan (cefotaxim) kinevezése 1,0-2,0 g dózisban 2-4 alkalommal / nap / m, vagy egyszeri 2,0 g / adagban kombinálva gentamicin 80 mg 3-szor / nap (a gentamicin egyszer adható be 160 mg / m dózisban). Ügyeljen arra, hogy ezeket a gyógyszereket kombinálja a Metrogil / 100 ml-ben naponta 1-3 alkalommal. Az antibiotikum-kezelést legalább 5-7 napig kell elvégezni, felírva a II és III generációs cefalosporinokat (Mandol, Zinacef, Rocefin, Cefobid, Fortum és mások 2-4 g / nap dózisban).
A méh függelékek heveny gyulladása esetén, amelyet pelvioperitonitis bonyolít, szájon át antibiotikum adása csak a főétel után, sőt szükség esetén lehetséges. Általános szabály, hogy nincs ilyen igény, és az előbbi megőrzése klinikai tünetek jelezheti a gyulladás előrehaladását és egy esetleges gennyes folyamatot.
A méregtelenítő terápia főként 2-2,5 literes krisztalloid és méregtelenítő oldatokkal történik Hemodez, Reopoliglyukin, Ringer-Locke oldatok, poliionos oldatok - acessol stb. bevonásával. Az antioxidáns terápia 5,0 ml Unithiol oldattal történik. 5%-os aszkorbinsav oldat 3-szor / nap in / in.
A vér reológiai és koagulációs tulajdonságainak normalizálása és a mikrokeringés javítása érdekében alkalmazzák acetilszalicilsav(Aspirin) 0,25 g / nap 7-10 napig, valamint 200 ml Reopoliglyukin intravénás beadása (kúránként 2-3 alkalommal). A jövőben a feloldó terápia és a fizioterápiás kezelés (kalcium-glükonát, autohemoterápia, nátrium-tioszulfát, Humisol, Plasmol, Aloe, FiBS) egész komplexét alkalmazzák. Az akut folyamatban végzett fizioterápiás eljárások közül az ultrahang a megfelelő, fájdalomcsillapító, deszenzibilizáló, fibrolitikus hatású, erősítő hatású. anyagcsere folyamatokés szöveti trofizmus, induktotermia, UHF-terápia, magnetoterápia, lézerterápia, további - szanatórium- és gyógyfürdő kezelés.
A méhfüggelékek gyulladásos megbetegedéseiben szenvedő fekvőbetegek 20-25%-ának 5-9%-ának vannak gennyes szövődményei, amelyek szükségessé teszik. sebészeti beavatkozások.
A gennyes tubo-petefészek tályogok kialakulásával kapcsolatban a következő rendelkezéseket különböztetjük meg:
- krónikus salpingitis a tubo-petefészek tályogban szenvedő betegeknél az esetek 100% -ában megfigyelhető és megelőzi őket;
- a fertőzés terjedése főként intracanalicularis úton megy végbe az endometritistől (IUD-vel, abortusszal, intrauterin beavatkozással) a gennyes salpingitisig és oophortiu-ig;
- a petefészkek cisztás változásainak gyakori kombinációja krónikus salpingitissel;
- a petefészek-tályogok kötelező kombinációja a gennyes salpingitis súlyosbodásával;
- petefészek-tályogok (pyovarium) főleg abból keletkeznek cisztás képződmények, gyakran a mikrotályogok összeolvadnak egymással.
A gennyes tubo-petefészek formációk morfológiai formái:
- pyosalpinx - uralkodó elváltozás petevezeték;
- pyovarium - a petefészek domináns elváltozása;
- tubo-petefészek daganat.
Minden más kombináció ezen folyamatok komplikációja, és előfordulhat:
- perforáció nélkül;
- tályogok perforációjával;
- pelvioperitonitisben;
- hashártyagyulladással (korlátozott, diffúz, savós, gennyes);
- kismedencei tályoggal;
- parametritissel (hátsó, elülső, oldalsó);
- a szomszédos szervek másodlagos elváltozásaival (sigmoiditis, másodlagos vakbélgyulladás, omentitis, interintestinalis tályogok sipolyképződéssel).
Gyakorlatilag lehetetlen és nem is célszerű klinikailag megkülönböztetni ezeket a lokalizációkat, mivel a kezelés alapvetően azonos, az antibiotikum-terápia vezető helyet foglal el mind a legaktívabb antibiotikumok alkalmazását, mind alkalmazásuk időtartamát tekintve. A gennyes folyamatok középpontjában a gyulladásos folyamat visszafordíthatatlan természete áll. Az irreverzibilitás a morfológiai változásoknak, azok mélységének és súlyosságának köszönhető, gyakran súlyos vesekárosodáshoz társul.
Konzervatív kezelés a méh függelékeiben bekövetkező visszafordíthatatlan változások nem ígéretesek, mivel ha ezt végrehajtják, akkor ez megteremti az előfeltételeket az új relapszusok megjelenéséhez és a betegek megzavart anyagcsere-folyamatainak súlyosbodásához, növeli a közelgő műtét kockázatát a szomszédos szervek károsodása szempontjából. és a szükséges mennyiségű műtét elvégzésének képtelensége.
A gennyes tubo-petefészek-képződmények diagnosztikai és klinikai szempontból nehéz folyamat. Ennek ellenére számos jellegzetes szindrómát lehet megkülönböztetni:
- mámor;
- fájdalmas;
- fertőző;
- korai vese;
- hemodinamikai rendellenességek;
- a szomszédos szervek gyulladása;
- anyagcserezavarok.
Klinikailag az intoxikációs szindróma mérgezéses encephalopathiában, fejfájásban, feji nehézségben és elnehezülésben nyilvánul meg. Általános állapot. Vannak dyspeptikus rendellenességek (szájszárazság, hányinger, hányás), tachycardia, néha magas vérnyomás (vagy hipotenzió kezdődő szeptikus sokkkal, amely a cianózissal és az arc kipirulásával együtt a súlyos sápadtság hátterében az egyik korai tünet).
A fájdalom szindróma szinte minden betegnél jelen van, fokozódó jellegű, az általános állapot és a közérzet romlásával, speciális vizsgálat során fájdalommal, a méhnyakon túli elmozdulással és a tapintható formáció körül peritoneális irritáció tüneteivel. . Lüktető, fokozódó fájdalom, tartós láz 38°C feletti testhőmérséklet mellett, tenezmus, folyékony széklet, a daganat egyértelmű kontúrjainak hiánya, a kezelés hatásának hiánya - mindez a perforáció veszélyére vagy annak jelenlétére utal, ami abszolút olvasmány sürgősre sebészi kezelés. A fertőző szindróma minden betegben jelen van, a legtöbb magas testhőmérsékletű (38 ° C és magasabb) betegben manifesztálódik, a tachycardia láznak felel meg, valamint a leukocitózis növekedése, az ESR és a leukocita intoxikációs index növekedése, a limfociták száma csökken. , a fehérvér balra tolódása és a közepes tömegű molekulák száma, tükrözve a növekvő mérgezést. Gyakran előfordul, hogy a vesefunkció megváltozik a vizeletürítés megsértése miatt. Az anyagcserezavarok dysproteinémiában, acidózisban, elektrolit-egyensúlyzavarban stb.
Ennek a betegcsoportnak a kezelési stratégiája a szervmegőrző működési elveken alapul, de a fertőzés fő fókuszának radikális eltávolításával. Ezért minden egyes beteg számára optimálisnak kell lennie a műtét mennyiségének és végrehajtásának idejére. A diagnózis tisztázása esetenként több napig is eltart – különösen olyan esetekben, amikor határváltozat van a gennyedés és az akut gyulladásos folyamat között, vagy amikor megkülönböztető diagnózis a rákos folyamattól. A kezelés minden szakaszában antibiotikum terápia szükséges.
A preoperatív terápia és a műtétre való felkészülés a következőket tartalmazza:
- antibiotikumok (Cefobid 2,0 g / nap, Fortum 2,0-4,0 g / nap, Reflin 2,0 g / nap, Augmentin 1,2 g IV csepegtető 1 alkalommal / nap, Clindamycin 2,0-4,0 g / nap stb. alkalmazásával). Ezeket naponta háromszor intramuszkulárisan 80 mg gentamicinnel és háromszor intravénásan 100 ml Metrogil infúzióval kell kombinálni;
- méregtelenítő terápia volémiás és anyagcserezavarok infúziós korrekciójával;
- a kezelés hatékonyságának kötelező felmérése a testhőmérséklet, a peritoneális tünetek, az általános állapot és a vérkép tekintetében.
A műtéti szakasz magában foglalja a folyamatos antibiotikum-terápiát is. Különösen értékes egyet bemutatni napi adag antibiotikumot a műtőasztalra közvetlenül a műtét befejezése után. Ez a koncentráció a fertőzés további terjedésének gátjaként szükséges, mivel a tubo-petefészek tályogok sűrű, gennyes kapszulai már nem akadályozzák meg a gyulladásos zónába való behatolást. A béta-laktám antibiotikumok (Cefobide, Rocefin, Fortum, Klaforan, Tienam, Augmentin) jól átjutnak ezeken az akadályokon.
A posztoperatív terápia magában foglalja az antibiotikum-terápia folytatását ugyanazokkal az antibiotikumokkal, antiprotozoális, gombaellenes gyógyszerekkel és uroszeptikumokkal kombinálva a jövőben (érzékenységtől függően). A kezelés folyamata a klinikai képen, a laboratóriumi adatokon alapul, de nem lehet kevesebb 7-10 napnál. Az antibiotikumok törlése a toxikus tulajdonságaik alapján történik, ezért gyakran először, 5-7 nap elteltével a gentamicint megszüntetik, vagy amikacinnal helyettesítik.
Az infúziós terápia célja a hipovolémia, mérgezés és anyagcserezavarok. Nagyon fontos a motoros készségek normalizálása gyomor-bél traktus(bélstimuláció, HBO, hemoszorpció vagy plazmaferézis, enzimek, epidurális blokád, gyomormosás stb.). A hepatotróp, helyreállító, antianémiás terápiát immunstimuláló terápiával (UVI, lézeres vérbesugárzás, immunkorrektorok) kombinálják.
Minden gennyes tubo-petefészek-tályog miatt műtéten átesett betegnek kórházi rehabilitációra van szüksége a visszaesések megelőzése és bizonyos testfunkciók helyreállítása érdekében.
Irodalom
- Abramchenko V. V., Kostyuchek D. F., Perfileva G. N. Gennyes-szeptikus fertőzés a szülészeti és nőgyógyászati gyakorlatban. SPb., 1994. 137. o.
- Bashmakova M. A., Korhov V. V. Antibiotikumok a szülészetben és perinatológiában. M., 1996. No. 9. S. 6.
- Bondarev N. E. Vegyes szexuális úton terjedő betegségek diagnosztikájának és kezelésének optimalizálása a nőgyógyászati gyakorlatban: Ph.D. dis. … cand. édesem. Tudományok. SPb., 1997. 20 p.
- Venzela R.P. Nozokomiális fertőzések// M., 1990. 656 p.
- Gurtovoy B. L., Serov V. N., Makatsaria A. D. Gennyes-szeptikus betegségek a szülészetben. M., 1981. 256 p.
- Keith L. G., Berger G. S., Edelman D. A. reproduktív egészség: V. 2 // Ritka fertőzések. M., 1988. 416 p.
- Krasznopolszkij V.I., Kulakov V.I. Sebészet a méh függelékeinek gyulladásos betegségei. M., 1984. 234 p.
- Korhov V. V., Safronova M. M. Modern megközelítések a szeméremtest és a hüvely gyulladásos betegségeinek kezelésére. M., 1995. No. 12. S. 7-8.
- Kyumerle H. P., Brendel K. Klinikai farmakológia terhesség alatt / szerk. X. P. Kyumerle, K. Brendel: ford. angolról. T. 2. M., 1987. 352 p.
- Szerov V. N., Sztrizsakov A. N., Markin S. A. Gyakorlati szülészet: útmutató orvosok számára. M., 1989. 512. o.
- Szerov V. N., Zharov E. V., Makatsaria A. D. Szülészeti hashártyagyulladás: diagnózis, klinika, kezelés. M., 1997. 250 p.
- Sztrizsakov A. N., Podzolkova N. M. A méh függelékeinek gennyes gyulladásos betegségei. M., 1996. 245 p.
- Khadzhieva E.D. Peritonitis után császármetszés: bemutató. SPb., 1997. 28 p.
- Sahm D.E. Az automatizálás és a molekuláris technológia szerepe az antimikrobiális érzékenység vizsgálatában // Clin. Microb. És Inf. 1997; 3:2(37-56).
- Snuth C. B., Noble V., Bensch R. et al. A hüvely bakteriális flórája a menstruációs ciklus során // Ann. Gyakornok. Med. 1982; p. 948-951.
- Tenover F.C. Norel és az antimikrobiális rezisztencia új mechanizmusai a nozokomiális kórokozókban // Am. J. Med. 1991; 91. o. 76-81.
V. N. Kuzmin, az orvostudományok doktora, professzor
MGMSU, Moszkva
A nők kismedencei gyulladása a legsúlyosabb szövődmény fertőző betegségek amelyek szexuális úton terjednek. A gyulladás tünetei általában fertőzés következményei. A nők kategóriái, akikre ez vonatkozik, sajnos nagyon kiterjedt. időszerű kismedencei gyulladásos betegségek kezelése segít megelőzni a meddőségi problémákat.
Kismedencei gyulladás tünetei
A kismedencei szervek gyulladása nagyon gyakran a petefészkek, a méh, a petevezetékek visszafordíthatatlan károsodásához vezet. A női meddőség az ilyen jelenségek egyik következménye.
A gyulladás tünetei a különböző esetekben eltérőek lehetnek, de általában ezek:
rohamok Tompa fájdalomés enyhe fájdalom az alsó hasban, valamint a jobb csípőrégióban,
sárga, sárga-zöld leucorrhoea váladékozása, kellemetlen és szokatlan szaggal,
fájdalmas és rendszertelen menstruáció
görcsös fájdalmak,
láz és hidegrázás,
hányás és hányinger,
kellemetlen fájdalom a közösülés során.
Gyulladásos tünetek esetén nőgyógyász vizsgálatára van szükség. A kismedencei szervek gyulladását a méh és a függelékek tapintása során fellépő fájdalom is jelzi.
Kismedencei gyulladás tünetei endometritisben
Az endometritis egy olyan betegség, amelyet a méh nyálkahártyájában lokalizált gyulladásos folyamat jellemez. Klinikai kép az ilyen típusú gyulladás a leucorrhoea megjelenésével kezdődik, amely kezdeti szakaszban legyen normális fehér szín, majd sárgászöld színt kap. A kiosztások változhatnak rossz szag, főleg ha gennyessé válnak, a szag sértőbbé válik.
Akut gyulladás kismedencei szervekre jellemző a jelenléte magas hőmérsékletű, alhasi fájdalmak jelentkeznek, melyek a keresztcsontba is kisugározhatnak.
A medencei szervek gyulladásának tünetei perimetritisszel
A perimetritis magában foglalja a méh peritoneális részének gyulladásos folyamatát. A hashártya elöl és hátul fedi a méhet. Gyulladásos folyamat jelenlétében a méhben képes átjutni a peritoneális részekre, valamint a függelékekre. A kismedencei szervek gyulladása kezdeti szakaszban jellemző tulajdonságokkal rendelkezik:
- fájdalom a hasban,
- a has tapintása során megfigyelhető annak duzzanata és feszültsége,
- gyakori vizelési inger kíséri éles fájdalmak,
- felgyorsul a pulzus,
- a hőmérséklet emelkedik.
Kismedencei gyulladásos betegségek kezelése
A gyulladást antibiotikumokkal kell kezelni széles választék akciók.
Ezenkívül be kell fejeznie a teljes kúrát, különben a baktérium a szervezetben marad, és rezisztenciát fejleszt ki az ilyen típusú antibiotikumokkal szemben.
Mindkét partnert kismedencei gyulladásos betegséggel kezelni kell az újbóli gyulladás megelőzése érdekében.
A kezelés során óvszerrel kell védekeznie.
A bél diszbakteriózisának elkerülése érdekében a lakto- és bifidus baktériumokat egy héttel a kezelés megkezdése előtt és két héttel a kezelés befejezése után kell bevenni.
Kismedencei szervek gyulladásának kezelése egyidejű alkalmazással alkoholos italok fokozott mellékhatásokhoz vezet.
A nők gyulladásának okai
Leggyakrabban ez a betegség fiatal nőknél fordul elő. Ezenkívül a kismedencei szervek ezen gyulladásának nincsenek kifejezett tünetei, ami a betegség elhúzódó jellegét okozza, és kórházi kezelést igényel. A betegség kezdetén a hüvely és a méhnyak tele van feltételesen patogén flórával. Ez a folyamat a medencében tünetmentes lehet, és több hónapig vagy akár évekig is eltarthat. Amikor ezek a baktériumok a méh üregében és a petevezeték lumenében találják magukat, a kismedencei szervek gyulladása lép fel.
Mindig ez a legjobb gyakori ok a szűk látókörű női szakembereket vonzza. V normál állapot a méhnyak leküzdhetetlen akadályt jelent mindenféle baktériummal szemben, amely a hüvelybe kerül, és nem engedi, hogy a baktériumok magasabbra hatoljanak.
A kismedencei gyulladást a következők okozhatják:
- staphylococcusok,
- gomba,
- coli,
- chlamydia,
- vírusok,
- gardnerella,
- gonococcus,
- Trichomonas.
A mycoplasma és az ureoplasma szövődményeket okozhat a terhesség alatt: hüvelygyulladás (hüvelygyulladás), cervititis (méhnyak gyulladás), valamint a méh nyálkahártyájának, petefészkeinek, hashártyájának és kismedencei szövetének gyulladása.
Ha a méhnyak fogékony a nemi betegségek kórokozóira, mint például a gonorrhoea és a chlamydia, elveszítheti védőgát képességét, és nem védi meg a fontos belső szerveket a mikroorganizmusok behatolásától. Ha a kórokozók mégis behatoltak a méhnyakon keresztül a felső nemi szervekbe, akkor megkezdődik a kismedencei szervek gyulladása. A betegség eseteinek megközelítőleg 90%-a a kezeletlen chlamydia és gonorrhoea következménye. A nemi szervek fertőzésének további okai a szülés, az abortusz, a sebészeti és kutatási eljárások a medence területén.
Kismedencei gyulladást okozó tényezők
Bármi méhen belüli beavatkozások például a terhesség megszakítására irányuló műtétek vagy a bevezetés méhen belüli eszközök gyulladáshoz vezethet.
Szex használat nélkül gát azt jelenti fogamzásgátlás.
Rendetlen szexuális élet - lehetséges oka gyulladás.
Hypothermia.
A múltban átvitt nemi szervek gyulladása.
A személyes higiénia be nem tartása.
Kockázati csoportok a kismedencei gyulladás diagnosztizálására
Nők, akik szexuális úton terjedő betegségek hordozói, ezen betegségekben szenvedők. Különösen, ha gonorrhoeában és chlamydiában szenvednek;
azoknál a nőknél, akiknek korábban már volt gyulladása, szintén fennáll a visszaesés veszélye;
a szexuálisan aktív serdülő lányok sokkal fogékonyabbak erre a betegségre, mint az idősebb nők;
A folyamatosan sok szexuális partnerrel rendelkező nők szintén érzékenyek nagy kockázat"keresni" a gyulladást, amelyek szexuális úton terjednek.
Endometritis és perimetritis, mint a nők gyulladásának oka
Endometritis és perimetritis - a mikroorganizmusok széles skálája okozhatja, leggyakrabban streptococcusok, gonococcusok, E. coli, staphylococcusok, vírusok és gombák. Szexuális úton a hüvelybe jutva, vagy ha nem tartják be a megfelelő női higiéniai szabályokat, a mikroorganizmusok a nemi szerveken keresztül eljuthatnak a különböző szervekbe.
A kismedencei szervek gyulladását endometritissel és perimetritisszel egy adott nemi szerv fedelének integritásának megsértése válthatja ki. Sebek és karcolások megjelenése akkor fordulhat elő, ha
- kényelmetlen és durva ruhát visel,
- fehérnemű,
- durva nemi érintkezés során is megjelenhet.
- Ezenkívül a gyulladás hozzájárul ahhoz, hogy hosszú ideig a nemi szervekben legyen. idegen testek például spirálok, fogamzásgátló sapkák és mások.
- Operatív beavatkozások, amelyeket a nemi szerveken végeztek az összes fertőtlenítési előírás be nem tartása mellett, szintén gyulladásos folyamatokhoz vezethetnek.
A statisztikák szerint a legtöbb kismedencei gyulladásban szenvedő nők fogamzóképes korukban vannak.
A kismedencei szervek betegségének okai
 Promiscuy szexuális kapcsolat, amely szexuális úton terjedő betegségekkel való fertőzéshez vezet:
Promiscuy szexuális kapcsolat, amely szexuális úton terjedő betegségekkel való fertőzéshez vezet:
Általános fáradtság, gyengeség.
A fertőző gyulladásos folyamat akut megjelenése ritka. Általában a gyulladásos folyamat fokozatosan fejlődik, anélkül, hogy kifejezett volna klinikai megnyilvánulásai, ami oda vezet krónikus forma betegségek. Ezért laboratórium instrumentális módszerek Ennek a betegségcsoportnak a meghatározásában a diagnosztika a fő.
Laboratóriumi és műszeres kutatás
A PID diagnosztikájában nagy jelentőséget tulajdonítanak a bakteriológiai módszereknek és a PCR-nek a kórokozók meghatározására, számuk meghatározására, hiszteroszkópiára és laparoszkópiára, patomorfológiai vizsgálatra. A kismedencei gyulladásos betegségek minden tünete felosztható: minimális, kiegészítő és megbízható kritériumokra.
Minimális klinikai kritériumok:
 fájdalom tapintással az alsó hasban;
fájdalom tapintással az alsó hasban;
fájdalom a függelékekben.
fájdalom a méhnyak megnyomásakor.
Ezen tünetek jelenléte és a betegség egyéb okának hiányában a PID próbakezelését minden, szexuálisan aktív, reproduktív korú fiatal nőnél el kell végezni.
További kritériumok (a diagnózis pontosságának növelése érdekében):
Testhőmérséklet 38,0 gr felett.
kóros váladékozás a méhnyakból vagy a hüvelyből
teljes vérkép - leukocitózis, a leukocita képlet változása (balra eltolás), megnövekedett ESR és tartalom C-reaktív protein
gonococcusok, trichomonas, chlamydia által okozott méhnyak fertőzés laboratóriumi igazolása.
Megbízható kritériumok:
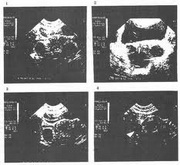 Az endometritis mikroszkópos megerősítése endometrium biopsziával. Ezt a módszert endoszkópos berendezéssel hajtják végre, amely lehetővé teszi a méh üregébe való belépést (a hüvelyen és a méhnyakon keresztül), és az endometrium kis szakaszát mikroszkópos vizsgálat céljából.
Az endometritis mikroszkópos megerősítése endometrium biopsziával. Ezt a módszert endoszkópos berendezéssel hajtják végre, amely lehetővé teszi a méh üregébe való belépést (a hüvelyen és a méhnyakon keresztül), és az endometrium kis szakaszát mikroszkópos vizsgálat céljából.
Petevezetékek megvastagodása, szabad folyadék jelenléte a hasüregben ultrahang szerint.
A gyulladásos helyi folyamat laparoszkópos megerősítése.
Meg kell azonban jegyezni, hogy lehetetlen végleges diagnózist felállítani csak a szükséges tanulmányok egyikének eredménye alapján - a vizsgálatnak átfogónak kell lennie.
Kezelés
A kismedencei szervek gyulladásos betegségeinek kezelésének szakaszai
Első - a provokáló tényező megszüntetése, mivel károsító szer jelenlétében a gyulladás nem szűnik meg teljesen. Ezért az anatómiai és funkcionálisan károsodott szerv (méh, petefészek, petevezeték) helyreállítása nem történik meg.
Második - felépülés fiziológiai állapot sérült szerv és az azt körülvevő szervek, valamint a másodlagos sérülések következményeinek megszüntetése (a vérkeringés helyreállítása, anatómiai elhelyezkedés, hormonális funkciószabályozási képesség).
Nem gyógyszeres kezelés
Hagyományosan a PID komplex terápiájában fizioterápiát alkalmaznak, különösen az előre formált áramokat. A kismedencei szervek lokális keringésére, a regenerációs folyamatokra, a méhnyálkahártya receptor aktivitására jótékony hatású elektroterápia segít a betegség klinikai tüneteinek megszüntetésében, a szövetszerkezet helyreállításában.
Orvosi terápia
Antibakteriális terápia
 A PID kezelési rendjének a betegségek széles körére kell kiterjednie lehetséges kórokozók. Ezenkívül figyelembe kell venni a mikroorganizmusok lehetséges rezisztenciáját a hagyományos antibiotikumokkal szemben. Tekintettel arra, hogy szinte egyetlen antibiotikum sem hatásos minden PID kórokozó ellen, választásuk ilyen esetekben az kombinált alkalmazás gyógyszereket, hogy lefedjék a főbb (13 köztük a rezisztens) kórokozó spektrumát. Erre a célra több antibiotikum kombinációját alkalmazzák.
A PID kezelési rendjének a betegségek széles körére kell kiterjednie lehetséges kórokozók. Ezenkívül figyelembe kell venni a mikroorganizmusok lehetséges rezisztenciáját a hagyományos antibiotikumokkal szemben. Tekintettel arra, hogy szinte egyetlen antibiotikum sem hatásos minden PID kórokozó ellen, választásuk ilyen esetekben az kombinált alkalmazás gyógyszereket, hogy lefedjék a főbb (13 köztük a rezisztens) kórokozó spektrumát. Erre a célra több antibiotikum kombinációját alkalmazzák.
Enzimterápia
A proteolitikus enzimek készítményei fokozzák az antibiotikumok hatását. Az enzimkészítmények egyik képviselője a Wobenzym, amelyet antibakteriális kezeléssel együtt írnak fel.
Immunmoduláló terápia
Ne hagyatkozzon pusztán a fertőzések csodás gyógymódjára antibiotikumok használatával. Fontos szempont a krónikus fertőző betegségek kezelése az immunrendszer serkentése védő tulajdonságok szervezet. Az immunmoduláló terápiát immunológiai vizsgálat eredményeinek figyelembevételével végzik.
Az immunmoduláló terápia indikációi:
A krónikus visszatérő gyulladásos folyamat elhúzódó lefolyása.
vegyes fertőzések (különösen a korábbi antimikrobiális kezelések hatásának hiányában).
Az immunitás javítása érdekében olyan gyógyszereket írnak fel, mint az immunomax, a cycloferon, a licopid.
Metabolizmus moduláció Célja a szöveti anyagcsere fokozása és a hipoxia következményeinek megszüntetése. Erre a célra olyan gyógyszerek, mint az actovegin, E, C vitamin, metionin, glutaminsav.
 A kezelés hatékonyságának kritériumai- a betegség klinikai tüneteinek megszüntetése, a méhnyálkahártya normál szerkezetének helyreállítása, a fertőző ágens elpusztítása vagy aktivitásának csökkentése, a nő méhe és belső nemi szervei morfológiai szerkezetének helyreállítása. A rendszeres menstruáció és ovuláció megteremtése.
A kezelés hatékonyságának kritériumai- a betegség klinikai tüneteinek megszüntetése, a méhnyálkahártya normál szerkezetének helyreállítása, a fertőző ágens elpusztítása vagy aktivitásának csökkentése, a nő méhe és belső nemi szervei morfológiai szerkezetének helyreállítása. A rendszeres menstruáció és ovuláció megteremtése.
A terápiás intézkedések megfelelőségének felmérése érdekében kötelező a folyamat dinamikájának rendszeres ultrahangos monitorozása, valamint a kúra befejezését követő 2 hónapon belül a morfológiai, ill. bakteriológiai kutatás méh endometrium.
Terhesség prognózisa
A reproduktív funkció helyreállítását célzó terápiás beavatkozások sikere a betegség időtartamától és az endometrium szerkezeti rendellenességeinek súlyosságától függ. A teljes terápiás kúra után, a meddőség kialakulását egyéb tényezők hiányában a terhességi arány eléri a 80%-ot, de 75% továbbra is hordozza a terhességet.
A kismedencei szervek betegségei közé tartozik a patológia nemi szervek, hólyag és végbél. Az ehhez a területhez kapcsolódó egészségügyi problémákkal az emberek nőgyógyászhoz, urológushoz, nefrológushoz vagy proktológushoz fordulnak (a betegségtől függően).
A mai napig a kismedencei szervek gyulladásos betegségeinek előfordulása a nőknél (méh és függelékek) nagyon magas. Nyilvánvalóan ez a szexuális úton terjedő betegségek (például gonorrhoea, chlamydia, szifilisz, gardnerellosis stb.) gyakoribb előfordulásának köszönhető. Ez a patológia az idő előtti orvoshoz való hozzáférés és a kezelés hiánya esetén adnexitishez, endometritishez (a méh belső nyálkahártyájának gyulladása), méhen belüli synechia kialakulásához és a kismedencei szervek közötti összenövésekhez, a petevezetékek elzáródásához vezethet, és ennek eredményeként - a meddőséghez.
A női szféra másik gyakori patológiája az endometriózis. Ezzel a betegséggel a méh üregen kívül növekvő szöveti gócok jelennek meg, amelyek a szövettani paraméterek szerint megegyeznek az endometrium szövetével. Ebben az esetben fájdalom jelentkezik a medence területén, és a terhességgel kapcsolatos problémák is előfordulhatnak.
Gyakran diagnosztizálják policisztás petefészkekkel, amelyekben a meddőség az ovuláció (tojásfelszabadulás) hiánya miatt következik be. Az életkor előrehaladtával a mióma valószínűsége nő ( jóindulatú daganat a méhet érinti), gyakrabban a myomatózus csomók nem egyszeriek, hanem többszörösek. Végül, de nem utolsó sorban az onkológiai patológia, amelynek kockázata az életkor előrehaladtával szintén nő, ezért a nőknek minden életkorban rendszeres megelőző látogatást kell tenniük a nőgyógyásznál. Ezen a területen egyéb betegségek közé tartoznak a veleszületett rendellenességek (például a hüvely megkettőződése), különféle ciszták (beleértve a ciszta torzióját, amely akut sebészeti patológiának minősül), hematosalpinx stb.
A hólyag patológiájával kapcsolatban mindenekelőtt cystitisnek kell nevezni - a húgyhólyag üregét bélelő nyálkahártya gyulladását. Jellegzetes tünetek- gyakori vizelési inger, fájdalom a vizelési aktus végén. Ha a hólyaghurut megfelelő kezelését nem kezdik meg időben, felszálló fertőzés lép fel, ami pyelonephritishez és egyéb vesekárosodáshoz vezet. Ezenkívül regisztráljon urolithiasis, amelyben nemcsak a vesében, hanem a vesében is képződnek a fogkő (kövek). hólyag, valamint különféle onkológiai betegségek a hólyagot érintő.
Leggyakrabban az emberek proktológushoz fordulnak aranyérrel - a végbél vénák patológiájával, amelyben kitágulnak, kialakulnak. aranyér begyulladhat vagy megsérülhet. Nem utolsósorban a végbél daganatos betegségei játszanak szerepet.
És természetesen vannak traumás elváltozások a kismedencei szervekben, függetlenül attól, hogy egy adott rendszerhez tartoznak (legyen szó az urogenitális vagy gasztrointesztinális rendszerrel kapcsolatos szervről).
A kismedencei szervek betegségeinek diagnosztizálása különféle módszerekkel történik. Általános szabály: először mindig kérdezzen rá a beteg panaszaira, végezzen közvetlen orvosi vizsgálatot (például nőgyógyász manuális intravaginális vizsgálatot, proktológus - digitális végbélvizsgálatot), általános vér- és vizeletvizsgálatot ír elő. Továbbá, az érintett területtől függően, szükség esetén speciális képalkotó vizsgálati módszereket írnak elő. Ez lehet ultrahangvizsgálat, radiográfia, számítógépes tomográfia. Ha nincs elegendő adat, mágneses rezonancia képalkotást (MRI) írnak elő. Ez a módszer teljesen biztonságos a reproduktív szervek számára, mivel nem használ röntgensugárzást. Emellett átfogó tájékoztatást nyújt a kismedencei szervek állapotáról.