Tumor kulit jinak pada anak. Mengapa proses patologis berkembang?
Kapan dan bagaimana kanker kulit memanifestasikan dirinya tidak tergantung pada jenis kelamin anak. Penyakit ini paling umum di antara pasien berusia 4 hingga 6 dan 11 hingga 15 tahun. Kanker kulit dapat menyebabkan kelainan genetik. Daftar hal-hal dari mana kanker kulit dapat diisi ulang ketika datang ke seorang anak dengan orang lain penyakit genetik: Down syndrome, anemia Fanconi, dll.
Tergantung pada jenis kanker kulit, onkologi juga disebabkan oleh:
- paparan sinar UV yang berlebihan,
- sejumlah besar radiasi pengion,
- lemah sistem kekebalan tubuh anak,
- kehadiran progresif bintik-bintik penuaan pada kulit dan luka mereka.
Gejala
Kanker pertama mempengaruhi anggota badan - baik bagian bawah maupun atas. Penyebaran lebih lanjut dari penyakit ini dilakukan di daerah serviks, di kepala dan dada. Manifestasi kanker kulit pada anak bisa bermacam-macam. Tanda-tanda spesifik tergantung pada jenis penyakit:
- Tanda-tanda pertama melanoma adalah tumbuhnya tahi lalat berpigmen. Tumor berkembang pesat, yang disertai dengan perubahan warna nevi, peningkatan ukurannya. Daerah yang terkena ditutupi dengan pertumbuhan, retakan, berdarah, borok. Dalam kasus lokalisasi neoplasma di kepala, di kulit kepalanya, rambut rontok, anak mengeluh gatal dan sensasi terbakar. Kanker kulit dalam bentuk melanoma muncul sebagai tambalan yang meluas ke arah dasar. Melanoma berwarna hitam atau berwarna kulit. Tahap selanjutnya dapat disertai dengan munculnya metastasis baru di area kulit yang berdekatan, pertumbuhannya. Keracunan tubuh dimulai dan meningkat kelenjar getah bening.
- Tumor sel basal dimulai dengan munculnya "nodul" struktur padat, terutama di wajah. Nodul dapat berupa pertumbuhan atau setinggi kulit. Seiring perkembangan penyakit, jumlah nodul meningkat, dan selanjutnya mereka membentuk satu tumor. Peningkatan neoplasma ganas terjadi secara perlahan, tanpa terlihat adanya masalah kesehatan.
- Mendefinisikan karsinoma sel skuamosa kulit dimungkinkan dengan adanya ruam khas di kepala - khususnya, area berbulu - wajah, anggota badan, alat kelamin, telinga. Penyakit ini tidak memanifestasikan dirinya untuk waktu yang lama karena tidak adanya formasi yang jelas agresif.
Diagnosis kanker kulit pada anak
Untuk mengenali kanker kulit pada pasien kecil secara tepat waktu dan akurat, metode diagnostik berikut digunakan:
- Termografi adalah penilaian perbedaan suhu antara kulit yang terkena langsung oleh neoplasma dan jaringan di sekitar tumor.
- Beban glukosa - digunakan untuk awal dan juga tahap selanjutnya penyakit.
- Analisis untuk sampel radiofosfat - untuk memperjelas sifat dan tingkat kerusakan pada kasus lanjut.
- Histologi dan sistologi adalah tes yang memungkinkan tidak hanya untuk mendiagnosis kanker, tetapi juga untuk menentukan tingkat perkembangannya, prognosis, dan strategi pengobatannya.
- Biopsi dan tusukan - untuk memeriksa bahan menggunakan mikroskop dan membuat diagnosis yang akurat.
Komplikasi
Semua orang tahu betapa berbahayanya jenis dan bentuk kanker apa pun. Dalam kasus neoplasma pada kulit, itu memerlukan nanah, pendarahan konstan, proliferasi proses tumor dan kerusakan organ.Hasil fatal tidak dikecualikan.
Perlakuan
Apa yang bisa kau lakukan
Perawatan yang benar dan tepat waktu tumor ganas di bawah kulit dan di kulit anak memberi hasil yang luar biasa... Prognosis pengobatan yang sebenarnya ditentukan oleh jenis kanker, stadiumnya, tingkat diferensiasinya sel kanker... Metastasis jarang terjadi pada karsinoma sel basal. Tingkat kelangsungan hidup untuk karsinoma sel skuamosa setidaknya 95%. Melanoma adalah salah satu bentuk yang paling sulit dan membutuhkan perawatan jangka panjang.
Ruam atau formasi yang mencurigakan pada kulit anak adalah alasan untuk menemui dokter. Mencari saran dan mencari tahu apa yang harus dilakukan dengan lesi harus dilihat oleh dokter kulit. Jika ada kecurigaan sifat ganas dari neoplasma ini, dokter akan merujuk pasien ke ahli onkologi.
Apa yang dilakukan dokter?
Dimungkinkan untuk menyembuhkan melanoma pada tahap awal dengan operasi. Risiko perawatan bedah untuk anak minimal, dan efektivitasnya sangat tinggi. Jika dokter harus mengobati melanoma yang "diabaikan", maka operasi tidak digunakan atau dikombinasikan dengan metode pengobatan lain karena perkembangan dan pertumbuhan tumor. Adapun perawatan kanker kulit lainnya, maka:
- Pertolongan pertama berupa terapi radiasi untuk anak jarang digunakan. Khususnya, ketika operasi tidak praktis, ketika neoplasma berulang atau ditemukan fokus ganas sekunder.
- Pengobatan yang paling efektif ditunjukkan oleh kemoterapi dengan penggunaan obat modern... Juga, dokter mungkin meresepkan antineoplastik pengobatan obat atau menggabungkan obat individu.
- Saat bekerja dengan melanoma subkutan, dokter mungkin menggunakan perawatan cryosurgical.
- Tahap akhir wajib adalah imunoterapi.
Profilaksis
Untuk mencegah kanker kulit pada anak-anak, perlu untuk membatasi kemungkinan efek karsinogen pada kulit, termasuk yang tidak perlu. radiasi ultraviolet... Untuk paparan sinar matahari yang berkepanjangan, Anda perlu menggunakan krim bergizi dan kosmetik tabir surya sesuai dengan instruksi. Penting untuk mengamati kebersihan pribadi, perawatan bekas luka dan luka, dan pemeriksaan pencegahan di hadapan kecenderungan kanker.
Kanker kulit, menurut Institut Onkologi dari Akademi Ilmu Kedokteran, adalah 8,2%, sarkoma kulit - 0,3%, melanoma - 0,8% dari total jumlah pasien primer dengan tumor ganas. Kematian akibat kanker kulit menyumbang 0,4% dari semua kematian akibat neoplasma ganas organ lain. Menurut AM Merkov, GF Tserkovny, dalam struktur umum neoplasma ganas populasi perkotaan pada tahun 1961, kanker kulit adalah 12,3%.
Tumor ganas epidermis termasuk kanker kulit. Faktor yang berkontribusi terhadap perkembangan kanker kulit adalah trauma di daerah nevus, borok, retakan, kronis proses inflamasi kulit.
Kanker kulit diklasifikasikan menjadi sel basal, atau sel basal, dan sel skuamosa, atau spinoseluler.
Karsinoma sel basal adalah yang paling umum. Menurut T. Venkei dan J. Sugar, dari 1.739 pasien kanker kulit, 76,7% memiliki basalioma, 22,8% memiliki spinalioma, dan 0,1% memiliki adenokarsinoma.
Basalioma ditandai dengan perjalanan yang panjang dan jinak, biasanya tidak memberikan metastasis. Karsinoma sel skuamosa memiliki perjalanan keganasan, terutama bila terlokalisasi pada lipatan transisi kulit ke dalam selaput lendir.
Terlepas dari frekuensi penyakit ini, tidak ada konsensus tentang asal tumor ini. Sementara beberapa menganggap karsinoma sel basal sebagai tumor jinak, nevus, yang lain mengklasifikasikannya sebagai karsinoma. T. Venkei dan J. Sugar menganggap karsinoma sel basal sebagai sejenis tumor yang memiliki hubungan tertentu dengan nevi, namun, struktur histologis dan perjalanan karsinoma sel basal memungkinkan untuk mempertimbangkannya sebagai tumor sel basal.
Basalioma paling sering diamati pada orang berusia di atas 50 tahun. Pada saat yang sama, kasus perkembangan tumor ini pada usia yang lebih muda dan bahkan pada anak-anak diketahui. Paling sering, karsinoma sel basal terletak di kulit kepala dan leher (94%). Menurut A.P. Shanin, kanker kulit wajah menyumbang 59%.
Basalioma di wajah sering terletak di dekat sudut mata bagian dalam, di hidung, di bibir atas, di pipi. Karsinoma sel basal muncul dalam bentuk nodul terpisah, tetapi kadang-kadang beberapa fokus diamati. Biasanya dimulai dengan munculnya nodul kecil non-inflamasi dengan ukuran mulai dari millet hingga kacang polong, berwarna abu-abu keputihan atau kuning-coklat. Permukaan nodul halus atau kasar, tampak tembus cahaya. Kemudian, tumbuh, nodul bergabung dan ada plak berbentuk oval atau bulat dengan tepi terangkat. Di pinggiran tumor, nodul individu terlihat, mengkilap, berwarna kuning keabu-abuan, yang disebut mutiara kanker. Konsistensi plak agak padat, ukurannya jarang mencapai diameter lebih dari 2 cm. Kemudian, ketika tumor tumbuh, yang terjadi secara perlahan, disintegrasi terjadi di tengah tumor, erosi atau ulkus terbentuk, ditutupi dengan kerak berdarah, yang dapat dengan mudah dihilangkan.
Basalioma memiliki perjalanan yang panjang dan kronis.
Sensasi subjektif untuk sebagian besar tidak ada, dan hanya beberapa pasien yang mengalami gatal ringan. Gambaran klinis basalioma beragam. Biasanya, jenis yang paling umum dibedakan: superfisial, ulseratif dan tumor.
Epitelioma basalis superfisial, dinamai oleh J. Darrieus sebagai epithelioma pagetoid, mirip dengan penyakit Paget dan muncul sebagai tempat hiperemik yang ditutupi dengan sisik dan krusta. Di tengahnya sedikit atrofi, di sepanjang pinggiran ada tepi tipis, terdiri dari nodul kecil yang mengkilap. Jenis basalioma ini menyerupai lichen scaly, lupus eritematosus, psoriasis, dan penyakit Bowen.
Jenis ulseratif dimulai dengan pembentukan ulkus yang menembus seluruh ketebalan kulit. Di dasar ulkus, infiltrasi padat terasa. Bagian bawahnya padat, merah, ujung-ujungnya naik di atas permukaan kulit, borok menjadi tertutup kerak padat dan, menembus ke kedalaman, dapat menyebabkan kerusakan yang signifikan. Jenis basalioma ini berbeda dari epitelioma basoseluler ulserasi, karena terjadi tanpa erupsi nodular sebelumnya. Biasanya terletak di wajah.
Variasinya adalah basalioma perforasi, ditandai dengan kecenderungan untuk menyebar secara mendalam dan prognosis yang serius. Muncul di wajah, bisa menyebar ke sayap hidung, sinus paranasal dan menyebabkan kematian. Karsinoma sel basal penetrasi tidak mempengaruhi kelenjar getah bening dan tidak memberikan metastasis. Pada anak-anak, tumor tidak diamati.
Jenis tumor karsinoma sel basal adalah nodus seukuran kacang polong atau lebih, terletak berdekatan satu sama lain dan terkadang bergabung menjadi satu kelompok. Bentuk tumor basalioma memiliki sejumlah varietas: kutil, nodul besar, nodul kecil, tumor-ulseratif.
Secara histologis, karsinoma sel basal terdiri dari sel-sel epitel berbelit-belit bercabang seperti tanduk rusa; cabang-cabang ini terhubung satu sama lain, membentuk jaring dengan loop sempit. Ikatan terbentuk sebagai hasil dari proliferasi proses interpapilary, serta dari epitel folikel, kelenjar sebaceous dan keringat.
Sel basalioma berbentuk oval atau fusiform, memiliki inti basofilik yang besar dan tajam dan tepi protoplasma yang sempit. Inti sel basal menyerupai inti sel lapisan basal, tetapi jembatan antar sel diekspresikan dengan buruk, sel tumor kurang berdiferensiasi daripada sel lapisan basal, mereka tidak memiliki kemampuan untuk berkeratinisasi, ini menunjukkan atipikalitasnya. Angka mitosis jarang terjadi. Di tengah kelompok sel tumor ada fokus nekrotik kecil yang tidak boleh dicampur dengan mutiara.
Stroma terdiri dari jaringan fibrosa. Itu bisa tumbuh dengan cara yang sama seperti sel epitel. Pada beberapa basalioma, ditemukan formasi yang menyerupai kelenjar sebaceous dan rambut.
Epitelioma kistik adenoid Brook- trichoepithelioma, dijelaskan oleh Brook pada tahun 1892, adalah epithelioma jinak yang diamati pada remaja selama masa pubertas, lebih sering pada anak perempuan dengan permulaan menstruasi. Ini adalah nodul kecil mulai dari kepala peniti hingga kacang polong berwarna merah kekuningan, terkadang transparan, padat saat disentuh, terletak berkelompok di wajah, lebih sering di hidung, di bibir atas, di kelopak mata , lebih jarang pada kulit kepala.
Di permukaannya, telangiektasis diamati, kadang-kadang titik putih miliform. Trichoepithelioma jarang dapat berubah menjadi karsinoma sel basal.
Di epidermis, tali epitel bercabang terdiri dari sel-sel basal; di dermis ada beberapa kista terangsang diisi dengan massa hialin. Beberapa kista dilapisi dengan epitel. Selain kista, ada akumulasi sel basal dalam bentuk pulau dan garis. Kadang-kadang ditemukan papila dan selubung rambut yang belum sempurna. Pandangan menyatakan bahwa adenoid cystic epithelioma muncul dari selubung rambut.
Perawatannya sama seperti untuk adenoma kelenjar sebaceous.
Karsinoma spinoseluler biasanya timbul dari perubahan prakanker pada kulit, pada bekas luka bakar, pada fokus peradangan kronis dan dari keratosis senilis. A.P. Shanin menunjukkan bahwa 256 kasus karsinoma sel skuamosa diamati di klinik Mayo untuk 2000 epitel, dan pada pria terjadi 4 kali lebih sering daripada wanita. Karsinoma spinoseluler biasanya terjadi pada orang berusia di atas 40 tahun, frekuensi tertinggi kejadiannya pada usia 60-70 tahun. Namun, pada anak-anak, hal itu juga terjadi dan berkembang menjadi ganas, biasanya timbul pada fokus xeroderma berpigmen, pada bekas luka setelah luka bakar dan lesi oleh sinar gamma.
Karsinoma spinoseluler, seperti karsinoma sel basal, lebih sering terletak di area kulit yang terbuka: wajah, leher, punggung tangan, kadang-kadang pada kulit alat kelamin. Lokalisasi paling umum di wajah: jembatan hidung, bawah bibir... Pada selaput lendir dan lipatan transisi kulit, kanker spinoseluler pada orang dewasa terkadang berkembang pada fokus leukoplakia, eritroplasia Keira, dll.
Karsinoma spinoseluler dimulai dengan munculnya nodul padat dengan ukuran mulai dari sebutir millet hingga kacang polong. Nodul ini meningkat relatif cepat dalam jumlah, tumbuh, menembus dermis, bergabung satu sama lain untuk membentuk padat, tumor kental ditutupi dengan kulit merah muda mengkilap. Yang paling khas adalah: konsistensi tulang rawan padat dari tumor, pertumbuhan cepat dan fusi dengan jaringan di bawahnya, metastasis di kelenjar getah bening regional dan organ dalam.
Selanjutnya, tumor hancur dengan pembentukan ulkus berbentuk kawah dengan tepi padat terbalik dan bagian bawah ditutupi dengan granulasi berdarah.
Perjalanan kanker spinoseluler, karena kecepatannya dan adanya metastasis, lebih ganas daripada kanker basoseluler.
Pada pemeriksaan histologis, tumor merupakan akumulasi sel epidermis akibat proliferasi prosesus interpapiler, epitel folikel dan kelenjar. Kelompok sel ini dalam bentuk fokus dan untaian, terdiri dari sel tulang belakang dan tanduk, serta sel yang tidak berdiferensiasi, menembus ke kedalaman dermis, membentuk jaringan dengan loop lebar. Di masa depan, keratinisasi sel-sel di fokus ini terjadi, sel-sel tersusun dalam lapisan konsentris dalam bentuk bola, membentuk bola-bola epidermis. Keratinisasi sel mungkin tidak ada. Atipikalitas sel diekspresikan dalam hiperplasia inti, peningkatan jumlah mitosis, dalam ukuran dan bentuk sel yang berbeda.
Dalam beberapa kasus, bentuk transisi dari kanker spinoseluler dapat diamati, di mana ada fokus sel-sel keratinisasi di tengah, dan pinggiran terdiri dari sel-sel basoseluler.
Menurut klasifikasi yang diadopsi oleh Kementerian Kesehatan, empat stadium kanker kulit dibedakan, berbeda dalam ukuran tumor di sepanjang permukaan dan dalam. Klasifikasi ini juga dapat digunakan sampai batas tertentu untuk menentukan perawatan.
Stadium I meliputi tumor dengan diameter tidak lebih dari 2 cm, mengenai epidermis dan kulit itu sendiri tanpa menyebar ke jaringan sekitarnya dan tanpa metastasis.
Stadium II meliputi tumor dengan diameter lebih besar dari 2 cm, hanya mengenai kulit tanpa penetrasi ke jaringan sekitarnya, tetapi dengan adanya metastasis ke kelenjar getah bening regional.
Stadium III meliputi tumor dengan ukuran yang signifikan, menembus jaringan subkutan dan jaringan sekitarnya, tetapi tidak mengenai tulang dan tulang rawan. Kelompok ini juga mencakup tumor yang lebih kecil dengan beberapa metastasis seluler atau satu metastasis menetap.
Stadium IV termasuk tumor yang mempengaruhi tisu lembut, tulang dan tulang rawan atau tumor dengan metastasis regional yang menyatu dengan tulang.
Kanker kulit bermetastasis ke kelenjar getah bening di dekatnya dan jarang ke organ internal ( dada, kelenjar getah bening mediastinum).
Karsinoma sel basal jarang disertai dengan metastasis kelenjar getah bening. Fenomena ini lebih merupakan karakteristik karsinoma sel skuamosa dan terutama bentuk keratinisasinya. Kanker spinoseluler yang terletak di kulit kepala dan wajah lebih mungkin bermetastasis ke kelenjar getah bening. Menurut sejumlah penulis, metastasis ke kelenjar getah bening diamati dari 5 hingga 50%. kasus. Menurut Institute of Oncology of the Academy of Medical Sciences, metastasis yang dikonfirmasi secara histologis ke kelenjar getah bening ditemukan pada 2,2%.
Diagnosis banding kanker kulit dilakukan dengan sejumlah penyakit kulit: sifilis tuberkel, lupus tuberkulosis, penyakit Bowen, mikosis dalam, pioderma kronis, serta neoplasma jinak.
Pengobatan kanker kulit dilakukan dengan mempertimbangkan lokalisasi proses, stadium tumor dan struktur histologisnya.
Kanker kulit stadium I dan II, bila terletak di batang tubuh dan ekstremitas, diangkat melalui pembedahan dengan eksisi tumor di dalam jaringan sehat dan pengangkatan kelenjar getah bening metastatik dengan eksisi elektro.
Kanker kulit stadium III dan IV diangkat melalui pembedahan hanya jika tumor dapat diangkat sepenuhnya bersama dengan jaringan di sekitarnya.
Disarankan untuk kanker kulit stadium II, III dan IV menggunakan terapi sinar-X sebelum dan sesudah operasi.
Menurut AP Shanin, metode terbaik pengobatan bedah kanker adalah elektrokauter dan elektroeksisi karena nyeri ringan, serta karena penutupan bekuan darah limfatik dan pembuluh darah dan mengurangi kemungkinan masuknya sel tumor ke dalamnya.
Hasil terbaik dalam pengobatan kanker kulit diamati saat menggunakan pengobatan kombinasi: bedah dan radiasi. Penyembuhan dalam kasus tersebut dicapai pada 77% dengan tindak lanjut selama 3 tahun dan 61% dengan tindak lanjut 5 tahun. Saat menggunakan terapi radiasi, perlu untuk meresepkan dosis besar.
Karsinoma sel basal umumnya lebih sensitif daripada yang lain terhadap energi radiasi. Karsinoma sel skuamosa tanpa keratinisasi, dengan sel yang kurang matang, lebih sensitif terhadap terapi radiasi daripada karsinoma sel skuamosa dengan keratinisasi.
Hasil terbaik diamati dengan terapi sinar-X fokus dekat, yang digunakan terutama untuk lokasi yang dangkal kanker kulit pada kulit tahap I dan II: dosis tunggal dari 350 hingga 500 g setiap hari; dosis kursus 6000-8000 g, tergantung pada lokasi kanker, kedalaman lokalisasi dan bentuk klinis(tegangan pembangkitan tergantung pada desain peralatan).
Dengan adanya metastasis di kelenjar getah bening, operasi pengangkatan dengan eksisi mereka, serat dan fasia, setelah itu terapi sinar-X dilakukan. Jika metastasis tidak aktif, terapi sinar-X dilakukan sebelum operasi, kemudian kelenjar diangkat secara bedah listrik, dan setelah operasi, terapi sinar-X dilakukan lagi, yang dilakukan dengan menggunakan penyinaran melalui kisi-kisi dengan dosis total 6000-8000 g per bidang.
Saat ini, isotop radioaktif banyak digunakan dalam pengobatan kanker kulit. Mereka diterapkan dalam bentuk applique atau interstitial.
Dalam pengobatan bentuk kanker kulit superfisial, salep yang mengandung agen sitostatik (colchicine, podophylline) dapat digunakan.
Turunan kolkisin, omain, kurang toksik dibandingkan kolkisin dan memiliki efek sitolitik yang lebih tinggi. Oleskan salep omain 0,5%, yang dioleskan setiap hari pada lesi dengan menangkap kulit di sekitarnya sebesar 0,5 - 1 cm 18-20 kali. Selama pengobatan, disintegrasi jaringan tumor terjadi, dan kemudian epitelisasi dalam 10-12 hari dengan pembentukan bekas luka halus dan pigmentasi.
Penggunaan salep omain diindikasikan untuk kanker kulit stadium I, II dan kondisi prakanker. Pada stadium III dan IV penyakit, terapi radiasi dan teknik bedah... Terapi sinar-X dengan dosis tunggal 200-300 g sampai dengan dosis total 4000-6000 g; pengaturan fokus pendek digunakan, dosis tunggal 200 g, total - 4000-6000 g; setelah iradiasi eksternal - injeksi intratumoral jarum radio-bearing (dosis total 3000-6000 g).
Sarkoma kulit- neoplasma ganas yang berasal dari jaringan ikat kulit itu sendiri dan dari pelengkapnya. Itu langka. AP Shanin mengutip data LE Pakulina, yang menurutnya 23.504 pasien primer dengan tumor ganas melewati klinik Institut Onkologi dari Akademi Ilmu Kedokteran, di mana ada 56 pasien dengan sarkoma kulit, 308 melanoma dan 2028 kanker kulit. pasien.
Pandangan bahwa sarkoma lebih umum saat ini sedang dipertanyakan. muda... Ada distribusi sarkoma yang kurang lebih merata di antara kelompok usia yang berbeda. Namun, menurut Bauer, sarkoma diamati sebelum usia 15 tahun pada 12%; 16-30 tahun - 23%; 30-45 tahun - 22%; 46-60 tahun - 26%; 61-70 tahun - pada 14%, 70 tahun ke atas - pada 3%. Sarkoma jauh lebih sering terjadi pada anak-anak daripada kanker.
Sarkoma dibagi menjadi primer, timbul di kulit, dan sekunder, yang merupakan metastasis di kulit dari organ lain.
Tergantung pada struktur mikroskopis, jenis sarkoma kulit berikut dibedakan: sel bulat, sel fusiform, fibrosarcoma, sel polimorfik.
Sejumlah peneliti mengaitkan sarkoma Kaposi hemoragik dengan sarkoma, yang lain menganggapnya sebagai hemangiomatosis jinak, berdasarkan perjalanannya yang lebih menguntungkan.
Sarkoma lebih sering terlokalisasi pada tungkai bawah, batang tubuh, lebih jarang pada tungkai atas, muncul pertama sebagai node tunggal. Pertumbuhan jaringan infiltrasi yang cepat, kecenderungan untuk kambuh, perkembangan metastasis, terutama di sepanjang pembuluh darah adalah ciri ciri sarkoma.
Kondisi umum terganggu pada tingkat yang lebih rendah daripada kanker.
Fibrosarcoma adalah tumor sel berbentuk gelendong, yang menempati, seolah-olah, tempat perantara antara fibroma dan sarkoma. Ada dua bentuk fibrosarcoma: true fibrosarcoma dan bulging dermatofibrosarcoma. Kedua bentuk ini ditemukan pada anak-anak. Fibrosarcoma sejati berkembang di lapisan lemak subkutan dalam bentuk formasi hemispherical padat berbagai ukuran, hingga telapak tangan dan lebih, ditutupi pertama dengan kulit normal, kemudian kulit berubah menjadi ungu-merah, tumor ulserasi, tumor sekunder muncul sekitarnya, dan kemudian bermetastasis (ke paru-paru) ... Kelenjar getah bening jarang terlibat. Lokalisasi - daerah oksipital, perut.
Secara histologis, fibrosarcoma menyerupai fibroma, terdiri dari fibroblas, memanjang dan terletak di bundel dengan adanya mitosis atipikal dan khas. Tingkat keganasan ditentukan oleh rasio antara zat utama dan jumlah elemen seluler.
Dermatofibrosarcoma yang menonjol berkembang di dermis dalam bentuk tumor kecil dan padat berwarna merah kebiruan, dengan kecenderungan untuk bergabung menjadi plak, yang perlahan tumbuh, terkadang ulserasi. Metastasis jarang terjadi, kekambuhan tumor mungkin terjadi.
Perawatan fibrosarcoma adalah eksisi elektro bedah yang luas dengan jaringan lunak yang berdekatan.
Neurofibrosarcoma lebih sering terjadi pada anak-anak daripada orang dewasa, berkembang dari sel Schwann; pada Gambaran klinis dan alirannya menyerupai fibrosarcoma.
Sarkoma sel fusiform terletak di bagian kulit mana pun dalam bentuk nodul merah muda-merah padat dengan garis bulat mulai dari kacang polong hingga kacang polong. telur ayam; tumor tumbuh perlahan, terkadang ulserasi. Metastasis jarang terjadi. Menurut W. Lever, sarkoma sel fusiform adalah fibrosarcoma.
Secara histologis, sarkoma sel fusiform terdiri dari sel-sel berbentuk gelendong dengan inti oval vesikular, sejumlah besar angka mitosis, kadang-kadang ada zat fibrilar antar sel; kolagen dan jaringan elastis hancur.
Sarkoma sel polimorfik dinamakan demikian karena polimorfisme selnya. Pertama, nodul merah muda padat muncul di dermis, tumbuh di sepanjang pinggiran dan mengambil bentuk hemisfer, pusat tumor tenggelam, terjadi ulserasi. Kelenjar getah bening tumbuh relatif cepat dan terkadang mengalami ulserasi. Nodul seperti tumor baru muncul di sekitar tumor. Secara histologis, tumor terdiri dari sel-sel dengan berbagai ukuran, menyerupai sel-sel epiteloid; sejumlah besar mitosis atipikal diamati. Prognosis selalu serius.
Hemangiosarkoma- tumor ganas yang berkembang dari pembuluh darah, yang merupakan kombinasi dari hemangioma dan sarkoma. Tumor ini diamati pada anak-anak dan memiliki perjalanan yang lebih cepat daripada pada orang dewasa. Sering muncul di kepala, wajah, tubuh dalam bentuk simpul padat berbagai ukuran warna merah tua, menjadi pucat saat ditekan.
Secara histologis, tumor terdiri dari pembuluh darah dan sel sarcomatous yang berasal dari dinding pembuluh (sel endotel atau peritel).
P. Popkhristov mengamati seorang anak berusia 10 tahun dengan hemangioendothelioma ganas dengan metastasis.
Penting untuk mengangkat tumor secara ekstensif dengan jaringan di sekitarnya dan kelenjar getah bening regional, dengan lokalisasi hemangiosarcoma pada ekstremitas - amputasi. Metode radiasi digunakan sebagai metode tambahan pada periode pasca operasi.
Prognosisnya buruk.
Sarkoma Kaposi hemoragik multipel idiopatik dijelaskan oleh penulis pada tahun 1872 dan MI Stukovenkov pada tahun 1891. Baru-baru ini, penyakit ini dianggap sebagai angioreticulomatosis kulit.
Ruam biasanya muncul pertama kali pada ekstremitas bawah dan atas, kemudian pada batang tubuh, wajah, mukosa mulut; mereka adalah bintik-bintik angiomatous, plak kecoklatan menyusup, node coklat padat mulai dari lentil hingga hazelnut. Terkadang purpura dan edema padat berkembang; ruam biasanya meningkat perlahan, beberapa di antaranya mungkin mengalami perkembangan terbalik.
Ulserasi node diamati, transisi ke sarkoma sejati dicatat dalam beberapa kasus.
Sarkoma Kaposi lebih sering terjadi pada pria berusia 30-60 tahun, tetapi juga terjadi pada anak-anak pada masa prapubertas.
Pemeriksaan histologis mengungkapkan kapiler melebar yang membentuk sinus dengan berbagai ukuran. Infiltrat difus dari limfosit, sel plasma, histiosit, fibroblas ditentukan di sekitar pembuluh darah. Tidak ada serat elastis di area infiltrat, di sekitar pembuluh darah - ekstravasat, akumulasi hemosiderin.
Sebagai produk obat menggunakan arsenik dalam dosis besar, penisilin, 15-20 juta unit per kursus. Terapi sinar-X menyebabkan penurunan dan hilangnya kelenjar getah bening, tetapi tidak mencegah terjadinya kekambuhan. Ini dilakukan setiap hari dengan dosis tunggal 150-200 g; dosis total 2000-3000 g per bidang. Untuk nodus tunggal, terapi sinar-X fokus dekat digunakan dengan cara yang sama seperti untuk bentuk awal kanker kulit. Prognosisnya buruk.
Selain limfosarkoma primer dan sekunder, kelompok ini mencakup sejumlah penyakit yang relatif jarang: sarkoma kulit Spiegler, sarkoid Spiegler - Fendt, dll.
Sarkoma sel bulat juga disertakan. Limfosarkoma primer sangat jarang. Hal ini dapat terjadi di setiap organ di mana ada jaringan limfoid. Kelenjar getah bening di leher lebih sering terkena.
Pada kulit, mungkin ada nodus dengan ukuran mulai dari kacang polong hingga kemiri, warna merah kekuningan dengan konsistensi padat.
Popkhristov mengamati seorang gadis 10 tahun dengan limfosarkoma kulit tungkai bawah, yang memiliki pembesaran kelenjar getah bening inguinal, femoralis dan iliaka berwarna kebiruan dengan telangiektasia dan edema tungkai.
Suatu bentuk limfosarkoma yang langka - limfoblastoma folikel berlanjut dengan lesi kulit seperti eritroderma.
Diagnosis limfosarkoma sulit. Perhatian tertuju pada pembesaran awal kelenjar getah bening; analisis histologis mengungkapkan gambaran sarkoma sel bulat.
Dalam pengobatan limfosarkoma kulit, preparat arsenik, terapi sinar-X, sarkolisin digunakan.
Prognosisnya buruk.
Bentuk umum lain dari kanker kulit adalah melanoma... Baca lebih lanjut tentang dia di artikel.
Lesi kulit adalah kekalahan kulit akibat proliferasi sel jaringan berupa formasi patologis neoplastik, yang dapat bersifat jinak, ganas dan bersifat borderline (prakanker).
Neoplasma dapat ada pada kulit anak sejak lahir, beberapa di antaranya muncul selama bertahun-tahun, tetapi semuanya dapat tumbuh, berubah, bermetastasis ke organ lain, menyebabkan komplikasi dan menyebabkan kematian.
Alasan penampilan
Semua orang tahu bahwa kulit anak itu lembut dan sensitif terhadap pengaruh luar, dan dari faktor seperti langsung sinar matahari, yang merupakan salah satu penyebab kanker kulit, harus dilindungi tidak hanya untuk bayi, tetapi juga untuk anak kecil dan remaja. Beberapa tumor epidermal tidak bergantung pada penyebab eksternal dan bersifat kongenital atau herediter.
Tidak seperti orang dewasa, neoplasma jinak pada kulit anak-anak jarang berubah menjadi ganas, tetapi jauh lebih sulit untuk mendeteksinya pada tubuh orang kecil. Usia paling aktif untuk munculnya tumor pada kulit pada anak dianggap periode hingga 8 tahun, beberapa neoplasma juga khas untuk usia 8 hingga 15 tahun, tetapi mereka tumbuh perlahan dan sebagian besar tidak terlihat.
Jangan membunyikan alarm karena setiap tahi lalat yang muncul di tubuh bayi, karena kanker kulit - cantik penyakit langka untuk anak-anak, tetapi ada beberapa jenis neoplasma (misalnya, nevus berpigmen kongenital ukuran besar), membutuhkan pengawasan dan kontrol konstan dari dokter. Tahi lalat berpigmen besar dapat membesar, berubah warna, terluka oleh pakaian, yang dapat menyebabkan transisi mereka ke tahap ganas.
Jenis neoplasma
- Neoplasma jinak... Ini termasuk kutil , nevi, papiloma , lipoma, angioma, adenoma, lentigo, ateroma, fibroma, neurofibroma, hemangioma, limfangioma. Dua jenis terakhir sering terjadi pada anak-anak pada masa bayi, tidak pernah menjadi ganas dan tidak menimbulkan bahaya bagi anak. Kutil dan papiloma khas untuk anak-anak prasekolah dan remaja, tetapi mereka tidak mengancam kesehatan anak. Sebagai aturan, mereka dihapus karena alasan estetika;
- Neoplasma borderline (prakanker)) Pada anak-anak. Ini termasuk xeroderma pigmentosa dan keratoacanthoma. Neoplasma prakanker lainnya, seperti tanduk kulit, penyakit Bowen, dan penyakit lain lebih merupakan karakteristik orang dewasa dan orang tua;
- Neoplasma ganas. Jenis tumor kulit ini termasuk melanoma, sarkoma, neurofibrosarcoma, hemangiosarcoma, epithelioma.
Berikut adalah beberapa gejala yang harus diwaspadai orang tua:
- perubahan warna neoplasma;
- pertumbuhannya yang cepat;
- pertumbuhan berlebih dari salah satu area neoplasma pada anak;
- gatal, terbakar di area neoplasma;
- neoplasma berdarah;
- adanya peradangan pada neoplasma pada anak;
Jika ada neoplasma pada kulit bayi yang membuat Anda cemas, jangan tunda kunjungan ke dokter kulit. Lagi pula, hanya spesialis yang kompeten yang dapat menentukan jenis tumor kulit mana yang dimiliki neoplasma.
Di kami Pusat layanan kesehatan"Medicenter" memeriksa neoplasma pada kulit anak-anak - dermatoskopi... Selain itu, "Medicenter" menyediakan layanan untuk pengangkatan papiloma, nevi dan kutil pada anak-anak. Diagnosis dini dan pengobatan tepat waktu jenis yang berbeda neoplasma kulit pada anak akan membantu menghindari komplikasi dan transformasinya menjadi tumor ganas.
Dalam beberapa dekade terakhir, proses onkologis telah menjadi jauh lebih muda - pusat khusus untuk diagnosis dan pengobatan kanker kulit pada anak-anak sedang dibuat di seluruh dunia. Kebutuhan akan keberadaan mereka ditentukan oleh beberapa ciri spesifik dari gejala, perjalanan dan prognosis neoplasma ganas pada anak-anak. Saat ini neoplasma ganas merupakan penyebab kematian ketiga pada anak usia 1 sampai 4 tahun. Seiring bertambahnya usia, statistik ini hanya meningkat.
Fitur perjalanan kanker kulit pada anak-anak
 Di masa kanak-kanak, kanker kulit tidak terlalu umum, dan menyumbang sekitar 1% dari semua proses onkologis yang tercatat.
Di masa kanak-kanak, kanker kulit tidak terlalu umum, dan menyumbang sekitar 1% dari semua proses onkologis yang tercatat.
Dalam beberapa kasus, tumor ditularkan dari ibu ke anak, membentuk proses ganas bawaan. Perilaku ini khas untuk - tumor kulit yang paling berbahaya. Dalam hal ini, tumor ibu terintegrasi ke dalam tubuh anak karena kongruensi genetik.
Sifat luar biasa dari proses onkologis pada anak-anak adalah bahwa mereka mampu melakukan perkembangan terbalik yang tidak terduga, hingga menghilang sepenuhnya. Pada orang dewasa, fenomena ini sangat jarang sehingga dianggap sebagai keajaiban medis.
Bagaimana ini terjadi masih belum jelas. Dalam kebanyakan kasus seperti itu, bentuk ganas tumor anak berubah menjadi jinak, dan tidak menimbulkan ancaman bagi kehidupan anak di masa depan.
Tingkat perkembangan kanker kulit pada anak-anak
Mungkin berbeda secara signifikan dari orang dewasa. Dalam beberapa kasus, penyebaran cepat yang tidak normal diamati, pada kasus lain - kepasifan luar biasa dari proses alam yang agak agresif.
Fitur diagnosis kanker kulit pada anak-anak
- sekitarnya, bahkan pekerja medis sangat jarang menghubungkan gejala standar penyakit dengan kanker kulit - itu tidak terpikirkan;
- diatesis, kontak, jamur - masa kanak-kanak berlimpah dalam berbagai manifestasi kulit yang menutupi penyakit yang mendasarinya. Diagnosis apa pun, kecuali kanker kulit, dan metode pengobatan apa pun, kecuali yang benar-benar efektif, digunakan;
Seorang ahli onkologi pediatrik bukanlah spesialisasi yang sangat umum, oleh karena itu, jika elemen mencurigakan yang mirip dengan segala bentuk kanker kulit muncul, Anda perlu menghubungi ahli onkologi atau dokter kulit biasa;
- anak tidak selalu tahu bagaimana menunjukkan dengan jelas perasaannya, menggambarkan manifestasi penyakitnya.
Pengobatan kanker kulit pada anak
 Tidak ada perbedaan mendasar dalam pengobatan kanker kulit pada anak-anak dan orang dewasa. Tahap awal diobati dengan cryodestruction, terapi laser dan eksisi bedah tumor. Pada tahap selanjutnya dari proses onkologis, terapi kompleks ditentukan, termasuk radio atau operasi pengangkatan fokus penyakit dan semua metastasis yang terdeteksi, kemoterapi untuk mencegah komplikasi.
Tidak ada perbedaan mendasar dalam pengobatan kanker kulit pada anak-anak dan orang dewasa. Tahap awal diobati dengan cryodestruction, terapi laser dan eksisi bedah tumor. Pada tahap selanjutnya dari proses onkologis, terapi kompleks ditentukan, termasuk radio atau operasi pengangkatan fokus penyakit dan semua metastasis yang terdeteksi, kemoterapi untuk mencegah komplikasi.
Terapi radiasi untuk anak-anak hanya digunakan sebagai upaya terakhir, karena sel-sel tubuh anak lebih rentan, mis. lebih mudah rusak oleh radiasi keras.
Pencegahan melanoma pada anak-anak
 Pangsa melanoma adalah 0,3% dari semua kasus onkopatologi pediatrik, mempengaruhi anak-anak terutama pada usia 4-6 dan 11-16 tahun.
Pangsa melanoma adalah 0,3% dari semua kasus onkopatologi pediatrik, mempengaruhi anak-anak terutama pada usia 4-6 dan 11-16 tahun.
Faktor keturunan yang memberatkan. Jika di antara kerabat anak setidaknya ada satu dengan melanoma kulit, ada baiknya mengambil tindakan tambahan keamanan.
Kanker kulit pada anak-anak adalah diagnosis yang langka. Penyakit ini terjadi tidak lebih sering dari pada 0,3 persen kasus di antara jenis tumor ganas lainnya. tetapi baru-baru ini ada kecenderungan peningkatan jumlah diagnosis tersebut pada pasien minor... Diagnosis dini menghindari konsekuensi negatif untuk seorang anak.
Paling sering, tanda-tanda pertama penyakit seperti itu dapat muncul pada anak-anak pada usia 4-6 tahun atau 11-15 tahun. Para ahli telah memperhatikan bahwa kanker kulit muncul terlepas dari jenis kelamin anak. Penyakit ini terutama mempengaruhi tungkai bawah dan atas. Ini terutama berkembang di leher, kepala dan badan.
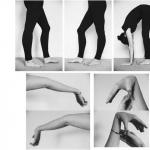
Gejala melanoma pada anak pada tahap awal:
- warna formasi pigmen berubah;
- tumor mulai tumbuh dengan cepat;
- daerah yang terkena mulai tumbuh dan naik di atas permukaan kulit;
- permukaan tumor mulai berdarah;
- borok muncul;
- selain itu, gejala seperti retakan dan pertumbuhan di area kulit yang terkena diamati;
- nevus berpigmen berbulu dapat kehilangan rambut yang sebelumnya ditutupi;
- ukuran melanoma terlihat kecil, dari sekitar 0,5 hingga 7 cm, namun dapat mencapai ukuran besar;
- tahap awal dapat disertai dengan munculnya mahkota bunga yang meradang di sekitar area yang terkena kanker;
- gejala seperti kesemutan, gatal dan terbakar juga diamati;
- ukuran yang jauh lebih besar biasanya terjadi pada melanoma, yang muncul karena nevi berpigmen besar.
Gejala kanker kulit stadium lanjut meliputi:
- metastasis baru muncul di organ yang paling dekat dengan tumor;
- kelenjar getah bening yang terletak di dekatnya bertambah besar;
- dimulai;
- kemudian metastasis pindah ke kelenjar getah bening yang lebih jauh;
- akhirnya, lesi mencapai tulang, hati dan otak;
- tanda-tanda metastasis baru mungkin muncul dalam waktu satu tahun setelah operasi.
Tahapan
Dengan kanker kulit, beberapa tahap perkembangan penyakit biasanya dibedakan:
- Dalam kasus pertama, lesi tetap terlokalisasi di tingkat lokal. Dan tidak ada metastasis di dekat tumor.
- Gejala tahap kedua perkembangan penyakit ditandai dengan penyebaran metastasis ke organ tetangga dan kelenjar getah bening.
Selain itu, bentuk penyakitnya bisa berbeda tergantung pada kedalaman lesi kulit, itulah sebabnya prognosis kemungkinan penyembuhannya tergantung.
Profilaksis
Faktor utama pencegahan kanker kulit pada anak adalah pencegahan penyakitnya. Pencegahan kanker kulit seringkali tergantung pada orang tua dari anak tersebut, yang tidak dapat mengambil tindakan pencegahan yang diperlukan. Seperti penyakit berbahaya ada risiko individu untuk dipertimbangkan. Ini termasuk:
- kulit terang adalah salah satu faktor risiko utama;
- kelompok risiko juga mencakup orang-orang yang memiliki saudara sedarah yang menderita kanker;
- bekerja di udara segar juga dianggap sebagai faktor berbahaya;
- efek berbahaya diberikan oleh efek peningkatan radiasi pada tubuh anak yang belum matang;
- kehadiran bintik-bintik penuaan menempatkan pemiliknya pada risiko kanker.
- Baca juga:
Untuk mencegah penyakit berbahaya, pencegahan kanker kulit harus dilakukan, yang terdiri dari metode berikut:
- saat berada di pantai bersama anak Anda, jangan lupa untuk mengolesinya dengan tabir surya;
- untuk anak-anak berkulit putih, pakaian, bahkan di musim panas, tidak boleh memperlihatkan permukaan kulit yang maksimal, terutama jika Anda berada di bawah sinar matahari terbuka;
- untuk melindungi wajah dan mata dari peningkatan jumlah radiasi ultraviolet, Anda perlu memakai kacamata hitam;
- secara umum, mungkin semua orang tahu apa yang paling waktu berbahaya hari yang tidak diinginkan berada di bawah sinar matahari adalah pukul 10.00 hingga 16.00. Selama periode ini, sinar matahari jatuh di permukaan bumi pada sudut kanan dan memiliki efek paling radikal.
- selain itu, diagnosis diri dapat disebut sebagai salah satu metode pencegahan utama. Tetapi karena anak tidak dapat melakukannya sendiri, orang tua harus selalu mengamati perilaku tahi lalat yang dimilikinya.
Jangan memakai gelang elastis!
Untuk mencegah penyakit berbahaya seperti itu pada anak Anda, Anda harus mengetahui beberapa detail tentang penggunaan berbagai hal yang populer di kalangan remaja saat ini. Belakangan ini ternyata karet gelang untuk menenun yang dijual di setiap kios yang menjadi aksesori favorit anak perempuan ternyata tidak seaman yang dibayangkan banyak orang.
Jika anak Anda memakai pernak pernik anyaman yang terbuat dari karet gelang dengan berbagai warna, kami menyarankan Anda untuk melepaskannya dan membuangnya ke tempat sampah sesegera mungkin. Dalam 90% kasus, permen karet berwarna yang dijual mengandung ftalat yang sangat beracun. Zat dengan mudah melewati kulit ke dalam tubuh bayi dan menyebabkan kanker.
- Bacaan yang disarankan:
Rincian seperti itu tentang set karet gelang populer dikonfirmasi oleh para ahli dari negara lain yang melakukan pemeriksaan higienis terperinci berdasarkan kecurigaan kemungkinan kandungan ftalat. Aksesori berwarna untuk gelang atau liontin ternyata tidak cocok untuk anak-anak. Di beberapa negara, mereka bahkan dilarang dijual.
Untuk menghindari keluhan dan ketidakpercayaan baik dari konsumen maupun produsen, para ahli mencoba untuk memeriksa berbagai campuran karet gelang dan memilih semua jenis warna, karena pada awalnya informasi tentang toksisitas terdengar agak mencurigakan.
Untuk pengujian, set karet gelang dipilih di paket yang berbeda dan dari semua jenis, monokrom, warna, monokromatik. Untuk kemurnian percobaan, kami bahkan mengambil beberapa ukuran karet gelang di berbagai toko. Sehingga pengalaman yang Anda lakukan dapat dipercaya.
Selain itu, spesialis menemukan paket yang berisi, selain karet gelang, bagian plastik berbentuk S khusus. Mereka dipelajari secara terpisah untuk kandungan zat berbahaya. Sayangnya, mereka menemukan zat seperti polistirena, tetapi tidak ada ftalat yang ditemukan.
- Bacaan yang disarankan:
Para ahli terus menganalisis sampel permen karet untuk mengetahui keberadaannya logam berat seperti kadmium, timbal dan lain-lain. Menurut data awal, beberapa laboratorium mungkin sudah memberikan jawaban afirmatif tentang keberadaan elemen-elemen ini dalam rangkaian karet gelang.