महिलाओं में न्यूरोएंडोक्राइन और मानसिक विकारों के साथ मिर्गी (क्लिनिक, चिकित्सा)। मिरगी
— —हां! —क्या मिर्गी दूर होती है? —डॉक्टर ने कहा कि आप ठीक हो सकते हैं। 3.5 साल तक हमारा एंटीपीलेप्टिक दवाओं से इलाज किया गया और उसके बाद डॉक्टर ने हमारे लिए गोलियां रद्द कर दीं। हमें पहले से ही 3 साल से दौरे नहीं आए हैं, ईईजी पर कोई एपिएटिविटी नहीं है, कोई अन्य शिकायत नहीं है। डॉक्टर हमें निदान करता है: मिर्गी, नैदानिक और एन्सेफेलोग्राफिक छूट 3 साल के लिए। हमारी निगरानी जारी रहेगी, लेकिन इलाज की कोई आवश्यकता नहीं है! हमारी मिर्गी चली गई!
ऐसा संवाद मिर्गी रोग विशेषज्ञ के कार्यालय के बाहर सुना जा सकता है।
लेकिन क्या ऐसा हो सकता है कि मिर्गी का दौरा चला गया हो?
आइए प्रश्न का उत्तर देने के लिए प्रकाशन से अपने अनुभव और जानकारी का विश्लेषण करें: "क्या मिर्गी दूर होती है?"
इसलिए, संभव सहज छूट जब बिना किसी उपचार के या एंटीपीलेप्टिक दवाओं के साथ उपचार के दौरान दौरे अचानक अपने आप बंद हो जाते हैं।
कई बार एंटीपीलेप्टिक दवाएं लेने से मरीज ठीक हो जाते हैं, यानी कुछ समय के लिए दौरे दोबारा नहीं आते हैं, तो उन्हें अपने दम पर ड्रग्स वापस लेने का फैसला करें. हालांकि, अक्सर, एंटीपीलेप्टिक दवाओं के साथ उपचार की अनुमानित अवधि पर डॉक्टर द्वारा बातचीत की जाती थी और रोगियों को इसकी जानकारी होती थी। लेकिन यादृच्छिक रूप से उम्मीद करते हुए, रोगियों ने "चिकित्सा छोड़ दी" समय से आगे... महत्वपूर्ण अवधि जब इस तरह का रद्दीकरण होता है, हमलों की समाप्ति की अवधि 6 महीने से 2 साल तक होती है।
और एंटीकॉन्वेलेंट्स के समय से पहले आत्म-वापसी के बाद क्या होता है?
चिकित्सा बंद करने के बाद घटनाओं के विकास के लिए दो विकल्प हैं: हमलों को फिर से शुरू करना या नहीं।
- पहला विकल्प - वहाँ एक विश्राम है, अर्थात् बरामदगी की बहाली... रोगी मिर्गी रोग विशेषज्ञ के पास लौटते हैं। चिकित्सा का चयन फिर से चल रहा है। आमतौर पर, पहले से ली गई एंटीपीलेप्टिक दवाओं की थोड़ी अधिक खुराक की आवश्यकता होती है। और एंटीपीलेप्टिक दवाएं लेने की अवधि औसतन 6 महीने - 1.5 वर्ष बढ़ जाती है। इस "जीवन सबक" के बाद, रोगी अधिक अनुशासित हो जाते हैं। वे उपचार की पूरी आवश्यक अवधि खर्च करते हैं। और पहले से ही डॉक्टर आवश्यक छूट के बाद, एक नियम के रूप में, 3 साल की अवधि के बाद दवाओं को रद्द कर देता है।
- दूसरा विकल्प है जब दवाओं को समय से पहले रद्द कर दिया जाता है और कोई और हमले नहीं होते हैं . लेकिन रिलैप्स का जोखिम बहुत अच्छा है। अधिक बार, आवश्यक अवधि के आधे के भीतर चिकित्सा आयोजित करके इस तरह के रद्दीकरण का निर्णय लिया जाता है। और अगले 10 वर्षों के लिए, बरामदगी के फिर से शुरू होने की संभावना बनी हुई है। वहीं, पहले 6 महीनों में पुनरावृत्ति का जोखिम सबसे अधिक होता है, और फिर 1 वर्ष तक जोखिम अधिक रहता है। इस समय, यदि रोगी कई महीनों के लिए एईडी को स्व-रद्द करने के बाद नियुक्ति के लिए आता है, तो हम दवा को फिर से शुरू करने की अनुशंसा नहीं करते हैं। हम एक ईईजी नियंत्रण प्रदान करते हैं, निगरानी जारी रखते हैं और संभावित हमले की उम्मीद करते हैं, और हमला होने के बाद ही, हम फिर से चिकित्सा का चयन शुरू करते हैं।
आमतौर पर घटनाएं निम्नलिखित परिदृश्य के अनुसार विकसित होती हैं: रोगी उपचार का पालन करता है, हम इसे "आज्ञाकारी" कहते हैं।उन्होंने एंटीपीलेप्टिक दवाओं के सही दीर्घकालिक निरंतर उपयोग के महत्व को महसूस किया। और कुछ वर्षों के बाद, एक नियम के रूप में, 3 वर्षों के बाद, मिरगी विशेषज्ञ, धीरे-धीरे कई महीनों में खुराक को कम करते हुए, निरोधी को रद्द कर देता है।
डॉक्टर और मरीज के संयुक्त प्रयासों के परिणामस्वरूप रोगी ठीक हो जाता है।और उसके पास है मिर्गी चला गयातर्कसंगत चिकित्सा की पृष्ठभूमि के खिलाफ।
मै दूंगा मामले का अध्ययन, जो इस लेख को लिखने का कारण था।
मैं इस वास्तविक कहानी को व्यक्तिगत डेटा निर्दिष्ट किए बिना रोगी और उसके माता-पिता की अनुमति से प्रकाशित कर रहा हूं।
अप्रैल 2011 में एक 13 वर्षीय रोगी ने मिर्गी रोग विशेषज्ञ के पास शिकायत की:
12 साल की उम्र में (जुलाई 2009 से) दौरे की शुरुआत - चेतना की हानि, टकटकी का रुकना, गतिविधि को रोकना, बैठना, प्रतिक्रिया नहीं करना। अवधि 3 सेकंड, फिर थकान, अस्वस्थता, सामान्य कमजोरी की भावना। हमले महीने में एक बार होते थे, फिर महीने में 2 बार तक बढ़ जाते थे। न्यूरोलॉजिकल अस्पताल में जांच की गई। ईईजी पर नींद की कमी के साथ - बिना एपिएटिविटी के। सिंड्रोम का निदान स्वायत्त शिथिलता... सक्रिय मिर्गी के लिए कोई डेटा नहीं है।
इस तरह के हमले महीने में 2 बार आवृत्ति के साथ जारी रहे। फिर उनका इलाज "दादी" द्वारा किया गया, जिन्होंने कहा कि यह मिर्गी थी।
एक न्यूरोलॉजिस्ट द्वारा एक आउट पेशेंट परीक्षा दोहराई गई, जिसने मस्तिष्क के एक नियोप्लाज्म की उपस्थिति का सुझाव दिया और एक एमआरआई के लिए संदर्भित किया।
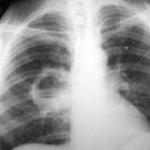
अक्टूबर 2010 में एमआरआई द्वारा - ठोस पुटीय द्रव्यमानबाएं मस्तिष्क गोलार्द्ध के पश्चकपाल-पार्श्विका क्षेत्र में।
दूसरे परामर्श में, neurol ओग निदान रोगसूचक मिर्गी। फिनलेप्सिन को दिन में 0.2 * 3 बार लंबे समय तक लेने की सलाह दी गई थी।
जनवरी 2011 में आयोजित- न्यूरोनेविगेशन नियंत्रण के तहत बाएं पश्चकपाल क्षेत्र के एक इंट्रासेरेब्रल ट्यूमर का माइक्रोसर्जिकल निष्कासन। न्यूरोसर्जन का निदान किया गया: बाएं पश्चकपाल क्षेत्र का ओलिगोएस्ट्रोसाइटोमा। रोगसूचक मिर्गी।
फिनलेप्सिन की खुराक एक न्यूरोसर्जिकल अस्पताल में 50-50-100 मिलीग्राम तक कम कर दी गई थी, और फिर अप्रैल 2011 से रात में इसे घटाकर 100 मिलीग्राम कर दिया गया था।
02/07/11 और 02/17/11 तीन थे माध्यमिक - सामान्यीकृत ऐंठन जब्ती: रात में, सिर के एक मोड़ के साथ हाथ और पैर को बाईं ओर खींचना, भारी सांस लेना, लगभग 1 मिनट तक चलना। तब सो जाओ। 1.5 घंटे के बाद 7.02.11 को इसी तरह का दूसरा हमला हुआ।
अप्रैल 2011 से, प्राथमिक आउट पेशेंट नियुक्ति पर, फिनलेप्सिन मंदता की खुराक को धीरे-धीरे बढ़ाकर 0.2 * 2 बार एक दिन करने की सिफारिश की गई है। इस खुराक पर फिनलेप्सिन के साथ दीर्घकालिक चिकित्सा की पृष्ठभूमि के खिलाफ, 02.11 से अब तक कोई दौरा नहीं पड़ा है। एक मिर्गी रोग विशेषज्ञ द्वारा नियमित रूप से उनकी निगरानी की जाती है, 6 महीने में 1 बार की आवृत्ति के साथ आवश्यक अनुसंधान विधियों को अंजाम दिया जाता है।
वर्तमान में, चिकित्सा के दौरान मिर्गी की छूट 3 साल 2 महीने है, और 2 महीने के भीतर फिनलेप्सिन मंदता में पहले से ही धीरे-धीरे कमी आई है।
पर इस पलरोगी मिर्गी चला गया, अर्थात्, कोई फोकल न्यूरोलॉजिकल रोगसूचकता निर्धारित नहीं की जाती है, कोई दौरे नहीं होते हैं, और एक बच्चे की जांच करते समय, मस्तिष्क की केवल एमआरआई तस्वीर स्थानांतरित बीमारी को दर्शाती है। लेकिन यह पहले कुछ था: मस्तिष्क का एक रसौली, बाएं पश्चकपाल क्षेत्र का ओलिगोएस्ट्रोसाइटोमा, न्यूरोसर्जिकल उपचार के बाद की स्थिति। रोगसूचक मिर्गी।
मस्तिष्क की एमआरआई छवियों पर- एमआर - 46 * 38 * 42 मिमी मापने वाले बाएं बड़े गोलार्ध के पश्चकपाल लोब में पश्चात मस्तिष्कमेरु द्रव पुटी के लक्षण।
इस नैदानिक उदाहरण, जब मिर्गी गुजर गई, अर्थात्, उपचार की पृष्ठभूमि के खिलाफ एक लंबी अवधि की छूट थी।
बेशक, एक मिर्गी रोग विशेषज्ञ द्वारा आगे के अवलोकन की आवश्यकता है, लेकिन चिकित्सा के बिना।
क्या मिर्गी दूर होती है? आंकड़े क्या दिखाते हैं?
ब्रेन ट्यूमर के 15-35%रोगसूचक मिर्गी के कारण हैं।
हमारे अनुभव में, के बारे में 20% बच्चे मिर्गी रोग विशेषज्ञ द्वारा देखना बंद कर देते हैं , उपचार शुरू करने के बाद, और बार-बार परामर्श के लिए आवेदन न करें।
एक मिर्गी रोग विशेषज्ञ द्वारा अवलोकन की समाप्ति के कारण भिन्न हो सकते हैं:
- दूसरे शहर में स्थायी निवास स्थान पर जाना।
- चिकित्सा केंद्र में एक और मिर्गी रोग विशेषज्ञ को देखने लगा।
- वे दवाएँ लेना जारी रखते हैं और कई वर्षों से नियुक्ति के लिए नहीं कहा है।
- वे विशेषज्ञों के साथ नियुक्ति नहीं कर सकते।
- और साथ ही, जिन रोगियों ने अनायास ही मिरगी-रोधी दवाएं लेना बंद कर दिया था, और उनके दौरे की पुनरावृत्ति नहीं हुई थी, सहज मिर्गी की छूट हुई।
- व्यक्तिगत कारणों सहित कई अन्य।
लगभग 50% मामलों में जब रोगी अनायास दवा लेना बंद कर देते हैं, तो सहज छूट हो जाती है।
मिर्गी के रूप अलग हैं। और यह आशा करना ठीक नहीं है कि आपको पुनरावर्तन नहीं होगा। मिर्गी के बारे में और जानें। मिर्गी के रोगियों के मंचों को पढ़ना, जहां कई लोग एक-दूसरे के साथ सलाह साझा करते हैं, आप डर सकते हैं और अपने स्वास्थ्य को जोखिम में नहीं डालने का फैसला कर सकते हैं। समय सही होने पर सुरक्षित रिकवरी करना बेहतर है।
बहुत से लोग, एंटीकॉन्वेलसेंट लेते समय, इस उम्मीद में इलाज छोड़ने की इच्छा के चरण से गुजरते हैं कि मिर्गी अपने आप दूर हो जाएगी। यह गलती मत करो! मिर्गी से मुक्ति पा सकते हैं! डॉक्टरों की तर्कसंगत सलाह का पालन करें! और कहने की संभावना: "" - दस में से हर सातवें व्यक्ति के लिए होगी जिन्होंने मिर्गी के लिए आवश्यक उपचार किया है।
काली बीमारी पर लगाम!
मस्तिष्क का रोग, जो आवर्तक दौरे की विशेषता है, हम में से अधिकांश लोगों द्वारा एक गंभीर, लाइलाज बीमारी के रूप में माना जाता है। हालाँकि, जन चेतना में व्याप्त इस राय का खंडन व्लादिमीर अलेक्सेविच कार्लोव, डॉक्टर ऑफ मेडिकल साइंसेज, रूसी एकेडमी ऑफ मेडिकल साइंसेज के संबंधित सदस्य, ग्रेट ब्रिटेन की मेडिकल सोसाइटी के सदस्य और न्यूयॉर्क एकेडमी ऑफ साइंसेज द्वारा किया जाता है। आधुनिक एंटीपीलेप्टिक थेरेपी के परिसर में उपचार के साथ आने वाले कारकों की भूमिका पर उनका लेख।
रोग को उत्तेजित मत करो!
जैसा कि आप जानते हैं, "राजा रेटिन्यू द्वारा खेला जाता है।" यह अभिव्यक्ति पर भी लागू होती है मिरगी, जिनके दौरे अक्सर उसके "साथियों" द्वारा उकसाए जाते हैं। मस्तिष्क की कोशिकाओं के उत्तेजना से उनकी अत्यधिक जैव-विद्युत गतिविधि होती है। यह विभिन्न प्रकार के दौरे का कारण बनता है, जैसे कि विद्युत निर्वहन से उत्पन्न होता है। दौरे सबसे गंभीर हैं। मस्तिष्क के उस हिस्से के आधार पर जहां डिस्चार्ज होता है, मांसपेशियों के तनाव को ऐंठन से बदल दिया जाता है, रोगी का चेहरा सियानोटिक हो जाता है (इसलिए पुराना नाम " काली बीमारीअति-उत्तेजना, अधिक काम, तनाव, नींद की कमी, शराब उत्तेजक हो सकते हैं। यह वे हैं जो अक्सर मिर्गी के अगले प्रकरण की शुरुआत के लिए ट्रिगर की भूमिका निभाते हैं।
नींद की कमी - पहली नज़र में, यह केवल एक छोटी सी छोटी बात है। मिरगी के लिए, तथापि, सामान्य रूप से आठ घंटे का आराम आवश्यक है। इसलिए, आपको ताजी हवा में शाम की सैर की आवश्यकता होगी, अन्यथा - शामक लेना - वालोकॉर्डिन, वेलेरियन जलसेक, जंगली चपरासी। लेकिन डिस्को, उनके तेज लयबद्ध संगीत, टिमटिमाती रोशनी, भीड़ के साथ, स्पष्ट रूप से contraindicated हैं।
समुद्र की लहरों पर सूरज की चकाचौंध, चलती इलेक्ट्रिक ट्रेन की खिड़की के बाहर रोशनी की चमकीली चमक भी मिर्गी के कुछ रूपों के जोखिम कारक हैं। स्वाभाविक रूप से, उन्हें आसानी से टाला जा सकता है, उदाहरण के लिए, रंगा हुआ चश्मा या विशेष चश्मे की मदद से, और मिर्गी से पीड़ित सूर्य प्रेमियों को धूप में अधिक गर्मी से बचना बेहतर होता है। और कंप्यूटर पर या एक नियमित टीवी के सामने कई घंटे बैठे रहना, इसके टिमटिमाते फ्रेम के साथ भी छोड़ना होगा।
शारीरिक शिक्षा में, कुछ प्रतिबंधों की भी आवश्यकता होती है। स्कूबा डाइविंग, मुक्केबाजी सहित पर्वतारोहण, तैराकी को contraindicated है। चलने, जिम्नास्टिक और भारोत्तोलन को वरीयता देना बेहतर है, जो मस्तिष्क की मिरगी की गतिविधि को दबाने में मदद करते हैं।
दौरे उत्तेजित होते हैं और अनुचित आहार... "वोडोखलेबम" को तरल पदार्थ का सेवन कम करना चाहिए। मसालेदार, नमकीन खाद्य पदार्थों की लत से आमतौर पर तरल पदार्थ का सेवन बढ़ जाता है। शरीर में देरी होती है और मस्तिष्क के ऊतकों की सूजन होती है, इंट्राक्रैनील दबाव बढ़ जाता है, और फिर एक और हमला होता है। लेकिन मिर्गी का सबसे बड़ा दुश्मन शराब है। यही कारण है कि डॉक्टर उपचार के लिए काढ़े का उपयोग करने की सलाह देते हैं, और शराब के लिए टिंचर और अर्क को पतला करना चाहिए।
जड़ी बूटियों, जड़ी बूटियों ...
बीमार मिरगीदिखा हर्बल तैयारीसुखदायक और सौम्य रखने वाला।
नोवोपासिट, उदाहरण के लिए, शुष्क या का एक परिसर है तरल अर्कलेमन बाम, नागफनी, वेलेरियन, ब्लैक बल्डबेरी, पैशन फ्लावर और गाइफेनेसिन, एक सहायक पदार्थ, जो मानसिक तनाव के साथ-साथ भय को भी कम करता है। Novopassit को 1 गोली या 1 चम्मच जूस, चाय के साथ दिन में तीन बार लें।
पैशनफ्लावर (मांस-लाल जुनून फूल) के अंकुर से एक अर्क तैयार किया जाता है, जिसका केंद्रीय तंत्रिका तंत्र पर शामक प्रभाव पड़ता है और इसका एक निरोधी प्रभाव होता है। यह आमतौर पर 20-30 दिनों के लिए निर्धारित किया जाता है, दिन में तीन बार 20-40 बूँदें।
पारंपरिक चिकित्सा सलाह देती है विभिन्न तरीकेइन मरीजों की मदद करें। विभिन्न औषधीय पौधों का संग्रह एक बहुमुखी और हल्का प्रभाव प्रदान करता है, बुनियादी चिकित्सा का पूरक है और फार्मास्यूटिकल्स की खुराक को कम करने में मदद करता है। अधिकांश भाग के लिए, ये 6-8 पौधों के संग्रह हैं, जिनमें कैलमस, यारो, टैन्सी और वाइबर्नम, सेंट जॉन पौधा, नग्न नद्यपान, नीला सायनोसिस, नींबू बाम, केला शामिल हैं। जलसेक की तैयारी के लिए 1-2 बड़े चम्मच। कच्चे माल के चम्मच एक गिलास पानी के साथ डाले जाते हैं, 15 मिनट के लिए पानी के स्नान में रखा जाता है। रिसेप्शन - 1/3 कप दिन में तीन बार। कोर्स 3-6 महीने का है।
उदाहरण के लिए, जड़ जलसेक में शामक गुण होते हैं: 1 बड़ा चम्मच। 1 गिलास ठंडे उबले हुए पानी के साथ एक चम्मच कटी हुई जड़ें डालें, 6-8 घंटे के लिए जोर दें, 1 बड़ा चम्मच पीएं। चम्मच (बच्चे - 1 चम्मच) दिन में तीन बार। कोर्स 1.5-2 महीने का है। इसके अलावा, हर दूसरे दिन, वेलेरियन जड़ों के काढ़े (1 लीटर प्रति मुट्ठी भर जड़ों) से सोने से पहले 15 मिनट का स्नान करें।
मदरवॉर्ट ने भी खुद को अच्छी तरह से साबित कर दिया है: कुचल ऊपर-जमीन के फूल वाले हिस्से के 2 चम्मच 0.5 लीटर उबलते पानी के साथ डाला जाता है और 2 घंटे के लिए जोर दिया जाता है। वे 1-2 बड़े चम्मच पीते हैं। भोजन से पहले चम्मच दिन में 4 बार।
बढ़ी हुई उत्तेजना, अनिद्रा के साथ, लुप्त होती चपरासी (मैरी की जड़) की जड़ों का एक जलसेक तैयार किया जाता है: कुचल कच्चे माल का 1 चम्मच उबलते पानी के साथ डाला जाता है, एक कसकर बंद कंटेनर में 30 मिनट के लिए जोर दिया जाता है और 1 बड़ा चम्मच। भोजन से 10-15 मिनट पहले दिन में तीन बार चम्मच। ओवरडोज खतरनाक है। यदि कोई जंगली चपरासी नहीं है, तो आपको उपयोग करना चाहिए फार्मेसी टिंचर(30-40 बूँदें दिन में तीन बार, पाठ्यक्रम - 30 दिन) या, सबसे खराब, गहरे लाल बगीचे के पौधे का नमूना लें। बाद के मामले में, ताजी पंखुड़ियों और पत्तियों (प्रत्येक में 100 ग्राम) को 2 सप्ताह के लिए 200 मिलीलीटर शराब में डाला जाता है और भोजन से आधे घंटे पहले दिन में तीन बार पानी से पतला 10-15 बूंदें ली जाती हैं।
साइबेरिया, ट्रांसबाइकलिया और प्रिमोरी में, एक निरोधी एजेंट के रूप में, इसे अक्सर पाउडर के रूप में और स्कुटेलरिया बैकाल के प्रकंद के काढ़े में उपयोग किया जाता है। एक एकल खुराक 3-10 ग्राम है। आमतौर पर फूलों के दौरान एकत्र की गई इस सदाबहार झाड़ी की 20 ग्राम शाखाओं को 1 घंटे के लिए उबलते पानी के गिलास में डाला जाता है और फिर भोजन से पहले 1 / 3-1 / 2 गिलास दिन में तीन बार पिया जाता है। उसी उद्देश्य के लिए, फूलों के दौरान एकत्र किए गए चेरनोबिल पौधे की जड़ें उपयुक्त हैं: 30 ग्राम जड़ों को 0.5 लीटर बीयर में डाला जाता है और 5 मिनट के लिए उबाला जाता है, जब तक कि पसीना बंद न हो जाए।
अनुपालन सरल नियम, जिसे मैंने सूचीबद्ध किया है, आपको अक्सर सुधार प्राप्त करने की अनुमति देता है। अधिकांश रोगियों के लिए, रोग पूर्ण जीवन जीने और उत्पादक कार्य में बिल्कुल भी हस्तक्षेप नहीं करता है। हालांकि, जो कम से कम 3-4 साल तक बिना दौरे के रहे हैं और जिनकी इलेक्ट्रोएन्सेफलोग्राफी से मिर्गी की मस्तिष्क गतिविधि की अनुपस्थिति की पुष्टि होती है, वे खुद को ठीक कर सकते हैं।
केवल एक साथ
मैत्रीपूर्ण जुड़ाव "डॉक्टर, रोगी और रोगी का वातावरण" - आवश्यक शर्तमुकाबला करने में सफलता मिरगी... टीम में हर किसी की भूमिका होती है। डॉक्टर रणनीति निर्धारित करता है दवा से इलाज... ध्यान दें कि सभी प्रकार के मिर्गी के दौरे को खत्म करने में सक्षम एक सार्वभौमिक उपाय अभी तक नहीं मिला है। लेकिन विभिन्न दवाओं का प्रभावी संयोजन, यदि आवश्यक हो, संभव है, हालांकि इसके लिए संयुक्त दवाओं के सावधानीपूर्वक चयन की आवश्यकता होती है जो रक्त में एंटीकॉन्वेलेंट्स की एकाग्रता को प्रभावित करते हैं।
आधुनिक चिकित्सा दौरे की आवृत्ति को कम कर सकती है और उन्हें पूरी तरह से रोक भी सकती है। अब लगभग 20 दवाओं का उपयोग किया जाता है, चयन आमतौर पर मूल में से एक (फिनलेप्सिन, वैल्प्रोएट, टेग्रेटोल, डेपाकिन) की नियुक्ति के साथ शुरू होता है।
उनकी उच्च प्रभावशीलता के बावजूद, एंटीकॉन्वेलेंट्स के दुष्प्रभाव होते हैं: उनींदापन, सुस्ती, एलर्जिक रैशअन्य। और यहां डॉक्टर का साथी स्वयं रोगी होना चाहिए, जो चिकित्सा सिफारिशों का सख्ती से पालन करता है। और रोगी, ऐसा होता है, गोलियां लेना बंद कर देता है, अत्यधिक आवश्यक निरंतर का उल्लंघनकर्ता बन जाता है और दीर्घकालिक उपचार... विचलन बीमारी के तेज होने का कारण बन सकता है और यहां तक कि तथाकथित स्टेटस एपिलेप्टिकस, यानी दोहराव वाले दौरे या एक, लेकिन लंबी, और कभी-कभी घातक हो सकता है।
मैं शाम को अग्रिम रूप से अगले दिन के लिए आवश्यक गोलियां तैयार करने की सलाह देता हूं। इसके अलावा, अलार्म घड़ी या सेल फोन का उपयोग आपको दवा लेने के समय की याद दिलाने के लिए एक सहायक के रूप में किया जा सकता है।
रोगी के परिवार और दोस्तों की मदद भी उपचार कार्यक्रम का एक महत्वपूर्ण घटक है। दूसरों की मिलीभगत बस आवश्यक है ताकि रोगी अलग-थलग महसूस न करे, अन्य लोगों से कटा हुआ महसूस न करे और एक हीन भावना से पीड़ित न हो।
रोजमर्रा की जिंदगी में, यह जानना महत्वपूर्ण है कि रोगी को प्राथमिक चिकित्सा कैसे प्रदान की जाए। बेहोशी के दौरे के दौरान, इसे पकड़ने की कोशिश न करें और इसे किसी अन्य स्थान पर ले जाएं। किसी व्यक्ति को खुद को घायल होने से बचाने के लिए, चोट से बचने के लिए, उसके सिर के नीचे कुछ नरम, कपड़े खोल दें जिससे सांस लेने में कठिनाई हो। और अपने जबड़े खोलने की कोशिश न करें, अपने मुंह में गोलियां डालें, या पानी डालें।
यदि हमला 5 मिनट से अधिक समय तक रहता है या दोहराया जाता है, तो चिकित्सा सहायता की आवश्यकता होती है।
चिकित्सा विज्ञान के डॉक्टर, व्लादिमीर अलेक्सेविच कार्लोवी
पत्रिका की सामग्री के आधार पर " स्वस्थ तरीकाजीवन "2008 के लिए नंबर 12"
मिर्गी एक तंत्रिका संबंधी विकार है जिसमें लक्षणों का एक विशिष्ट परिसर होता है। रोग की विशिष्ट विशेषताएं आक्षेप हैं। यह लेख मिर्गी के कारणों पर चर्चा करेगा।
मिर्गी के दौरे को मस्तिष्क की बायोइलेक्ट्रिकल गतिविधि में एक रोग परिवर्तन द्वारा समझाया जाता है और तंत्रिका कोशिकाओं (हाइपरसिंक्रोनस डिस्चार्ज) की एक बड़ी आबादी के एक साथ निर्वहन के कारण होता है।
सिर में, एक बिजली की हड़ताल की तरह, विद्युत आवेश एक असामान्य सामान्य मस्तिष्क कार्य की आवृत्ति और शक्ति के साथ उत्पन्न होते हैं। वे प्रांतस्था (फोकल जब्ती) के विशिष्ट क्षेत्रों में उत्पन्न हो सकते हैं, या पूरे मस्तिष्क (सामान्यीकृत) पर आक्रमण कर सकते हैं।
मिर्गी की नैदानिक अभिव्यक्तियाँ
मिर्गी का मुख्य लक्षण मिर्गी के दौरे या दौरे हैं। एक नियम के रूप में, वे अल्पकालिक (15 सेकंड - 5 मिनट) होते हैं और अचानक शुरू होते हैं। संभावित अभिव्यक्तियाँ:
- बड़ा ऐंठन दौरा: एक व्यक्ति होश खो देता है, गिर जाता है, पूरे शरीर की मांसपेशियां अनैच्छिक रूप से सिकुड़ जाती हैं, मुंह से झाग निकलता है।
- छोटा मिरगी जब्ती(अनुपस्थिति): रोगी कुछ सेकंड के लिए होश खो देता है। चेहरा ऐंठन से काँपता है। व्यक्ति अतार्किक कार्य करता है।
मिर्गी क्या है?
मिर्गी कब होती है?
मनुष्यों में मिर्गी के दौरे पड़ते हैं:
- 75% मामलों में 20 साल तक;
- 20 वर्षों के बाद 16% में;
- अधिक उम्र में - लगभग 2-5%।
मिर्गी क्यों होती है?
रुग्णता के 10 में से 6 मामलों में, मिर्गी का कारण अज्ञात है और डॉक्टर आनुवंशिक विशेषताओं - अज्ञातहेतुक और क्रिप्टोजेनिक रूपों पर विचार करते हैं। इसलिए मिर्गी के कारणों की बात करें तो वे इसे गौण या मानते हैं रोगसूचक रूपबीमारी।
मिर्गी के दौरे मस्तिष्क की कोशिकाओं की मिरगी की गतिविधि में वृद्धि की पृष्ठभूमि के खिलाफ होते हैं, जिसका कारण स्पष्ट नहीं है। संभवतः, यह मस्तिष्क के न्यूरॉन्स की रासायनिक विशेषताओं और कोशिका झिल्ली के विशिष्ट गुणों पर आधारित है।
यह ज्ञात है कि मिर्गी के रोगियों में, विभिन्न उत्तेजनाओं के संपर्क में आने के परिणामस्वरूप मस्तिष्क के ऊतक रासायनिक परिवर्तनों के प्रति अत्यधिक संवेदनशील होते हैं। रोगी के मस्तिष्क को वही संकेत प्राप्त होते हैं और स्वस्थ व्यक्ति, पहले मामले में हमले का नेतृत्व करें, और किसी का ध्यान न जाए - दूसरे में।
उम्र के आधार पर जब रोग के लक्षण प्रकट हुए, मिर्गी के दौरे की शुरुआत का एक या कोई अन्य कारण माना जाना चाहिए।
विरासत में मिली मिर्गी
मिर्गी को वंशानुगत बीमारी के रूप में वर्गीकृत नहीं किया जा सकता है। हालांकि, मिर्गी के 40% रोगियों में मिरगी के दौरे वाले रिश्तेदार होते हैं। बच्चा मस्तिष्क की विशिष्ट क्षमताओं, निषेध और उत्तेजना की प्रक्रियाओं को विरासत में प्राप्त कर सकता है, बढ़ी हुई डिग्रीबाहरी और आंतरिक कारकों में उतार-चढ़ाव के लिए पैरॉक्सिस्मल मस्तिष्क प्रतिक्रिया के लिए तत्परता।
जब माता-पिता में से कोई एक मिर्गी से पीड़ित होता है, तो बच्चे को बीमारी विरासत में मिलने की संभावना 3-6% होती है, यदि दोनों - 10-12%। यदि हमलों को फोकल के बजाय सामान्यीकृत किया जाता है तो रोग की प्रवृत्ति अधिक बार विरासत में मिलती है।
बच्चों में मिर्गी के दौरे उनके माता-पिता की तुलना में पहले दिखाई देते हैं।
रोग के मुख्य कारण
मिर्गी का कारण क्या है, डॉक्टरों ने अभी भी स्पष्ट रूप से स्थापित नहीं किया है। 70% मामलों में, अज्ञातहेतुक और क्रिप्टोजेनिक मिर्गी का निदान किया जाता है, जिसके कारण अज्ञात रहते हैं।
संभावित कारण:
- प्रसवपूर्व या प्रसवकालीन अवधि के दौरान मस्तिष्क क्षति
- अभिघातजन्य मस्तिष्क की चोंट
- जन्म दोष और आनुवंशिक परिवर्तन
- संक्रामक रोग (मेनिन्जाइटिस, एन्सेफलाइटिस, न्यूरोकाइस्टिसरोसिस)
- ब्रेन ट्यूमर और फोड़े
मिर्गी के उत्तेजक कारक हैं: 
- मनो-भावनात्मक तनाव, तनाव
- जलवायु परिवर्तन
- अधिक काम
- तेज प्रकाश
- नींद की कमी, और इसके विपरीत, अधिक नींद
बच्चों में मिर्गी
बच्चे वयस्कों की तुलना में तीन गुना अधिक बार मिर्गी से पीड़ित होते हैं। एक बच्चे के मस्तिष्क में तंत्रिका कोशिकाएं आसानी से उत्तेजित होती हैं। तापमान में तेज वृद्धि से भी मिर्गी का दौरा पड़ सकता है। प्रारंभिक बचपन या किशोरावस्था (0-18 वर्ष) में, इडियोपैथिक मिर्गी सबसे अधिक बार प्रकट होती है।
छोटे बच्चों (20% मामलों) में दौरे का मुख्य कारण प्रसव पूर्व या जन्म के दर्दनाक मस्तिष्क की चोट के कारण होने वाली प्रसवकालीन जटिलताएं हैं। मस्तिष्क का हाइपोक्सिया (ऑक्सीजन भुखमरी) खराबी का कारण बनता है तंत्रिका प्रणाली.
मिर्गी का कम उम्र में निदान, दो साल से कम उम्र के बच्चों में इसका कारण है जन्मजात दोषमस्तिष्क का विकास और अंतर्गर्भाशयी संक्रमण - साइटोमेगाली, रूबेला, टोक्सोप्लाज़मोसिज़, दाद (देखें,), दवा के साथ रोगसूचक रूप से इलाज किया जाता है।
सिर पर चोट
अभिघातजन्य मिर्गी - परिणाम गंभीर चोटसिर - 5-10% मामलों में निदान किया जाता है। एक यातायात दुर्घटना या बाल शोषण से मिर्गी का दौरा पड़ सकता है। चोट लगने के तुरंत बाद या कई वर्षों बाद मिरगी। डॉक्टरों के अनुसार, सिर में गंभीर चोट लगने के बाद होश खो देने वाले लोगों में मिर्गी का दौरा पड़ने की संभावना बढ़ जाती है। बच्चों में अभिघातज के बाद के दौरे बहुत धीरे-धीरे विकसित होते हैं और 25 साल बाद भी प्रकट हो सकते हैं।
संक्रामक रोग
जब विभिन्न विदेशी एजेंट मस्तिष्क की कोमल झिल्लियों में प्रवेश करते हैं, तो सूक्ष्मजीवों के बड़े पैमाने पर विघटन के कारण एक संक्रामक-विषाक्त झटका विकसित हो सकता है। जारी विषाक्त पदार्थ मस्तिष्क के माइक्रोकिरकुलेशन के उल्लंघन को भड़काते हैं, इंट्रावास्कुलर रक्त जमावट को भड़काते हैं, चयापचय प्रक्रियाओं को बाधित करते हैं। संभव मस्तिष्क शोफ और वृद्धि इंट्राक्रेनियल दबाव... यह रक्त वाहिकाओं को नकारात्मक रूप से प्रभावित करता है, शोष का कारण बनता है - न्यूरॉन्स और उनके कनेक्शन का विनाश, क्रमिक मृत्यु, जो आक्षेप को भड़काती है।
सिर में रक्त परिसंचरण का उल्लंघन
4-5% बुजुर्गों में, मस्तिष्क को रक्त की आपूर्ति में तीव्र गड़बड़ी से मिर्गी के पुराने दौरे पड़ते हैं।
इस्केमिक स्ट्रोक के साथ, पोत में ऐंठन होती है या रक्त के थक्के द्वारा रुकावट होती है। रक्त सामान्य रूप से कुछ क्षेत्रों या मस्तिष्क के कुछ हिस्सों में प्रवाहित होना बंद हो जाता है, इसके बाद ऊतकों में ऑक्सीजन की कमी हो जाती है (देखें,)।
रक्तस्रावी स्ट्रोक उच्च रक्तचाप और एथेरोस्क्लेरोसिस का परिणाम है। उच्च दबाव के प्रभाव को झेलने में असमर्थ, सिर के पोत की दीवार फट जाती है और रक्तस्राव होता है। उसके बाद, मस्तिष्क के प्रभावित क्षेत्र में सूजन और मृत्यु होती है।
चयापचय प्रक्रियाओं में व्यवधान
वंशानुगत चयापचय संबंधी विकार और अधिग्रहित (विषाक्त धातु विषाक्तता) आवर्तक मिर्गी के दौरे के 10% मामलों का कारण हैं।
वसायुक्त खाद्य पदार्थों का अत्यधिक सेवन, अग्न्याशय की शिथिलता (देखें) चयापचय प्रक्रियाओं में परिवर्तन को भड़काती है, मस्तिष्क रोधगलन और रक्तस्राव का कारण बनती है।
ब्रेन ट्यूमर और असामान्यताएं
58% मामलों में मिर्गी के दौरे ब्रेन ट्यूमर का पहला संकेत होते हैं अलग स्थानीयकरण... 19-47.4% में नियोप्लाज्म मिर्गी के दौरे को भड़काते हैं। यह ध्यान दिया जाता है कि तेजी से बढ़ने वाले ट्यूमर धीमी गति से बढ़ने वाले लोगों की तुलना में अधिक बार मिर्गी का कारण बनते हैं। गठन की असामान्य कोशिकाएं मस्तिष्क के सामान्य कामकाज को बाधित करती हैं। क्षतिग्रस्त क्षेत्र अब विश्लेषक से प्राप्त संकेतों को सही ढंग से नहीं समझते हैं और संचारित नहीं करते हैं। जब गठन समाप्त हो जाता है, तो मिर्गी के दौरे गायब हो जाते हैं।
धमनीशिरापरक संवहनी डिसप्लेसिया एक जन्मजात विसंगति है जो अक्सर आवर्तक दौरे की ओर ले जाती है।
दवाओं और कीटनाशकों का नुकसान
ड्रग्स, शराब, अनियंत्रित उपयोग दवाओं(बार्बिट्यूरेट्स, बेंजोडायजेपाइन) या उनकी वापसी वयस्कों में मिर्गी का एक सामान्य कारण है। एंटीपीलेप्टिक दवाओं को लेने के लिए अनुसूची का उल्लंघन, डॉक्टर के पर्चे के बिना चिकित्सीय खुराक को बदलना मिरगी के दौरे को भड़काता है। उत्तेजना का उन्मूलन दौरे की पुनरावृत्ति को बाहर करना संभव बनाता है।
सूक्ष्म पोषक तत्वों की कमी और मिर्गी का खतरा
1973 में, अमेरिकन सोसाइटी ऑफ न्यूरोलॉजिकल साइंसेज ने शोध परिणामों के आधार पर, कुछ खनिजों की कमी और दौरे के विकास के बीच एक कड़ी स्थापित की। शरीर में जिंक और मैग्नीशियम की मात्रा को नियंत्रित रखना जरूरी है। दौरे की एकाग्रता में कमी के साथ दौरे का खतरा बढ़ जाता है। तनाव में मैग्नीशियम जल्दी खत्म हो जाता है, बढ़ा हुआ तापमानऔर भार। यहां तक कि एक अल्पकालिक कमी भी मांसपेशियों और रक्त वाहिकाओं की सिकुड़न को नकारात्मक रूप से प्रभावित करती है।
मिर्गी पर नया शोध
आज तक, मिर्गी के दौरे, बीमारी के कारणों का अध्ययन किया जा रहा है। बोचुम में रुहर विश्वविद्यालय के नवीनतम शोध के अनुसार, मिर्गी, इसकी विशेषता अनियंत्रित मांसपेशियों के संकुचन के साथ, सेरिबैलम के न्यूरॉन्स में परिवर्तन के कारण होता है, जो शरीर में आंदोलनों के समन्वय के लिए सीधे जिम्मेदार होता है। अभी तक जन्म के बाद इन विचलनों का पता नहीं लगाया जा सका है।
रोग पी / क्यू कैल्शियम चैनलों की असामान्यताओं से उकसाया जाता है, जो कैल्शियम आयनों के न्यूरॉन्स में प्रवाह के लिए जिम्मेदार होते हैं। वे लगभग सभी मस्तिष्क के ऊतकों में मौजूद होते हैं, और यदि वे उत्परिवर्तित होते हैं, तो तंत्रिका कोशिकाएं गलत तरीके से संसाधित होती हैं और सेरिबैलम में उत्पन्न होने वाले संकेतों को प्रसारित करती हैं। इस प्रकार अनियंत्रित मिरगी के दौरे पैदा होते हैं।
एक बढ़े हुए थायरॉयड ग्रंथि (एक गण्डमाला कहा जाता है) काफी आम है। इसके लिए कई कारण हैं। कुछ मामलों में, भोजन में आयोडीन की कमी (प्रतिपूरक वृद्धि) के कारण थायरॉयड ग्रंथि बढ़ जाती है, दूसरों में ग्रंथि का बढ़ना इस अंग की एक बीमारी का लक्षण है। अक्सर, महिला प्रतिनिधि बीमार होती हैं। पुरुषों में बढ़े हुए थायरॉयड ग्रंथि कई गुना कम बार होते हैं। बढ़े हुए थायरॉयड ग्रंथि का उपचार शरीर की इस प्रतिक्रिया के कारणों और अभिव्यक्तियों दोनों पर निर्भर करता है।
तथ्य यह है कि इस अंग में वृद्धि से इसके कार्यों का उल्लंघन नहीं हो सकता है (हार्मोन सामान्य हैं - यूथायरायडिज्म), लेकिन ग्रंथि के कार्य में वृद्धि (हाइपरथायरायडिज्म) या कमी (हाइपोथायरायडिज्म) के साथ हो सकता है। निदान और नैदानिक परीक्षणों के परिणामों के आधार पर, बढ़े हुए थायरॉयड ग्रंथि का उपचार निर्धारित है।
थायरॉयड ग्रंथि के विस्तार की डिग्री
उपचार में एक महत्वपूर्ण कारक अंग के विस्तार की डिग्री निर्धारित करना है। थाइरोइडइसमें दो लोब और एक इस्थमस होते हैं, सबसे अधिक बार थायरॉयड ग्रंथि के हिस्से में वृद्धि एक तरफ होती है।
यह निम्नलिखित डिग्री को अलग करने के लिए प्रथागत है:
- थायरॉयड ग्रंथि का 1 डिग्री का इज़ाफ़ा इस तथ्य की विशेषता है कि इसके इस्थमस, कभी-कभी थोड़े बढ़े हुए लोब को टटोलना संभव है। नेत्रहीन, कोई परिवर्तन नहीं पाया गया है।
- दूसरी डिग्री के थायरॉयड ग्रंथि का इज़ाफ़ा पैल्पेशन पर अच्छी तरह से परिभाषित होता है, निगलने की गतिविधियों के दौरान यह ध्यान देने योग्य हो जाता है।
- रोगी को सरसरी निगाह से देखने पर थायरॉयड ग्रंथि का तीसरी डिग्री का इज़ाफ़ा पहले से ही स्पष्ट रूप से दिखाई देता है।
- 4 और 5 डिग्री पर, गर्दन का विन्यास बदल जाता है, यह विकृत हो जाता है, गण्डमाला निगलने और सांस लेने की सामान्य प्रक्रिया में हस्तक्षेप करती है।
बेशक, अंतिम दो डिग्री के साथ, एक नियम के रूप में, सर्जिकल हस्तक्षेप का संकेत दिया जाता है। हालाँकि, चौथी और पाँचवीं डिग्री आज दुर्लभ हैं क्योंकि आधुनिक चिकित्सा पहले समस्या की पहचान करती है। अक्सर, नियमित परीक्षाओं के दौरान या किसी अन्य कारण से डॉक्टर के पास जाने पर थायरॉयड ग्रंथि में वृद्धि का पता चलता है।
थायराइड रोग के रूप
ग्रंथि के ऊतकों की स्थिति के अनुसार, हो सकता है:
- फैलाना इज़ाफ़ा - ग्रंथि समान रूप से बढ़ी हुई है,
- गांठदार इज़ाफ़ा - ग्रंथि के ऊतकों में एक या एक से अधिक नोड्यूल बनते हैं। वे छोटे हो सकते हैं, फिर उन्हें बस नियंत्रण में रखा जाता है। यदि नोड्स व्यास में 1 सेमी से अधिक बढ़ते हैं या उनमें से कई हैं, तो एक बायोप्सी निर्धारित की जाती है, क्योंकि घातक नवोप्लाज्म में उनके अध: पतन का खतरा होता है।
- मिश्रित रूप। यह फैलाना वृद्धि के साथ शुरू होता है और उसके बाद गांठदार होता है।
रोगों के विकास के कारणों के लिए:
- स्थानिक गण्डमाला (पानी और भोजन में आयोडीन की कमी),
- छिटपुट गण्डमाला (प्रतिकूल कारकों के प्रभाव में होता है),
- थायराइडाइटिस (भड़काऊ प्रक्रियाएं),
- जन्मजात गण्डमाला।
उपचार रणनीति का विकल्प
एक व्यापक परीक्षा बहुत महत्वपूर्ण है, जो ग्रंथि के विस्तार के कारण, इसके कार्यों की हानि की डिग्री का खुलासा करती है। बढ़े हुए थायरॉयड ग्रंथि का उपचार मुख्य रूप से सामान्य करने के उद्देश्य से है हार्मोनल पृष्ठभूमि... यदि हार्मोन सामान्य हैं, तो रोगी की बस निगरानी की जाती है, समय-समय पर थायराइड हार्मोन के उत्पादन के स्तर की निगरानी की जाती है।
ग्रंथि के विस्तार के चरम मामले हैं शल्य चिकित्सा, जिसके बाद अक्सर आपको जीवन भर थायराइड हार्मोन युक्त दवाएं लेनी पड़ती हैं।
सर्जिकल उपचार के अलावा, उनका उपयोग किया जाता है:
- हार्मोन रिप्लेसमेंट थेरेपी (हाइपोथायरायडिज्म के लिए),
- थेरेपी जो ग्रंथि द्वारा हार्मोन के उत्पादन को रोकती है,
- रेडियोधर्मी आयोडीन के साथ उपचार।
हार्मोन रिप्लेसमेंट थेरेपी आमतौर पर एल-थायरोक्सिन दवा का उपयोग करके की जाती है। खुराक को व्यक्तिगत रूप से चुना जाता है। उपचार छोटी खुराक के साथ शुरू किया जाता है, धीरे-धीरे उपचार के बीच में बढ़ रहा है, जिसके बाद खुराक धीरे-धीरे कम हो जाती है जब तक कि दवा पूरी तरह से रद्द नहीं हो जाती। उपचार में एक महीने से डेढ़ से दो साल तक का समय लग सकता है। इलाज हार्मोनल दवाएं, ग्रंथि के कार्य को सामान्य करने से इसके आकार में कमी आती है। नोड्स की अनुपस्थिति में, सामान्य आकार को बहाल करना काफी संभव है।
इस तरह के उपचार बच्चों और किशोरों के लिए निर्धारित हैं, जो तेजी से विकास की अवधि के दौरान कम थायराइड समारोह से पीड़ित हो सकते हैं। आज, स्कूलों और किंडरगार्टन में हमारे बच्चे नियमित रूप से निवारक परीक्षाओं से गुजरते हैं। यदि बच्चे की थायरॉयड ग्रंथि बढ़ी हुई है, तो इसका प्रारंभिक अवस्था में पता चल जाता है और उपचार के योग्य होता है। बच्चों में बढ़े हुए थायरॉयड ग्रंथि विशेष रूप से खतरनाक होते हैं, क्योंकि इसमें बौद्धिक, व्यवहारिक क्षेत्रों, बिगड़ा हुआ विकास और यौन विकास में समस्याएं होती हैं।
हाइपरथायरायडिज्म के साथ, दवाएं निर्धारित की जाती हैं जो हार्मोन (प्रोपाइलथियोरासिल, मर्काज़ोलिल, मेटिज़ोल, थियामाज़ोल, टायरोसोल) के उत्पादन को रोकती हैं। यदि प्रभाव अपर्याप्त है, तो सर्जरी या, एक विकल्प के रूप में, रेडियोधर्मी आयोडीन का संकेत दिया जाता है।
रेडियोधर्मी आयोडीन के साथ उपचार दवा की एकल (दुर्लभ रूप से दुगनी) खुराक है। ऐसे में थायरॉइड ग्रंथि के नष्ट होने से उसकी कार्यप्रणाली दब जाती है। कठिनाई में निहित है सही चयनखुराक। इस पद्धति के प्रति दृष्टिकोण अस्पष्ट है, क्योंकि 25% मामलों में, ग्रंथि के आकार को सामान्य करने के अलावा, हाइपोथायरायडिज्म मनाया जाता है, जो जीवन के लिए रहता है और हार्मोनल समायोजन की आवश्यकता होती है।
मिरगी
मिर्गी क्या है -
मिरगी- पुरानी बीमारी, बार-बार ऐंठन या अन्य दौरे, चेतना की हानि और व्यक्तित्व परिवर्तन के साथ प्रकट होता है।
रोग बहुत लंबे समय से जाना जाता है। उनका विवरण मिस्र के पुजारियों (लगभग 5000 ईसा पूर्व), तिब्बती चिकित्सा के डॉक्टरों, अरबी भाषी चिकित्सा आदि के बीच पाया जाता है। रूस में मिर्गी को मिर्गी कहा जाता है, या केवल मिर्गी। यह रोग अक्सर होता है: प्रति 1000 जनसंख्या पर 3-5 मामले।
मिर्गी के क्या कारण/उत्तेजित होते हैं:
लंबी अध्ययन अवधि के बावजूद, रोग के एटियलजि और तंत्र का अपर्याप्त अध्ययन किया गया है।
नवजात शिशुओं और शिशुओं में सबसे अधिक होता है सामान्य कारणदौरे गंभीर हाइपोक्सिया, आनुवंशिक चयापचय दोष और प्रसवकालीन घाव हैं। वी बचपनकई मामलों में दौरे तंत्रिका तंत्र के संक्रामक रोगों के कारण होते हैं। एक काफी अच्छी तरह से परिभाषित सिंड्रोम है जिसमें दौरे केवल बुखार के परिणामस्वरूप विकसित होते हैं - ज्वर के दौरे। 5% बच्चों में, जीवन में कम से कम एक बार, शरीर के तापमान में वृद्धि के साथ दौरे देखे गए, उनमें से लगभग आधे में, बार-बार दौरे की उम्मीद की जानी चाहिए।
कम उम्र में, मिर्गी के विकारों का मुख्य कारण दर्दनाक मस्तिष्क की चोट है, जबकि यह याद रखना चाहिए कि दौरे तीव्र और अधिक गंभीर दोनों मामलों में विकसित हो सकते हैं। देर से अवधि... 20 वर्ष से अधिक आयु के व्यक्तियों में, विशेष रूप से मिर्गी के दौरे के इतिहास के अभाव में, मिर्गी का एक संभावित कारण ब्रेन ट्यूमर है।
50 वर्ष से अधिक आयु के रोगियों में, मिर्गी, संवहनी और के एटियलॉजिकल कारकों में से अपकर्षक बीमारीदिमाग। इस्केमिक स्ट्रोक वाले 6-10% रोगियों में मिरगी का सिंड्रोम विकसित होता है, और सबसे अधिक बार रोग की तीव्र अवधि के बाहर होता है।
यह जोर देना महत्वपूर्ण है कि 2/5 रोगियों में, पर्याप्त प्रमाण के साथ रोग के कारण को स्थापित नहीं किया जा सकता है। इन मामलों में, मिर्गी को अज्ञातहेतुक माना जाता है। कुछ प्रकार की मिर्गी में आनुवंशिक प्रवृत्ति एक भूमिका निभाती है। मिर्गी के पारिवारिक इतिहास वाले मरीजों में अधिक होता है भारी जोखिमसामान्य आबादी की तुलना में दौरे का विकास। वर्तमान में, मानव जीनोम में मायोक्लोनिक मिर्गी के कुछ रूपों के लिए जिम्मेदार जीनों का स्थानीयकरण स्थापित किया गया है।
रोगजनन (क्या होता है?) मिर्गी के दौरान:
मिर्गी के रोगजनन में, मस्तिष्क की न्यूरोनल गतिविधि में परिवर्तन द्वारा अग्रणी भूमिका निभाई जाती है, जो रोग संबंधी कारकों के कारण अत्यधिक, आवधिक हो जाती है। विशेषता मस्तिष्क में न्यूरॉन्स का अचानक स्पष्ट विध्रुवण है, जो या तो स्थानीय है और आंशिक दौरे के रूप में महसूस किया जाता है, या सामान्यीकृत हो जाता है। थैलामोकॉर्टिकल इंटरैक्शन की प्रक्रियाओं में महत्वपूर्ण गड़बड़ी और कॉर्टिकल न्यूरॉन्स की संवेदनशीलता में वृद्धि पाई गई। दौरे का जैव रासायनिक आधार उत्तेजक न्यूरोट्रांसमीटर - एस्पार्टेट और ग्लूटामेट - और निरोधात्मक न्यूरोट्रांसमीटर की कमी, मुख्य रूप से गाबा की अत्यधिक रिहाई है।
पैथोमॉर्फोलॉजी। मिर्गी के साथ मृत रोगियों के मस्तिष्क में, नाड़ीग्रन्थि कोशिकाओं में डिस्ट्रोफिक परिवर्तन, कैरियोसाइटोलिसिस, छाया कोशिकाओं, न्यूरोनोफैगी, ग्लियाल हाइपरप्लासिया, सिनैप्टिक तंत्र में गड़बड़ी, न्यूरोफिब्रिल्स की सूजन, तंत्रिका प्रक्रियाओं में वीरानी की "खिड़कियों" का निर्माण, "सूजन" "डेंड्राइट्स का पता चला है। ये परिवर्तन सेरेब्रल कॉर्टेक्स के मोटर ज़ोन में अधिक चिह्नित हैं। बड़ा दिमाग, संवेदनशील क्षेत्र, हिप्पोकैम्पस के गाइरस, एमिग्डाला, जालीदार गठन के नाभिक। पिछले संक्रमणों, चोटों और विकासात्मक दोषों से जुड़े मस्तिष्क में अवशिष्ट परिवर्तन भी होते हैं। ये परिवर्तन विशिष्ट नहीं हैं।
मिर्गी के लक्षण:
वी नैदानिक तस्वीरमिर्गी एक जब्ती, या जब्ती, और एक अंतःक्रियात्मक अवधि की अवधि को अलग करती है। इस बात पर जोर दिया जाना चाहिए कि अंतःक्रियात्मक अवधि में, न्यूरोलॉजिकल लक्षण अनुपस्थित हो सकते हैं या मिर्गी (दर्दनाक मस्तिष्क की चोट, स्ट्रोक, आदि) पैदा करने वाली बीमारी से निर्धारित हो सकते हैं। अधिकांश अभिलक्षणिक विशेषतामिर्गी है प्रमुख मिरगी का दौरा ... यह आमतौर पर अचानक शुरू होता है, और इसकी शुरुआत किसी बाहरी कारक से जुड़ी नहीं होती है। कम सामान्यतः, एक जब्ती के दूर के अग्रदूतों की पहचान की जा सकती है। इन मामलों में, उससे 1-2 दिन पहले, वह अस्वस्थ महसूस करता है, सरदर्द, नींद में खलल, भूख, चिड़चिड़ापन। अधिकांश रोगियों में, दौरे की शुरुआत एक आभा के रूप में होती है, जो एक ही रोगी में रूढ़िबद्ध होती है। मस्तिष्क क्षेत्र की जलन के आधार पर जिसमें से मिरगी का निर्वहन शुरू होता है, कई मुख्य प्रकार की आभा प्रतिष्ठित होती है: स्वायत्त, मोटर, मानसिक, भाषण और संवेदी। आभा के पारित होने के बाद, जो कई सेकंड तक रहता है, रोगी होश खो देता है और नीचे गिर जाता है। पतझड़ के साथ ग्लोटिस की ऐंठन और छाती की मांसपेशियों के ऐंठन संकुचन के कारण एक प्रकार का तेज रोना होता है। तुरंत, ऐंठन दिखाई देती है, पहले टॉनिक पर: धड़ और अंग तनाव की स्थिति में खिंचे हुए होते हैं, सिर पीछे की ओर झुक जाता है और कभी-कभी बगल की ओर मुड़ जाता है, श्वास रुक जाती है, गर्दन की नसें सूज जाती हैं, चेहरा घातक रूप से पीला हो जाता है, धीरे-धीरे सायनोसिस बढ़ रहा है, जबड़े ऐंठन से जकड़े हुए हैं टॉनिक जब्ती चरण 15-20 एस तक रहता है। फिर क्लोनिक ऐंठन अंगों, गर्दन, धड़ की मांसपेशियों के झटकेदार संकुचन के रूप में दिखाई देती है। 2-3 मिनट तक चलने वाले दौरे के क्लोनिक चरण के दौरान, श्वास अक्सर कर्कश होता है, लार के संचय और जीभ के पीछे हटने के कारण शोर होता है, सायनोसिस धीरे-धीरे गायब हो जाता है, मुंह से झाग निकलता है, अक्सर काटने के कारण खून से सना हुआ होता है। जीभ या गाल। क्लोनिक दौरे की आवृत्ति धीरे-धीरे कम हो जाती है, और उनके अंत में, सामान्य मांसपेशी छूट होती है। इस अवधि के दौरान, रोगी सबसे मजबूत उत्तेजनाओं पर भी प्रतिक्रिया नहीं करता है, विद्यार्थियों को फैलाया जाता है, प्रकाश के प्रति उनकी प्रतिक्रिया अनुपस्थित होती है, कण्डरा और सुरक्षात्मक प्रतिबिंब पैदा नहीं होते हैं, और अनैच्छिक पेशाब अक्सर नोट किया जाता है। चेतना सोपोरस रहती है और कुछ मिनटों के बाद ही धीरे-धीरे साफ हो जाती है। अक्सर, सोपोरस अवस्था से बाहर आने पर, रोगी गहरी नींद में सो जाता है। दौरे के अंत में, उन्हें थकान, सुस्ती, उनींदापन की शिकायत अधिक होती है, लेकिन उन्हें दौरे के बारे में कुछ भी याद नहीं रहता है।
मिर्गी के दौरे की प्रकृति भिन्न हो सकती है। मिर्गी के दौरे के अंतर्राष्ट्रीय वर्गीकरण के अनुसार, आंशिक (फोकल, स्थानीय) और सामान्यीकृत दौरे प्रतिष्ठित हैं। आंशिक दौरे को आगे सरल, जटिल, बिगड़ा हुआ और माध्यमिक सामान्यीकृत दौरे में विभाजित किया जाता है।
लक्षण आंशिक दौरेरोगग्रस्त मस्तिष्क के प्रांतस्था के किसी भी क्षेत्र की जलन के सिंड्रोम से निर्धारित होता है। साधारण आंशिक दौरे में, निम्नलिखित को प्रतिष्ठित किया जा सकता है: मोटर संकेत; सोमैटोसेंसरी या विशिष्ट संवेदी लक्षणों के साथ (ध्वनियां, प्रकाश की चमक या बिजली); वानस्पतिक लक्षणों या संकेतों के साथ (अधिजठर में अजीबोगरीब संवेदनाएं, पीलापन, पसीना, त्वचा की लालिमा, तीक्ष्णता, मायड्रायसिस); मानसिक लक्षणों के साथ।
के लिये जटिल दौरेचेतना की हानि की यह या वह डिग्री विशेषता है। इस मामले में, चेतना पूरी तरह से नहीं खो सकती है, रोगी आंशिक रूप से समझता है कि आसपास क्या हो रहा है। अक्सर जटिल आंशिक दौरे टेम्पोरल या फ्रंटल लोब में फोकस के कारण होते हैं और एक आभा से शुरू होते हैं।
संवेदी आभा में विभिन्न प्रकार के अवधारणात्मक विकार शामिल हैं। दृश्य आभा जो तब होती है जब ओसीसीपिटल लोब प्रभावित होता है, आमतौर पर चमकदार चिंगारी, चमकदार गेंदों, रिबन, आसपास की वस्तुओं के चमकीले लाल रंग (सरल दृश्य मतिभ्रम) या कुछ व्यक्तियों की छवियों के रूप में प्रकट होता है। शरीर, आंकड़े (जटिल दृश्य मतिभ्रम) ... वस्तुओं के आकार बदलते हैं (मैक्रो- या माइक्रोप्सिया)। कभी-कभी दृष्टि के क्षेत्र बाहर गिर जाते हैं (हेमियानोप्सिया), दृष्टि का पूर्ण नुकसान संभव है (एमोरोसिस)। घ्राण आभा (टेम्पोरल लोब मिर्गी) के साथ, रोगियों को एक "खराब" गंध का शिकार होना पड़ता है, जो अक्सर स्वाद संबंधी मतिभ्रम (रक्त का स्वाद, धातु की कड़वाहट, आदि) के संयोजन में होता है। श्रवण आभा उपस्थिति की विशेषता है अलग-अलग आवाजें: शोर, कर्कश, सरसराहट, संगीत, चीख। मानसिक आभा के लिए (पार्श्विका-अस्थायी क्षेत्र को नुकसान के साथ), भय, भय या आनंद, आनंद के अनुभव, "पहले से देखी गई" की एक तरह की धारणा विशिष्ट है। वानस्पतिक आभा कार्यात्मक अवस्था में परिवर्तन से प्रकट होती है आंतरिक अंग: धड़कन, सीने में दर्द, आंतों के क्रमाकुंचन में वृद्धि, पेशाब करने और शौच करने की इच्छा, अधिजठर दर्द, मतली, लार, घुटन की भावना, ठंड लगना, चेहरे का पीलापन या लालिमा, आदि। मोटर आभा (सेंसिमोटर क्षेत्र को नुकसान के साथ) है व्यक्त विभिन्न प्रकारमोटर ऑटोमैटिज्म: सिर और आंखों को पीछे की ओर फेंकना या मोड़ना, अंगों की स्वचालित गति, जिसमें एक नियमित वितरण पैटर्न (पैर - ट्रंक - हाथ - चेहरा) होता है, जबकि चूसने और चबाने की गति दिखाई देती है। वाक् आभा व्यक्तिगत शब्दों, वाक्यांशों, अर्थहीन विस्मयादिबोधक, आदि के उच्चारण के साथ होती है। एक संवेदनशील आभा के साथ, रोगियों को शरीर के कुछ हिस्सों में पेरेस्टेसिया (ठंड, रेंगना, सुन्नता, आदि की भावना) का अनुभव होता है। कई मामलों में, आंशिक दौरे के साथ, सरल या जटिल, पैथोलॉजिकल बायोइलेक्ट्रिक गतिविधि, शुरू में फोकल, पूरे मस्तिष्क में फैल जाती है - और एक माध्यमिक सामान्यीकृत जब्ती विकसित होती है।
प्राथमिक सामान्यीकृत दौरे के साथ रोग प्रक्रियादोनों सेरेब्रल गोलार्द्ध शुरू में शामिल हैं। निम्नलिखित प्रकार के सामान्यीकृत दौरे प्रतिष्ठित हैं:
- अनुपस्थिति और असामान्य अनुपस्थिति;
- मायोक्लोनिक;
- क्लोनिक;
- टॉनिक;
- टॉनिक क्लोनिक;
- परमाणु
मिर्गी वाले बच्चों में, अनुपस्थिति के दौरे अक्सर देखे जाते हैं, जो गतिविधि (खेल, बातचीत), लुप्त होती, और आदतों के प्रति प्रतिक्रिया की कमी के अचानक और बहुत ही अल्पकालिक समाप्ति की विशेषता है। बच्चा गिरता नहीं है और कुछ सेकंड के बाद (10 से अधिक नहीं) बाधित गतिविधि जारी रखता है। अनुपस्थिति के दौरान रोगियों के ईईजी पर, एक नियम के रूप में, 3 हर्ट्ज की आवृत्ति के साथ एक विशेषता पीक-वेव गतिविधि दर्ज की जाती है। रोगी जागरूक नहीं है और दौरे को याद नहीं करता है। अनुपस्थिति की आवृत्ति कभी-कभी प्रति दिन कई दर्जन तक पहुंच जाती है।
मिर्गी और मिरगी के सिंड्रोम के अंतरराष्ट्रीय वर्गीकरण को मिर्गी के दौरे के वर्गीकरण से अलग किया जाना चाहिए, क्योंकि एक ही रोगी के कई मामलों में, विशेष रूप से गंभीर मिर्गी के साथ, विभिन्न दौरे होते हैं।
मिर्गी का वर्गीकरण दो सिद्धांतों पर आधारित है। पहला यह है कि क्या मिर्गी फोकल या सामान्यीकृत है; दूसरा यह है कि क्या रोगी के मस्तिष्क में कोई विकृति निर्धारित की जाती है (एमआरआई, सीटी अध्ययन, आदि के अनुसार); क्रमशः, रोगसूचक या अज्ञातहेतुक मिर्गी प्रतिष्ठित है।
कभी-कभी दौरे इतनी बार आते हैं कि वे विकसित हो जाते हैं जीवन के लिए खतराराज्य - मिरगी की स्थिति।
स्थिति एपिलेप्टिकस - एक ऐसी स्थिति जिसमें रोगी को दौरे या दौरे के बीच होश नहीं आता है जो 30 मिनट से अधिक समय तक रहता है। सबसे आम और गंभीर टॉनिक-क्लोनिक स्टेटस एपिलेप्टिकस है।
मिर्गी का निदान:
चेतना के नुकसान के साथ दौरे की उपस्थिति में, भले ही वे दौरे के साथ थे या नहीं, सभी रोगियों को एक इलेक्ट्रोएन्सेफलोग्राफिक परीक्षा से गुजरना पड़ता है।
मिर्गी के निदान के लिए मुख्य तरीकों में से एक इलेक्ट्रोएन्सेफलोग्राफी है। मिरगी की गतिविधि के सबसे विशिष्ट रूप निम्नलिखित हैं: तेज लहरें, चोटियाँ (आसंजन), "पीक-स्लो वेव", "एक्यूट वेव-स्लो वेव" कॉम्प्लेक्स। अक्सर मिर्गी गतिविधि का फोकस आंशिक दौरे की नैदानिक विशेषताओं से मेल खाता है; आवेदन आधुनिक तरीकेकम्प्यूटरीकृत ईईजी विश्लेषण, एक नियम के रूप में, पैथोलॉजिकल बायोइलेक्ट्रिक गतिविधि के स्रोत के स्थानीयकरण को स्पष्ट करने की अनुमति देता है।
ईईजी पैटर्न और जब्ती के प्रकार के बीच कोई स्पष्ट संबंध नहीं था; उसी समय, 3 हर्ट्ज की आवृत्ति वाले सामान्यीकृत उच्च-आयाम "पीक-वेव" कॉम्प्लेक्स अक्सर अनुपस्थिति के दौरान दर्ज किए जाते हैं। मिर्गी की गतिविधि आमतौर पर एक जब्ती के दौरान दर्ज किए गए एन्सेफेलोग्राम पर नोट की जाती है। अक्सर, यह तथाकथित अंतःविषय ईईजी पर निर्धारित होता है, विशेष रूप से कार्यात्मक परीक्षणों (हाइपरवेंटिलेशन, फोटोस्टिम्यूलेशन) के दौरान। इस बात पर जोर दिया जाना चाहिए कि ईईजी पर मिरगी की गतिविधि की अनुपस्थिति मिर्गी के निदान को बाहर नहीं करती है। हाल के वर्षों में, तथाकथित बहु-घंटे ईईजी निगरानी, समानांतर वीडियो और ईईजी निगरानी का उपयोग शुरू हो गया है।
मिर्गी के रोगियों की जांच करते समय, कंप्यूटेड टोमोग्राफी करना आवश्यक है, अधिमानतः एक एमआरआई अध्ययन; विशेष रूप से बुजुर्गों में फंडस परीक्षा, जैव रासायनिक रक्त परीक्षण, इलेक्ट्रोकार्डियोग्राफी की सलाह दी जाती है।
हाल के वर्षों में, शतरंज के पैटर्न को उलटने के लिए विकसित दृश्य क्षमता के पंजीकरण की विधि का उपयोग मिर्गी के रोगियों में दृश्य अभिवाही के मार्ग की स्थिति का अध्ययन करने के लिए एक अतिरिक्त विधि के रूप में किया गया है। दृश्य क्षमता और संवेदी पोस्ट-डिस्चार्ज के आकार में विशिष्ट परिवर्तन "स्पाइक-वेव" कॉम्प्लेक्स के आकार के समान एक घटना में उनके परिवर्तन के रूप में प्रकट हुए थे।
मिर्गी का इलाज:
उपचार का उद्देश्यन्यूनतम साइड इफेक्ट के साथ मिर्गी के दौरे की समाप्ति और रोगी का प्रबंधन इस तरह से किया जाता है कि उसका जीवन यथासंभव पूर्ण और उत्पादक हो। एंटीपीलेप्टिक दवाओं को निर्धारित करने से पहले, डॉक्टर को रोगी की एक विस्तृत परीक्षा आयोजित करनी चाहिए - नैदानिक और इलेक्ट्रोएन्सेफलोग्राफिक, एक ईसीजी विश्लेषण, गुर्दे और यकृत समारोह, रक्त, मूत्र, सीटी या एमआरआई डेटा द्वारा पूरक। रोगी और उसके परिवार को दवा लेने के निर्देश प्राप्त करने चाहिए और उपचार के वास्तविक रूप से प्राप्त होने वाले परिणामों और संभावित दुष्प्रभावों दोनों के बारे में सूचित किया जाना चाहिए।
मिर्गी के रोगियों के इलाज की आधुनिक रणनीति में निम्नलिखित शामिल हैं:
- दौरे के उन कारणों की पहचान करना जो इलाज योग्य हैं (ट्यूमर, एन्यूरिज्म, आदि);
- दौरे को भड़काने वाले कारकों का उन्मूलन (नींद की कमी, शारीरिक और)
- मानसिक तनाव, अतिताप);
- मिर्गी के दौरे और मिर्गी के प्रकार का सही निदान;
- पर्याप्त की नियुक्ति दवाई से उपचार(इनपेशेंट या आउट पेशेंट);
- शिक्षा, रोजगार, रोगियों के मनोरंजन पर ध्यान, सामाजिक समस्याएंमिर्गी का रोगी।
मिर्गी के उपचार के सिद्धांत:
- बरामदगी और मिर्गी के प्रकार के साथ दवा का अनुपालन (प्रत्येक दवा में एक या दूसरे प्रकार के दौरे और मिर्गी के संबंध में एक निश्चित चयनात्मकता होती है);
- यदि संभव हो तो, मोनोथेरेपी (एक एंटीपीलेप्टिक दवा का उपयोग) का उपयोग।
रूढ़िवादी उपचार।उपचार के लिए अनुशंसित एक एंटीपीलेप्टिक दवा की एक छोटी खुराक की नियुक्ति के साथ शुरू होना चाहिए इस प्रकारमिर्गी का दौरा और रूप।
यदि कोई साइड इफेक्ट न हो तो खुराक बढ़ा दी जाती है और दौरे सामान्य रहते हैं। आंशिक दौरे के लिए, कार्बामाज़ेपाइन (टेग्रेटोल, फिनलेप्सिन, कारबासन, टिमोनिल), वैल्प्रोएट (डेपाकिन, कॉन्वुलेक्स), फ़िनाइटोइन (डिपेनिन), फेनोबार्बिटल (ल्यूमिनल) प्रभावी हैं। उपचार की पहली पंक्ति कार्बामाज़ेपिन और वैल्प्रोएट है। कार्बामाज़ेपिन की औसत चिकित्सीय खुराक प्रति दिन 600-1200 मिलीग्राम, वैल्प्रोएट - 1000-2500 मिलीग्राम प्रति दिन है। दैनिक खुराक को 2-3 खुराक में विभाजित किया जाता है। तथाकथित मंदबुद्धि दवाएं, या लंबे समय तक काम करने वाली दवाएं, रोगियों के लिए बहुत सुविधाजनक हैं। उन्हें दिन में 1-2 बार (डेपाकिन-क्रोनो, फिनलेप्सिन-पेटार्ड, टेग्रेटोल-सीआर) निर्धारित किया जाता है। दुष्प्रभावफेनोबार्बिटल और फ़िनाइटोइन केवल दूसरी पंक्ति की दवाओं के रूप में उनके उपयोग को निर्धारित करते हैं।
सामान्यीकृत दौरे में, दवाओं को निर्धारित करने के पैटर्न इस प्रकार हैं। सामान्यीकृत टॉनिक-क्लोनिक दौरे में वैल्प्रोएट और कार्बामाज़ेपिन प्रभावी होते हैं। अनुपस्थिति के लिए, एटोसुक्सिमाइड और वैल्प्रोएट निर्धारित हैं। इडियोपैथिक सामान्यीकृत मिर्गी के रोगियों के लिए वैल्प्रोएट को पसंद की दवा माना जाता है, विशेष रूप से मायोक्लोनिक दौरे और अनुपस्थिति वाले। अनुपस्थिति, मायोक्लोनिक दौरे के लिए कार्बामाज़ेपिन और फ़िनाइटोइन का संकेत नहीं दिया जाता है।
हाल के वर्षों में, कई नई एंटीपीलेप्टिक दवाएं सामने आई हैं (लैमोट्रीजीन, टियागाबिन, आदि), जो उच्च प्रभावकारिता और बेहतर सहनशीलता की विशेषता है।
मिर्गी का इलाज एक लंबी प्रक्रिया है। एंटीपीलेप्टिक दवाओं की क्रमिक समाप्ति का प्रश्न अंतिम दौरे के बाद 2-5 साल से पहले नहीं उठाया जा सकता है (रोगी की उम्र, मिर्गी के रूप, आदि के आधार पर)।
स्टेटस एपिलेप्टिकस के मामले में, सिबज़ोन (डायजेपाम, सेडक्सेन) का उपयोग किया जाता है: 10 मिलीग्राम दवा युक्त घोल के 2 मिलीलीटर (40% ग्लूकोज समाधान के 20 मिलीलीटर में धीरे-धीरे अंतःशिरा में इंजेक्ट किया जाता है)। 10-15 मिनट से पहले पुन: परिचय की अनुमति नहीं है। यदि सिबज़ोन से कोई प्रभाव नहीं पड़ता है, तो फ़िनाइटोइन, हेक्सेनल या थियोपेंटल सोडियम प्रशासित होते हैं। दवा का 1 ग्राम सोडियम क्लोराइड के एक आइसोटोनिक समाधान के साथ और एक के रूप में भंग कर दिया जाता है 1-5% समाधान बहुत धीरे-धीरे अंतःशिरा में प्रशासित किया जाता है। इस मामले में, श्वसन अवसाद और हेमोडायनामिक्स का खतरा होता है, इसलिए, हर 5-10 मिलीलीटर समाधान के जलसेक के बाद दवाओं को मिनट के विराम के साथ प्रशासित किया जाना चाहिए। निरंतर दौरे के मामलों में और उनकी उच्च आवृत्ति पर, ऑक्सीजन के साथ मिश्रित नाइट्रस ऑक्साइड (2: 1) के साथ इनहेलेशन एनेस्थीसिया का उपयोग किया जाना चाहिए। संज्ञाहरण गहरी कोमा, गंभीर श्वास विकारों, पतन में contraindicated है।
शल्य चिकित्सा।फोकल मिर्गी में, सर्जरी के लिए संकेत मुख्य रूप से रोग की प्रकृति से निर्धारित होते हैं जो मिर्गी के दौरे (ट्यूमर, फोड़ा, धमनीविस्फार, आदि) का कारण बनते हैं।
अधिक बार इन मामलों में, सर्जरी की आवश्यकता रोगी में मिर्गी के सिंड्रोम की उपस्थिति से नहीं, बल्कि उसके स्वास्थ्य और बीमारी के जीवन के लिए खतरे से निर्धारित होती है, जिसके कारण दौरे पड़ते हैं। यह मुख्य रूप से ब्रेन ट्यूमर, फोड़े और मस्तिष्क के कुछ अन्य द्रव्यमानों पर लागू होता है।
उन मामलों में संकेतों को निर्धारित करना अधिक कठिन लगता है जहां मिरगी सिंड्रोम आघात, सूजन प्रक्रिया, या के परिणामों के कारण होता है। स्पष्ट कारणमिर्गी अनुपस्थित है, विशेष तरीकों की मदद से, कठिनाई से इसका पता लगाया जाता है। इन मामलों में, उपचार का मुख्य तरीका दवा है। केवल दौरे वाले रोगियों की अपेक्षाकृत कम संख्या में जो दवा सुधार के लिए उत्तरदायी नहीं हैं और प्रगतिशील व्यक्तित्व गिरावट के साथ मस्तिष्क की सर्जरी आवश्यक हो जाती है।
जटिलता और जिम्मेदारी के कारण, उपयुक्तता पर निर्णय लेना शल्य चिकित्सा संबंधी व्यवधान, रोगियों की जांच और ऑपरेशन का संचालन विशेष केंद्रों में ही किया जाना चाहिए।
पॉज़िट्रॉन एमिशन या सिंगल-फोटॉन टोमोग्राफी (जबकि इस तरह के अध्ययन केवल अलग-अलग विशेष केंद्रों में संभव हैं) का उपयोग करके मस्तिष्क चयापचय का अध्ययन मिर्गी की प्रकृति को स्पष्ट करने में कुछ महत्वपूर्ण है।
मिर्गी के रोगियों की परीक्षा में एक विशेष स्थान उनकी स्थिति, व्यवहार की निगरानी और मस्तिष्क की जैव-विद्युत गतिविधि का निर्देशित अनुसंधान है।
यदि शल्य चिकित्सा उपचार की उम्मीद है, तो इन संरचनाओं की विद्युत गतिविधि की लंबी अवधि की रिकॉर्डिंग के लिए मस्तिष्क की गहरी संरचनाओं में प्रत्यारोपित इलेक्ट्रोड का उपयोग करना अक्सर आवश्यक होता है। एक ही उद्देश्य के लिए, कई कॉर्टिकल इलेक्ट्रोड का उपयोग किया जा सकता है, जिसकी स्थापना के लिए क्रैनियोटॉमी की आवश्यकता होती है।
यदि उपरोक्त विधियों का उपयोग करके रोग संबंधी विद्युत गतिविधि (मिर्गी फोकस) के फोकस का पता लगाना संभव है, तो इसे हटाने के संकेत हो सकते हैं।
कुछ मामलों में, इस तरह के संचालन के तहत किया जाता है स्थानीय संज्ञाहरणरोगी की स्थिति की निगरानी करने और मस्तिष्क के कार्यात्मक रूप से महत्वपूर्ण क्षेत्रों (मोटर, भाषण क्षेत्र) को नुकसान नहीं पहुंचाने में सक्षम होने के लिए।
फोकल मिर्गी में, जो एक दर्दनाक मस्तिष्क की चोट के बाद होता है, मेनिन्जेस और सेरेब्रल आसंजन अलग हो जाते हैं, मस्तिष्क के ऊतकों से अल्सर, ग्लियल निशान हटा दिए जाते हैं, एपिलेप्टोजेनिक फोकस के क्षेत्र के अनुसार, सबपियल कॉर्टिकल हटाने का प्रदर्शन किया जाता है।
फोकल मिर्गी के निजी रूपों में से एक, विषय शल्य चिकित्सा, टेम्पोरल लोब मिर्गी है, जो अक्सर हिप्पोकैम्पस और टेम्पोरल लोब के औसत दर्जे के हिस्सों में ग्लियोसिस के फॉसी के गठन के साथ जन्म के आघात पर आधारित होता है।
टेम्पोरल लोब मिर्गी का आधार साइकोमोटर बरामदगी है, जिसकी उपस्थिति अक्सर एक विशिष्ट आभा से पहले होती है: रोगियों को अनुचित भय की भावना का अनुभव हो सकता है, असहजताअधिजठर क्षेत्र में, असामान्य महसूस करना, अक्सर अप्रिय गंध, "पहले से देखा" का अनुभव। दौरे मोटर बेचैनी, अनियंत्रित गतिविधियों, चाटने, जबरन निगलने की प्रकृति के हो सकते हैं। रोगी आक्रामक हो जाता है। समय के साथ व्यक्तित्व का ह्रास होता है।
टेम्पोरल लोब मिर्गी के लिए लंबे समय तकलौकिक लोब के उच्छेदन का कुछ सफलता के साथ उपयोग किया गया है। हाल ही में, एक अधिक कोमल ऑपरेशन का उपयोग किया गया है - हिप्पोकैम्पस और एमिग्डाला का चयनात्मक निष्कासन। 70-90% मामलों में दौरे की समाप्ति या राहत प्राप्त की जा सकती है।
एक गोलार्ध के जन्मजात अविकसितता वाले बच्चों में, हेमिप्लेगिया, और मिर्गी जिसे दवा से ठीक नहीं किया जा सकता है, कुछ मामलों में पूरे प्रभावित गोलार्ध (गोलार्द्ध) को हटाने के संकेत हैं।
प्राथमिक सामान्यीकृत मिर्गी में, जब मिरगी के फोकस की पहचान करना संभव नहीं होता है, तो प्रतिच्छेदन दिखाया जाता है महासंयोजिका(कैलेसोटॉमी)। इस ऑपरेशन के दौरान, इंटरहेमिस्फेरिक बंधन टूट जाते हैं और मिरगी के दौरे का कोई सामान्यीकरण नहीं होता है। कुछ मामलों में, गहरी मस्तिष्क संरचनाओं (एमिग्डाला, सिंगुलेट गाइरस) के स्टीरियोटैक्सिक विनाश का उपयोग किया जाता है, जो "मिरगी प्रणाली" के लिंक हैं।
मिर्गी की रोकथाम:
शराब, धूम्रपान, मजबूत कॉफी और चाय, अधिक भोजन, हाइपोथर्मिया और अधिक गर्मी, अधिक ऊंचाई पर रहने, साथ ही साथ अन्य प्रतिकूल पर्यावरणीय प्रभावों से बचने की सिफारिश की जाती है। दिखाया गया है एक डेयरी-पौधे आहार, हवा के लंबे समय तक संपर्क, फेफड़े शारीरिक व्यायाम, काम और आराम के शासन का अनुपालन।
काम करने की क्षमता।यह अक्सर दौरे की आवृत्ति और समय पर निर्भर करता है। रात में होने वाले दुर्लभ दौरे के साथ, काम करने की क्षमता बनी रहती है, लेकिन व्यापार यात्राएं और रात में काम करना प्रतिबंधित है। चेतना की हानि दिन के दौरान दौरे काम करने की क्षमता को सीमित करते हैं। ऊंचाई पर, आग के पास, गर्म कार्यशालाओं में, पानी पर, चलती तंत्र के पास, सभी प्रकार के परिवहन पर, औद्योगिक जहरों के संपर्क में, तेज लय के साथ, न्यूरोसाइकिक तनाव और ध्यान के लगातार स्विचिंग के साथ काम करना मना है।
मिर्गी होने पर आपको किन डॉक्टरों से संपर्क करना चाहिए:
क्या आप किसी बात को लेकर चिंतित हैं? क्या आप मिरगी, इसके कारण, लक्षण, उपचार और रोकथाम के तरीके, रोग का कोर्स और इसके बाद के आहार के बारे में अधिक विस्तृत जानकारी जानना चाहेंगे? या आपको निरीक्षण की आवश्यकता है? आप ऐसा कर सकते हैं डॉक्टर के साथ अपॉइंटमेंट लें- क्लिनिक यूरोप्रयोगशालासदैव आपकी सेवा में! सर्वश्रेष्ठ डॉक्टर आपकी जांच करेंगे, जांच करेंगे बाहरी संकेतऔर लक्षणों के आधार पर रोग की पहचान करने में आपकी सहायता करते हैं, आपको सलाह देते हैं और प्रदान करते हैं मदद की आवश्यकताऔर निदान करें। आप भी कर सकते हैं घर पर डॉक्टर को बुलाओ... क्लिनिक यूरोप्रयोगशालाआपके लिए चौबीसों घंटे खुला।
क्लिनिक से कैसे संपर्क करें:
कीव में हमारे क्लिनिक का फोन नंबर (+38 044) 206-20-00 (मल्टीचैनल) है। क्लिनिक के सचिव डॉक्टर से मिलने के लिए आपके लिए सुविधाजनक दिन और घंटे का चयन करेंगे। हमारे निर्देशांक और दिशाएं इंगित की गई हैं। उस पर क्लिनिक की सभी सेवाओं के बारे में अधिक विस्तार से देखें।
(+38 044) 206-20-00
यदि आपने पहले कोई शोध किया है, अपने चिकित्सक से परामर्श के लिए उनके परिणाम लेना सुनिश्चित करें।यदि अनुसंधान नहीं किया गया है, तो हम अपने क्लिनिक में या अन्य क्लीनिकों में अपने सहयोगियों के साथ आवश्यक सब कुछ करेंगे।
आप? आपको अपने संपूर्ण स्वास्थ्य के प्रति बहुत सावधान रहने की आवश्यकता है। लोग पर्याप्त ध्यान नहीं देते रोगों के लक्षणऔर यह न समझें कि ये रोग जानलेवा हो सकते हैं। ऐसे कई रोग हैं जो पहले तो हमारे शरीर में प्रकट नहीं होते हैं, लेकिन अंत में पता चलता है कि दुर्भाग्य से उनका इलाज करने में बहुत देर हो चुकी होती है। प्रत्येक रोग के अपने विशिष्ट लक्षण, विशिष्ट बाहरी अभिव्यक्तियाँ होती हैं - तथाकथित रोग के लक्षण... सामान्य तौर पर रोगों के निदान की दिशा में लक्षणों की पहचान करना पहला कदम है। ऐसा करने के लिए, आपको बस वर्ष में कई बार करने की आवश्यकता है। डॉक्टर से जांच कराएंन केवल एक भयानक बीमारी को रोकने के लिए, बल्कि पूरे शरीर और पूरे शरीर में स्वस्थ मन बनाए रखने के लिए।
यदि आप डॉक्टर से कोई प्रश्न पूछना चाहते हैं - ऑनलाइन परामर्श के अनुभाग का उपयोग करें, शायद आपको अपने प्रश्नों के उत्तर वहां मिलेंगे और पढ़ें आत्म-देखभाल युक्तियाँ... यदि आप क्लीनिक और डॉक्टरों की समीक्षाओं में रुचि रखते हैं, तो अनुभाग में आवश्यक जानकारी खोजने का प्रयास करें। मेडिकल पोर्टल पर भी रजिस्टर करें यूरोप्रयोगशालालगातार अपडेट होने के लिए ताज़ा खबरऔर साइट पर जानकारी के अपडेट, जो स्वचालित रूप से आपको मेल द्वारा भेजे जाएंगे।
समूह से अन्य रोग तंत्रिका तंत्र के रोग:
| अवशोषण मिर्गी कल्पा |
| मस्तिष्क फोड़ा |
| ऑस्ट्रेलियाई एन्सेफलाइटिस |
| एंजियोन्यूरोसिस |
| अरकोनोइडाइटिस |
| धमनी धमनीविस्फार |
| धमनीविस्फार धमनीविस्फार |
| आर्टेरियोसिनस फिस्टुलस |
| बैक्टीरियल मैनिंजाइटिस |
| पेशीशोषी पार्श्व काठिन्य |
| मेनियार्स का रोग |
| पार्किंसंस रोग |
| फ्रेडरिक की बीमारी |
| वेनेज़ुएला इक्वाइन एन्सेफलाइटिस |
| कंपन रोग |
| वायरल मैनिंजाइटिस |
| एक माइक्रोवेव विद्युत चुम्बकीय क्षेत्र के संपर्क में |
| तंत्रिका तंत्र पर शोर का प्रभाव |
| पूर्वी इक्वाइन एन्सेफेलोमाइलाइटिस |
| जन्मजात मायोटोनिया |
| माध्यमिक प्युलुलेंट मैनिंजाइटिस |
| रक्तस्रावी स्ट्रोक |
| सामान्यीकृत अज्ञातहेतुक मिर्गी और मिरगी के सिंड्रोम |
| हेपेटोसेरेब्रल डिस्ट्रोफी |
| दाद छाजन |
| हर्पेटिक एन्सेफलाइटिस |
| जलशीर्ष |
| पैरॉक्सिस्मल मायोपलेजिया का हाइपरकेलेमिक रूप |
| पैरॉक्सिस्मल मायोपलेजिया का हाइपोकैलेमिक रूप |
| हाइपोथैलेमिक सिंड्रोम |
| फंगल मैनिंजाइटिस |
| इन्फ्लुएंजा एन्सेफलाइटिस |
| विसंपीडन बीमारी |
| ओसीसीपिटल क्षेत्र में ईईजी पर पैरॉक्सिस्मल गतिविधि के साथ बाल चिकित्सा मिर्गी |
| मस्तिष्क पक्षाघात |
| मधुमेह पोलीन्यूरोपैथी |
| रोसोलिमो-स्टीनर्ट-कुर्समैन डिस्ट्रोफिक मायोटोनिया |
| मध्य लौकिक क्षेत्र में ईईजी पर चोटियों के साथ सौम्य बाल चिकित्सा मिर्गी |
| सौम्य पारिवारिक अज्ञातहेतुक नवजात दौरे |
| मोलेयर सौम्य आवर्तक सीरस मैनिंजाइटिस |
| रीढ़ और रीढ़ की हड्डी की बंद चोटें |
| वेस्टर्न इक्वाइन इंसेफेलाइटिस (एन्सेफलाइटिस) |
| संक्रामक एक्सनथेमा (बोस्टन एक्सेंथेमा) |
| हिस्टीरिकल न्यूरोसिस |
| इस्कीमिक आघात |
| कैलिफोर्निया एन्सेफलाइटिस |
| कैंडिडल मैनिंजाइटिस |
| ऑक्सीजन भुखमरी |
| टिक - जनित इन्सेफेलाइटिस |
| प्रगाढ़ बेहोशी |
| मच्छर वायरल एन्सेफलाइटिस |
| खसरा एन्सेफलाइटिस |
| क्रिप्टोकोकल मेनिनजाइटिस |
| लिम्फोसाइटिक कोरियोमेनिन्जाइटिस |
| स्यूडोमोनास एरुगिनोसा मेनिनजाइटिस (स्यूडोमोनस मेनिनजाइटिस) |
| मस्तिष्कावरण शोथ |
| मेनिंगोकोक्सल मेनिन्जाइटिस |
| मियासथीनिया ग्रेविस |
| माइग्रेन |
| सुषुंना की सूजन |
| मल्टीफोकल न्यूरोपैथी |
| मस्तिष्क के शिरापरक परिसंचरण के विकार |
| स्पाइनल सर्कुलेशन डिसऑर्डर |
| वंशानुगत डिस्टल स्पाइनल एम्योट्रोफी |
| चेहरे की नसो मे दर्द |
| नसों की दुर्बलता |
| अनियंत्रित जुनूनी विकार |
| घोर वहम |
| ऊरु तंत्रिका न्यूरोपैथी |
| टिबियल और पेरोनियल तंत्रिका न्यूरोपैथी |
| चेहरे की तंत्रिका न्यूरोपैथी |
| उलनार तंत्रिका न्यूरोपैथी |
| रेडियल तंत्रिका न्यूरोपैथी |
| माध्यिका तंत्रिका न्यूरोपैथी |
| वर्टेब्रल आर्च और स्पाइनल हर्नियास की विफलता |
| न्यूरोबोरेलीओसिस |
| न्यूरोब्रुसेलोसिस |
| न्यूरोएड्स |
| नॉर्मोकैलेमिक पक्षाघात |
| सामान्य शीतलन |
| जलने की बीमारी |
| एचआईवी संक्रमण में तंत्रिका तंत्र के अवसरवादी रोग |
| खोपड़ी की हड्डियों के ट्यूमर |
| मस्तिष्क गोलार्द्धों के ट्यूमर |
| तीव्र लिम्फोसाइटिक कोरियोमेनिन्जाइटिस |