Suatu metode untuk pengobatan atresia duodenum tinggi. Atresia duodenum
Perawatan. Persiapan sebelum operasi. Semua prinsip perawatan intensif neonatal berlaku untuk persiapan pra operasi anak-anak dengan atresia usus. Namun, perhatian khusus harus diberikan pada: (1) pemanasan selama transportasi, pengumpulan darah untuk analisis dan pemeriksaan rontgen; (2) dekompresi lambung dengan selang nasogastrik (dengan diameter yang sesuai) untuk mencegah aspirasi; (3) mengatur kapal di vena dan mengoreksi kehilangan cairan, serta gangguan elektrolit.
Sangat penting untuk mengidentifikasi dan mengkompensasi dengan benar kehilangan yang terkait dengan sekuestrasi cairan di ruang ketiga (usus). Discharge tetapi probe isi lambung harus diisi ulang dengan pemberian intravena (1: 1) dari larutan Ringer-laktat atau saline. Anak-anak yang pada saat masuk sudah mengalami kerugian besar dan akibatnya dehidrasi harus menerima cairan pada tingkat 1% dari berat badan per jam sampai diuresis yang memadai dan osmolaritas urin tercapai.
Tidak perlu meresepkan antibiotik sebelum operasi, kecuali jika diduga ada sepsis, atau jika ada tanda-tanda pneumonia atau peritonitis yang jelas. Anak-anak dengan peritonitis memerlukan volume cairan tambahan dan antibiotik. Dalam situasi seperti itu, disarankan untuk menggunakan ampisilin 100 mg / kg / hari dan gentamisin 5 mg / kg / hari. Sebagai aturan, golongan darah pasien ditentukan, tetapi transfusi intra-iradiasi biasanya tidak diperlukan.
Perawatan bedah. Anestesi endotrakeal dengan penggunaan ftorotana dan pelemas otot. Fungsi organ vital dipantau menggunakan pemantauan Doppler tekanan darah dan EKG, serta stetoskop prakardiak atau esofagus. Hipotermia dapat dihindari dengan menggunakan lampu pemanas, kasur berpemanas, dan linen operasi khusus. Bahkan jika semua tindakan ini diterapkan, perlu untuk mengukur suhu tubuh menggunakan probe rektal dan teletermometer.
Sayatan melintang kanan atas memberikan akses yang sangat baik ke seluruh saluran pencernaan. Diagnosis duodenum atresia dikonfirmasi setelah pemisahan omentum yang lebih besar, "entri" ke dalam rongga omentum yang lebih rendah dan revisi duodenum ke tempat obstruksi.
Dalam kebanyakan kasus, untuk memfasilitasi pengenaan anastomosis, bagian naik dari usus besar harus ditarik kembali secara medial, dan bagian proksimal dan distal duodenum harus dimobilisasi dengan baik. Saya lebih suka duodenoduodeno-anastomosis baris-ke-sisi (Gbr. 25-9), tetapi dengan diastasis besar antara segmen atresirovannyh menunjukkan duodenojejunostomy, yang dalam 10 tahun terakhir, kami telah mengenakan hanya 4 dari 32 pasien.
Fig. 25-9. Tahapan pembentukan duodenoduodenostomy. (A) Mobilisasi segmen Kocher proksimal dan distal dan perbandingannya.
B, Tutup ban diterapkan sehingga lebar anastomosis adalah 1,5-2,0 cm, setelah itu segmen dibuka.
C, Lengkap anastomosis baris tunggal berdampingan dengan jahitan ulir 5-0.
Setelah membuka segmen proksimal, revisi menyeluruh, baik visual dan dengan probe, diperlukan untuk menghilangkan membran kendur. Sayangnya, ada beberapa kasus pengenaan anastomosis dari distal septum seperti itu, yang membutuhkan operasi ulang. Alternatif untuk berdampingan duodeno-duodenostomi tradisional adalah timah berbentuk berlian anastomosis ini, yang, menurut beberapa ahli bedah, memungkinkan pemberian makan enteral dini dan mengurangi lamanya tinggal pasien di rumah sakit.
Melakukan anastomosis dari probe (untuk makanan) harus dihindari, lebih memilih pemberian makan parenteral jangka pendek melalui vena perifer sampai anastomosis mulai berfungsi, yang biasanya terjadi sekitar 4-7 hari setelah operasi.
Dalam kasus atresia usus kecil, perlu untuk merevisi bagian distal usus untuk mengecualikan beberapa malformasi. Ini paling baik dilakukan dengan menyuntikkan saline fisiologis atau cairan parafin ke dalam lumen usus tepat di bawah atresia dan dengan hati-hati “mengeluarkan” isi ke arah yang jauh. Penting untuk memastikan bahwa usus besar tidak berubah, karena atresia dapat berlipat ganda dan terjadi di seluruh usus kecil dan besar.
Kami cukup puas dengan hasil pengobatan radikal dari kasus-kasus atresia usus, ketika tidak ada gangguan sirkulasi, peritonitis dan meconium ileus. Adapun ide-ide modern tentang pilihan jenis anastomosis usus, 20 tahun terakhir preferensi tidak diragukan diberikan kepada anastomosis primer ujung-ke-ujung, yang akan memberikan hasil yang lebih baik dibandingkan dengan anastomosis yang banyak digunakan sebelumnya dari sisi ke sisi.
Obstruksi fungsional jangka panjang pada zona anastomosis dapat dicegah dengan reseksi (sebelum menerapkan anastomosis) pada bagian usus yang membesar secara tajam (biasanya 15-20 cm) dan menciptakan anastomosis ujung ke ujung dengan potongan miring (bagian distal) atau jenis anastomosis lainnya, melibatkan penurunan ukuran segmen proksimal. Fistula miring ujung-ke-ujung menghalangi perkembangan blind loop syndrome, yang sering terjadi selama anastomosis sisi ke sisi.
Bagian yang diperbesar dari segmen impregnasi proksimal harus selalu direseksi, sedangkan segmen distal harus dipertahankan secara maksimal, karena terminal ileum yang memainkan peran paling penting dalam penyerapan vitamin yang larut dalam lemak dan dalam sirkulasi enterik-hepatik asam empedu. Agar dinding segmen anastomosis agar serasi, potongan miring harus dibuat pada sudut 45 ° relatif terhadap margin antipiretik usus, diikuti dengan memperpanjang sayatan dengan panjang yang diinginkan.
Anastomosis diaplikasikan dengan satu baris jahitan individu terbalik (meniduri) melalui semua lapisan segmen proksimal dan distal dari sutra kardiovaskular 5-0 (Gambar 25-10). Penggunaan jahitan terbalik seperti itu memungkinkan untuk membandingkan permukaan serosa tanpa risiko mempersempit lumen anastomosis.

Fig. 25-10. Prinsip-prinsip dasar pengenaan anastomosis oblik pada atresia usus kecil: (1) reseksi transversal dari segmen proksimal bulbous yang diperluas; (2) potongan miring dari segmen distal; (3) perluasan lebih lanjut dari lumen segmen distal dengan membedah dindingnya sepanjang margin antipiretik; (4) "miring" anastomosis baris tunggal dengan 5-0 jahitan ulir terpisah; (5) penjahitan cacat mesenterium.
Pada atresia bagian usus duodenum ke-12 atau jejunum proksimal, memaksakan anastomosis sulit karena hipertrofi dan dilatasi usus yang signifikan, yang, bagaimanapun, tidak dapat direseksi.
Penyempitan artifisial pada segmen adduktor jejunum atau duodenum dengan bantuan alat khusus atau dengan cara intrusi (membuat lipatan usus) mengurangi diameter lumen pada bagian yang diolah dan berkontribusi pada pemulihan motilitas dan anastomosis yang lebih cepat. Dari metode penyempitan bagian proksimal ini, kami lebih memilih intestinoplikasi, keuntungannya adalah pengawetan permukaan penyerap membran mukosa, yang sangat penting dalam kasus pengembangan sindrom usus pendek setelah operasi (Gbr. 25-11).

Fig. 25-11. A, Atresia khas usus dengan pembesaran signifikan jejunal dan 12 duodenum.
B. Jejunum dan duodenum yang sangat melebar dimobilisasi di sebelah kanan pembuluh mesenterika atas dan dikurangi ukurannya dengan mengerut dengan jahitan sero-otot terus menerus dengan interval 1 cm antara jahitan.
C. Setelah lipatan dibuat, operasi selesai dengan memaksakan anastomosis miring. Disana di mana lipatan terbentuk, lapisan berbentuk U antara segmen proksimal dan distal diterapkan untuk mencegah anastomosis dari kegagalan di lokasi itu.
Atresia dengan sindrom kulit apel akan menciptakan masalah khusus dalam operasi rekonstruktif karena adanya patologi ini, tidak hanya jejunum yang membesar dengan tajam, tetapi juga bagian distal yang sangat menyempit yang sama sekali tidak terkait dengan itu. Dalam kasus tersebut, Anda harus mempersempit segmen proksimal dan mencoba untuk end-to-end anastomosis.
Intervensi alternatif dalam situasi ini adalah penciptaan anastomosis sisi-ke-ujung (seperti kawah) dengan penghilangan wilayah adduktor dalam bentuk stoma. Pendekatan ini memungkinkan dekompresi lengkap jejunum proksimal dengan makanan untuk zona anastomosis melalui kateter. Enterostomi kemudian ditutup.
Dalam kasus-kasus di mana anastomosis primer tidak ditunjukkan atau tidak mungkin untuk memaksakannya, kadang-kadang enterostomi ganda menurut Mikulich cukup efektif. Situasi serupa dapat terjadi pada bayi baru lahir dengan hipotrofi parah, prematur atau atresia, dikombinasikan dengan volvulus dan meconium peritonitis.
Keuntungan dari double enterostomy adalah memungkinkan Anda untuk menurunkan usus dan mencapai pengurangan ukurannya menjadi normal pada saat penutupan stoma. Saat melakukan operasi ini, bagian proksimal dan distal dijahit dengan sutra tipis sepanjang tepi protivolobshechnuyu dengan panjang yang cukup besar sehingga aponeurosis yang lebih dalam dari dinding mereka dibandingkan satu sama lain setidaknya 1-2 cm. Departemen Amerika kemudian mengeluarkan sayatan terpisah. Pembentukan Ostomy dapat diselesaikan dengan "memutar" tepi selaput lendir. Dalam kebanyakan kasus, tidak perlu untuk mengurung usus ke kulit. Segera setelah keseimbangan nitrogen positif tercapai dan berat badan optimal, stoma dapat ditutup.
Ketika atresia usus besar harus reseksi bagian yang paling diperluas dari segmen proksimal dan membuat kolostomi ujung sementara. Anastomosis usus besar biasanya dikenakan pada usia satu tahun atau bahkan lebih awal jika diameter bagian proksimal usus besar dengan cepat menjadi normal. Perbedaan signifikan dalam ukuran bagian adduktor dan abduktor (“tidak bekerja”) dari usus besar cukup tipikal untuk varian cacat ini, tetapi ini biasanya tidak memengaruhi pemulihan (setelah operasi) fungsi usus.
K.W. Ashcraft, T.M. Pemegang
Tergantung pada lokasi patologi, ada beberapa jenis atresia:
- pilorik - terletak tepat setelah perut;
- duodenal atresia - terletak di awal usus kecil;
- jejunal atresia - situs ini terletak di antara bagian atas dan bawah dari usus kecil;
- atresia ileum;
- atresia usus besar - didiagnosis pada rektum dan anus.
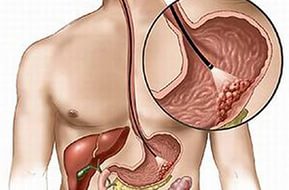
Atresia duodenum
Atresia duodenum terbentuk pada bulan kedua - ketiga kehamilan. Untuk patologi penutupan lumen khas lengkap dari tabung usus. Ketika ini terjadi, ekspansi yang signifikan dari ujung proksimalnya, mampu dalam volumenya untuk mencapai ukuran perut. Pada saat yang sama, loop usus distal memiliki diameter kecil dan disolder satu sama lain.
Tanda-tanda berikut dapat menunjukkan atresia duodenum:
- regurgitasi cairan ketuban;
- setelah menyusui, anak tersebut mengalami muntah dengan kotoran empedu. Ini dijelaskan oleh fakta bahwa infestasi usus terletak di bawah papilla Vater;
- perut saat palpasi tidak sakit dan lunak, menarik secara visual;
- dengan penghapusan duodenum, pembuangan kotoran asli diamati, tetapi kemudian tinja benar-benar berhenti;
- pada hari pertama - dua setelah lahir, bayi tetap tenang - kondisi umum anak normal. Kemudian, ia mengembangkan tanda-tanda toksemia dan kelelahan: lapisan lemak menghilang, fitur wajah dipertajam, kulit menjadi kering;
- pneumonia aspirasi berkembang.
Diagnosis dan perawatan
Untuk mengklarifikasi diagnosis awal digunakan teknik X-ray. Gambar akan terlihat jelas gelembung gas yang terletak di perut dan duodenum. Pada saat yang sama, loop usus tetap bebas. Untuk mendapatkan gambar yang lebih akurat menggunakan metode kontras.
X-ray jelas menunjukkan tidak adanya duodenum
Selain itu, diagnosis banding dengan anomali kongenital lainnya, khususnya pankreas annular. Perawatan patologi melibatkan intervensi bedah segera. Jenisnya tergantung pada lokasi atresia relatif terhadap Vater papilla.
Ketika fusi saluran pencernaan adalah pengenaan duodenojejunostomy, jika obliterasi lebih tinggi, maka gastrojejunostomi dilakukan. Setelah operasi, anak mungkin memiliki tanda-tanda disfungsi duodenum - regurgitasi dan muntah untuk waktu yang cukup lama.
Patologi usus kecil
Atresia usus halus pada bayi baru lahir paling sering didiagnosis di ileum bawah. Lebih jarang ditemukan di saluran GI atas. Dalam beberapa kasus, alasan terhalangnya tabung usus adalah adanya septum membran.
Dengan atresia usus kecil, gambaran klinis yang agak khas terbentuk pada bayi baru lahir:
- anak mengalami muntah yang tak terkendali dengan kotoran darah empedu, kemudian ada kotoran kotoran;
- tidak ada debit mekonium yang diamati;
- setelah makan, peristaltik usus meningkat secara signifikan, terlihat jelas melalui dinding perut;
- distensi abdomen terjadi pada latar belakang penurunan urin yang diekskresikan, hingga penghentian total pengeluarannya;
- muntah menyebabkan toksisitas dan penurunan berat badan yang cepat, meskipun nafsu makannya bagus.
Gejala atresia usus halus muncul di hari pertama kehidupan bayi
Depresi tajam pada dinding perut mengindikasikan pecahnya usus. Kondisi bayi baru lahir memburuk secara dramatis, kulit memperoleh warna abu-abu hijau yang khas.
Metode utama untuk mendiagnosis patologi adalah pemeriksaan X-ray. Jika, selain gelembung gas karakteristik, beberapa gelembung lagi dengan level berbeda, maka lokasi atresia adalah saluran GI atas.
Banyak gelembung udara dengan tingkat cairan menjadi tanda atresia terlokalisasi di ileum bawah atau awal dari usus besar. Selama radiologi, penggunaan bubur barium dengan metode oral sangat dilarang.
Penyakit ini memiliki prognosis yang buruk, tetapi membaik pada bayi jangka penuh dengan operasi dini dan sejumlah kecil atresia. Intervensi bedah direkomendasikan segera setelah deteksi patologi.
Atresia rektum
Atresia rektum adalah patologi bawaan yang ditandai dengan keterbelakangan anus. Anomali yang paling umum didiagnosis pada anak laki-laki. Penyakit ini membutuhkan penyesuaian bedah darurat yang dilakukan selama hari-hari pertama setelah kelahiran.
Patologi terbentuk pada periode antenatal awal (dari 12 hingga 29 minggu kehamilan) dan disebabkan oleh gangguan perkembangan janin. Kondisi ini ditandai dengan tidak adanya lubang di proctodeum (lubang di ujung posterior tubuh embrio, yang kemudian menjadi anus), dan juga bukan oleh pemisahan kloaka.
Klasifikasi
Atresia rektum biasanya dibagi:
Klasifikasi patologi kedua membagi atresia rektum menjadi total (pertumbuhan berlebih dari lumen tabung usus, terjadi fistula), yang terjadi hanya pada 10% dari semua kasus yang didiagnosis, dan format fistula, yang menerima 90% sisanya.
Fistula atresia rektum adalah dari jenis berikut:
- saluran patologis ditampilkan di organ-organ sistem kemih;
- fistula dalam sistem reproduksi;
- langsung ke selangkangan.
Simtomatologi
Tanda-tanda klinis pertama patologi terbentuk 12 jam setelah kelahiran anak - ia menjadi gelisah, tidak bisa tidur nyenyak, menolak untuk mengambil payudara dan terus-menerus meremas. Pada akhir hari pertama kehidupan, gejala obstruksi usus muncul: tidak adanya mekonium; anak mulai menelan - ada kembung yang kuat.
Muntah yang terbuka, di mana ada empedu dan tinja, ada tanda-tanda keracunan dan dehidrasi. Jika bayi tidak menerima perawatan medis yang memenuhi syarat dalam waktu dekat, ia akan mati karena perforasi usus dan peritonitis berikutnya.
Dengan atresia rektum yang rendah dan bukan anus, anak memiliki reses kecil berbentuk corong. Terkadang sama sekali tidak ada.
Dalam beberapa kasus, anomali dimanifestasikan sebagai pertumbuhan berlebih dari usus dan kemudian lubang anal diblokir oleh film di mana akumulasi mekonium terlihat jelas. Tanda dari bentuk patologi ini adalah tonjolan anus selama ketegangan, yang disebut sindrom "push". Dengan atresia predatorny tinggi, tidak ada.
Setelah lahir, semua anak, tanpa kecuali, diuji untuk kelainan bawaan. Area anal harus melalui inspeksi wajib. Dalam kasus patologi, bukannya anus, anak akan mengalami sedikit depresi.
Penting bagi dokter untuk menentukan tingkat keparahan patologi. Jika bayi tidak hanya memiliki anus, dan ususnya berkembang sepenuhnya, maka saat menangis, anak tersebut memiliki tonjolan di area anus.
Fistula yang memasuki sistem kemih didiagnosis pada sebagian besar kasus pada bayi laki-laki. Pada anak perempuan, jenis atresia ini jauh lebih jarang terjadi. Kehadiran partikel meconium dalam urin menjadi tanda patologi, dan ketika mengejan, gas keluar dari uretra.
Tanda fistula usus besar, yang memiliki akses ke vagina, adalah pelepasan tinja asli melalui celah genital. Obstruksi usus akut dalam format ini atresia tidak berkembang, tetapi keluaran tinja dengan cara yang sama mengarah pada pembentukan vulvitis dan berbagai radang sistem kemih.
Pilihan lain untuk membuka fistula adalah area selangkangan. Paling sering, kanal abnormal terbentuk di dekat anus, skrotum, atau di pangkal penis. Tindakan normal buang air besar juga tidak mungkin, sehingga bayi dalam beberapa jam ke depan akan memiliki gejala obstruksi usus.
Diagnosis dan perawatan
Untuk mendiagnosis atresia, seorang bayi diberikan pemeriksaan x-ray. Dalam beberapa kasus, palpasi rektum, di mana dokter menemui hambatan, sudah cukup.
Pengobatan atresia dubur dimungkinkan secara eksklusif melalui operasi. Plasty perineum dilakukan untuk bayi dengan atresia sub-lateral (rendah) dari rektum. Dengan bentuk patologi sedang dan tinggi, kolostomi ujung terbentuk selama operasi (output dari bagian kolon atau kolon sigmoid ke sisi kiri perut) dengan koreksi berikutnya.
Dioperasikan untuk bayi atresia usus dengan kolostomi
Setelah perawatan bedah atresia menengah dan tinggi, inkontinensia fekal sering berkembang pada anak-anak. Prognosis dengan tidak adanya terapi yang memadai tidak menguntungkan: kematian seorang anak terjadi pada hari kelima - keenam setelah lahir. Tetapi juga operasi yang dilakukan tepat waktu bukan jaminan pemulihan total. Usus mulai berfungsi sepenuhnya hanya pada 30% bayi yang dioperasi.
Atresia dari usus besar
Atresia usus besar ditandai oleh penyumbatan lengkap pada bagian usus ini. Patologi sangat jarang dan hanya 2% dari semua kasus atresia usus yang didiagnosis. Penyebab pembentukan anomali dianggap nekrosis intrauterin dari sebagian besar usus besar sebagai akibat dari kondisi patologis, khususnya, turn-up.
Tanda-tanda atresia usus besar terbentuk pada bayi pada hari kedua - ketiga. Muntah yang tak terkalahkan ini, mengandung kotoran meconium, kembung. Pada inspeksi visual, Anda dapat melihat loop usus membentang yang menonjol melalui dinding perut.
Diagnosis meliputi rontgen wajib. Gambar dengan jelas menunjukkan banyak gelembung gas dengan tingkat cairan horizontal. Loop usus diregangkan, dan segmen usus yang tidak berfungsi tampak seperti tali tipis.
Situs atrezirovanny dapat didiagnosis pada salah satu situs usus besar
Perawatan patologi adalah pembedahan dan terdiri dari menghilangkan bagian atresirovanny usus dengan pengenaan anastomus kolon. Dalam kasus pecahnya usus dan perkembangan peritonitis, pemasangan kolostomi proksimal dimungkinkan.
Atresia usus adalah salah satu anomali paling kompleks dari pembentukan saluran usus. Setelah patologi didiagnosis, bayi membutuhkan intervensi bedah darurat. Kalau tidak, penyakit ini memiliki prognosis yang sangat buruk.
Obstruksi duodenum pada anak-anak
Frekuensi obstruksi kongenital duodenum berikut dilaporkan - 1 kasus per 6000 bayi baru lahir.
Embriogenesis. Atresias dan stenosis duodenum dianggap sebagai konsekuensi dari kurangnya rekanalisasi lumennya. Pada bulan kedua perkembangan embrio, pertumbuhan epitel yang berlebihan dicatat, yang melenyapkan lumen usus. Proses rekanalisasi, atau pemulihan lumen usus, terjadi dalam 7-10 minggu. Pelanggaran proses ini disertai dengan obstruksi lumen usus dalam bentuk atresia atau stenosis.
Klasifikasi obstruksi duodenum pada anak-anak
Penyebab eksternal obstruksi duodenum: pankreas annular, malrotasi usus, pembuluh darah menyimpang.
Penyebab internal obstruksi duodenum atau atresia, stenosis dan membran:
Obstruksi intraluminal tipe 1 karena membran dengan struktur normal dinding otot;
Tipe 2 ditandai dengan adanya tali pusat pendek antara segmen buta duodenum;
Tipe 3 dibedakan oleh pemisahan duodenum sepenuhnya.
Gejala obstruksi duodenum pada anak-anak
Gejala utamanya adalah muntah dini dengan campuran empedu beberapa jam setelah kelahiran.
Tidak adanya meconium di hari pertama setelah kelahiran.
Kuningnya kulit dapat diamati pada 40% bayi baru lahir, dan hal ini dijelaskan oleh kenaikan kadar bilirubin tidak langsung sehubungan dengan sekresi mukosa usus enzim beta-glukuronidase. Enzim melepaskan bilirubin yang terikat dan meningkatkan resirkulasi intrahepatiknya.
Kurangnya berat badan karena kehilangan cairan.
Distensi perut di perut bagian bawah dan depresi perut.
Diagnosis obstruksi duodenum pada anak-anak
Ultrasonografi antenatal janin mengungkapkan gejala "kandung kemih ganda" atau dua tingkat cairan, salah satunya terletak di perut, yang lain di duodenum. Sebagian besar kasus atresia duodenum ditentukan pada bulan ke 7-8 kehidupan intrauterin.
Rekonstruksi pada obstruksi duodenum adalah akibat gangguan reabsorpsi cairan ketuban.
Diagnosis pascanatal didasarkan pada data berikut:
Volume isi lambung lebih dari 5 ml, diperoleh dengan merasakan lambung, menunjukkan obstruksi duodenum;
Sebuah survei radiografi dari rongga perut dalam posisi vertikal memungkinkan Anda untuk menentukan 2 kantong gas, satu di perut yang membesar, yang kedua di duodenum;
Tidak adanya gas mengisi usus kecil dan besar - "perut bisu".
Pengobatan obstruksi duodenum pada anak-anak
Persiapan pra operasi termasuk koreksi gangguan elektrolit air dalam periode waktu, dengan keyakinan penuh bahwa obstruksi duodenum tidak disebabkan oleh malrotasi usus.
Perawatan bedah melibatkan baik rekonstruksi langsung lumen usus, atau bypass duodenoduodenostomy, yang dapat dilakukan dengan metode tradisional atau laparoskopi.
Obstruksi pasca operasi duodenum pada anak-anak
Komplikasi yang paling sering adalah restorasi yang terlambat dari fungsi motorik saluran pencernaan bagian atas, yang membutuhkan nutrisi parenteral yang berkepanjangan, peningkatan lama rawat inap.
Kegagalan anastomosis inter-intestinal dan peritonitis.
Hasil pengobatan obstruksi duodenum pada anak-anak
Kemajuan dalam operasi bayi baru lahir dapat mencapai 90% kelangsungan hidup anak-anak dengan obstruksi duodenum. Hasil yang tidak menguntungkan diamati pada bayi baru lahir dengan malformasi bersamaan dan gangguan kromosom.
Berguna:
Artikel terkait:
Tambahkan komentar Batalkan balasan
Artikel terkait:
Situs Medis Surgeryzone
Informasi bukan merupakan indikasi untuk perawatan. Untuk semua pertanyaan, adalah wajib untuk berkonsultasi dengan dokter.
Artikel terkait:
Obat darurat
Atresia duodenum adalah kelainan perkembangan yang terjadi pada bulan kedua atau ketiga kehidupan intrauterin. Ini ditandai dengan penutupan internal lengkap dari lumen duodenum, ujung proksimalnya membesar dengan tajam dan kadang-kadang mencapai ukuran lambung, dan loop usus yang terletak di distal runtuh, dengan diameter tidak lebih dari 0,5 cm.
Gejala dan klinik atresia duodenum. Dari jam-jam pertama kehidupan ada cairan ketuban memuntahkan. Setelah menyusui pertama, regurgitasi berubah menjadi muntah, yang sering diulang. Karena dalam kebanyakan kasus tingkat atresia berada di bawah puting Vater, muntah diwarnai dengan empedu. Perut ditarik, lunak dan tidak sakit. Peristaltik usus tidak disadap. Kebanyakan bayi baru lahir dengan atresia duodenum memiliki tinja, tetapi tidak ada tinja setelah pelepasan meconium tunggal atau ganda. Kondisi umum anak dalam 1-2 hari pertama tidak rusak. Kemudian, akibat kelaparan dan kehilangan garam dan cairan, toksikosis dan kelelahan berkembang dengan muntah: fitur wajah menjadi lebih tajam, kulit kering muncul, lapisan lemak menghilang. Sering ikut fenomena pneumonia aspirasi. Tanpa perawatan, anak tersebut meninggal dalam 1-1,5 minggu karena kelelahan dan radang paru-paru yang progresif.
Diagnosis atresia duodenum. Diagnosis diklarifikasi dengan pemeriksaan rontgen. Pada tinjauan radiografi dalam proyeksi langsung dengan tubuh pasien dalam posisi vertikal, ada dua tingkat gelembung gas cair di atasnya, masing-masing terletak di perut yang membesar dan duodenum. Tidak ada gas di loop usus. Dalam kasus yang meragukan, iodolipol diberikan secara oral dalam jumlah 2-3 ml untuk kontras dengan saluran pencernaan. Diagnosis banding dilakukan dengan penyakit bawaan lainnya yang menyebabkan obstruksi duodenum: pankreas annular, pembuluh darah menyimpang, tali embrionik dengan penekukan usus yang tidak lengkap. Diagnosis yang akurat seringkali hanya mungkin selama operasi.
Pengobatan atresia duodenum. Pembedahan sesuai dengan indikasi vital. Pada atresia di bawah dot Vater, duodenojejunostomy dikenakan, tetapi jika obstruksi terlokalisasi di atas - gastrojejunostomy. Operasi ini didahului oleh persiapan yang tepat, durasi dan jumlah yang tergantung pada kondisi pasien. Pemberian darah, plasma, larutan glukosa intravena, Ringer, injeksi vikasol, terapi oksigen ditunjukkan.
Setelah operasi, nutrisi parenteral dilakukan. Memberi makan melalui mulut dimulai dari hari ke-3 setelah operasi. Awalnya, larutan glukosa 5% diresepkan dalam 5 ml dalam 2 jam, kemudian jumlah yang sama dari ASI. Secara bertahap meningkatkan dosis susu, masing-masing, mengurangi jumlah cairan yang disuntikkan ke dalam vena. Pada hari ke-8 hingga ke-9, anak tersebut ditransfer sepenuhnya ke makanan oral.
Seringkali setelah operasi, disfungsi duodenum dalam bentuk regurgitasi dan muntah yang berulang secara berkala diamati pada pasien dengan waktu yang lama. Tetapkan agen neuroplegik (aminazin, pipolfen) dalam siklus 7-8 hari untuk 1 mg zat per 1 kg berat per hari.
Handbook of Clinical Surgery, diedit oleh V.A. Sakharov
Menu utama
POLL
Nota bene!
Materi situs disajikan untuk memperoleh pengetahuan tentang pengobatan darurat, operasi, traumatologi dan perawatan darurat.
Untuk kondisi medis, hubungi fasilitas medis dan berkonsultasilah dengan dokter.
Atresia duodenum pada bayi baru lahir
Atresia duodenum adalah salah satu cacat yang paling sering, varian anatominya ditentukan oleh struktur dinding usus, lokalisasi atresia dan jumlah situs yang mengalami tekanan.
Menurut tingkat penurunan perkembangan lapisan dinding usus, atresia dapat dalam bentuk berikut: kedua segmen secara membabi buta dan tidak saling berhubungan (atresia segmen tabung usus); ada aplasia dari lapisan dalam tabung usus, dan yang luar diubah menjadi tali yang menghubungkan segmen ini, atau tanah genting.
Situs atrezirovanny lebih sering terlokalisasi di bawah puting besar duodenum, di bagian menaik dan terminal duodenum dan sangat jarang di departemen supragapiler.
Atresia duodenum dapat multipel, dikombinasikan dengan membran atau stenosis.
Bergantung pada kemungkinan memobilisasi segmen operasi, atresia duodenum dibagi menjadi dua kelompok: duodenoduodeno-anastomoses - dalam kasus di mana segmen dapat dihubungkan, dan duodenojejunostat-anomas - ketika mengelak diperlukan anastomosis.
Duodenojejunostomy pada bayi baru lahir
Indikasi: atresia duodenum tunggal tanpa gangguan pada dinding usus atau dengan diastasis, yang memungkinkan untuk menghubungkan segmen tanpa ketegangan dan gangguan sirkulasi.
Posisi - berbaring telentang, dengan probe konstan di perut.
Akses - laparotomi sisi kanan, transrektal atau paramedian.
Dalam operasi untuk obstruksi usus bawaan pada bayi baru lahir, pendekatan lain dapat digunakan. Namun, mengingat seringnya kombinasi malformasi berbagai bagian saluran gastrointestinal, yang membutuhkan revisi wajib dari seluruh usus, sulit dilakukan dari sayatan subhepatik, adrectal dan lainnya, kami lebih memilih laparotomi transrektal sisi kanan dengan intervensi untuk obstruksi usus pada bayi baru lahir.
Pada laparotomi transrektal sisi kanan, sayatan kulit dan lapisan subkutan dibuat di sebelah kanan sepanjang garis parasagital dari epigastrium ke pusar. Potong selebaran luar dari aponeurosis otot rektus, stratifikasi serat otot rektus, lintasi jaringan tendon, selebaran posterior aponeurosis dan peritoneum terbuka di antara kedua klem. Ambil penyemaian dari rongga perut.
Setelah membuka rongga perut, menilai hubungan topografi umum dan keadaan loop usus kecil, mereka dipindahkan ke setengah kiri rongga perut, mengungkapkan usus transversal. Dengan hati-hati mengangkat sudut atas luka dengan kait merenda, dengan lembut menarik kembali tepi hati dengan spatula, memperlihatkan perut dan zona pilo-genesis. Setelah itu, keadaan perut, tingkat perluasan departemen pilorik dan bagian awal duodenum, kondisi kantong empedu (kolaps, terisi, tegang) dan, akhirnya, posisi dan fiksasi bagian kanan kolon dicatat.
Untuk revisi lengkap duodenum, bagian kanan kolon dipindahkan secara medial, setelah itu dimungkinkan untuk melacak bagian desodenum duodenum yang diperluas melalui peritoneum. Kemudian dengan hati-hati lepaskan seluruh boggle dari flexura duo-denojejunalis ke sudut pleocecal. Dalam proses ekstraksi menghasilkan revisi usus kecil, untuk obstruksi duodenum sering dikombinasikan dengan malformasi usus kecil. Setelah penculikan usus kecil, kondisi dibuat untuk pemeriksaan visual dan palpasi pada bagian awalnya, formasi peritoneum, lipatan ural duodenum, bagian terminal duodenum, serta bagian horizontal bawahnya, yang mentransmisikan dengan baik melalui peritoneum ke segmen turun suprapapillary.
Dalam kasus di mana bagian retroperitoneal dari duodenum dipengaruhi, lokalisasi defek ditegakkan dengan menugaskan seluruh usus halus ke kiri.
Materi disiapkan dan diposting oleh pengunjung situs. Tidak ada bahan yang dapat diterapkan dalam praktek tanpa berkonsultasi dengan dokter yang hadir.
Bahan untuk penempatan diterima ke alamat surat yang ditentukan. Administrasi situs berhak untuk mengubah artikel yang dikirim dan diposting, termasuk penghapusan lengkap dari proyek.
/ Bahan tambahan. Obstruksi usus bawaan
Obstruksi usus bawaan.
Obstruksi intestinal akut (OKN) dipahami sebagai gangguan yang dihasilkan dari promosi isi usus, berbeda sifatnya, dengan gambaran klinis yang khas, perubahan struktural dan fungsional pada sejumlah organ dan sistem.
OKN adalah 3-5% dari semua penyakit mendesak rongga perut. Meskipun frekuensi yang relatif rendah di antara penyakit lain, masalah pengobatan obstruksi usus tetap relevan, yang tercermin pada tingginya mortalitas pasca operasi, mencapai 14-25%.
Berbagai bentuk obstruksi usus yang diamati pada orang dewasa dapat terjadi pada masa kanak-kanak. Frekuensi jenis obstruksi tertentu pada anak-anak, menurut N. N. Surur (1952), adalah sebagai berikut:
1. Obstruksi bawaan 10,4%
2. Obstruksi mekanis 80,3%
A) invaginasi 40,8%
B) perolehan 20.1%
C) pencekikan 13,4%
3. Obstruksi dinamis 9,3%
Obstruksi kongenital (VKN) dapat terjadi di berbagai bagian usus dan tergantung pada sejumlah gangguan dalam perkembangan periode prenatal.
Penyebabnya mungkin berbagai malformasi. Secara konvensional digabungkan menjadi beberapa kelompok:
Malformasi tabung usus (atresia, stenosis);
Malformasi menyebabkan kompresi tabung usus dari luar (annular PZHZH, pembuluh menyimpang, enterokistoma);
Malformasi dinding usus (agangliosis - Penyakit Hirshsprung, displasia neuron, hipogangliosis);
Cacat menyebabkan penyumbatan lumen usus oleh mekonium kental (meconium ileus dengan cystic fibrosis);
Gangguan rotasi dan fiksasi mesenterium (sindrom Ledd, dan torsi tengah-terisolasi).
Etiologi malformasi usus adalah multifaktorial. Baik kasus sporadis dan bentuk sindrom herediter mungkin terjadi.
Tabung pencernaan dalam proses perkembangan melewati tahap "padat", ketika epitel berkembang biak sepenuhnya menutupi lumen usus. Proses vakuolisasi yang terjadi setelah ini berakhir dengan pemulihan lumen dari tabung usus, tetapi dalam kondisi tertentu fase terakhir terganggu dan lumen usus tetap tertutup.
Jika proses rekanalisasi terganggu di daerah kecil, maka lumen usus ditutup oleh selaput tipis (atresia berselaput). Dalam kasus di mana proses rekanalisasi telah dimulai, lubang dengan berbagai ukuran terbentuk di membran (stenosis membran). Saat menutup lumen di atas area yang luas, atresia bersifat seperti tali pusat.
Penyebab bentuk ini mungkin karena kurang berkembangnya cabang yang sesuai dari pembuluh mesenterika. Atresia dapat berupa banyak (bentuk "sosis").
Bersamaan dengan proses yang terjadi di dalam tabung usus, dan pertumbuhan panjangnya yang cepat, prenatal, rotasi normal midgut terjadi (dari duodenal ke tengah kolon transversal). Proses rotasi meliputi tiga periode.
Periode pertama adalah dari 5 hingga 10 minggu. Pada saat ini, tabung tumbuh lebih cepat dari rongga perut, yang disebut hernia embrionik fisiologis terbentuk. Bagian dari tabung usus berputar di sekitar arteri mesenterika superior seperti di sekitar sumbu ke arah berlawanan 90 dan 180 derajat. Jika tabung usus terganggu, rongga perut kembali ke konglomerat umum, menghasilkan mesenterium umum, yang merupakan faktor predisposisi untuk terjadinya torsi yang terisolasi.
Periode kedua berlangsung dari 10 hingga 12 minggu embriogenesis dan terdiri dari kembalinya usus tengah ke rongga perut yang cukup dewasa. Usus terus berputar 90 derajat lagi. Dalam kasus pelanggaran terhadap perjalanan normal periode ini - "midgut" tetap pada satu titik di tempat keluarnya arteri mesenterika superior. Dengan fiksasi seperti itu, ada kondisi untuk pengembangan inversi di sekitar akar mesenterium atau strangulasi akut CN.
Perkembangan prenatal Snedeli. Dengan munculnya fungsi menelan pada janin dengan atresia, gejala VKN kronis terbentuk.
Cairan ketuban yang tertelan terakumulasi di atas tempat atresia, menyebabkan ekspansi organ berlubang, dan hanya massa berwarna abu-abu, yang terdiri dari epitel yang dideklamasi dan sekresi tabung usus, turun ke rektum.
VKN diklasifikasikan sebagai berikut:
Tinggi dan rendah (tingkat pembagian - duodenum);
Lengkap dan parsial (atresia, stenosis);
Obstruktif dan pencekikan.
Semiotika dan diagnosis VKN.
Dua gejala utama VKN adalah tidak adanya tinja dan muntah dengan kotoran patologis.
Gejala klinis CN tinggi adalah muntah kongestif dengan campuran empedu dan tanaman hijau segera setelah lahir.
Dengan CL rendah, perut besar saat lahir memberi perhatian.
Pencekikan KN bermanifestasi oleh serangan kecemasan dan tangisan bayi yang tiba-tiba. Obstruksi jenis ini muncul secara akut pada 2-5 hari setelah kelahiran.
Muntah adalah salah satu gejala yang paling sering terjadi pada bayi baru lahir.
Dalam kasus regurgitasi fungsional muntah dan muntah, mereka tidak konstan, volume massa emetik kurang dari volume makan, dan ada dinamika positif dengan pengobatan konservatif.
Toksikosis infeksiosa dari berbagai etiologi dimanifestasikan oleh gejala CN paretik dan muntah, pertama dengan susu murni, kemudian dengan campuran empedu, kemudian dengan perkembangan penyakit - dengan muntah isi usus.
Dalam kasus muntah mekanis, muntah dengan pengotor patologis adalah gejala progresif permanen.
Untuk obstruktif CN ditandai dengan muntah, jarang, volume besar, dengan pengotor patologis.
Muntah refleks - sering terjadi, dalam porsi kecil, terjadi. Sebagai aturan. Ketika dicekik CN.
Dengan sifat konten stagnan pada bayi baru lahir dinilai pada tingkat obstruksi.
Untuk CN tinggi di atas papilla Fater, muntah-muntah isi perut yang banyak tanpa pengotor adalah karakteristik.
Pada duodenal atresia, di bawah papilla Vater, ada muntah dengan sayuran hijau (stagnasi jangka panjang).
Pada stenosis duodenum, volume dan derajat stagnasi (empedu atau hijau) tergantung pada derajat stenosis.
Untuk kemunculan midgut akut pada tingkat duodenum dengan pergantian yang tidak lengkap, karakteristik empedu adalah muntah.
Muntah massa usus terjadi dengan obstruksi usus rendah.
Evaluasi isi rektum.
Untuk semua jenis atresia usus di bawah Vater papilla, sumbat lendir berwarna abu-abu terkandung dalam rektum, setelah keluarnya feses tidak lagi dapat diperoleh. Jika obstruksi lebih tinggi dari Fater papilla, maka di rektum bukan meconium ada lendir, berwarna hijau.
Darah merah dengan lendir adalah karakteristik non-kolangisme, sedangkan enterokolitis nekrotikan pada bayi baru lahir dari rektum menghasilkan feses berbusa cair dengan pengotor patologis dan darah.
Pada pemeriksaan, perut dinilai untuk ukurannya, tingkat pembengkakan atau depresi, adanya lesi volume, aksesibilitas untuk palpasi, nyeri lokal atau difus, derajat ketegangan otot dan iritasi peritoneum. Kehadiran peristaltik usus yang terlihat dan terdengar, sifat perubahan pada dinding perut.
Pada anak-anak dengan KN tinggi, perutnya cekung, bengkak rendah.
Dalam kasus bentuk atresia usus yang tidak rumit dan jenis obstruksi obstruktif lainnya, perut terasa lunak dan tidak nyeri selama palpasi, sedangkan dengan pencekikan, nyeri dan tegang.
Gejala penting dari CN mekanik adalah peningkatan peristaltik usus yang terlihat dan terdengar. Pelemahan gerak peristaltik merupakan karakteristik obstruksi dinamis.
Metode survei tambahan.
Pentingnya USG janin dalam diagnosis prenatal organ perut bawaan.
Pemeriksaan klinis harus mencakup pemeriksaan anak di semua organ dan sistem dengan pemeriksaan terperinci perut, penginderaan lambung dengan penilaian kuantitas dan kualitas isi lambung, pemeriksaan isi rektum.
FEGDS pada bayi baru lahir juga berfungsi sebagai metode informatif untuk mendiagnosis patologi kerongkongan, lambung dan usus dua belas jari.
Dalam kasus CN, pemeriksaan X-ray diperlukan. Ketika VKN melakukan survei x-rays dari rongga perut dalam 2 proyeksi di posisi vertikal anak.
Dua tingkat cairan di lantai atas rongga perut dengan penggelapan bagian bawah menunjukkan CN penuh yang tinggi, beberapa tingkat cairan di lantai atas rongga perut menunjukkan obstruksi yang rendah.
Dalam kasus diagnostik yang sulit, laparoskopi diagnostik digunakan.
Atresia duodenum.
Atresia duodenum terlokalisasi lebih sering di bagian distalnya, stenosis - di proksimal.
Jenis atresia yang paling umum adalah membran. Membran dapat ditempatkan di atas dan di bawah papilla Fater. Sekitar 21% pasien memiliki pankreas annular, yang dalam setengah kasus merupakan penyebab obstruksi duodenum.
Pada sekitar dua pertiga pasien, atresia duodenum dikombinasikan dengan malformasi lain: pada sepertiga, sindrom Down, pada 20% kasus, dengan kelainan jantung bawaan.
Gambaran klinis atresia duodenum dimanifestasikan oleh gejala CN total tinggi. Sejak lahir, muntah dengan kandungan stagnan, retraksi perut, tidak ada tinja.
Jika atresia lebih tinggi dari papilla Fater - setelah lahir, muntah berlebihan dari isi lambung tanpa kotoran, jika dilihat melalui dubur - adalah mungkin untuk mendapatkan sumbat lendir berwarna hijau.
Untuk mengkonfirmasi diagnosis, tinjauan radiografi organ-organ perut dalam 2 proyeksi dilakukan. Pada saat yang sama mengungkapkan dua tingkat cairan (di perut dan duodenum) dengan bagian gelap dari rongga perut.
Operasi darurat ditunjukkan setelah persiapan pra operasi. Dalam kasus atresia membran, duodenotomi dan eksisi membran dilakukan.
Dalam kasus pankreas annular - anastomosis duodenoduodena.
Stenosis duodenum.
Stenosis duodenum mencakup sekitar 50% dari semua stenosis usus; itu muncul seperti halnya atresia, hanya hambatannya tidak solid, tetapi berlubang. Penyempitan ini sering terlokalisasi di dekat papilla duodenum mayor.
Klinik tergantung pada tingkat stenosis, dimanifestasikan oleh gejala CN tinggi. Gejala utama penyakit ini adalah muntah dengan campuran empedu, yang meningkat setelah makan. Pada pemeriksaan perut - pembengkakan di regio epigastrium dan depresi di regio rendah. Kursi adalah mekonial, sedikit.
Diagnosis dikonfirmasi secara radiologis: dalam gambar rongga perut, ada dua tingkat cairan di lantai atas rongga dan gas usus berkurang secara tajam mengisi perut bagian bawah.
Pengobatan operatif stenosis duodenum - duodenotomi dengan eksisi membran.
Pembalikan midgut.
Timbulnya penyakit ini akut, biasanya selama 3-5 hari kehidupan anak.
Muntah - regurgitasi pertama, kemudian muntah dengan campuran empedu dan hijau.
Kotoran dapat dicampur dengan darah, lendir.
Perut - cekung, mungkin terdengar peningkatan peristaltik.
Kondisi umum - seorang anak mungkin menderita kecemasan, kondisi serius, eksikoz, toksikosis, syok.
Diagnosis - Data pemeriksaan rontgen: duodenostasis, pengisian gas yang buruk pada loop usus, akumulasi gas di lambung.
Pengobatan-operatif: penghilangan gembung darurat.
Permulaan penyakit ini subakut, dengan 4-5 hari hidup.
Muntah sering terjadi dengan pencampuran empedu.
Kursi pada awalnya hanya sedikit, kemudian absen.
Perut bengkak di daerah epigastrium. Kondisi umum bayi ditandai kecemasan, exsicosis progresif. Toksikosis.
Dalam diagnosis pemeriksaan sinar-X yang penting: tanda-tanda duodenostasis, pembesaran duodenum.
Perawatan adalah operasi menurut Ledd (bloat bloat, pemisahan adhesi).
Atresia dari usus kecil.
Penyakit ini biasanya dimulai pada hari ke 2. Di klinik, gejala utamanya adalah muntah yang banyak dengan campuran empedu dan tanaman hijau. Kursi itu hilang.
Perutnya membengkak secara merata, ada peningkatan motilitas loop (gejala Vaal), palpasi abdomen terasa nyeri. Kondisi umum anak cukup tenang, peningkatan exsicosis dan toksemia, lesu.
Peran utama dalam diagnosis dimainkan oleh pemeriksaan x-ray, dengan peningkatan pengisian gas pada loop usus kecil, kehadiran mangkuk Kloyber (bagian bawah rongga perut menjadi gelap).
Pengobatan - memaksakan enteroenterostomi.
Penyakit ini biasanya dimulai pada hari ke-2 kehidupan.
Pada saat yang sama ada regurgitasi, muntah pertama dengan empedu, kemudian dengan hijau. Kursi itu hilang. Dari sisi perut, pembengkakan ditentukan, loop usus kecil yang diisi dengan meconium teraba. Bayi mengerang, memiliki kaki, gelisah. Tanda-tanda toksikosis dan exsikosis.
Pada radiografi survei, di sebagian besar bagian perut, mangkuk Kloyber ditentukan. Pengobatan - operasional, memaksakan anastomosis berbentuk T, terapi enzim.
AV Belkov Faculty Surgery Phoenix 2007, hlm. 59
Yu.F.Isakov Penyakit bedah pada anak-anak usia Moskow 2006 hal 302
T.V. Kapten Propaedeutics of Children's Diseases Moskow 2006
G.A. Bairov Emergency Children Surgery Medicine 1983 halaman 128
S.A. Bedah Anak Ternovsky, Moscow, hal.325
Untuk melanjutkan unduhan Anda perlu mengumpulkan gambar.
Halaman 11 dari 107
Belum ada data akurat tentang jumlah kasus atresia duodenum. Angka awal 1: 50 ribu kelahiran, tetapi kemungkinan besar, terlalu rendah. Perkiraan 1: 20 ribu genera juga rendah (Amerson, Ihle, 1954) dan rasio 1: 10 ribu genera tampaknya paling mungkin (Rickham, 1970). Lebih dari separuh kasus berhubungan dengan anak-anak yang belum dewasa dengan banyak cacat dan gangguan lain yang terjadi bersamaan, khususnya dengan Mongolisme (hingga 50%), rotasi tidak teratur, cacat jantung, atresia esofagus, formasi abnormal anorektal dan kerangka. Pekerjaan luar biasa dikhususkan untuk atresia duodenum dalam Salonen (1978).
Baik Lynn (1972) dan Rickham (1970) dengan suara bulat menunjukkan bahwa Calder (1733) memberikan deskripsi pertama tentang penyakit ini; Ini, tentu saja, adalah diagnosis selektif mengenai anak lelaki 7 hari. Upaya untuk mengobatinya diikuti hanya kemudian, pada akhir abad ke-19, dan karena hanya gastrostomi atau duodenostomi yang dilakukan, tidak mengherankan bahwa tingkat kematian mencapai 100% penuh. Mungkin hanya Ernst (1916) yang berhasil memaksakan duodenojejunostomy dari seorang gadis yang baru lahir. Kembali pada tahun 1951, Benson dan Soigu mencatat hanya 57 kasus yang selamat - data ini selama 36 tahun. Selama dua tahun 1950-1962. hanya 39% dari pasien yang dioperasi selamat dari operasi, yaitu 18 anak-anak. Dalam beberapa tahun terakhir, kematian telah menurun menjadi 36% (Girvan, Stephens, 1974), 30% (Stefan, 1977) dan bahkan lebih sedikit lagi. Hal ini tentu saja disebabkan oleh adanya defek dan defek terkait, kematangan anak, atau aspirasi broncho-pneumonia.
Gambaran klinis penyakit yang terkait dengan lokasi septum. Di atas papilla Vateri, jarang terjadi. Tetapi jika letaknya di sini, gejalanya tidak berbeda dengan atresia lambung. Ini termasuk, khususnya, muntah yang terjadi segera setelah melahirkan, dan tidak ada empedu dalam muntah. Jika perut kembung, pembengkakan hanya merujuk pada daerah epigastrium dan mungkin tidak didefinisikan dengan baik jika anak, karena muntah terus-menerus, telah mengosongkan saluran pencernaan di atas rintangan. Sebuah survei radiografi perut dalam posisi tegak lurus menunjukkan perut buncit ke kanan di depan tulang belakang dan di sebelahnya ada kandung kemih yang berhubungan dengan duodenum, mungkin dengan level: ini adalah gambar dua kantong hidroelektrik yang sesuai dengan perut buncit dan duodenum. Di sisa usus tidak ada jejak sedikit pun keberadaan udara.
Dengan atresia terletak di bawah hal. Vateri, gejala yang paling ekspresif adalah ejeksi cairan kuning muda, yang muncul segera setelah melahirkan.
Jika muntah muncul hanya setelah 48 jam, maka itu bukan atresia, tetapi stenosis (lihat hal. 78). Muntah sebenarnya terasa hijau. Zachary menulis: "Ini adalah hijau paling terang yang bisa Anda lihat." Dalam hal ini, meconium biasanya berangkat secara normal, dan juga secara makroskopis tidak ada penyimpangan dari kepadatan, warna dan jumlah di dalamnya selama dua hari pertama setelah kelahiran. Jika penyakit ini tertunda, jumlah meconium berkurang dengan cepat dan nyata.
Kondisi umum anak tergantung pada lamanya penyakit. Jika diketahui sebelum 48 jam, maka kondisinya secara umum baik dan tidak ada tanda-tanda dehidrasi yang lebih signifikan. Dengan pengakuan terlambat - setelah 4 hari dan lebih - kondisi umum anak biasanya buruk dengan penurunan berat badan yang nyata dan dengan tanda-tanda dehidrasi.
Diagnosis duodenum atresia seharusnya tidak menyebabkan kesulitan.
Untuk arti polihidramnion (polihidramnion), lihat hal. 15. Sampai saat ini, tidak ada kriteria pasti untuk diagnosisnya. Volume sekitar 2000 ml dianggap cukup untuk menegakkan diagnosis polihidramnion dalam jumlah cairan ketuban, dan pada setiap tahap kehamilan. Raj an (1973) menyatakan bahwa batas atas adalah 1700 ml pada 30 hingga 37 minggu, sementara setelah minggu ke-43 volume melebihi 1000 ml bersifat patologis. Dalam diagnosis polihidramion, USG telah membuktikan dirinya dengan baik (Kirkinen, Jouppila, 1978).
Diagnosis atresia kongenital yang benar dari duodenum menggunakan ultrasonografi juga mungkin dilakukan Garret, 1975, Kobayashi, 1977, Kuryak, 1975). Manfaat yang paling penting adalah lagi radiografi panoramik perut dalam posisi vertikal (gantung), yang menunjukkan, seperti disebutkan di atas, gambar dua kantong hidroerikal, di mana kantong yang lebih besar sesuai dengan perut dan kantong yang lebih kecil sesuai dengan duodenum. Namun, jika anak mengeluarkan muntah segera sebelum penembakan, maka gambar dua tingkat yang diblokir oleh gelembung gas ini mungkin tidak begitu cerah. Dalam hal ini, disarankan untuk memasukkan ke dalam perut melalui tabung sekitar 40 ml udara. Kontras udara negatif sering memberikan gambar yang jauh lebih baik daripada suspensi barium atau verografi. Tidak ada udara di bawah tingkat lambung dan duodenum.
Tentu saja, tidak mungkin untuk memutuskan dengan sinar-X seperti apakah kita berurusan dengan atresia duodenum, membungkuk usus yang salah (kompresi duodenum yang tidak mengubah sekum, torsi bawaan dari usus tengah, sindrom Ladd) dalam kasus ini atau dengan kelenjar (Gbr. 19, 20). Jika gelembung gas kecil dan sedikit terlihat di bawah tingkat duodenum, maka kita dapat berbicara tentang stenosis duodenum, rotasi usus yang tidak tepat atau pankreas annular. Untungnya, dengan pengecualian dari belokan yang salah, kondisi ini diperlakukan hampir sama.
Pengobatan: Persiapan pra operasi. Jika penyakit ini diketahui tepat waktu, yaitu, hingga maksimal 48 jam setelah kelahiran, maka anak biasanya tidak perlu memperbaiki keseimbangan garam-air, atau keseimbangan mineral yang terganggu. Tetapi pada prinsipnya, tidak perlu beroperasi untuk memastikan koreksi kemungkinan penyimpangan dari norma.
Fig. 20. Atresia infra-papiler kongenital duodenum.
Fig. 19. Bawaan atresia papiler dari duodenum dalam proyeksi anterior-posterior.
Kapan harus beroperasi? Jika Anda tahu persis apa yang dalam kasus ini anak menderita duodenal atresia (yang sama berlaku untuk duodenal stenosis dan annular pankreas), operasi dapat ditunda (jika anak masuk rumah sakit pada malam hari) keesokan harinya, ketika kondisi operasi biasanya jauh lebih cocok. Tetapi seringkali sangat sulit, bahkan tidak mungkin, untuk membedakan atresia dari kembung bawaan, di mana infark dapat terjadi setelah beberapa jam. Oleh karena itu, dalam kasus atresia kongenital duodenum harus dioperasikan tanpa penundaan - pada hari anak tiba di rumah sakit.
Yang paling cocok adalah akses transversal: rongga perut dibuka dengan sayatan transversal, memotong rektus kanan perut, serta otot perut miring kanan. Tinggi sayatan dipilih kira-kira pada tingkat tulang rusuk X, yaitu sedikit lebih tinggi dari pusar. Sayatan ditarik sedikit dari garis tengah ke kiri, sehingga mudah untuk menemukan vena umbilikalis, yang dapat digunakan untuk cairan intravena atau untuk transfusi darah, jika perlu.
Jumlah cairan yang diberikan secara parenteral biasanya kecil dan darah sering tidak diresepkan, tetapi harus selalu sesuai dengan keinginan dokter bedah.
Setelah membuka rongga perut, harus diingat: jika usus besar dan, khususnya, sekum terletak normal dengan tidak adanya gerakan usus bawaan secara simultan, diagnosis atresia duodenum dikonfirmasi; hanya perlu untuk memeriksa dengan hati-hati apakah disertai dengan pankreas berbentuk cincin.
Atresia tipe ganda ditemukan pada duodenum:
a) membran, biasanya disebut sebagai septum duodenum,
b) atresia dari tipe di mana duodenum sangat menyempit ke diameter yang tidak mencolok, dan septum tidak ditemukan.
a) Obstruksi yang disebabkan oleh septum - membran - paling sering terletak di bagian ketiga duodenum. Duodenum di atas hambatan berbentuk kerucut berakhir, dan terasa menggeliat. Bagian yang tersisa dari duodenum terasa menyempit dan, pada tingkat yang sama, jejunum. Bentuk kerucut dari duodenum disebabkan oleh septum, yang melekat erat pada bagian tepi, dan tekanan pada septum membengkak, menggembung dan meregangkan bagian tengahnya, dan sebagai hasilnya, bentuk kerucut yang dijelaskan diperoleh. Obstruksi duodenum jenis ini adalah yang paling sederhana, yang sangat mudah menerima koreksi bedah: dinding duodenum dipotong memanjang tepat di atas tingkat septum. Mengaitkan septum tengah dengan rajutan tipis, bawa ke bagian duodenum yang diregangkan. Septum kemudian dipotong secara melingkar dengan gunting, hanya menyisakan tepi yang sangat sempit dari septum ini untuk menghindari kemungkinan kerusakan pada dinding duodenum. Pada prinsipnya, ini sudah cukup. Tetapi menurut pengalaman Zachary, paten setelah intervensi ini tidak segera dipulihkan. Oleh karena itu, sangat disarankan untuk membuat bagian longitudinal dari duodenum melalui bagian kerucutnya, membawanya ke bagian yang menyempit dan ke jejunum. Luka kemudian dijahit dalam arah melintang hanya dalam satu lapisan. Dengan demikian, anastomosis lebar terbentuk dengan jejunum.
Itu selalu disarankan untuk melengkapi eksisi septum dengan plastik yang dijelaskan di atas: diketahui bahwa setelah operasi, atresia duodenum anak-anak biasanya muntah selama berhari-hari, bahkan berminggu-minggu, sebelum menciptakan kapasitas evakuasi yang cukup dari perut dan duodenum. Jika Anda hanya membuat satu eksisi, maka dokter bedah mungkin tampaknya tidak cukup, sebagai akibatnya, tanpa perlu anak untuk kembali beroperasi.
b) Atresia duodenum yang sebenarnya (khas) tanpa adanya septum. Dengan jenis atresia ini, duodenum menyempit di lokasi atresia menjadi lumen yang sangat sempit. Paling sering ini terjadi di bagian kedua duodenum, dekat dengan bagian bawahnya. Akses paling mudah ke area ini diperoleh jika Anda memindahkan usus besar ke samping atau, jika perlu, menyiapkannya ke bawah dan ke kiri. Bagian peregangan duodenum kemudian dideteksi dengan baik.
Sebelumnya dilakukan duodenojejunostomy atau bahkan gastrojejunostomy. Terlepas dari kenyataan bahwa beberapa (Sigur, Esk) percaya bahwa anak tersebut hampir tidak memiliki bahaya tukak lambung, tidak termasuk bagian perifer duodenum, tetapi setidaknya tidak fisiologis. Oleh karena itu, direkomendasikan untuk membentuk duodenoduodenostomy, tanpa meninggalkan blind blind sejauh mungkin. Jika kedua bagian atreated - di atas dan di bawah septum - terletak berdekatan satu sama lain, maka anastomosis relatif tidak rumit, asalkan duodenum cukup dimobilisasi (pada prinsipnya, ini adalah metode dan metode mobilisasi pada K ochre). Tetapi bahkan jika kedua segmen terletak relatif jauh dari satu sama lain, duodenoduodenostomy tampaknya mungkin; hanya diperlukan untuk memobilisasi duodenum di bawah tempat atresia (lebih disukai di belakang pembuluh mesenterika superior), mendorongnya bersama dengan tikungan duodenojejunal ke arah kanan; dengan demikian, adalah mungkin untuk memaksakan anastomosis tanpa menciptakan ketegangan di kedua bagian usus: kedua segmen usus saling berdekatan, lapisan belakang jahitan diterapkan, kedua segmen dibuka dan membentuk anastomosis.
Pada periode pasca operasi, muntah yang berkepanjangan dan berkepanjangan sering dijumpai, atau selama beberapa hari perlu menyedot isi yang bernoda empedu. Itulah sebabnya Ehrenpreis dan Sandblom (1949) dan Glover dengan Barry (1949) mulai menggunakan probe trans-anastomosis lebih dari tiga puluh tahun yang lalu, yang dimasukkan setidaknya 10 cm di bawah anastomosis selama operasi. Modifikasi menurut Waterston juga dibenarkan: kateter tipis yang terbuat dari bahan plastik dimasukkan ke dalam kateter karet, yang dipotong secara longitudinal di satu sisi. Kedua kateter yang dimasukkan satu sama lain kemudian dimasukkan melalui hidung ke perut. Selama operasi, dokter bedah dengan mudah menemukan kateter karet yang lebih tebal dan membawanya melalui pilorus ke duodenum, dan selanjutnya melalui anastomosis ke jejunum. Kateter karet luar yang dibedah kemudian dengan mudah dilepas melalui hidung, meninggalkan kateter tipis di tempatnya. Sekali lagi, perlu ditekankan bahwa kateter plastik harus dimasukkan minimal 10 cm ke jejunum (Zachary), karena jika tidak ada bahaya bahwa ketika menyuntikkan susu, itu akan menyembul karena efek reaktif.
c) Dalam atresias yang terletak di bidang tekuk duodenojejunal, tentu saja, jika Anda tidak berurusan dengan jenis membran, saat menggunakan metode yang dijelaskan dalam paragraf a) - kenakan duodenojejunostomi.
d) Pada atresia suprafuterik, gastroenteroanastomosis diberlakukan, yang dalam kasus lain diinginkan untuk dihindari; Marshall (1953), tentang maag gastroejunal pada anak-anak, sangat meyakinkan menunjukkan bahaya seperti itu (tidak seperti Esk).
e) Anak-anak yang menderita atresia duodenum berperilaku seolah-olah duodenum mereka yang buncit telah kehilangan - setidaknya untuk sementara - semua kekuatan dan kemampuannya untuk berkontraksi. Pengosongan lambung terjadi - menurut Wilkinson tidak lebih awal dari tanggal 8, dan menurut Aubrespy et al., Tidak lebih awal dari hari ke 10. Masalah ini pada dasarnya dapat diselesaikan dengan dua cara: baik dengan pemberian makan parenteral eksklusif anak selama periode 8-10 hari yang diperlukan (tanpa mengoperasikannya kembali tanpa alasan!), Atau dengan mempersempit duodenum proksimal yang membentang - tas - Cul-de-sac-, "mengkalibrasi ulang", dengan demikian, duodenum atas rekomendasi dokter bedah anak dari Marseille (Aubrespy, Derlon, Seriat-Gautier, 1975, 1978).
- Rehbein dan Ochoa (1963) direkomendasikan untuk operasi dua tahap: pertama membedah duodenum buncit hanya di bagian yang buta, dan lumennya ditutup. Bagian distal reseksi sekitar 12 cm panjangnya, menyuntikkan drainase karet lembut dan lembut di sana dan membawa bagian usus ini keluar di sepertiga atas rongga perut. Tetesan infus larutan glukosa 5% dan kemudian juga ASI kemudian dituangkan ke dalam aboral ini. Pada saat yang sama, jus gastroduodenal disuntikkan dan dihisap di sana. Lumen jejunum meningkat dengan cepat, sehingga lebih mudah untuk memaksakan - setelah 8-9 hari - anastomosis. Kami tidak memiliki pengalaman dengan metode ini, dan kami tidak perlu menggunakan itu; pertanyaannya tetap apakah kedua operasi tidak meningkatkan risiko terapeutik.
Sebelum menyelesaikan operasi dengan menjahit dinding perut, selalu perlu untuk memastikan bahwa tidak ada kelainan lain di rongga perut. Jumlah anomali yang terkait dengan atresia duodenum, pertama-tama, adalah:
a) torsi bawaan midgut karena rotasi yang tidak tepat;
b) multiple atresia pada bagian usus berikutnya.
Perawatan pasca operasi. Obstruksi pasca operasi sering sangat berlarut-larut dan gangguan lingkungan humoral karena hilangnya jus lambung dan duodenum sebenarnya bisa sangat signifikan (Wilkinson, Hughes, Stevens, 1965); Itulah sebabnya disarankan untuk memperkenalkan alat trans-anastomosis yang memungkinkan Anda untuk segera mulai memberi makan bayi dengan susu.
Tidak ada keraguan, bagaimanapun, bahwa terlepas dari semua kelebihan probe trans-anastomosis, ada juga beberapa poin negatif: a) penyisipan probe, bahkan menggunakan metode Waterston, dapat sulit untuk melewati penjaga gerbang, bagian atas duodenum dan tikungan duodenojejunal; b) operasi sebagai akibatnya mungkin tertunda untuk waktu yang lama dan, apalagi, dapat menyebabkan cedera pada anak; c) literatur menggambarkan kasus perforasi dengan pemeriksaan seperti itu, khususnya pada bayi prematur. Rickham tidak menggunakan probe dan, dengan terapi parenteral tanpa cela, tidak melihat gangguan metabolisme yang lebih signifikan yang dijelaskan oleh Wilkinson et al.
Menurut Rickham, gastrostomi telah membuktikan dirinya, terutama pada bayi prematur. Gastrostomi dengan mudah merilekskan perut, mengakibatkan muntah pasca operasi - sangat berbahaya, terutama untuk bayi baru lahir yang belum matang - biasanya hilang sepenuhnya. Setelah isi yang tersedot tidak lagi diwarnai dengan empedu, Anda dapat mulai memberi makan dengan probe kateter gastrostomi. Ini terutama bermanfaat bagi anak-anak yang belum dewasa yang tidak memiliki refleks mengisap yang cukup berkembang. Becker dan Schneider (1963) memberlakukan gastrostomi dan secara bersamaan memperkenalkan probe trans-anastomosis melalui paralel gastrostomi dengan kateter gastrostomi, atau menggunakan probe dengan lumen ganda.
Kami percaya bahwa pemeriksaan trans-anastomosis yang diperkenalkan selama operasi memiliki nilai positif yang pasti. Lagi pula, periode berkepanjangan di mana isi yang bernoda harus terus-menerus dihisap oleh empedu - bahkan jika itu disebabkan oleh pembengkakan di lokasi anastomosis atau lebih tepatnya oleh peristaltik yang terganggu pada bagian duodenum yang membentang di atas hambatan awal - dapat sangat menghambat jalannya keberhasilan perawatan pasca operasi. Selain itu, situasinya mungkin dipengaruhi oleh gastritis yang disebabkan oleh isi duodenum, yang terus-menerus dikembalikan melalui penjaga pintu yang terbuka lebar ke perut, sangat mengiritasi selaput lendir yang terakhir. Terkadang membantu meletakkan anak di sisi kanan atau menempatkan dalam posisi duduk. Rickham, sebaliknya, mengklaim bahwa ia membenarkan dirinya berbaring di atas perutnya; kami tidak punya pengalaman seperti itu.
Ramalan sangat berbeda tergantung anak seperti apa itu. Pada bayi baru lahir cukup bulan tanpa cacat tambahan, tanpa penyakit lain (misalnya, aspirasi bronkopneumonia), sangat baik; dengan pembedahan tepat waktu dan dilakukan dengan benar, serta dengan keperawatan pra dan pasca operasi yang tepat, lebih dari 90% pasien bertahan hidup. Prognosis yang relatif baik juga berlaku untuk anak-anak yang belum dewasa yang tidak memiliki cacat gabungan atau penyakit lainnya. Sayangnya, hanya pada atresia duodenum kita dihadapkan dengan malformasi yang serius dan tidak terkecuali, tetapi cukup teratur. Dalam kasus ini, prognosisnya jauh lebih serius. Togo adalah prognosis yang lebih serius pada anak-anak dengan Mongolisme, bahkan jika mereka tidak menderita cacat atau penyakit lain. Peningkatan mortalitas pada mereka mungkin disebabkan oleh peningkatan kerentanan terhadap infeksi dan cedera. Rickham percaya bahwa fakta bahwa anak-anak dengan Mongolisme sering tidak diberikan (dengan sengaja) perawatan dan perawatan yang diberikan kepada anak-anak yang sehat juga dapat memainkan peran penting. Penyebab kematian yang paling umum pada penyakit Down adalah bronkopneumonia, atelektasis, sementara sepsis, radang peritoneum, penyempitan perekat, gagal jantung (pada anak-anak dengan penyakit jantung bawaan) atau ginjal (malformasi ginjal) hanya menempati urutan kedua di antara penyebab kematian.
Prognosis dapat dibuat lebih menguntungkan dengan pengakuan yang tepat waktu dan penggunaan teknik bedah yang tepat (penolakan gastroenteroanastomosis, penggunaan akses Aubrespy), serta melalui penggunaan probe trans-anastomotic atau gastrostomi, sehingga Anda dapat dengan cepat melanjutkan pemberian makan normal pada anak.
Agenesis Duodenal- cacat bawaan yang sangat jarang. Kami mengamatinya dalam acardia dalam kombinasi dengan aplasia hati dan pankreas. TTP - sampai minggu ke-4 kehidupan janin intrauterin. Atresia dan stenosis duodenum. Frekuensi populasi atresia dari situs ini adalah sekitar 1 kasus per 10.000, stenosis - I kasus 27.000. Proporsi pasien dengan cacat di antara mereka yang meninggal sebelum usia 1 bulan adalah 1%.
Di antara oklusi bagian distal stenosis duodenum mendominasi, proksimal - atresnia; di departemen tengah, distribusi cacat ini kira-kira sama. Jenis atresia yang paling umum adalah membran; sebagai aturan, membran kekurangan serat otot; Tipe II dan III ditemukan masing-masing di 22,9 dan 17,9% dari kasus. Karya-karya penulis lain dan pengalaman menunjukkan bahwa bentuk atresia duodenum yang parah jarang terjadi; sebagian besar daerah ganas yang memiliki strain vnd secara histologis merupakan stenosis yang jelas. Lokalisasi paling sering di dekat papilla utama dari ulkus duodenum, sering di daerah tikungan duodenum-kurus.
Atresia pada tingkat papilla mayor duodenum dapat disertai dengan perluasan saluran empedu dan disebut T-shaped. Atresia mendominasi di antara bentuk-bentuk suprapapillary dalam bentuk ujung buta yang terisolasi secara bebas; di bawah papilla duodenum mayor, bentuk membran lebih sering diamati.
Stenosis adalah membran berlubang atau bagian hipoplastik dari duodenum, kadang-kadang dengan pelanggaran tajam diferensiasi dindingnya.
Bagian penting dari anomali duodenum disertai dengan pembentukan ganas dari kepala pankreas dan saluran empedu dalam bentuk atresia dan bifurkasi dari saluran empedu umum, anomali dari saluran kistik, saluran empedu tambahan.
Atresia secara klinis ulkus duodenum dimanifestasikan oleh pola obstruksi usus tinggi. Pada pemeriksaan X-ray terungkap adanya ekspansi duodenum yang tajam, yang volumenya kadang-kadang sama dengan lambung, dan dua tingkat cairan horizontal.
Kasus deteksi prenatal atresia duodenum dijelaskan ..
Kriteria diagnostik untuk USG adalah adanya kontur perut yang membesar.
Atresia dan stenosis harus dibedakan dari penyebab lain obstruksi duodenum, terutama dari kompresi pada berbagai gangguan rotasi cranium.
Perawatanoperatif - pengenaan duodeno- atau gastrojejun-anastomosis.
Munculnya atresia dan stenosis duodenum sebagian besar penulis telah dikaitkan dengan persistensi oklusi epitel. TTP - hingga minggu ke 8-10 kehidupan intrauterin. Namun, tidak dapat disingkirkan bahwa anomali perkembangan, disertai dengan pembentukan ganas dari seluruh kompleks duodenal-pankreatobiliary, terjadi lebih awal - selama periode organogenesis awal. Dalam kasus seperti itu, TPP adalah hingga minggu ke-5 dari kehidupan intrauterin.
Atresia duodenum disertai dengan polihidramnion, setengahnya adalah bagian dari kompleks cacat bawaan ganda; pada 32,4: ± 5,8% kasus cacat multipel, termasuk atresia duodenum, trisomi 21 dicatat; 5,9 ± 2,9% adalah manifestasi dari sindrom dengan pewarisan autosomio-resesif - Smith-Lemlya-Opptz, Mac-Cusick - Kaufman.
Atresia atau stenosis duodenum dijelaskan dalam trisomi 13, trisomi parsial lq, 3p, parsial monosomin 20p, pada sindrom monogenik Saldino-Noonan, Dicker lissencephaly. Atresia duodenum dalam kombinasi dengan defek fokal pada kulit adalah tanda-tanda yang baru saja diisolasi. Diketahui tentang dua keluarga terkait, di mana masing-masing atresia membran bagian atas duodenum diamati. Jenis warisan, menurut penulis, adalah resesif autosom. Mayoritas kasus atresia dan stenosis duodenum dari genesis multi-faktor, srs untuk saudara kandung adalah 2,3 ± 0,6%. Menggandakan duodenum menyumbang 4-12% dari semua duplikasi gastrointestinal. Ulkus duodenum duplikat lebih sering terjadi pada anak laki-laki; dapat terletak submukosa, intramurally dan retroperitoneally. Ukuran bagian ganda bervariasi dari 2 hingga 25 cm. Dalam 89% kasus, duplikat terletak di bagian atas atau turun dari duodenum, jarang di daerah papilla duodenum utama. Penggandaan duodiogastrik dikenal. Dalam setengah dari kasus, lapisan duplikat mirip dengan membran mukosa duodenum, dalam kasus lain diwakili oleh membran mukosa lambung, usus kecil, atau epitel usus primitif.
Menggandakan duodenum, menembus ke dalam rongga dada, dalam 12 dari 13 kasus yang dijelaskan diamati pada anak laki-laki; mereka biasanya dikombinasikan dengan berbagai anomali vertebra. Dari malformasi kongenital lainnya, duplikasi duodenum paling sering dikombinasikan dengan susunan terbalik dari organ internal, menggandakan kandung empedu dan gangguan rotasi usus.
Secara klinis pada 40% kasus pada periode neonatal, gejala obstruksi usus, ikterus dan pankreatitis muncul. Dalam kasus ulserasi selaput lendir dengan perforasi dinding duplikat berikutnya, muntah darah diamati, dan peritonitis berkembang.
Perawatanoperasional.
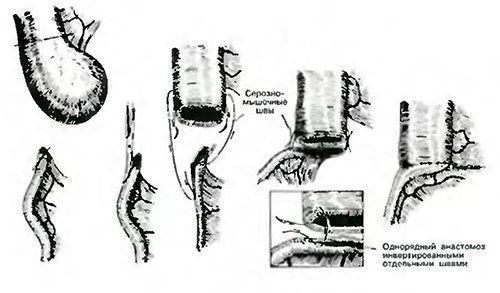
Penemuan ini berkaitan dengan obat-obatan, bedah pediatrik, dapat digunakan untuk mengobati malformasi pada saluran pencernaan. Anastomosis ujung-ke-ujung terbentuk antara duodenum dan jejunum pada tuba dengan menerapkan jahitan serous abu-abu. Segmen terkemuka jejunum dijahit ke dalam lubang duodenum yang baru dibuat di atas anastomosis yang dibuat 1,5-2,0 cm secara invaginal dengan jahitan sero-serosa satu baris. Metode ini memungkinkan untuk mengembalikan bagian dari isi duodenum.
Penemuan ini berkaitan dengan obat, yaitu untuk bedah pediatrik, dan dapat digunakan untuk pengobatan malformasi pada saluran pencernaan. Ada metode pengobatan atresia duodenum dengan membuat anastomosis bypass antara duodenum dan jejunum. (Yu.F. Isakov, EA Stepanov, TV Krasovskaya // Bedah perut pada anak-anak //. M.: Meditsina, 1988, hlm. 125-143). Kerugian dari metode ini adalah keluarnya isi lambung di divisi terkemuka jejunum, yang mengarah pada perkembangan sindrom "stagnan", pembentukan tukak lambung di divisi terkemuka jejunum. Metode pengobatan atresia 12-duodenum yang diketahui, yang terdiri dari pembentukan gastrojejunostomi dalam kasus atresia duodenum tinggi dan rendah (K. W. Ashcraft, Pemegang TM // Bedah Pediatrik // St. Petersburg, 1996, hal. 341 -357) Kerugian dari metode yang diketahui adalah refluks empedu ke dalam lambung, pembentukan tukak lambung, kebutuhan untuk memaksakan fistula tambahan antara adduktor dan perut (anastomosis antar-intestinal menurut Brown). Yang paling dekat dengan hasil positif yang dicapai adalah metode untuk pengobatan atresia duodenum tinggi dengan memaksakan anastomosis bypass antara duodenum dan jejunum dengan jahitan baris ganda berdampingan pada tabung melalui zona anastomosis ke bagian awal jejunum (G. A. Bairov, Yu.L. Doroshevsky, TK Nemilova // Atlas operasi pada bayi baru lahir // Moscow: Medicine, 1984, hlm. 47-72). Kerugian dari metode ini adalah penyempitan yang signifikan dari lumen anastomosis usus dijahit, sudah memiliki diameter kecil dalam patologi tersebut. Hasil positif dari metode yang diusulkan adalah untuk meningkatkan efektivitas pengobatan atresia tinggi duodenum karena kenyataan bahwa ketika membuat yang diperlukan untuk pemulihan bagian isi duodenum 12 dari anastomosis, yang terakhir tidak mempersempit lumen usus dijahit dan memiliki sesak yang dapat diandalkan. Hasil positif dicapai oleh fakta bahwa end-to-end anastomosis antara segmen buta duodenum dan loop pengeluaran jejunum terbentuk pada tabung dengan diameter dan jahitan baris tunggal yang sesuai, yang menciptakan segel lengkap fistula, melindungi zona anastomosis dari efek agresif makanan dan memungkinkan mulai menyusui bayi lebih awal. Metodenya adalah sebagai berikut. Posisi pasien di belakang. Di bawah anestesi endotrakeal, dilakukan laparotomi median atas. Ketika revisi rongga perut menilai fitur anatomi atresia. Pada jarak sekitar 10 cm dari lipatan duodenojejunal, usus disilang, membentuk lubang di mesenterium kolon transversal, duodenum dimobilisasi dalam ruang retroperitoneal. Bagian outlet jejunum dianastomisasi dengan segmen "buta" terdepan dari duodenum di belakang kolon transversus dengan cara "ujung-ke-ujung" dengan jahitan sero sero tunggal pada tabung melalui saluran hidung ke dalam lumen anastomosis yang dibuat dan distal sekitar 15-20 cm. Segmen adduksi dari jejunum dimasukkan ke dalam lubang dengan diameter yang sesuai dari duodenum di atas anastomosis utama yang dibuat 1,5-2 cm pada ujung tipe "belalai" ke sisi untuk aliran empedu. Operasi ini selesai dengan pengenalan probe nasogastrik untuk dekompresi lambung dan duodenum. Pada periode pasca operasi, pasien mulai diberi makan melalui tabung pada hari berikutnya, jika perlu, fisioterapi dan terapi antibakteri ditentukan. Pada 10-12 hari setelah operasi, pemeriksaan diangkat dan anak mulai menyusu dengan cara alami. Efisiensi tinggi dari metode perawatan atresia tinggi pada duodenum disediakan oleh kinerja teknis dari anastomosis yang dibuat, yang memungkinkan untuk menghilangkan penyempitan lumen mereka, menciptakan sesak penuh, melindungi terhadap efek agresif dari makanan dan jus pencernaan dan pada saat yang sama memungkinkan Anda untuk mulai menyusui lebih awal
Contoh klinis
Pasien K. (riwayat kasus 390) 10 Januari 1998, dirawat di klinik bedah anak Rumah Sakit Regional Altai pada 22 Januari, 98, 12 hari setelah melahirkan dalam kondisi yang sangat serius dengan exsiccosis parah, defisiensi berat badan dengan latar belakang prematur (berat badan). saat lahir 1850, dengan penerimaan 1320 g). Dari 2 hari setelah kelahiran, anak mulai muntah makanan yang dimakan tanpa campuran empedu. Meconium pensiun dari akhir 1 hari, dicat. Selama 10 hari, anak tersebut dirawat karena kerusakan perinatal sistem saraf pusat, konjugasi hiperbilirubinemia pada CRH di tempat tinggal. Karena kurangnya efek terapi, terus muntah terus-menerus pada anak, dicurigai adanya obstruksi usus tinggi bawaan dan pasien dipindahkan ke klinik. Pemeriksaan klinis dan X-ray mengungkapkan diagnosis duodenal atresia di atas Vater papilla, obstruksi usus total tinggi. "Setelah persiapan pra operasi selama 4 hari (pemanasan dalam inkubator, terapi infus, terapi hemostatik, terapi antibakteri, terapi oksigen, nutrisi parenteral) anak menjalani operasi. Posisi bayi di belakang. Anestesi adalah endotrakeal. Laparotomi median atas dari proses xiphoid ke pusar telah dilakukan. Saya melebarkan perut dan bagian awal duodenum, usus distal runtuh, Diagnosis sebelum operasi dikonfirmasi, jejunum disilangkan dalam arah melintang pada jarak 10 cm dari ligamentum Treutz, sebuah lubang terbentuk di mesenterium dari kolon transversum. Cabang outlet jejunum dianastomosis dengan ulkus duodenum ujung-ke-ujung dengan jahitan baris tunggal tanpa menjebak lapisan mukosa, menyisakan 3 mm dari tepi luka pada tabung, konstan melalui rongga hidung ke dalam perut dan melalui lumen dibuat anastomosis dengan jarak 20 cm. Menjelang segmen jejunum tertanam dalam lubang yang sesuai dengan diameter duodenum tepat di atas anastomosis dibuat sebelumnya 2 cm sesuai dengan "belalai" "end-to-side" single-baris jahitan. Cacat dimasukkan di mesenterium usus besar. Tabung nasogastrik permanen dibiarkan di perut. Rongga perut dijahit dengan berlapis-lapis. Perban. Periode pasca operasi berjalan lancar. Probe dari usus kecil telah dihapus pada hari ke-7. Pemberian makan melalui mulut dimulai dari hari ke 10. Terapi infus selama 2 minggu. Jahitan dilepas pada hari ke 10, penyembuhan luka primer. Keluar dari klinik pada hari ke 38 setelah operasi dengan pemulihan. Berat saat keluar 2910 g, tingkat bilirubin kembali normal. Pasien diperiksa setelah 6 bulan. Kondisi anak memuaskan, semua makanan umur dimasukkan ke dalam makanan, tidak ada muntah dicatat, berat anak 7170 g. Metode inventif sangat efektif dalam mengobati atresia duodenum tinggi dan memungkinkan untuk perjalanan makanan dan empedu melalui duodenum pada periode awal untuk menghindari komplikasi yang diketahui dari untuk perawatan lain. Metode ini dapat digunakan untuk mengobati malformasi lain pada saluran pencernaan pada bayi baru lahir yang memerlukan pemulihan patensi tabung usus berdiameter kecil.