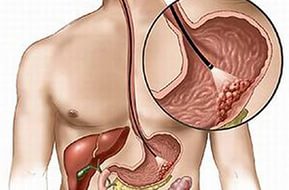
Fibrilasi atrium dan bergetar (fibrilasi atrium). Atrial bergetar
Penyakit pada sistem kardiovaskular menempati posisi terdepan dibandingkan dengan patologi lainnya. Fibrilasi atrium atau flutter atrium ditemukan pada banyak pasien. Mereka adalah perwakilan utama dari kelompok aritmia. Ketika seseorang mengetahui tentang manifestasi mereka, maka dia dapat secara mandiri meminta bantuan selama.
Fibrilasi miokard, flutter atrium memiliki mekanisme penampilan yang serupa, tetapi juga sejumlah perbedaan. Di bawah istilah pertama memahami jenis tachyarrhythmias jenis supraventricular. Pada titik ini, detak jantung menjadi kacau, dan frekuensi penghitungan mencapai 350-750 denyut per menit. Fitur yang disajikan tidak termasuk kemungkinan kerja berirama atrium dalam fibrilasi atrium.
Fibrilasi atrium
Tergantung pada klasifikasinya, fibrilasi dibagi menjadi beberapa bentuk. Mekanisme pembangunan mungkin memiliki beberapa perbedaan satu sama lain. Ini termasuk yang berikut:
- diprovokasi oleh penyakit tertentu;
- istirahat fibrilasi atrium, bentuk permanen;
- hyperadrenergic;
- defisiensi kalium;
- hemodinamik.
Bentuk permanen atrial fibrilasi (atau paroksismal) menjadi manifestasi dari sejumlah penyakit. Stenosis mitral, tirotoksikosis, atau aterosklerosis paling sering ditemukan pada banyak pasien. Kisaran pasien dengan aritmia selama proses distrofik di miokardium yang bersifat alkoholik, diabetes dan ketidakseimbangan hormon meningkat.
Aritmia paroksismal terjadi pada pasien dalam posisi horizontal. Selama tidur, mereka sering terbangun dari gejala yang tidak menyenangkan. Itu bisa muncul dengan pergantian tubuh yang tajam ketika seseorang berbohong. Mekanisme terjadinya gangguan tersebut berhubungan dengan efek refleks yang diucapkan pada miokardium saraf vagus.
Di bawah pengaruhnya, konduksi impuls saraf di atrium melambat. Untuk alasan ini, fibrilasi dimulai dengan mereka. Bentuk aritmia jantung yang dideskripsikan dapat dinormalisasi secara independen. Ini disebabkan oleh penurunan efek saraf pada otot seiring waktu.
Paroxysms hyperadrenergic lebih umum daripada yang dijelaskan di atas. Mereka muncul di pagi hari dan selama stres fisik dan emosional. Varian aritmia kronis yang terakhir disebut hemodinamik.
Itu milik bentuk patologi stagnan, yang dikaitkan dengan adanya hambatan untuk pengurangan normal miokardium. Secara bertahap, atrium mulai mengembang. Tempat utama di antara alasan adalah sebagai berikut:
- kelemahan dinding ventrikel kiri;
- penyempitan lumen lubang antara rongga-rongga jantung;
- kurangnya fungsi peralatan katup;
- membalikkan aliran darah (regurgitasi) di atrium;
- formasi tumor di rongga;
- trombosis;
- trauma dada.
Dalam banyak kasus, fibrilasi menjadi manifestasi penyakit. Untuk alasan ini, sebelum Anda memulai perawatan, Anda harus menentukan asal-usulnya.
Flutter ditandai oleh denyut jantung hingga 350 per menit. Bentuk ini disebut supraventricular atau "flutter" dari miokardium atrium. Tachyarrhythmia berbeda dari yang dijelaskan di atas dengan adanya ritme yang benar pada sebagian besar pasien. 
Ada orang dengan fitur penyakit ini. Mereka memiliki kontraksi sinus normal bergantian dengan episode gemetar. Ritme disebut permanen. Versi patologi jantung ini memiliki etiologi (penyebab) berikut:
- PJK (penyakit jantung iskemik);
- cacat asal rematik;
- perikarditis;
- miokarditis;
- hipertensi arteri;
- setelah operasi untuk malformasi atau operasi bypass;
- emfisema.
Ritme takisistolik terjadi pada pasien dengan diabetes mellitus, tingkat kalium yang tidak cukup dalam darah, dengan keracunan dengan obat-obatan dan alkohol. Dasar patogenesis (mekanisme perkembangan) diulangi beberapa eksitasi dalam miokardium. Paroxysm disebabkan oleh sirkulasi impuls semacam itu dalam jumlah besar.
Faktor-faktor yang memprovokasi termasuk episode blinking dan extrasystoles. Frekuensi kontraksi di atria meningkat menjadi 350 denyut per menit.
Sebaliknya, ventrikel tidak bisa. Hal ini disebabkan kurangnya kesempatan bagi alat pacu jantung untuk bandwidth yang tinggi. Untuk alasan ini, mereka dikurangi menjadi tidak lebih dari 150 per menit. Bentuk permanen atrial fibrillation ditandai dengan blok, yang menjelaskan perbedaan antara rongga jantung.
Manifestasi flutter atrium
Flutter atrium dan fibrilasi atrium tidak selalu disebabkan oleh faktor yang sama. Lebih buruk lagi kesehatannya mampu stres, aktivitas fisik, perubahan cuaca yang tiba-tiba. Gejala-gejalanya ditandai sebagai berikut:
- sakit jantung atau ketidaknyamanan di daerah ini;
- pusing;
- kelemahan yang tidak hilang setelah istirahat;
- perasaan detak jantung;
- nafas pendek;
- tekanan darah rendah;
- perasaan gangguan di hati.
 Gangguan transien dapat terjadi beberapa kali dalam setahun atau lebih sering ketika ritme sistolik yang normal digantikan oleh flutter. Pada usia muda, mereka muncul di bawah pengaruh faktor-faktor pemicu. Orang tua khawatir tentang tanda-tanda aritmia saat istirahat.
Gangguan transien dapat terjadi beberapa kali dalam setahun atau lebih sering ketika ritme sistolik yang normal digantikan oleh flutter. Pada usia muda, mereka muncul di bawah pengaruh faktor-faktor pemicu. Orang tua khawatir tentang tanda-tanda aritmia saat istirahat.
Aliran asimptomatik dianggap yang paling berbahaya. Pasien tidak terganggu oleh apa pun, yang meningkatkan risiko bergabungnya komplikasi - stroke, infark miokard, pembentukan trombus, dan gagal jantung.
Diagnostik
Pengobatan bentuk fibrilasi atrium permanen dilakukan berdasarkan data yang diperoleh setelah diagnosis komprehensif. Penyebab pasti ditetapkan dengan menggunakan studi klinis, laboratorium dan instrumental. Gejala utama yang membantu untuk mencurigai penyakit ini adalah denyut yang sering dan berirama di pembuluh darah leher.
Ini sesuai dengan kontraksi atrium miokardium, tetapi melebihi frekuensi di arteri perifer. Ada perbedaan nyata antara data yang diperoleh selama inspeksi. Metode tambahan termasuk yang berikut:
- tes darah untuk biokimia;
- Level INR (rasio normalisasi internasional);
- EKG (elektrokardiografi);
- pemantauan EKG harian;
- sampel;
- uSG jantung (USG);
- ekokardiografi transesofagus.
 Untuk diagnosis, tidak seperti patologi lain, beberapa metode diagnostik dari daftar yang ditunjukkan sudah cukup. Dalam kasus-kasus sulit, pemeriksaan yang lebih rinci mungkin diperlukan.
Untuk diagnosis, tidak seperti patologi lain, beberapa metode diagnostik dari daftar yang ditunjukkan sudah cukup. Dalam kasus-kasus sulit, pemeriksaan yang lebih rinci mungkin diperlukan.
Tes darah biokimia
Indikator utama, yang ditentukan oleh ritme paroksismal - tingkat lipid dalam plasma darah. Ini adalah salah satu faktor predisposisi aterosklerosis. Data berikut ini penting:
- kreatinin;
- enzim hati - ALT, AST, LDH, CK;
- elektrolit dalam plasma darah - magnesium, natrium dan kalium.
Mereka selalu diperhitungkan sebelum memberikan resep perawatan kepada pasien. Jika perlu, ulangi penelitian.
INR
Untuk diagnosis indikator ini sangat penting. Ini mencerminkan keadaan sistem pembekuan darah. Jika ada kebutuhan untuk penunjukan "Warfarin" - itu harus dilakukan. Dalam proses mengobati atrial fibrilasi atau flutter, level INR harus di bawah kontrol reguler.
EKG (elektrokardiografi)
Dengan fibrilasi atrium atau flutter atrium, bahkan tanpa adanya gambaran klinis penyakit, perubahan dalam elektrokardiogram terdeteksi. Alih-alih gigi P, gigi pilorus muncul dalam sadapan I, III dan rata-rata. Frekuensi gelombang mencapai 300 per menit. Ada pasien di mana bentuk konstan atrial fibrilasi sifatnya atipikal. Dalam situasi ini pada film gigi seperti itu akan menjadi positif.
 Dalam penelitian tersebut terungkap irama yang tidak teratur, yang dikaitkan dengan pelanggaran konduksi impuls melalui simpul atrioventrikular. Ada juga situasi yang berlawanan ketika bentuk norform diamati. Denyut nadi orang-orang seperti itu selalu dalam batas yang dapat diterima.
Dalam penelitian tersebut terungkap irama yang tidak teratur, yang dikaitkan dengan pelanggaran konduksi impuls melalui simpul atrioventrikular. Ada juga situasi yang berlawanan ketika bentuk norform diamati. Denyut nadi orang-orang seperti itu selalu dalam batas yang dapat diterima.
Dalam beberapa kasus, blok atrioventrikular terdeteksi pada film elektrokardiogram. Ada beberapa opsi untuk perubahan:
- 1 derajat;
- 2 derajat (termasuk 2 jenis lebih);
- 3 derajat.
Ketika memperlambat konduksi impuls saraf melalui alat pacu jantung, interval P-R diperpanjang. Perubahan tersebut adalah karakteristik dari blok 1 derajat. Ini muncul pada pasien dengan perawatan berkelanjutan dengan obat-obatan tertentu, kasih sayang dari sistem konduksi miokard, atau peningkatan nada parasimpatis.
Bagilah derajat 2 gangguan menjadi 2 jenis. Yang pertama, tipe Mobitz, dicirikan oleh interval P - R yang berkepanjangan. Dalam beberapa kasus, konduksi impuls ke ventrikel tidak terjadi. Pada penelitian tentang kehilangan elektrokardiogram film kompleks QRS ditemukan.
Seringkali ada tipe 2 dengan tiba-tiba tidak ada kompleks QRS. Perpanjangan interval P-R tidak terdeteksi. Ketika blokade 3 derajat bukti impuls saraf pada ventrikel tidak. Ritme melambat menjadi 50 denyut per menit.
Pemantauan EKG harian
Metode ini untuk fibrilasi atrium atau flutter atrium adalah salah satu yang berperan penting. Dengan itu, Anda dapat melacak perubahan apa yang terjadi ketika miokardium bekerja di berbagai situasi. Pada siang hari, tachysystoles, blokade dan gangguan lainnya terdeteksi.
Dasar dari penelitian ini adalah pendaftaran aktivitas listrik dalam proses jantung. Semua data ditransmisikan ke perangkat portabel yang memprosesnya menjadi informasi dalam bentuk kurva grafis. Elektrokardiogram disimpan pada media perangkat.
Untuk beberapa pasien dengan blink, manset juga diterapkan pada area bahu. Ini memungkinkan Anda untuk mengontrol dinamika tekanan darah secara elektronik.
Sampel
Tes latihan (uji treadmill) atau ergometri sepeda diindikasikan kepada pasien untuk menentukan kelainan sistem kardiovaskular. Durasi studi mungkin berbeda. Jika gejala tidak menyenangkan muncul, itu dihentikan dan data yang diperoleh dievaluasi.
Pemeriksaan USG jantung (ultrasound)
Tanda-tanda perubahan patologis di jantung terdeteksi oleh USG. Kondisi aliran darah, tekanan, alat katup, keberadaan bekuan darah dievaluasi.
Ekokardiografi transesofagus
Sensor khusus untuk akuisisi data dimasukkan ke kerongkongan. Ketika seorang pasien memiliki bentuk fibrilasi atrium permanen, flutter atrium, pengobatan harus memakan waktu sekitar 2 hari. Untuk alasan ini, rekomendasi utama adalah menjalani terapi sampai irama normal pulih. Tujuan pemeriksaan instrumental adalah untuk mendeteksi bekuan darah dan menilai keadaan atrium kiri.
Perawatan Atrial Flutter
Pengobatan fibrilasi atrium pada lansia, dan terutama bentuk kronis, lebih rumit. Praktis flutter atrium dikoreksi dengan bantuan obat-obatan. Setelah diagnosis, mulai terapi obat.
Terapi obat-obatan
 Perawatan dimulai dengan pendekatan terintegrasi, untuk ini termasuk lebih dari satu alat. Kelompok obat berikut termasuk dalam terapi konservatif:
Perawatan dimulai dengan pendekatan terintegrasi, untuk ini termasuk lebih dari satu alat. Kelompok obat berikut termasuk dalam terapi konservatif:
- penghambat beta;
- glikosida jantung;
- penghambat ion kalsium - Verapamil;
- persiapan kalium;
- antikoagulan - Heparin, Warfarin;
- obat antiaritmia - "Ibutilid", "Amiodarone".
Bersama dengan obat antiaritmia, beta-blocker, calcium channel blocker, dan glikosida dimasukkan dalam skema ini. Ini dilakukan untuk mencegah takikardia di ventrikel. Ini dapat dipicu oleh peningkatan konduktivitas impuls saraf di alat pacu jantung.
Di hadapan anomali bawaan, dana yang terdaftar tidak digunakan oleh orang-orang muda dan tua. Biasanya, diperlukan resep antikoagulan dan obat-obatan untuk menghilangkan aritmia. Jika tidak ada kontraindikasi untuk metode pengobatan tradisional, maka Anda dapat mengambil obat herbal. Sebelum ini, pasien harus mendapatkan persetujuan untuk janji temu dengan dokternya.
Pertolongan pertama
Dengan tampilan tanda flutter atau fibrilasi yang tajam dalam kombinasi dengan hipotensi, iskemia serebral, kardioversi diindikasikan. Itu dilakukan oleh arus listrik bertegangan rendah. Pada saat yang sama, obat antiaritmia disuntikkan ke dalam vena. Mereka meningkatkan efektivitas terapi.
 Jika ada risiko bergabung dengan komplikasi, maka "Amiodarone" diperlukan sebagai solusi. Dengan tidak adanya dinamika, glikosida jantung diperlukan. Ketika ritme sinus tidak dipulihkan ketika semua tahap dari pola manajemen pasien diamati, stimulasi listrik diindikasikan.
Jika ada risiko bergabung dengan komplikasi, maka "Amiodarone" diperlukan sebagai solusi. Dengan tidak adanya dinamika, glikosida jantung diperlukan. Ketika ritme sinus tidak dipulihkan ketika semua tahap dari pola manajemen pasien diamati, stimulasi listrik diindikasikan.
Ada taktik terpisah untuk menangani pasien dengan kejang, yang durasinya memakan waktu 2 hari. Ketika ia terus bertahan, diindikasikan Amiodarone, Cordarone, Verapamil, Disopyramide. Untuk mengembalikan irama sinus ditugaskan stimulasi transesophageal dari miokardium. Ketika aritmia berlangsung lebih dari 2 hari, antikoagulan diberikan sebelum kardioversi.
Perawatan bedah
Dengan tidak adanya kemanjuran, ablasi diresepkan untuk terapi obat. Indikasi lain adalah sering kambuh dan aritmia persisten. Prognosis setelah perawatan menguntungkan untuk kehidupan pasien.
Diperlukan pendekatan khusus dalam mendeteksi sindrom Frederick. Dalam sejarah, ini pertama kali dijelaskan pada tahun 1904. Penyakit ini jarang terjadi, tetapi merupakan bahaya besar. Ini termasuk perubahan klinis dan elektrokardiografi dari blokade lengkap, bersama dengan fibrilasi jantung (atau atrial flutter).
Perbedaan patologi tidak hanya dalam manifestasinya. Perawatan obat tidak memberikan respons positif. Satu-satunya jalan keluar adalah dengan membangun alat pacu jantung buatan. Jika perlu, itu akan menghasilkan pulsa listrik.
Fibrilasi atrium dan flutter adalah gangguan irama yang sering berubah satu sama lain pada pasien yang sama. Yang lebih umum adalah atrial fibrilasi (AF) atau fibrilasi atrium, yang bisa paroksismal atau kronis. Dalam hal prevalensi dan kejadian AF, itu adalah yang kedua setelah denyut, peringkat pertama di antara aritmia yang membutuhkan rawat inap dan perawatan rawat inap.
Fibrilasi - sering (hingga 400-700 per menit), kegembiraan acak, kacau dan kontraksi kelompok individu serat otot atrium. Dengan atrial flutter (TP), yang terakhir bersemangat dan berkurang juga dengan frekuensi besar (sekitar 300 per menit), tetapi ritme atrium yang benar dipertahankan. Dalam kedua kasus tersebut, AV-node tidak dapat "kehilangan" sejumlah besar impuls atrium ke ventrikel, karena sebagian dari mereka mencapai AV-node ketika berada dalam keadaan refrakter. Oleh karena itu, dalam kasus AF, irama ventrikel yang tidak teratur dan kacau ("aritmia ventrikel absolut") diamati, dan jumlah kontraksi ventrikel tergantung pada durasi periode refraktori efektif dari senyawa AV.
Dalam bentuk AF bradystolic, jumlah kontraksi ventrikel kurang dari 60 per menit; dengan normosistolik - dari 60 hingga 100 per menit; dengan bentuk tachysystolic - dari 100 hingga 200 per menit. Dengan TP ke ventrikel, biasanya setiap detik (2: 1) atau setiap ketiga (3: 1) dilakukan impuls atrium. AV-blokade fungsional, yang berkembang dalam TP, mencegah fungsi ventrikel yang terlalu sering dan tidak efisien. Jika frekuensi eksitasi atrium reguler adalah 300 per menit, maka pada rasio 2: 1, laju ventrikel hanya 150 per menit. TP didasarkan pada sirkulasi ritmik dari gelombang eksitasi melingkar (masuk kembali makro) di atrium di sekitar cincin katup trikuspid atau di pangkal PT, antara katup trikuspid dan mulut vena berongga. Dasar pembentukan AF adalah pembentukan beberapa loop mikro-entri ulang di atrium, dengan sebagian besar dari mereka terbentuk di LP.
Fibrilasi atrium terjadi terutama pada pasien dengan perubahan organik pada miokardium atrium, terutama di atrium kiri pada MI akut, kardiosklerosis pasca infark, dan bentuk kronis penyakit arteri koroner. Daftar penyakit yang menyebabkan AF meliputi: obesitas; diabetes; hipertensi arteri; keracunan alkohol; prolaps katup mitral; hipokalemia; CH kongestif; HCM; DCM; penyakit jantung sekunder dishormonal; Varian "vagal" dari AF paroksismal pada pasien dengan patologi saluran pencernaan, hiatal hernia, ulkus lambung, sembelit kronis; varian hyperadrenergic dari AF yang terjadi selama stres fisik dan psiko-emosional pada individu dengan peningkatan aktivitas CAC.
Tabel 68 menyajikan tanda-tanda diagnostik diferensial dari paroxysms "vagal" dan hyperadrenergic keterlambatan mental akhir. Risiko fibrilasi atrium paroksismal atau flutter atrium meningkat dengan pembesaran atrium; kehadiran blokade antar negara dan intraatrial; stimulasi atrium yang sering; iskemia dan distrofi miokard atrium; peningkatan tonus vagal; menambah nada CAC. Karena fibrilasi atrium dan TP tidak secara bersamaan mengurangi kontraksi atrium, efektivitas pengisian diastolik ventrikel menurun sebesar 15-25%, yang mengarah pada penurunan curah jantung, peningkatan CDD di ventrikel dan peningkatan risiko kemacetan.
Tabel 68. Tanda-tanda diagnostik varian paroksismal AF
Tanda-tanda EKG TP: 1. Kehadiran pada EKG yang sering (hingga 200-400 per menit) teratur, mirip satu sama lain dengan gelombang atrium F, yang memiliki bentuk seperti gergaji (mengarah II, III, aVF, V 1, V 2). 2. Irama ventrikel reguler dan teratur dipertahankan pada interval F-F yang sama. 3. Adanya kompleks ventrikel yang normal dan tidak berubah, yang masing-masing didahului oleh sejumlah gelombang atrium F (2: 1; 3: 1; 4: 1).
Tanda-tanda EKG dari FP: 1. Tidak adanya gelombang P pada semua sadapan EKG 2. Kehadiran seluruh siklus jantung dari gelombang-gelombang kecil yang tidak teratur yang memiliki bentuk dan amplitudo yang berbeda. Gelombang F lebih baik direkam dalam sadapan V 1, V 2, II, III dan aVF. 3. Ketidakteraturan kompleks QRS ventrikel adalah irama ventrikel abnormal (interval R-R dari durasi yang berbeda). 4. Kehadiran kompleks QRS, yang dalam kebanyakan kasus memiliki penampilan normal yang tidak berubah tanpa deformasi dan pelebaran. Tergantung pada besarnya gelombang f, bentuk FP besar dan bergelombang halus dibedakan.
Dalam kasus bentuk gelombang besar, amplitudo gelombang f melebihi 0,5 mm, dan frekuensinya biasanya tidak melebihi 350-400 per menit. Gelombang ini sangat dikenal di EKG. Bentuk AF gelombang kasar sering ditemukan pada pasien dengan tirotoksikosis, stenosis mitral, dan dalam beberapa kondisi patologis lainnya. Dalam kasus bentuk AF bergelombang halus, frekuensi gelombang f mencapai 600-700 per menit, dan amplitudo mereka kurang dari 0,5 mm. Kadang-kadang gelombang f umumnya tidak terlihat pada EKG di salah satu sadapan elektrokardiografi. Bentuk fibrilasi atrium sering diamati pada orang lanjut usia yang menderita penyakit arteri koroner, infark miokard akut, kardiosklerosis aterosklerotik.
Gambar 27. Fibrilasi atrium (bentuk gelombang besar) (MA Kachkovsky)

Gambar 28. Atrial fibrillation Gambar 29. Atrial flutter (bentuk gelombang kecil)
Aritmia perut
Sering ditemukan dalam praktek klinis dan memerlukan pemeriksaan pasien dengan hati-hati untuk menentukan prognosis individu aritmia ini dan kemungkinan risiko fibrilasi ventrikel (VF) dan kematian jantung mendadak. Aritmia ventrikel yang umum meliputi: denyut prematur ventrikel; takikardia ventrikel (VT); fibrilasi ventrikel (VF); irama idioventrikular yang dipercepat.
Ekstrasistol ventrikel
Ventricular extrasystole (VE) adalah eksitasi jantung yang prematur yang terjadi di bawah pengaruh impuls yang berasal dari berbagai bagian sistem konduksi ventrikel. ZhE monomorfik tunggal dapat timbul sebagai akibat dari pembentukan kembali masuknya gelombang eksitasi (masuk kembali) dan berfungsinya mekanisme pasca-depolarisasi. Aktivitas ektopik berulang dalam bentuk beberapa VE berturut-turut biasanya karena mekanisme masuk kembali. Sumber perumahan dalam banyak kasus adalah ikatan percabangan dari serat-serat Nya dan Purkinje. Ketika ZhE mengubah urutan repolarisasi, segmen RS - T bergeser di atas atau di bawah kontur, pembentukan gelombang T. negatif atau positif asimetris. RS - T offset dan polaritas gigi T tidak sesuai dengan gigi utama kompleks ventrikel, diarahkan berlawanan arah dengan gigi ini.
Gejala penting dari disfungsi perumahan adalah tidak adanya gelombang P di depan kompleks QRS ekstrasistolik, serta adanya jeda kompensasi lengkap. Ketika VE biasanya tidak terjadi, simpul CA "habis," karena impuls ektopik yang terjadi di ventrikel tidak dapat melewati retrogradely melewati AV node dan mencapai atria dan CA node. Dalam kasus ini, impuls sinus berikutnya yang tidak diperiksa menggairahkan atria, melewati AV-node, tetapi dalam kebanyakan kasus itu tidak dapat menyebabkan depolarisasi ventrikel lain, karena setelah perumahan mereka masih dalam kondisi refraktilitas. Di ES ventrikel kiri, ada peningkatan interval deviasi internal di dada kanan mengarah V1 dan V2 (lebih dari 0,03 detik), dan di ES ventrikel kanan - di dada kiri mengarah V5 dan V6 (lebih dari 0,05 detik).
Untuk menilai signifikansi prognostik dari Э ² .. V. Lown dan M. Wolf (1971), sistem gradasi diusulkan. Menurut hasil pemantauan EKG setiap hari, menurut Holter, 6 kelas ZhE dibedakan: kelas 0 - tidak adanya ZhE selama 24 jam pemantauan; Kelas 1 - kurang dari 30 HE terdaftar untuk setiap jam pemantauan; Kelas 2 - lebih dari 30 HE terdaftar untuk setiap jam pemantauan; Kelas 3 - rekaman polimorfik VE; 4a kelas - pasangan monomorfik ZhE; Kelas 4b - ZhE berpasangan polimorfik; Kelas 5 - 3 atau lebih berturut-turut ZhE direkam dalam waktu tidak lebih dari 30 detik. Kelas ZhE 2-5 dikaitkan dengan risiko fibrilasi ventrikel (VF) yang lebih besar dan kematian jantung mendadak.
Pada 65-70% orang sehat, individu, monomorfik, VE terisolasi yang termasuk dalam kelas 1 menurut klasifikasi B. Lown dan M. Wolf terdaftar, dan mereka tidak disertai dengan tanda klinis dan ekokardiografi dari patologi organik jantung. Oleh karena itu, mereka disebut "perumahan fungsional". Fungsional ZhE terdaftar pada pasien dengan kelainan hormon, osteochondrosis serviks, NDC, ketika menggunakan aminofilin, glukokortikoid, antidepresan, diuretik, di vagotonikov. Pada orang dengan peningkatan aktivitas sistem saraf parasimpatis, VE menghilang selama aktivitas fisik.
ZhE organik ditandai dengan prognosis serius, terjadi pada pasien dengan penyakit arteri koroner, infark miokard, kardiosklerosis pasca infark, hipertensi, penyakit jantung, PMK, miokarditis, perikarditis, DCM, HCM, CHF. Lebih sering mendaftarkan ZhE poltopik, polimorfik, berpasangan dan bahkan episode pendek ("jogs") dari ZhT yang tidak stabil. Kehadiran ekstrasistol "organik" tidak mengesampingkan peran gangguan neurohormonal tertentu dalam terjadinya aritmia. Pasien yang telah mengidentifikasi ZhE organik, melakukan: analisis biokimia darah (K +, Mg 2+ dan parameter lainnya); pemantauan EKG harian oleh Holter; EchoCG dengan definisi FV, disfungsi diastolik; sebuah studi tentang variabilitas detak jantung. Studi-studi ini memungkinkan untuk menilai kemungkinan risiko VF dan kematian jantung mendadak, untuk menentukan taktik merawat pasien.
Takikardia ventrikel
Ventricular tachycardia (VT) adalah onset tiba-tiba dan sama seperti serangan akhir yang tiba-tiba dari peningkatan kontraksi ventrikel hingga 150-180 denyut. (lebih jarang - lebih dari 200 detak atau dalam kisaran 100-120 detak per menit), biasanya dengan tetap mempertahankan irama jantung teratur yang benar). Mekanisme paroxysmal VT: masuknya kembali gelombang eksitasi (masuk kembali), terlokalisasi dalam sistem konduksi atau miokardium yang berfungsi pada ventrikel; fokus ektopik dari peningkatan automatisme; fokus ektopik dari aktivitas pemicu.
Dalam kebanyakan kasus, pada orang dewasa, VT berkembang dengan mekanisme masuk kembali, yang bersifat timbal balik. Tiba-tiba serangan akut tiba-tiba VT segera setelah VE, yang menginduksi timbulnya serangan. VT fokal otomatis tidak diinduksi oleh ekstrasistol dan sering berkembang pada latar belakang peningkatan denyut jantung yang disebabkan oleh aktivitas fisik dan peningkatan isi katekolumin. VT yang dipicu juga terjadi setelah VE atau peningkatan denyut jantung. Untuk VT otomatis dan pemicu, takikardia adalah karakteristik dengan pencapaian frekuensi irama bertahap di mana VT stabil tetap.
Terjadi pada orang dengan patologi jantung (MI akut, aneurisma pascainfarksi, DCMP, hCMP, displasia pankreas aritmogenik, kelainan jantung, PMK, keracunan digitalis). Pada 85% kasus, VT berkembang pada pasien dengan IHD, dan pada pria 2 kali lebih sering daripada wanita. Tanda-tanda EKG: 1. Tiba-tiba mulai dan tiba-tiba saja mengakhiri serangan peningkatan denyut jantung menjadi 140-150 detak per menit (lebih jarang - lebih dari 200 atau dalam 100-120 detak per menit) sambil mempertahankan ritme yang benar. 2. Deformasi dan perluasan kompleks QRS lebih dari 0,12 detik dengan pengaturan yang tidak sama pada segmen RS - T dan gelombang T. 3. AV-disosiasi - pemisahan lengkap dari irama ventrikel yang sering (kompleks QRS) dan irama sinus atrium normal (gelombang-P).
Diagnosis banding VT dan supraventricular PT dengan kompleks QRS yang luas adalah sangat penting, karena pengobatan kedua gangguan irama ini didasarkan pada prinsip yang berbeda, dan prognosis VT jauh lebih serius daripada supraventricular PT. Tanda yang dapat diandalkan dari beberapa bentuk PT adalah adanya VT atau tidak adanya disosiasi AV dengan "kejang" periodik ventrikel. Dalam kebanyakan kasus, ini membutuhkan pencatatan gigi P-ECG intrakardiak atau transesophageal. Namun, sudah dengan pemeriksaan klinis yang biasa dari pasien dengan paroxysmal tachycardia, ketika memeriksa vena leher dan auskultasi jantung, dimungkinkan untuk mengungkapkan tanda-tanda karakteristik masing-masing jenis PT. Pada takikardia supraventrikular dengan konduksi AV 1: 1, frekuensi denyut nadi dan vena bertepatan. Selain itu, denyut nadi serviks adalah dari jenis yang sama dan bersifat nadi negatif, dan kenyaringan nada I tetap sama pada siklus jantung yang berbeda. Hanya dalam bentuk atrium PT supraventrikular, hilangnya denyut nadi arteri secara episodik diamati, terkait dengan AV-blokade sementara dari derajat II.

Gambar 30. Takikardia ventrikel (MA Kachkovsky)
Ada tiga varian klinis VT: 1. Paroxysmal VT tidak stabil ditandai oleh penampilan tiga atau lebih kompleks QRS ektopik berturut-turut, yang direkam selama perekaman monitor EKG dalam waktu tidak lebih dari 30 detik. Paroxysms seperti itu meningkatkan risiko VF dan kematian jantung mendadak. 2. VT tahan paroksismal, tahan lebih dari 30 detik. Ini ditandai dengan risiko tinggi kematian jantung mendadak dan perubahan signifikan dalam hemodinamik. 3. VT kronis atau berulang berulang - jangka panjang, "berjalan" takikardik yang relatif pendek, yang dipisahkan satu sama lain oleh satu atau lebih kompleks sinus. Varian VT ini meningkatkan risiko kematian jantung mendadak dan menyebabkan peningkatan bertahap pada gangguan hemodinamik.
Jenis takikardia ventrikel polimorfik “pirouette”
Bentuk khusus VT paroksismal adalah polimorfik VT (pirouette - torsade de pointes), yang ditandai dengan bentuk kompleks QRS yang tidak stabil dan terus berubah serta berkembang dengan latar belakang interval Q - T yang diperpanjang. Dipercayai bahwa dasar dari VT fusiform dua arah adalah pemanjangan yang signifikan dari interval Q - T, yang disertai dengan perlambatan dan asinkronisme dari proses repolarisasi dalam miokardium ventrikel, yang menciptakan kondisi untuk masuknya kembali gelombang eksitasi atau titik pemicu. Dalam beberapa kasus, bidirectional VT dapat berkembang dengan latar belakang durasi normal dari interval Q - T.
Yang paling khas dari tipe "pirouette" VT adalah perubahan konstan dalam amplitudo dan polaritas kompleks takikardia ventrikel: kompleks QRS positif dapat dengan cepat mengubah negatif dan sebaliknya. Jenis VT ini disebabkan oleh adanya dua lingkaran independen tetapi masuk kembali atau beberapa fokus aktivitas pemicu pada saat minimum. Ada bentuk bawaan dan diperoleh dari "pirouette" tipe VT.
Substrat morfologis VT ini diwarisi - sindrom interval Q-T yang diperpanjang, yang dalam beberapa kasus (dengan mode resesif bawaan autosomal) dikombinasikan dengan ketulian bawaan. Bentuk yang didapat jauh lebih umum daripada keturunan. Ini berkembang dengan latar belakang interval Q-T yang diperpanjang dan diucapkan asinkron dari repolarisasi ventrikel.
Tanda-tanda EKG VT: 1. Frekuensi ritme ventrikel adalah 150-250 per menit, ritme abnormal, dengan fluktuasi interval R-R dalam 0,2-0,3 detik. 2. Kompleks QRS amplitudo besar, durasinya melebihi 0,12 dtk. 3. Amplitudo dan polaritas kompleks ventrikel berubah dalam waktu singkat. 4. Dalam kasus-kasus ketika gigi P direkam pada EKG, seseorang dapat mengamati pemisahan ritme ventrikel dan atrium (disosiasi-AV). 5. Paroxysm of VT biasanya berlangsung beberapa detik, berhenti secara spontan, tetapi ada kecenderungan yang jelas untuk pengulangan kejang yang berulang. 6. Serangan VT memprovokasi ZhE. 7. Di luar serangan VT pada EKG, pemanjangan interval Q - T yang signifikan dicatat. Karena durasi setiap serangan dari saluran saluran pencernaan tipe pirouette kecil, diagnosis lebih sering ditetapkan berdasarkan hasil pemantauan Holter dan penilaian durasi interval Q - T pada periode interiktal.

Gambar 31. Takikardia ventrikel dari tipe "pirouette" (MA Kachkovsky)
Fibrilasi gemetar dan ventrikel
Ventricular flutter (TJ) adalah frekuensi dan kontraksi yang berirama (200-300 per menit). Fibrilasi ventrikel (fibrilasi) (VF) sering terjadi (200-500 per menit), tetapi secara acak, gairah dan kontraksi serabut otot individu tidak teratur, yang menyebabkan berhentinya sistol ventrikel (asistol ventrikel). Tanda-tanda EKG utama: 1. Pada gemetar ventrikel - sering (200-300 per menit) gelombang bergetar teratur dan identik dalam bentuk dan amplitudo, menyerupai kurva sinusoidal. 2. Dengan fibrilasi ventrikel (flicker) - sering (200-500 per menit), tetapi tidak teratur, gelombang tidak teratur, berbeda satu sama lain dalam bentuk dan amplitudo yang berbeda.
Mekanisme utama TJ adalah gerakan melingkar yang cepat dan berirama dari gelombang eksitasi di sepanjang miokardium ventrikel (masuk kembali) di sekeliling zona infark atau bagian aneurisma LV. VF didasarkan pada terjadinya beberapa gelombang mikro-re-entry yang tidak teratur, yang dihasilkan dari inhomogeneity listrik yang jelas dari miokardium ventrikel. Penyebab TJ dan VF adalah lesi organik parah pada miokardium ventrikel (infark miokard akut, penyakit arteri koroner kronis, kardiosklerosis pasca infark, jantung hipertensi, miokarditis, kardiomiopati, penyakit jantung aorta).

Gambar 32. Flutter ventrikel (MA Kachkovsky)
Ada VF primer dan sekunder. Fibrilasi primer dikaitkan dengan ketidakstabilan elektrik yang berkembang secara akut pada pasien tanpa gangguan sirkulasi fatal, gagal jantung berat, syok kardiogenik. Penyebab VF primer dapat berupa insufisiensi koroner akut (MI, angina tidak stabil), reperfusi miokard setelah revaskularisasi otot jantung yang efektif, manipulasi bedah jantung.
VF primer dalam kebanyakan kasus berhasil dihilangkan dengan bantuan kardioversi listrik, meskipun kemudian pasien masih memiliki risiko tinggi kambuhnya VF. VF sekunder adalah mekanisme kematian pasien dengan patologi organik yang parah: syok kardiogenik, CHF, kardiosklerosis pasca infark, DCM, penyakit jantung. VF sekunder biasanya sangat tidak dapat diobati dan dalam banyak kasus berakhir dengan kematian pasien.

Gambar 33. Fibrilasi ventrikel (MA Kachkovsky)
Untuk memicu munculnya VF, iskemia miokard diucapkan dampaknya pada tubuh arus listrik bertegangan tinggi, pembedahan dan manipulasi jantung.
PENGOBATAN MEDIS
Metode modern untuk mengobati aritmia meliputi farmakologis (penggunaan obat antiaritmia), listrik, bedah, fisik. Dalam praktek klinis, 4/5 pasien dengan aritmia menggunakan pendekatan farmakologis untuk pengobatan. Semua obat yang digunakan di klinik dalam pengobatan aritmia jantung, memperlambat konduktivitas dan / atau menghambat automatisme.
Fibrilasi atrium dan ventrikel adalah bentuk gangguan pada konduksi gelombang eksitasi sepanjang sistem konduksi jantung, yang ditandai oleh perubahan irama dan denyut jantung. Ini adalah dua penyakit yang berbeda secara mendasar dengan manifestasi klinis yang berbeda, pendekatan terhadap pengobatan, dan prognosis untuk kehidupan dan kesehatan.
Fibrilasi atrium dan flutter atrium ditandai oleh adanya gelombang eksitasi konduksi tertutup patologis dalam sistem konduksi jantung (mekanisme masuk kembali). Dengan bersirkulasi melalui miokardium, impuls menyebabkan kontraksi kardiomiosit multipel dan tidak sinkron, yang membentuk dasar dari gambaran klinis aritmia.
Untuk atrial flutter ditandai dengan pelestarian relatif dari detak jantung dan lingkaran yang lebih ramping dari rangsangan patologis. Ketika berkedip (atau fibrilasi), impuls atrium bergerak hampir secara acak, menyebabkan kontraksi miokardium yang tidak teratur.
Fibrilasi atrium pada EKG
Gambar elektrokardiografi fibrilasi atrium ditandai oleh fitur-fitur berikut:
- Tidak adanya gelombang P di semua lead.
- Adanya f-wave atrial fibrillation.
- Ketidakteraturan detak jantung, yang dimanifestasikan oleh perbedaan interval R-R.
Frekuensi gelombang-f dalam fibrilasi atrium berkisar antara 350-400 hingga 600-700.
Seringkali, EKG mengungkapkan tanda-tanda lain dari kerusakan miokard, terutama pada orang tua.
Perawatan fibrilasi atrium
Pengobatan fibrilasi atrium tergantung pada bentuk aritmia. Paroksism fibrilasi atrium membutuhkan kardioversi medis atau terapi electropulse, tergantung pada kondisi umum pasien.
Dengan bentuk fibrilasi atrium yang konstan, kontrol denyut jantung dan pencegahan trombosis diperlihatkan. Untuk tujuan ini, beta-blocker, glikosida jantung, agen antiplatelet, antikoagulan dan kelompok obat lain digunakan.
Flicker dan flutter ventrikel
Aritmia ventrikel adalah kondisi patologis yang mengancam jiwa dan membutuhkan perawatan medis darurat. Hal ini disebabkan oleh tingginya kemungkinan mengembangkan kelainan hemodinamik dan asistol (henti jantung).
Kedipan ventrikel (atau fibrilasi ventrikel) ditandai dengan kontraksi kardiomiosit yang sering tidak sinkron akibat beberapa lingkaran patologis eksitasi. Dalam hal ini, jantung tidak mengatasi fungsi pemompaannya, dan jika kardioversi tidak dilakukan tepat waktu, pasien akan mati.
Fibrilasi ventrikel EKG
Gambar elektrokardiografi dari fibrilasi ventrikel ditandai oleh fitur-fitur berikut:
- Tidak adanya kompleks ventrikel (QRS).
- Kehadiran beberapa gelombang eksitasi melakukan tidak teratur dan tidak teratur di sepanjang ventrikel.
- Detak jantung meningkat hingga 180 kali per menit dan lebih tinggi.
EKG pasien dengan fibrilasi ventrikel, secara kiasan, mewakili banyak gigi gergaji yang kacau dan pola bergelombang, yang jumlahnya sesuai dengan jumlah lead yang tercatat pada perangkat.
Pengobatan fibrilasi ventrikel
Tanpa kardioversi darurat, seorang pasien dengan fibrilasi ventrikel akan mati, oleh karena itu, setiap orang yang diduga menderita aritmia ini harus segera mendapatkan perhatian medis.
Untuk menghentikan paroxysm dari fibrilasi ventrikel, baik metode pengobatan medis maupun non-obat digunakan. Elektrokardioversi dengan defibrillator paling efektif. Jika ini tidak memungkinkan karena satu dan lain alasan, pemberian obat antiaritmia intravena diindikasikan. Taktik terapi lebih lanjut harus mencakup pencarian untuk penyebab fibrilasi ventrikel.
Adalah jenis takikardia supraventrikular, yaitu akselerasi kontraksi atrium (lebih dari 200 kali per menit), sedangkan perubahan nadi tidak diamati. Penyakit ini lebih sering terjadi pada pria yang usianya telah melewati 60 tahun. Kemungkinan juga sering terjadi pada orang yang lebih muda, tetapi bermasalah untuk menetapkan fakta ini karena ketidakstabilan.
Pada EKG, Anda dapat mengamati gelombang dalam 3 sadapan yang membedakan atrial flutter
Perhatian! Irama jantung dalam (AF) tidak dapat tetap teratur, karena terjadi kontraksi atrium yang kacau dan cepat.
Penyebab flutter atrium mungkin sangat berbeda, tetapi, biasanya terjadi karena kerusakan pada jaringan jantung. Perubahan anatomi lebih jelas pada orang tua, sehingga mereka sering didiagnosis dengan diagnosis ini. Orang muda menderita aritmia karena alasan fungsional atau karena gangguan metabolisme.
 Perbedaan antara atrial flutter dan atrial fibrillation (AF) adalah bahwa mereka mempengaruhi impuls dengan berbagai cara.
Perbedaan antara atrial flutter dan atrial fibrillation (AF) adalah bahwa mereka mempengaruhi impuls dengan berbagai cara. Penyebab atrial flutter atau AF mungkin adalah penyakit jantung berikut:
- penyakit katup;
- kardiomiopati;
- peradangan miokard;
- tekanan darah tinggi.
TP juga terjadi pada pasien dengan patologi paru. Penyakit paru-paru kronis (asma, bronkitis) dan tromboemboli paru dapat menyebabkan flutter.
Selain itu, diabetisi juga memiliki risiko terkena TP. Ini juga dimungkinkan jika terjadi ketidakseimbangan elektrolit dalam tubuh atau dengan kandungan hormon tiroid yang berlebihan.
Jika aritmia datang “entah dari mana”, tanpa alasan yang jelas, maka kita dapat berbicara tentang bentuk TA idiopatik, yang bisa turun temurun.
Mengapa atrial flutter terjadi? Alasannya adalah eksitasi berulang serat, yang harus rileks setelah berlalunya denyut nadi, tetapi sebaliknya mereka mengalami denyut nadi berulang.
Yang disebut "lingkaran berulang" diperoleh karena perubahan struktural dan patologi (daerah yang meradang, nekrosis dan bekas luka), yang mengganggu penyebaran impuls normal melalui otot jantung.
Pada saat yang sama, impuls yang sering menyebabkan kontraksi atrium tidak sepenuhnya ditransmisikan ke ventrikel, karena simpul atrioventrikular tidak mampu melewati impuls yang sering tersebut. Karena terjadinya penghalang, sekitar 1/2 pulsa ditransmisikan melalui AV node.
Rasio impuls seperti itu di atrium dan ventrikel memungkinkan untuk menyelamatkan nyawa pasien, karena ketika semua impuls ditransmisikan melalui simpul atrioventrikular, nadi dapat mencapai 250-300. Ini penuh dengan gangguan peredaran darah dan gagal jantung yang parah.
TP juga bisa menjadi AF, dan, seperti diketahui, ia tidak memiliki kemampuan untuk mentransmisikan kontraksi atrium ke ventrikel dalam rasio yang tepat.
 Perbedaan dalam aliran TP tergantung pada bentuk sirkulasi darah
Perbedaan dalam aliran TP tergantung pada bentuk sirkulasi darah Ahli jantung memecah TP menjadi dua jenis:
- Khas. Dalam perwujudan ini, impuls listrik TP dikirim ke atrium kanan, dan reduksi mencapai 340 kali per menit. Dalam kebanyakan kasus, kontraksi atrium dilakukan di sekitar katup trikuspid dengan arah berlawanan arah jarum jam.
- Tidak khas. TP disebut demikian karena impuls menyebar secara atipikal - di sepanjang atrium kanan atau kiri. Pada saat yang sama, nadi bisa mencapai 340-440.
Manifestasi flutter atrium
 Pasien dapat mengalami berbagai komplikasi dan bentuk.
Pasien dapat mengalami berbagai komplikasi dan bentuk. Atrial flutter diklasifikasikan sebagai berikut:
- pertama kali muncul TP;
- paroksismal;
- permanen;
- gigih.
Perhatian! TP paroksismal spontan berlangsung tidak lebih dari seminggu. Bentuk gigih bisa bertahan lebih dari satu minggu, sedangkan ritme tidak bisa pulih sendiri. TP disebut permanen jika penangkapan atau perawatan tidak memungkinkan mengembalikan irama jantung.
Namun, indikator durasi tidak signifikan secara klinis. Indikator utama adalah frekuensi TA, di mana kemungkinan komplikasi dan gangguan hemodinamik tergantung. Jika atrium berkontraksi terlalu cepat, mereka tidak dapat mengisi ventrikel dengan volume darah yang diperlukan. Dengan flutter atrium konstan, disfungsi LV dapat berkembang, menyebabkan sirkulasi darah terganggu dan, akibatnya, menjadi gagal jantung kronis.
Yang juga penting adalah kurangnya aliran darah ke arteri koroner. Jika flutter atrium diucapkan, maka darah dapat mengalir ke arteri koroner ke tingkat yang lebih rendah dari yang dibutuhkan oleh 60% atau lebih, yang mengarah pada kemungkinan serangan jantung.
Pada TP paroksismal, pasien mungkin mengalami gejala berikut:
- kelemahan;
- nyeri di dada;
- pernapasan cepat.
Selain itu, gejala angina dapat terjadi karena perfusi yang tidak memadai. Jika pasien menderita IHD, maka itu rumit dan berkembang. Dengan sirkulasi darah yang tidak memadai, gejala-gejala hipotensi terjadi - pusing dan mual. Dengan frekuensi kontraksi yang besar, pingsan sering terjadi.
TP atau fibrilasi atrium dapat terjadi saat aktivitas fisik atau karena cuaca panas. Faktor negatif dan kebiasaan buruk juga dianggap faktor negatif.
Jika rasio kontraksi atrium dan ventrikel adalah 2: 1 atau 4: 1, maka pasien bahkan mungkin tidak merasakannya, karena irama jantung tidak terganggu, dan fibrilasi tidak sama dengan pada fibrilasi atrium.
Dapat dianggap bahwa tidak ada ancaman, tetapi ada, karena flutter atrium adalah penyakit yang tidak stabil. Itu bisa menghilang atau menjadi lebih buruk. Jika frekuensi kontraksi yang ditransmisikan ke ventrikel meningkat, maka seseorang mungkin kehilangan kesadaran karena gagal jantung akut.
Dalam keadaan tidak sadar, dimungkinkan untuk memeriksa kestabilan rasio kontraksi atrium dan ventrikel melalui denyut nadi. Jika stabil, maka ada TP. Denyut nadi harus teratur, jika terjadi osilasi dari pulsa yang ditransmisikan, maka FP akan diamati dengan pulsa tidak teratur.
Komplikasi
 Seorang pasien mungkin mengalami stroke karena bekuan darah, jadi Anda perlu minum obat untuk mengurangi kepadatan darah.
Seorang pasien mungkin mengalami stroke karena bekuan darah, jadi Anda perlu minum obat untuk mengurangi kepadatan darah. Atrial flutter dapat menyebabkan komplikasi paling umum berikut ini:
- atrial fibrilasi (AF);
- gemetar ventrikel;
Perlu dicatat bahwa dua komplikasi terakhir bisa berakibat fatal.
Dengan TP, sirkulasi darah memburuk, yang menyebabkan pengayaan oksigen miokardium tidak mencukupi. Itu penuh dengan infark mikro atau serangan jantung, serta serangan jantung mendadak.
Dengan TP konstan dan sering, gagal jantung (gagal jantung kronis) dapat berkembang, dan dengan beberapa bentuk paroksismal penyakit ini, risiko pembekuan darah yang dapat menyumbat pembuluh darah otak, paru-paru atau anggota tubuh meningkat.
Diagnostik
Selama pemeriksaan klinis, seorang pasien dapat mendeteksi denyut nadi yang ritme tetapi cepat. Misalnya, jika konduksi AV node 4: 1, denyut nadi bisa sekitar 75-85 denyut per menit, dan jika koefisien konduksi tidak stabil, maka pulsa akan terus berubah.
Berbagai metode digunakan untuk mendiagnosis penyakit. Metode utama adalah penghapusan indikator fungsi jantung menggunakan EKG. Dalam studi EKG dalam timbal ke-12, gelombang F reguler sering muncul yang berbentuk gigi gergaji, sedangkan gigi P tidak ada.
Untuk mengekspresikan gelombang dan impuls yang lebih baik yang berasal dari atrium, pijat sinus karotid digunakan, akibatnya blokade AV diintensifkan.
Untuk mendiagnosis denyut nadi, tergantung pada waktu dan kondisi pasien, pemantauan EKG harian dilakukan menggunakan metode Holter.
Pemindaian ultrasound juga dilakukan di mana dimensi rongga jantung ditentukan;
Untuk mengkonfirmasi TP dengan jumlah elektrolit dan hormon tiroid, tes darah biokimia dan tes reumatologis dilakukan.
Baca juga: - decoding data yang diterima
Perawatan Atrial Flutter
 Pasien diberi resep obat untuk membentuk dan meningkatkan blokade nodus AV
Pasien diberi resep obat untuk membentuk dan meningkatkan blokade nodus AV Metode dan metode perawatan bervariasi tergantung pada kondisi pasien dan jantung atau penyakit lain yang terjadi bersamaan. Pertama-tama, perawatan darurat darurat diberikan kepada pasien untuk meningkatkan blok AV, sehingga mengembalikan irama sinus. Setelah ini, perawatan medis dilakukan untuk menghilangkan TP, sambil mempertahankan AV blokade. Jika tindakan yang diambil tidak membantu, maka operasi dilakukan.
Perawatan medis darurat
Jika pasien memiliki iskemia serebral, angina pektoris, atau gagal jantung memburuk, maka dilakukan kardioversi tersinkronisasi darurat. Untuk mengembalikan denyut jantung menjadi normal, gunakan muatan kurang dari 50 J (untuk arus fasa tunggal). Jika arus adalah bifasik, maka debit harus memiliki energi lebih sedikit.
Untuk mengembalikan irama sinus, stimulasi atrium yang sering dipilih, yang, menurut statistik dan literatur medis, efektif dalam banyak kasus (sekitar 80%). Stimulasi ultrafrequency digunakan setelah intervensi bedah pada jantung dengan TP, ketika elektroda atrium epikardial dipasang pada pasien.
Perhatian! Ketika merangsang atrium dengan bantuan EKS, frekuensi awal harus ditetapkan 10 pulsa lebih tinggi dari yang diekspresikan oleh aktivitas atrium spontan.
Obat-obatan juga digunakan untuk mengembalikan irama sinus. Misalnya, ibutilid atau flekainid efektif, tetapi mereka meningkatkan risiko takikardia ventrikel fusiformis. Namun, obat lain untuk memperlambat konduksi AV node tidak efektif untuk menormalkan irama sinus, tetapi setidaknya mereka dapat mengendalikan detak jantung.
Jika simpul AV melakukan pulsa dalam rasio 2: 1 dan lebih tinggi, maka gangguan hemodinamik tidak muncul. Dalam situasi ini, dokter dapat menggunakan terapi untuk mengurangi konduktivitas dari AV node. Untuk ini cocok blocker atau antagonis kalsium.
Terapi obat-obatan
Ketika TP biasanya digunakan pencegahan dengan terapi empiris, efektivitas yang dicapai melalui coba-coba yang sempurna. Disarankan untuk menerapkan terapi ganda untuk mengurangi konduktivitas senyawa AV dan zat aktif-membran.
Intervensi bedah
Jika terapi obat tidak membuahkan hasil, maka untuk menghilangkan TP gunakan blokir dua arah dengan radiofrequency ablation (RFA). Dimungkinkan untuk melakukan operasi ini selama flutter atrium atau selama irama sinus.
Pencegahan
Setelah perawatan untuk menghilangkan TP, pasien masih tetap berisiko untuk munculnya kembali penyakit. Untuk menguranginya, Anda harus mematuhi aturan berikut:
- Jangan merokok, jangan minum alkohol, teh kental dan kopi. Kebiasaan berbahaya yang menyebabkan keracunan adalah faktor negatif dalam TA.
- Menurut rekomendasi dokter, perlu untuk memilih rejimen pengobatan yang benar dan latihan rekreasi. Memilih pendekatan yang tepat, dengan mempertimbangkan kondisi pasien, akan memungkinkan pencegahan TP yang efektif.
- Ikuti diet yang benar. Hal ini diperlukan untuk mempertahankan unsur makro dalam tubuh.
Poin terakhir memerlukan pendekatan khusus, karena jika ada gagal jantung, maka dokter meresepkan diuretik, yang dapat mengurangi jumlah kalium dalam tubuh. Karena itu, kehilangan kalium perlu mengisi kembali diet.
Kelebihan kalium dapat menyebabkan masalah sistem kardiovaskular atau berfungsinya ginjal. Dalam hal ini, Anda perlu memilih diet secara individual. Ini terdiri dari ahli gizi profesional berdasarkan tes darah.
Atrial flutter (TP) - Ini adalah salah satu gangguan irama jantung yang paling umum, ini menyumbang sekitar 10% dari semua tachyarrhythmias supraventricular paroxysmal. Ini adalah komplikasi yang sering dari infark miokard akut dan operasi jantung terbuka. Penyebab lain flutter atrium termasuk penyakit paru-paru kronis, perikarditis, tirotoksikosis, rematik (terutama pada pasien dengan stenosis mitral), disfungsi sinus (sindrom tachi-brady), serta penyakit lain yang berkontribusi terhadap dilatasi atrium. Atrial flutter dapat diamati pada pasien dari hampir semua usia. Namun, mereka yang memiliki penyakit jantung, ternyata jauh lebih umum.
Fibrilasi atrium (AF) - Ini adalah takiaritmia supraventrikular, ditandai dengan aktivasi listrik atrium yang tidak terkoordinasi dengan frekuensi 350-700 per menit, yang menyebabkan kemunduran kontraktilitas atrium dan hilangnya fase pengisian ventrikel pra-sperma yang sebenarnya.
Fibrilasi atrium adalah salah satu aritmia yang paling umum dan sering dijumpai dalam praktik klinis.
Manifestasi klinis
Biasanya, pasien dengan flutter atrium mengeluh detak jantung mendadak, sesak napas, kelemahan umum, intoleransi olahraga, atau nyeri dada. Namun, manifestasi klinis yang lebih parah mungkin terjadi - sinkop, pusing karena hipotensi, dan bahkan henti jantung karena frekuensi kontraksi ventrikel yang lebih tinggi. Dasar patofisiologis dari gejala ini adalah penurunan pelepasan sistemik, tekanan arteri sistemik dan penurunan aliran darah koroner. Menurut beberapa data, penurunan aliran darah koroner dapat mencapai 60% dengan meningkatnya kebutuhan miokardium untuk oksigen. Karena gangguan hemodinamik yang serius, disfungsi sistolik pada jantung berkembang, diikuti oleh dilatasi rongga-rongga, yang pada akhirnya menyebabkan gagal jantung.
Klasifikasi Flutter Atrium
Atrial bergetar - Ini adalah takiaritmia atrium cepat dan teratur dengan frekuensi eksitasi dan kontraksi atrium lebih dari 200 per menit. Saat ini, secara umum diterima bahwa dasar aritmia ini adalah mekanisme masuknya kembali eksitasi.
TP tipikal disebabkan oleh lingkaran atrium kanan makrore-centri yang dibatasi oleh cincin katup trikuspid anterior, dan penghalang anatomis di belakangnya (bukaan vena cava superior dan inferior, krista Eustachius) dan penghalang fungsional dalam bentuk krista terminal. Dalam hal ini, gelombang eksitasi melewati isthmus bawah (zona konduksi tertunda) yang terletak antara vena cava inferior dan perimeter katup trikuspid. Ini disebut TA yang bergantung pada isthmus: dapat diawasi oleh paparan RF di zona ini.
Tergantung pada arah gelombang depolarisasi di atrium, ada dua jenis TP yang khas:
- TP dengan aktivasi septum interatrial (WFP) dalam arah caudocranial, dan bagian lateral atrium kanan (PP) - di craniocaudal, mis. Dengan sirkulasi gelombang eksitasi di sekitar katup trikuspid berlawanan arah jarum jam (CCW) jika dilihat dari apeks hati. Pada EKG, ini ditandai dengan gelombang negatif F dalam sadapan II, III, aVF, yang mencerminkan aktivasi simultan MPP dari bawah ke atas, dan gelombang kepakan positif dalam sadapan V1. Tekukan gelombang F ke bawah pada standar yang lebih rendah dan sadapan bertulang lebih panjang (lebih rata) daripada naik (lebih curam). Poin penting adalah amplitudo yang terlihat lebih kecil dari kompleks aktivitas listrik atrium dalam timbal V1, yang memproyeksikan ke fase naik dari gelombang TP dalam timbal aVF;
- TP dengan aktivasi berlawanan dari struktur atrium kanan, yaitu dengan sirkulasi gelombang eksitasi searah jarum jam (searah jarum jam - CW), secara elektrokardiografis ditandai oleh arah positif dari gelombang bergetar dalam standar yang lebih rendah dan sadapan yang diperkuat dan sebanding dalam amplitudo dengan gelombang-F dalam gelombang V1 .
Namun, tanda-tanda EKG karakteristik pada pasien mungkin tidak selalu, oleh karena itu, hanya selama endoEFI dapat kepentingan isthmus cavatricuspid dibuktikan.
Takikardia yang bergantung pada istymus, selain TP tipikal, adalah dua-panjang gelombang dan atrium loop bawah. Untuk TP dua-gelombang, pembentukan dua gelombang depolarisasi dalam PP, bersirkulasi satu demi satu di sekitar cincin katup trikuspid dalam satu arah, adalah tipikal, akibatnya TP berakselerasi. Pada saat yang sama, geometri aktivasi atrium pada permukaan EKG tidak mengalami perubahan signifikan. Jenis aritmia ini mungkin memiliki signifikansi klinis yang tidak signifikan, karena berlangsung dalam waktu singkat (hingga 11 kompleks), melewati kemudian menjadi TP khas, lebih jarang pada fibrilasi atrium.
TA loop bawah ditandai dengan terobosan gelombang eksitasi melalui terminal krista (TK) di berbagai bagiannya dengan pembentukan lingkaran re-sentri di sekitar mulut vena cava inferior dengan sirkulasi berlawanan arah pulsa (CWW). Pada saat yang sama, karakteristik elektrokardiografi dari TP akan tergantung pada tingkat konduksi melalui alur perbatasan. Ini akan bervariasi dari pola EKG yang identik dengan TP / CWW tipikal, dengan sedikit penurunan amplitudo fase positif dari gelombang bergetar di sadapan bawah dan gelombang P di sadapan V1, yang mencerminkan tabrakan dari bidang depolarisasi yang berlawanan di lengkungan TP di lengkungan TP di wilayah kaudal TC) ke pola EKG yang tipikal dari TP / CW tipikal, yang akan menjadi cerminan dari aktivasi MPP dalam arah craniocaudal (dengan terobosan di wilayah kranial TC). Jenis-jenis TP, serta bentuk-bentuk khas dari TP, dapat menerima ablasi frekuensi radio di wilayah tanah genting yang lebih rendah.
TP independen-isthmus termasuk loop atas, multiple-cycle, dan flutter atrium kiri. Ketika gelombang depolarisasi TP loop atas, menembus TC, membentuk lingkaran re-centri di wilayah lengkung PP di sekitar perimeter vena cava superior dengan sirkulasi impuls searah jarum jam, sedangkan bagian bawah PP tidak terlibat dalam siklus TP. Geometri aktivasi atrium pada permukaan EKG mirip dengan TP / CW tipikal.
Multiple-cycle TP ditandai dengan adanya beberapa siklus aktivasi atrium pada saat yang sama karena kemungkinan beberapa terobosan gelombang eksitasi melalui TC.
Dalam kasus yang lebih jarang, lingkaran makroreventry dapat terbentuk di atrium kiri dan lebih sering terjadi pada pasien yang telah menjalani operasi di atrium kiri. Pola elektrokardiografi dengan opsi-opsi ini TP akan sangat bervariasi.
Perawatan Atrial Flutter
Perawatan darurat
Perawatan darurat untuk TP tergantung pada manifestasi klinis. Pasien dengan kolaps vaskular akut, iskemia serebral, angina, atau dengan peningkatan manifestasi gagal jantung ditunjukkan kardioversi darurat tersinkronisasi. Pemulihan irama sinus yang berhasil dapat dicapai dengan melepaskan kurang dari 50 J dengan menggunakan arus fase tunggal, dan dengan arus bifasik dengan energi yang lebih sedikit. Penggunaan obat-obatan Ia, Ic dan III meningkatkan kemungkinan menggunakan terapi electropulse.
Stimulasi atrium yang sering, baik transesophageal dan intraatrial, adalah metode pilihan ketika mengembalikan irama sinus. Menurut literatur medis, efektivitasnya rata-rata 82% (dari 55 hingga 100%). Stimulasi ultrafrequency terutama dibenarkan dalam TP setelah operasi jantung, karena elektroda atrium epikardial sering ditinggalkan pada pasien ini pada periode pasca operasi. Elektrokardiostimulasi (ECS) atrium harus dimulai dengan frekuensi 10 pulsa lebih tinggi daripada aktivitas listrik spontan atrium dengan TP. Dianjurkan untuk meningkatkan frekuensi ECS untuk memverifikasi entri yang efektif ke dalam siklus takikardia dengan peningkatan 10 ekstrastimuli. Perubahan dramatis dalam morfologi gelombang TP pada permukaan EKG dalam lead standar yang lebih rendah dan diperkuat menunjukkan bahwa TP diatur ulang. Pengakhiran alat pacu jantung pada titik ini dapat disertai dengan pemulihan irama sinus. Frekuensi kritis yang diperlukan untuk penghentian tipe pertama TP biasanya melebihi frekuensi flutter sebesar 15-25%. Penggunaan quinidine, disopyramide, procainamide, propafenone, ibutilid meningkatkan kemungkinan efektivitas stimulasi frekuensi berlebihan untuk mengembalikan irama sinus. Upaya untuk menghentikan TP dengan metode stimulasi overfrequency sering dapat menyebabkan induksi fibrilasi atrium, yang sering mendahului pemulihan spontan irama sinus. Induksi fibrilasi atrium lebih mungkin bila menggunakan mode stimulasi over-frekuensi lebih "kecepatan tinggi" (panjang siklus selama stimulasi melebihi siklus TA sebesar 50% atau lebih).
Sejumlah obat (ibutilid, flekainid) secara efektif mengembalikan irama sinus pada TP, tetapi secara signifikan meningkatkan risiko mengembangkan takikardia ventrikel berbentuk spindel. Baik obat yang memperlambat AV-konduksi, maupun cordaron telah terbukti efektif dalam memulihkan irama sinus, walaupun mereka dapat secara efektif mengendalikan detak jantung.
Dalam kebanyakan kasus, ketika pasien yang melakukan AV 2: 1 dan di atas tidak memiliki gangguan hemodinamik. Dalam situasi seperti itu, dokter dapat memilih obat yang memperlambat konduksi AV. Antagonis kalsium (seri non-dihidroperidin) dan blocker harus dipertimbangkan sebagai obat pilihan. Adekuat, meskipun sulit dijangkau, kontrol frekuensi irama sangat penting jika pemulihan irama sinus tertunda (misalnya, jika diperlukan terapi antikoagulan). Selain itu, jika obat kardioversi direncanakan, kontrol takikistol diperlukan, karena obat antiaritmia, seperti obat Ic kelas, dapat mengurangi kejadian kontraksi atrium dan menyebabkan peningkatan paradoks dalam tingkat kontraksi ventrikel karena memperlambat konduksi AV laten, yang akan memperburuk status klinis pasien.
Jika TP berlangsung lebih dari 48 jam, pasien dianjurkan untuk menjalani terapi antikoagulasi sebelum listrik atau obat kardioversi.
Terapi obat permanen
Terapi profilaksis farmakologis kronis untuk TP biasanya bersifat imperial, efektivitasnya ditentukan oleh coba-coba. Secara tradisional, terapi ganda direkomendasikan dengan penggunaan kedua obat yang secara efektif memblokir konduksi di persimpangan atrioventrikular dan agen aktif-membran. Pengecualian adalah obat kelas III (sotalol, cordarone), menggabungkan fitur semua kelas terapi antiaritmia.
Ablasi kateter dari isitus cavitricuspid dengan flutter atrium tergantung ismus
Sekarang diakui bahwa pembuatan blok dua arah lengkap dalam tanah genting antara vena cava inferior dan perimeter katup trikuspid oleh radiofrequency catheter ablation (RFA) adalah prosedur yang sangat efektif dan aman untuk menghilangkan TA dan secara bertahap mengambil tempat terdepan dalam struktur berbagai metode perawatan aritmia ini. Ablasi frekuensi radio dapat dilakukan selama TP, atau selama irama sinus. Sebelumnya diyakini bahwa kriteria efektivitas operasi adalah kelegaan TP. Selanjutnya, kriteria ketat dikembangkan untuk mencapai unit pembawa dua arah di wilayah tanah genting yang lebih rendah, yang secara signifikan meningkatkan efektivitas jangka panjang RFA.
Di Pusat Bedah X-ray HVKG mereka. Acad. N. N. Burdenko pada periode sejak 1999. hingga 2004 lebih dari seratus intervensi untuk flutter atrium tipikal dilakukan. Verifikasi unit konduksi di bidang isthmus bawah dilakukan berdasarkan kriteria lokal untuk mencapai blokade konduksi di bidang yang diminati dan berdasarkan teknik verifikasi tradisional unit konduksi (secara tidak langsung). Efektivitas prosedur tanpa mendukung AAT menurut hasil pengamatan prospektif adalah 88%. Manajemen gabungan pasien termasuk: implantasi sistem untuk EX permanen, intervensi berulang di bidang vena paru-paru, pembaruan AAT. Dalam kondisi ini, kontrol efektif irama sinus selama tahun kalender dapat dicapai pada 96% dari semua pengamatan klinis. Kami telah membuktikan peningkatan signifikan dalam fungsi pemompaan atrium, yang akhirnya dapat menjelaskan dinamika klinis positif yang signifikan. Kualitas hidup secara signifikan lebih tinggi pada pasien setelah RFA.
Studi prospektif dan acak lainnya membandingkan kemanjuran AAT oral yang berkelanjutan (61 pasien dengan TA) dan radiofrekuensi ablasi. Dengan pengamatan dinamis, yaitu 21 ± 11 bulan, irama sinus dipertahankan hanya pada 36% pasien yang menerima AAT, sedangkan setelah RFA - pada 80% pasien. Selain itu, 63% pasien yang menerima terapi obat terus menerus memerlukan satu atau lebih rawat inap, dibandingkan dengan 22% pasien setelah RFA.
Indikasi absolut untuk RFA TP adalah kasus ketika resistensi terhadap beberapa AAT atau intoleransi berkembang, atau ketika pasien tidak ingin menerima AAT yang tahan lama. Namun, perkembangan resistensi adalah hasil dalam banyak kasus penggunaan AAT jangka panjang, yang tidak praktis untuk alasan keuangan dan karena risiko pengembangan tindakan proarrhythmic AAT. Oleh karena itu, kami percaya bahwa RFA telah ditunjukkan ketika pasien setuju dengan implementasinya, dan serangan tiba-tiba pertama dari TP adalah indikasi absolut untuk RFA.