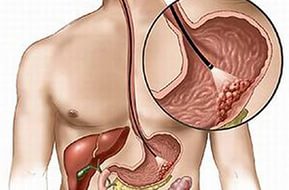
सर्जरी ग्रंथि के दौरान क्या निकाला जाता है। एक बड़ी ग्रंथि को निकालना
महिला जननांग अंगों के ऑन्कोलॉजिकल पैथोलॉजीज से मुख्य खतरा यह है कि प्रत्येक घातक ट्यूमर में महिला के शरीर के माध्यम से अपनी कोशिकाओं को फैलाने की क्षमता होती है, जो माध्यमिक विकास के foci का गठन करती है - मेटास्टेसिस। पहले यह माना जाता था कि मेटास्टेस केवल ट्यूमर के विकास के बाद के चरणों में बनते हैं। लेकिन आज, अधिकांश डॉक्टरों का मानना है कि उनकी घटना का खतरा पहले से ही एक नियोप्लाज्म की उपस्थिति से मौजूद है। इसलिए, कैंसर के उपचार में, न केवल ट्यूमर साइट के उन्मूलन पर बहुत ध्यान दिया जाता है, बल्कि बीमारी की पुनरावृत्ति को रोकने के लिए भी, अर्थात्, मेटास्टेसिस के खिलाफ लड़ाई।
वे कैसे बनते हैं?
माध्यमिक ट्यूमर foci व्यक्तिगत नियोप्लाज्म कोशिकाओं से बनते हैं, जो इससे अलग हो जाते हैं और पड़ोसी, और यहां तक कि दूर, रक्त प्रवाह और लसीका तरल पदार्थ के साथ फैल जाते हैं। ये कोशिकाएं पहले लिम्फ में प्रवेश करती हैं, इसलिए, प्रभावित अंग के करीब स्थित लिम्फ नोड्स बीमारी की पुनरावृत्ति के मामले में सबसे बड़ा खतरा पैदा करते हैं।
जबकि प्राथमिक ट्यूमर की सक्रिय वृद्धि होती है, मेटास्टेसिस एक निष्क्रिय स्थिति में होता है, क्योंकि शरीर की सभी ताकतें "मुख्य" ट्यूमर को पोषण देने के लिए जाती हैं। लेकिन जब यह नियोप्लाज्म अपनी वृद्धि में रुक जाता है, तो विकास के अंतिम चरण में पहुंच जाता है, या जब इसे चिकित्सा हस्तक्षेप के माध्यम से रोगी के शरीर से निकाल दिया जाता है, तो मेटास्टेस विकसित होने लगते हैं। तब माध्यमिक फ़ॉसी का गठन होता है, अर्थात, रोग प्रगति या पुनरावृत्ति करना शुरू कर देता है।
उनसे कैसे निपटें?
घातक नियोप्लाज्म के मेटास्टेसिस को रोकने का मुख्य तरीका आस-पास के अंगों और ऊतकों और उनके हटाने का एक संपूर्ण संशोधन है। इस प्रकार, गर्भाशय और अंडाशय के कैंसर विकृति के मामले में, न केवल क्षेत्रीय लिम्फ नोड्स को हटा दिया जाता है, बल्कि अधिक ओमेंटम के ऊतकों को भी किया जाता है - इसका स्नेह प्रदर्शन किया जाता है।
अधिक से अधिक omentum की लकीर
अधिक से अधिक omentum की लकीर एक शल्य प्रक्रिया है जिसमें आंतरिक पेरिटोनियम का एक अंश होता है, जिसमें सिलवटों के बीच रक्त वाहिकाओं और लसीका वाहिकाओं, साथ ही साथ वसा ऊतक भी होते हैं। अधिक ओमेंटम के स्थान में रक्त वाहिकाओं की बहुतायत ट्यूमर मेटास्टेस द्वारा इसके "सीडिंग" की एक उच्च संभावना बनाता है। संभावित रूप से क्षतिग्रस्त ऊतक को समय पर हटाने से उपचार की प्रभावशीलता और रोगियों की उत्तरजीविता सीमा बढ़ जाती है।
सर्जरी के अलावा, ट्यूमर मेटास्टेसिस को रोकने के लिए एंटीकैंसर ड्रग्स और विकिरण चिकित्सा का उपयोग किया जाता है। ये उपाय आपको उन कोशिकाओं को खत्म करने की अनुमति देते हैं जो अभी भी शरीर के ऊतकों में घुसने में कामयाब रहे और ऑपरेशन के दौरान उन्हें हटाया नहीं गया। इस संबंध में, ओमेंटम का स्नेह चिकित्सीय उपायों की प्रभावशीलता को भी बढ़ाता है, क्योंकि इसके हटाने के बाद, रेडियोधर्मी दवाओं के साथ आगे के उपचार की प्रक्रिया को सुविधाजनक बनाया जाता है।
इस हेरफेर का एक और लाभ पेट की गुहा में जलोदर द्रव का धीमा संचय है, जो अक्सर ऑन्कोलॉजिकल ऑपरेशन के बाद होता है।
कैसे एपिप्लून को बचाया जाता है?
कुछ डॉक्टरों का मानना है कि अधिक से अधिक omentum के उच्छेदन केवल पेट के संचालन के दौरान किया जाना चाहिए, क्योंकि लेप्रोस्कोपिक हस्तक्षेप उसे पूरी तरह से संशोधन करने की अनुमति नहीं देते हैं। लेकिन सर्जन के अच्छे उपकरण और उच्च व्यावसायिकता की उपलब्धता के साथ, लैपरोस्कोपी द्वारा एक स्नेह प्रदर्शन करना काफी संभव है। सर्जिकल हस्तक्षेप करने की विशिष्ट विधि व्यक्तिगत रूप से निर्धारित की जाती है, रोग के पाठ्यक्रम की विशेषताओं, रोगी के शरीर और चिकित्सा संस्थान की क्षमताओं को ध्यान में रखते हुए।
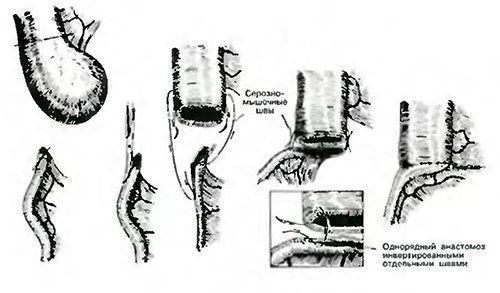
बड़ी ग्रंथिपेट की अधिक वक्रता से शुरू होता है और एप्रन के रूप में जघन हड्डियों के स्तर तक नीचे लटका रहता है। इसका समीपस्थ हिस्सा (पेट से अनुप्रस्थ बृहदान्त्र तक) गैस्ट्रोकॉलिक लिगामेंट के नाम से जारी किया गया है। इसमें दो पेरिटोनियल प्लेट होते हैं, जो पेट की पूर्वकाल और पीछे की दीवारों की पेरिटोनियम की निरंतरता है। संयुक्त, ये दोनों प्लेटें अनुप्रस्थ बृहदान्त्र के पूर्वकाल का अनुसरण करती हैं और विभिन्न स्तरों पर फिर से लिपटे हैं, पूर्वकाल और ऊपर से (पेरिटोनियम की एक पत्ती) और अनुप्रस्थ बृहदान्त्र से नीचे (पेरिटोनियम की दूसरी शीट) जिसमें वे संलग्न हैं। इस प्रकार, गैस्ट्रोकॉलिक लिगामेंट में पेरिटोनियम की दो शीट होती हैं, और चार की ग्रंथि का मुक्त भाग।
अधिक से अधिक ओमेंटम की पत्तियों के बीच की खाई विभिन्न मात्रा में फैटी टिशू के साथ बनाई जाती है, जो अक्सर विकास की एक बड़ी डिग्री तक पहुंचती है। यह वसायुक्त ऊतक अधिक ओमेंटम के पूर्वकाल और पीछे के पत्तों के बीच की अंतर की रोगाणु अवस्था को भर देता है; आगे के विकास की प्रक्रिया में, यह अंतर पूरी तरह से खत्म हो गया है।
फ़्यूज़्ड दो सामने की चादरें बड़ी ओमेंटम की सामने की प्लेट बनाती हैं, पीछे की दो शीट, जब वे एक साथ बढ़ती हैं, तो बड़ी ओमेंटम की पिछली प्लेट बनती है। अधिक से अधिक omentum और पूर्वकाल पेट की दीवार के बीच एक भट्ठा जैसी जगह होती है, जिसे प्री-ओसमल गैप कहा जाता है।
छोटी ग्रंथि – पेरिटोनियम का दोहराव है, जो यकृत के द्वार से फैलता है, और यकृत के बाएं धनु के पीछे के आधे हिस्से से पेट के कम वक्रता और ग्रहणी के क्षैतिज भाग के प्रारंभिक भाग तक जाता है। इसमें तीन स्नायुबंधन होते हैं: हेपाटो-गैस्ट्रिक, हेपेटोडोडोडेनल और डायाफ्रामेटिक-गैस्ट्रिक।
छोटे ओमेंटम में लगभग 16-18 सेमी के निचले आधार के साथ एक ट्रेपेज़ॉइड का रूप होता है और लगभग 6 सेमी का ऊपरी छोटा आधार होता है।
ओमेंटम छोटे रक्त और लिम्फ वाहिकाओं की पत्तियों के बीच एक बड़े स्लीपिंग बैग की तरह, लिम्फ नोड्स, साथ ही एक निश्चित मात्रा में फैटी टिशू संलग्न हैं।
विशेष रूप से महत्व हेपेटोडोडोडेनल लिगमेंट की चादरों के बीच संलग्न संरचनाएं हैं। यहां पोर्टल शिरा, सामान्य पित्त नली और यकृत धमनी का झूठ है।
पेट की थैलियाँ। पेट की गुहा में चार बैगों को भेदते हैं।
1. ओमेंटल बैग, या छोटे उदर गुहा -पेट के पीछे स्थित एक भट्ठा जैसी गुहा है। इस गुहा में, निम्नलिखित छह दीवारें प्रतिष्ठित की जा सकती हैं - सामने, पीछे, ऊपर, नीचे, दाएं और बाएं।
Omental bursa की सामने की दीवार, यदि आप ऊपर से नीचे तक जाते हैं, तो एक छोटी सी omentum, पेट की पीछे की सतह, और डिंबवाहिनी स्नायुबंधन द्वारा बनाई जाती है। इसकी पीछे की दीवार को अग्न्याशय और रीढ़ पर पड़ी बड़ी वाहिकाओं को अस्तर करने वाले पार्श्विका पेरिटोनियम द्वारा दर्शाया गया है। ऊपरी दीवार का निर्माण यकृत के बाईं और दुम के छिद्रों से होता है, और निचली दीवार का निर्माण अनुप्रस्थ बृहदांत्र और उसके मेसेन्टेरी द्वारा होता है। बैग की बाईं और दाईं सीमा पेरिटोनियम के संक्रमणकालीन सिलवटों से बनती है।
गैस्ट्रो-अग्नाशय के स्नायुबंधन बैग की गुहा को दो अलग-अलग मंजिलों में विभाजित करते हैं: ऊपरी एक - छोटी ओमेंटम की गुहा, निचला एक - बड़ी ओमेंटम की गुहा।
छोटे ओमेंटम की गुहा बहुत छोटी होती है और पहले से ही अधिक ओमेंटम की गुहा। यह रीढ़ के दाईं ओर स्थित है और रीढ़ की मध्य रेखा के बाईं ओर आगे 1-2 सेंटीमीटर तक नहीं फैलता है। अधिक से अधिक omentum का आकार काफी हद तक omentum के आकार से अधिक है, अनुप्रस्थ आकार इसकी लंबाई से अधिक है, क्योंकि इसकी चौड़ाई अग्नाशय-ग्रहणी नाली के दाईं ओर तक फैली हुई है, तिल्ली के बाईं ओर। ।
स्टफिंग पाउच का व्यापक एक्सपोजर गैस्ट्रोकॉलिक लिगामेंट को पार करके सामने से बनाया जा सकता है, कम ओमेंटम की गुहा में प्रवेश करने के लिए।
स्टफिंग बैग विंसलोवा के माध्यम से बड़े उदर गुहा के साथ संचार करता है।
2. सही यकृत बैग -डायाफ्राम और जिगर के दाएं लोब के बीच स्थित है। यह सीमित है: डायाफ्राम के कण्डरा केंद्र के ऊपर; नीचे - जिगर की दाहिनी लोब की ऊपरी सतह; जिगर के एक सस्पेंडेड या सिकल के आकार के लिगामेंट के अंदर; बाहर - डायाफ्राम का पेशी हिस्सा। यह थैला कभी-कभी सबफ़्रेनिक फोड़े के लिए एक ग्रहण के रूप में कार्य करता है।
3. बायाँ यकृत बैगजिगर और डायाफ्राम के बाएं पालि के बीच स्थित है। इसकी सीमाएं: सामने - डायाफ्राम का पेशी हिस्सा; जिगर के बाएं कोरोनरी लिगामेंट के पीछे; अंदर - यकृत और बाहर के सिकल के आकार का लिगामेंट - यकृत के बाएं त्रिकोणीय लिगामेंट।
4. प्रीगैस्ट्रिक बैगपेट और जिगर के बाएं पालि के बीच स्थित है। इसकी अधिक सटीक सीमाएँ निम्नानुसार हैं: सामने, यकृत के बाईं लोब की निचली सतह; पीछे - पेट की सामने की दीवार; ऊपर से - एक छोटा एपिप्लून और यकृत का द्वार।
वर्णित चार के अंतिम तीन बैग - दाएं और बाएं यकृत, साथ ही नीचे के साथ पूर्व-गैस्ट्रिक, पेट की गुहा के ऊपरी और निचले तल के बाकी हिस्सों के साथ मुक्त संचार में हैं।
उदर गुहा की निचली मंजिल के साइनस और नहर। पेट की गुहा की निचली मंजिल में दाएं और बाएं मेसेंटेरिक साइनस (साइनस) होते हैं। दोनों साइन में त्रिकोणीय आकार है।
सही साइनआरोही बृहदान्त्र द्वारा दाईं ओर सीमित, छोटी आंत की मेसेंटरी जड़ से बाईं ओर, और ऊपर से अनुप्रस्थ बृहदान्त्र और इसकी मेसेंटरी द्वारा।
बाएं मेसेन्टेरिक साइनसअवरोही बृहदान्त्र द्वारा बाईं ओर बायीं ओर, छोटी आंत की तिरछी चलने वाली मेसेंटरी जड़ द्वारा दाईं ओर और सिग्मॉइड बृहदान्त्र द्वारा नीचे।
दाएं मेसेन्टेरिक साइनस का आधार सामने आ रहा है, और बाएं मेसेन्टेरिक साइनस को नीचे की ओर निर्देशित किया गया है। सही साइनस बंद हो गया है, बाएं स्वतंत्र रूप से श्रोणि गुहा के साथ संचार करता है, जो पेट की गुहा में प्रवाह की उपस्थिति में आवश्यक है।
उदर गुहा में अंतर दो दिशाओं में अनुदैर्ध्य दिशा में स्थित - दाएं और बाएं पक्ष के चैनल।
राइट साइड चैनलपार्श्विका पेरिटोनियम और आरोही बृहदान्त्र के बीच स्थित है। यह यकृत की निचली सतह से फैलता है, जहां यह यकृत की थैली के साथ संचार करता है, सीकुम तक, जिसके पास यह आंतों के मार्ग के पीछे से गुजरता है।
बाईं पार्श्व नहर दीवार पेरिटोनियम और अवरोही बृहदान्त्र के बीच स्थित है। यह बाईं ओर से शुरू होने वाले अधिवृक्क-शिरापरक स्नायुबंधन के नीचे शुरू होता है, नीचे खींचता है और स्वतंत्र रूप से पार्श्विका पेरिटोनियम और सिग्मॉइड बृहदान्त्र के बीच श्रोणि गुहा के साथ संचार करता है।
पैथोलॉजिकल स्थितियों में, वर्णित चैनल अक्सर विभिन्न एक्सयूडेट या रक्त के लिए एक कंटेनर होते हैं।
पेट की गुहा की निचली मंजिल की जेब। पेट की गुहा की निचली मंजिल में निम्नलिखित जेब, या पेरिटोनियम का विसर्जन होता है :
1. बारह-वंशावली-जबड़ा-ग्रंथि का उलटा -ग्रहणी व्रण झुकने के भीतर पेरिटोनियम (ऊपरी और निचले ग्रहणी अल्सर) की दो परतों के बीच संपन्न हुआ . इन सिलवटों के बीच, एक खोखला गठन होता है, जिसे ग्रहणी-पैर की अंगुली की जेब कहा जाता है। पेट के रेट्रोपरिटोनियल हर्नियास, या ट्रेइट्ज़ के रेट्रोपरिटोनियल हर्नियास के गठन में यह जेब बहुत महत्वपूर्ण है। ऊपरी तह में अवर मेसेन्टेरिक नस होती है।
2. ऊपरी Iliaciflual Pocket -ileum और caecum के बीच ऊपरी कोने में संलग्न। यह एक विशेष इलियल-कोलोन गुना से ऊपर से घिरा हुआ है, नीचे ileum के क्षैतिज रूप से पहुंचने वाले हिस्से के नीचे, और आरोही बृहदान्त्र के प्रारंभिक भाग से बाहर है।
3. लोअर इलियो-इलियाक पॉकेट -यह इलियम के बाहर के भाग के नीचे स्थित एक विशेष अवकाश है। जेब सीमित है: ऊपर से - इलियम, पीछे - परिशिष्ट की मेसेंटरी, और सामने में - इलियल-मेपलिकल पेरिटोनियल तह, इलियम और सेकुम के बाहर के भाग के बीच फैली हुई है।
आंतों की जेब के पीछे (या फोसा) बड़ी आंत के प्रारंभिक खंड के पीछे स्थित होती है और आंतों के पेरिटोनियम के सामने सीमित होती है जो कि सीकुम को कवर करती है, और पार्श्विका पेरिटोनियम के पीछे।
5. अंतर-उथले उलटा -सिग्मायॉइड बृहदान्त्र के मेसेंटरी के पाश में गहरा होने के रूप में स्थित है।
पेट का खुलना। पेरिटोनियम की गुहा में पेरिटोनियल सिलवटों द्वारा गठित दो छिद्रों का वर्णन करता है।
1. विंसलोवा ग्रंथि छिद्र -omental बर्सा की गुहा के साथ संचार करता है (अधिक सटीक रूप से, एक बड़े पेरिटोनियल गुहा के साथ छोटे omentum की गुहा)। इसकी सीमाएँ हैं: पूर्वकाल-यकृत-ग्रहणी बंधन, पश्च-पार्श्व पेरिटोनियम, अवर ग्रहिका (या हेपाटो-रीनल लिगमेंट), जो ग्रहणी के ऊपरी क्षैतिज भाग के नीचे और यकृत के उपरी भाग के ऊपर होता है। आम तौर पर, यह छेद दो उंगलियों के माध्यम से देता है और इसका उपयोग omental बर्सा की गुहा को संशोधित करने के लिए किया जा सकता है, साथ ही यकृत पर ऑपरेशन के दौरान अस्थायी रूप से रक्तस्राव को रोक सकता है, हेपेटिक धमनी और पोर्टल शिरा (हिपेटोडायोडीनल लिगामेंट की चादरों के बीच जा रहा है) की उंगली से दबाकर।
2. गैस्ट्रो-अग्न्याशय उद्घाटन।इसकी सीमाएँ: दाईं ओर - पाइलोरिक-अग्नाशयी लिगामेंट, बाईं ओर - गैस्ट्रो-अग्नाशयी लिगामेंट, सामने - एक छोटा वक्रता, और पीछे - अग्न्याशय की पूर्वकाल सतह। गैस्ट्रो-अग्नाशय छिद्र की चार भिन्नताएं हैं: खुला (दूर गैस्ट्रो-पैंक्रियास वेंटिलेशन में)। एक दूसरे से लिगामेंट्स), आधा बंद (इन लिगामेंट्स के कुछ निकट आने के साथ), कवर किया गया (विकल्प जब पाइलोरिक-अग्नाशयी लिगामेंट के बाएं किनारे गैस्ट्रो-पैनक्रियाटिक गुना के स्तर पर स्थित है) और एक चैनल के रूप में (जब जठरांत्र-अग्नाशय के लिगामेंट को गैस्ट्रो-अग्नाशय के लिगामेंट पर स्तरित किया जाता है)।
पेट के अंगों का अनुपात पेरिटोनियम के लिए।
पेट की गुहा के सभी अंग, पेरिटोनियम के अपने संबंध के आधार पर, तीन समूहों में विभाजित हैं:
1. इंट्रापेरिटोनियल (इंट्रापेरिटोनियल) अंगों, सभी तरफ से पेरिटोनियम को कवर करता है। इनमें पेट, प्लीहा, छोटी आंत (विशेष रूप से जेजुनम और इलियम), वर्मीफॉर्म प्रक्रिया, अनुप्रस्थ बृहदान्त्र, सिग्मॉइड बृहदान्त्र, मलाशय का प्रारंभिक खंड शामिल हैं।
2. Mezoperitonealnyeअंगों को तीन तरफ से पेरिटोनियम से ढका जाता है और पीछे से खुला होता है। इनमें यकृत, पित्ताशय की थैली, ग्रहणी के ऊपरी क्षैतिज और आरोही भाग, सीकुम, बृहदान्त्र के आरोही और अवरोही भाग, मलाशय के मध्य भाग, गर्भाशय, मूत्राशय शामिल हैं।
3. retroperitoneal(रेट्रोपरिटोनियल) अंगों को केवल एक तरफ पेरिटोनियम के साथ कवर किया जाता है, सामने। इनमें ग्रहणी, अग्न्याशय, गुर्दे, मूत्रवाहिनी, अधिवृक्क ग्रंथियां, गुदा मलाशय, बड़े वाहिकाओं के अवरोही और निचले क्षैतिज भाग शामिल हैं - महाधमनी, अवर वेना कावा।
छोटी और बड़ी आंत का मेसेंटर। "मेसेन्टेरी" नाम को पेरिटोनियम के दोहराव के रूप में समझा जाता है, जिस पर आंतों की नली तय होती है। इसमें कई लसीका और रक्त वाहिकाओं के साथ सीरम झिल्ली के दो coalesced पत्तियों, इसमें लिम्फ नोड्स और तंत्रिकाओं होते हैं।
छोटी आंत की मेसेंटरी की संरचना की एक विशेषता यह है कि यह आंत से सटे किनारे पर कई सिलवटों का निर्माण करती है। एक मेसेन्टेरी का पिछला आधा हिस्सा और इसका पिछला किनारा एक ही समय में सिलवटों के बिना, एक रीढ़ से जुड़ा हुआ है। इस संरचना के कारण, मेसेंटरी, पेट की गुहा से हटाने के बाद, कई मोड़ के साथ एक पेचदार विमान का रूप लेती है।
मेसेंटरी की जड़ रीढ़ की हड्डी को दाएं से बाएं ओर से ऊपर और नीचे से ऊपर की ओर दूसरी काठ की कशेरुका के बाईं ओर के स्तर से दाईं ओरिल-सैकरल आर्टिक्यूलेशन के स्तर तक पार करती है। मेसेन्टेरी की चौड़ाई इसके निर्धारण के विभिन्न स्तरों पर भिन्न होती है। यह अपनी सबसे बड़ी चौड़ाई (15-17 सेमी तक) छोटी आंत की ऊपरी और मध्य तीसरी सीमा पर पहुंचती है, साथ ही बड़ी आंत के साथ इसके संगम की जगह पर 20-40 सेमी की दूरी पर होती है। इस प्रकार, जेजुनम की शुरुआत से, इसके मेसेंटरी की चौड़ाई धीरे-धीरे बढ़ जाती है; इससे पहले कि गर्भाशय मेसेंटरी की मोटी चौड़ाई में गुजरता है, यह धीरे-धीरे कम हो जाता है, और सीकुम के पास, मेसेंटरी पूरी तरह से खो जाती है।
निम्नलिखित हैं मेसेन्टेरी के प्रकार:
1. छोटी आंत का मेसेंटर।
2. परिशिष्ट का मेसेन्टेरी - बड़े श्रोणि और परिशिष्ट की दीवार के बीच एक त्रिकोणीय प्लेट है।
3. अनुप्रस्थ बृहदान्त्र का मेसेंचर अनुप्रस्थ दिशा में फैला हुआ एक विस्तृत प्लेट है और, अनुप्रस्थ बृहदान्त्र के साथ, उदर गुहा को दो मंजिलों में विभाजित करता है: ऊपरी और निचला।
4. सिग्मायॉइड बृहदान्त्र का मेसेन्टेरी - पेरिटोनियम का दोहराव है, बाएं इलियाक फोसा के मध्य से केप तक फैला हुआ है। इसकी जड़ की औसत लंबाई 6-8 सेमी है, इसके मुक्त किनारे की लंबाई अधिक है, सिलवटों की अधिक संख्या भी है।
5. मलाशय के सुपरमपुलर भाग का मेसेंचर। यह मेसेंचर केवल मलाशय के ऊपरी भाग के भीतर स्थित है, और नीचे, दूसरे त्रिक कशेरुका के स्तर पर, यह पूरी तरह से गायब हो जाता है। इस के कारण, अधिकांश मलाशय, अर्थात्, इसका सहायक भाग और गुदा नलिका पूरी तरह से मेसेंटरी से रहित हैं।
उदर गुहा, सामने से, डायाफ्राम द्वारा ऊपर से सीमांकित स्थान है - परोक्ष और अनुप्रस्थ पेट की मांसपेशियों के एपोन्यूरोसिस द्वारा, इन मांसपेशियों के अंगों से पक्षों से, काठ का रीढ़ के पीछे, बड़े काठ की मांसपेशी, लैटिसिमस डॉर्सी और मांसपेशियों और चौकोर मांसपेशियों और चौकोर मांसपेशियों के वर्ग-वर्ग से होते हैं। हड्डियों और डायाफ्राम श्रोणि।
उदर गुहा में पेरिटोनियल गुहा और रेट्रोपरिटोनियल स्पेस शामिल हैं। पेरिटोनियल गुहा पेरिटोनियम और पेट की दीवार द्वारा पंक्तिबद्ध पेट के अंगों के बीच भट्ठा जैसी जगहों का एक संग्रह है; इसमें थोड़ी मात्रा में सीरस द्रव होता है। पुरुषों में, पेरिटोनियल गुहा बंद है, महिलाओं में यह फैलोपियन ट्यूब के मुंह के माध्यम से बाहरी वातावरण के साथ संचार करता है।
रेट्रोपरिटोनियल स्पेस पेट की गुहा का एक हिस्सा है जो पार्श्विका पेरिटोनियम और इंट्रा-पेट के प्रावरणी के बीच स्थित है, जो डायाफ्राम से श्रोणि तक फैली हुई है; इसमें स्थित अंगों, वाहिकाओं, नसों और लिम्फ नोड्स के साथ फैटी और ढीले संयोजी ऊतक से भरा हुआ।
पेरिटोनियम - पेट की गुहा के कुछ अंगों को कवर करने वाली सीरस झिल्ली और अंदर से इसकी दीवारों को अस्तर; इसमें एक बाधा कार्य होता है, जो सीरस द्रव को अवशोषित करने की क्षमता और द्रव और निलंबन को फिर से संगठित करता है। आंत और पार्श्विका पेरिटोनियम हैं। आंत का पेरिटोनियम - पेट की गुहा में स्थित अंगों को कवर करने वाले पेरिटोनियम का हिस्सा। पार्श्विका पेरिटोनियम पेट की दीवार की आंतरिक सतह को चमकाने वाले पेरिटोनियम का हिस्सा है।
उदर गुहा में एक एपिप्लून, बड़ा और छोटा होता है। अधिक से अधिक ओमेंटम पेरिटोनियम का दोहराव है, जो पेट के अधिक से अधिक वक्रता से उतरता है, छोटी आंत के छोरों को ढंकता है और अनुप्रस्थ बृहदान्त्र के साथ घूमता है। छोटा ओमेंटम भी पेरिटोनियम का दोहराव है, लेकिन यकृत की निचली सतह से लेकर पेट के निचले वक्रता और ग्रहणी तक फैला हुआ है। छोटे ओमेंटम और पेट के पीछे एक ओरिजनल बैग होता है, जो पेरिटोनियल कैविटी का एक हिस्सा होता है और इसके साथ ओमेंटल ओपनिंग के माध्यम से संचार करता है (इसका व्यास 14-45 मिमी है)। भराई बैग का आकार और आकार महत्वपूर्ण व्यक्तिगत परिवर्तनशीलता के अधीन हैं। अतिरिक्त पेट के रोगों के रेडियोडायग्नोसिस को सामान्य फ्लोरोस्कोपी और एक्स-रे की मदद से किया जाता है, साथ ही साथ एक्स-रे परीक्षा के विशेष तरीकों (ओमेंटोग्राफी, पेरिटोनोग्राफी, न्यूमोपेरिटोग्राफी, न्यूमोरेट्रोपरिटोनम, आदि) के उपयोग के साथ किया जाता है।
एनोरेक्टल फोड़ा- गुदा मलाशय और गुदा के आसपास के ऊतक में स्थानीयकृत। चमड़े के नीचे या सबम्यूकोसल पैराप्रिटाइटिस (देखें) के साथ होता है, इस स्थानीयकरण के फिस्टुला के मुख्य लक्षणों में से एक है। अक्सर गुदा नहर के पीछे सख्ती से स्थित होता है, इसलिए, एक सीधा प्रक्षेपण में फिस्टुलोग्राम्स पर, गुहा हमेशा आंत (एनोरेक्टल शासक) को ओवरलैप करता है। आंत में पार्श्व फिस्टुलोग्राम का पता चला। उत्तरार्द्ध एक छोटे से नालव्रण पाठ्यक्रम का उपयोग करके सूचना दी है। मलाशय के सामने एक फोड़ा भी स्थित हो सकता है। फिर इसकी गुहा लगभग हमेशा लंबाई में विस्तारित एक अंडाकार के आकार की होती है। कभी-कभी एक फोड़ा आंत को चारों ओर से घेर लेता है, जबकि गुदा नलिका के आसपास के ऊतकों में मवाद जमा हो जाता है।
उ। उपांग- यह पेरिटोनियल गुहा में या रेट्रोस्कूल सेलुलोज में स्थानीयकृत है, तीव्र एपेंडिसाइटिस की जटिलता के रूप में उत्पन्न होता है। पेट के गुहा के रेडियोग्राफ़ पर इसके निचले दाएं चतुर्थांश में एक अतिरिक्त छाया की उपस्थिति और सेकुम और टर्मिनल इलियम में द्रव के छोटे क्षैतिज स्तरों की उपस्थिति होती है। आंत के विपरीत होने पर, सीकुम की औसत दर्जे की दीवार का एक दोष या विकृति निर्धारित की जाती है; टर्मिनल इलियम संकुचित और विस्थापित होता है जो औसत दर्जे का और ऊपर की ओर होता है। सीकुम के श्लेष्म झिल्ली के सिलवटों को संरक्षित किया जाता है, लेकिन बाद में एक तरफ धकेल दिया जा सकता है और एक साथ बंद हो सकता है। अक्सर अंधे और आरोही बृहदान्त्र की अतिसक्रियता होती है।
ए। रेट्रोपरिटोनियल- रेट्रोपरिटोनियल स्पेस में स्थानीयकृत। अग्नाशयशोथ के साथ होता है, ग्रहणी, पेरेनफ्राइटिस, आदि की पिछली दीवार को नुकसान यह अंतर्निहित बीमारी के लक्षणों के साथ ही प्रकट होता है। अनुसंधान के पारंपरिक एक्स-रे तरीकों की मदद से इसे स्थापित करना मुश्किल है। रेट्रोपेरिटोनियल फोड़ा बड़ी काठ की मांसपेशी के बाहरी समोच्च को अस्पष्ट करता है, फोड़ा के विपरीत दिशा में काठ का रीढ़ के स्कोलियोसिस का कारण बनता है, पेट की वसा के आकृति के गायब होने, डायाफ्राम को बदलते हुए। पंचर बायोप्सी और एंजियोग्राफी का निदान मदद करता है। एंजियोग्राम्स पर, Adductor वाहिकाओं को फोड़ा की परिधि के आसपास रिम के रूप में व्यवस्थित किया जाता है, जिससे इसकी सीमाओं पर जोर दिया जाता है। पैरेन्काइमल चरण में, एक हाइपर-कॉन्ट्रास्ट स्ट्रिप द्वारा असमान मोटाई से घिरा एक एवस्कुलर ज़ोन मनाया जाता है।
ए। आइसोरिएक्टल है- इस्चियो-रेक्टल स्पेस के ऊतक में स्थानीयकृत। गहरी पैराप्रोक्टाइटिस के साथ होता है (देखें)। एक ही नाम के नालव्रण का मुख्य रेडियोलॉजिकल संकेत। फिस्टुलोग्राफी से पता चला। फोड़े की गुहा की आकृति अक्सर गोल या त्रिकोणीय होती है, आकृति असमान और अविवेकी होती है।
A. अंतर्जात- आंतों के छोरों के बीच उदर गुहा में स्थानीयकृत। सीमित पुरुलेंट पेरिटोनिटिस के साथ होता है। ज्यादातर अक्सर आंतों के छोरों के बीच बृहदान्त्र से पेट की गुहा के केंद्र में स्थित होता है। संदिग्ध अंतर-आंतों के फोड़े के प्रत्येक मामले में, जठरांत्र संबंधी मार्ग के विपरीत अध्ययन करना आवश्यक है, पेट से शुरू होता है, और इसे 20-30 मिनट के अंतराल के साथ कदम से कदम मिलाते हैं। उसी समय, छोटी आंत के छोरों के स्थान और निर्धारण पर ध्यान दिया जाना चाहिए, जबकि बेरियम निलंबन उनके माध्यम से गुजर रहा है। यदि आंतों के छोरों के बीच एक फोड़ा होता है, तो उन्हें खाली स्थान बनाते हुए, गैस के साथ फुलाया जाता है और विस्थापित किया जाता है। फोड़े के आस-पास की छोटी आंत की सूजी हुई लूप तय हो जाती है, फोड़े से सटे हुए उनके कंटे असमान होते हैं, क्योंकि लूप आमतौर पर इस प्रक्रिया में शामिल होते हैं। गुहा में गैस और तरल पदार्थ की एक फोड़ा की उपस्थिति में, निदान की बहुत सुविधा होती है।
उ। श्रोणि- मलाशय के पास श्रोणि के रेट्रोपरिटोनियल ऊतक में स्थानीयकृत। गहरी पैराप्रोक्टाइटिस (देखें) के साथ होता है, तीव्र एपेंडिसाइटिस और प्युलुलेंट सल्पिंगिटिस के साथ मनाया जा सकता है। सर्वेक्षण रेडियोग्राफ़ पर जीपैल्विक (मूत्राशय को खाली करने के बाद) सिम्फिसिस और फूला हुआ आंतों की छोरों गैस के बीच सीमित ब्लैकआउट की पहचान की जा सकती है। नि: शुल्क तरल पदार्थ के संचय के विपरीत, यह छाया तब नहीं चलती है जब रोगी के शरीर की स्थिति बदलती है। आंत का एक विपरीत अध्ययन मलाशय के विस्थापन द्वारा सटीक स्थान और इसके आकार का निर्धारण करते हुए, फोड़ा के अतिरिक्त स्थान को स्थापित करता है। Ureterocystography एक ही उद्देश्य (मूत्रवाहिनी के विस्थापन और मूत्राशय की दीवारों में अवसाद) में कार्य करता है। अंधेरे की पृष्ठभूमि के खिलाफ, आप कभी-कभी क्षैतिज तरल स्तर के विभिन्न स्तरों को देख सकते हैं।
ए। उपसर्गिक- उदर गुहा के उप-स्थान में स्थानीयकृत। एक नियम के रूप में, यह पेट के अंगों में शुद्ध सूजन प्रक्रियाओं की जटिलता है। नैदानिक रूप से आवश्यक रूप से दर्द सिंड्रोम और उच्च व्यस्त शरीर का तापमान (38-40 °) प्रकट होता है, ईएसआर और ल्यूकोसाइटोसिस में वृद्धि होती है। रोगी की मजबूर स्थिति द्वारा विशेषता: आधा बैठे या पेट की तरफ कूल्हों के साथ रोगी की तरफ। Subphrenic फोड़ा गैस रहित और गैस हो सकता है।
अप्रत्यक्ष लक्षणों के आधार पर गैस रहित फोड़े का निदान रेडियोग्राफिक रूप से किया जाता है: डायाफ्राम गुंबदों में से एक के उच्च खड़े, प्रतिबंधित गतिशीलता या पूर्ण गतिहीनता, फुफ्फुस गुहा में एक छोटे से प्रतिक्रियाशील प्रवाह की उपस्थिति, फेफड़े के बेसल क्षेत्रों में डिसाइड एटलेक्टेसिस की उपस्थिति, और निमोनिया के फॉसी। यदि एक गैस रहित फोड़ा मध्य या बाईं ओर स्थानीयकृत है, तो निदान कुछ आसान है: आप पेट और बृहदान्त्र के एक विपरीत अध्ययन का संचालन कर सकते हैं, जो तब फोड़ा से विपरीत पक्ष में स्थानांतरित होता है। फोड़े का बड़ा आकार डायाफ्राम के नीचे गहन अंधकार का कारण बनता है। दाईं ओर, यह यकृत की छाया के साथ विलय कर देता है, बाईं ओर यह अधिक स्पष्ट रूप से दिखाई देता है, और वहां आप गैस के बुलबुले और पेट के शरीर की विकृति का पता लगा सकते हैं और बृहदान्त्र के प्लीहा लचीलेपन को नीचे धकेल सकते हैं। फोड़ा औसत दर्जे का स्थानीयकरण के मामले में, मध्यपट के मध्यवर्ती पेडल की रूपरेखा भड़काऊ घुसपैठ के कारण चिकनाई होती है।
सबफ्रेनिक गैस फोड़ा सबसे अधिक बार दाईं ओर होता है। इसका निदान एक क्षैतिज स्तर के तरल पदार्थ के साथ डायाफ्राम के तहत गैस के बुलबुले का पता लगाने के आधार पर किया जाता है जो आसानी से चलता है। रोगी की स्थिति को बदलते समय, गैस का बुलबुला हमेशा गुहा के भीतर एक क्षैतिज स्थिति में होता है, जो आर्क के समोच्च होते हैं। डायाफ्राम का सही गुंबद आमतौर पर ऊंचा होता है, गतिशीलता में सीमित होता है, फुफ्फुस गुहा में बहाव निर्धारित होता है। डायाफ्राम असमान रूप से मोटा होता है, फाइब्रिन के बयान के कारण एक फ्रिंज जैसा दिखता है (डायफ्रामेटाइटिस देखें)।
पेट और बृहदान्त्र के अनिवार्य विषमता के साथ पार्श्व में परीक्षा में लेफ्ट-साइड फोड़ा का पता चला है। डायाफ्राम, फुस्फुस और फुफ्फुस के बेसल क्षेत्रों के हिस्से पर प्रतिक्रियात्मक परिवर्तन आमतौर पर बाईं ओर होता है। एक महत्वपूर्ण लक्षण है एक विस्थापन ध्यानपूर्वक और पेट या उसके स्टंप के साथ-साथ बृहदान्त्र के प्लीहा कोण के नीचे। फोड़ा (सामने या पीछे) के स्थान के आधार पर, विपरीत दिशा में पेट का एक विस्थापन नोट किया जाता है। मध्य स्थान पर, द्रव का क्षैतिज स्तर हृदय की छाया के तहत xiphoid प्रक्रिया के स्तर पर निर्धारित किया जाता है और आमतौर पर छोटे ओमेंटम की गुहा में मवाद के संचय से मेल खाता है। यदि ओमेंटम बैग में मवाद का संचय बड़ा है, तो पेट बाईं ओर ऊपर और पूर्वकाल में स्थानांतरित हो सकता है। दुर्लभ मामलों में, एक कुल उप-अधूरा फोड़ा बनता है, जो उप-स्थान में पेट के गुहा के पूरे व्यास पर कब्जा कर लेता है। इस मामले में, प्रतिक्रियात्मक परिवर्तन दोनों पक्षों पर व्यक्त किए जा सकते हैं। कुछ मामलों में, ऑपरेशन के दौरान पेट उदर गुहा में प्रवेश किया गया है, पेट के गुहा के पूर्वकाल वर्गों में दाएं और बाएं स्थानीयकृत अनियमित आकार के गुहाओं को बनाते हुए, संलग्न है।
ए। सबेपेटिक- यकृत और आंतों की छोरों की निचली सतह के बीच पेरिटोनियम की गुहा में स्थानीयकृत। सीमांकित प्युरुलेंट पेरिटोनिटिस के परिणामस्वरूप होता है। यह पहचानना बहुत मुश्किल है, खासकर अगर गुहा में कोई गैस नहीं है। घुसपैठ की छाया यकृत के निचले समोच्च में स्थित है, इसकी छवि के साथ विलय, निचला समोच्च अभेद्य हो जाता है, यकृत की छाया बढ़ जाती है। हमेशा ग्रहणी और बृहदान्त्र का स्थानीय पेट फूलना होता है। आंतों की छोरों में गैस होती है, जो नीचे और तरफ से घुसपैठ को दर्शाती है। प्रत्यक्ष प्रक्षेपण में एक्स-रे की छवि सही गुर्दे के ऊपरी ध्रुव की रूपरेखा और काठ की मांसपेशी के समोच्च के धुंधलापन को निर्धारित करती है, और पार्श्व प्रक्षेपण में, जिगर और पेट की दीवार के बीच "उज्ज्वल पट्टी" को हाइपरमिया और एडिमा के परिणामस्वरूप गहरा कर दिया जाता है। कुछ मामलों में, पेट के बाईं ओर अनुप्रस्थ बृहदान्त्र की एक पारी होती है। डायाफ्राम, फुस्फुस और फुफ्फुस में प्रतिक्रियात्मक परिवर्तन उप-रोग संबंधी फोड़े की तुलना में कम स्पष्ट होते हैं।
ए। पॉसडोम्योचन- उदर गुहा के आयताकार अवकाश में स्थानीयकृत। एडनेक्सिटिस की जटिलता (देखें) या, शायद ही कभी, प्युलुलेंट एपेंडिसाइटिस (देखें)।
A. प्रीब्यूबलर- मूत्राशय के पूर्वकाल में स्थित फाइबर में स्थानीयकृत। यह एक नियम के रूप में होता है, पैरासिस्टिटिस के परिणामस्वरूप (देखें)।
जलोदर- उदर गुहा, पेट की गुहा में ट्रांस्यूडेट के संचय की विशेषता है। अधिकांश अक्सर पोर्टल शिरा प्रणाली (यकृत सिरोसिस, एक्स्टेपेटिक पोर्टल शिरा ब्लॉक) में शिरापरक ठहराव के कारण होता है, अवर वेना कावा प्रणाली में (कांस्टिटिव पेरिकार्डिटिस देखें), और दाएं-वेंट्रिकुलर अपर्याप्तता (देखें) के कारण भी, तरल जमा होने के सामान्य कारण। ऊतकों और गुहाओं (नेफ्रोसिस, आदि) में, घातक ट्यूमर (कैंसर संदूषण, मेसोथेलियोमा) और तपेदिक (देखें) के साथ पेरिटोनियल घाव। रोगी की सीधी स्थिति में उदर गुहा में मुक्त तरल पदार्थ उसके निचले हिस्सों में जमा हो जाता है, जिससे उनकी तीव्र वर्दी काले हो जाती है, आकार में अर्धचंद्र जैसा दिखता है। क्षैतिज स्थिति में, वे न केवल पेट के पार्श्व वर्गों में स्थित हो सकते हैं, बल्कि आंतों के छोरों के बीच भी हो सकते हैं और उन्हें अलग कर सकते हैं, साथ ही साथ अन्य आंतरिक अंगों की दीवारों के साथ, तरल संचय स्थलों के अनुरूप तस्वीरों में टेप-जैसे, त्रिकोणीय या बहुभुज आकार का एक समान कालापन हो सकता है।
चिपकने वाला रोग- पेरिटोनियल गुहा में आसंजनों की उपस्थिति के कारण सिंड्रोम, पिछले बीमारियों, चोटों या सर्जिकल संचालन के परिणामस्वरूप बनता है। यह रिश्तेदार आंत्र रुकावट के लगातार मुकाबलों की विशेषता है। आसंजनों के रेडियोग्राफिक संकेत रोगी के शरीर की पेलपेशन और शरीर की स्थिति में परिवर्तन के दौरान आंतों की छोरों के अव्यवस्था का प्रतिबंध या अनुपस्थिति हैं, संरक्षित के साथ आंत के सामान्य विन्यास में व्यवधान, श्लेष्मा झिल्ली की दुर्बलता से राहत, लुमेन के संकुचन के अलग-अलग डिग्री, बेरियम निलंबन के मार्ग को धीमा करना। उसी समय आंत से सटे अंगों की विकृति नोट की जाती है। आसंजन अक्सर पड़ोसी अंगों के साथ प्रभावित आंत के मुड़, झुकने और संलयन का कारण बनता है (देखें पेरा सिंड्रोम)।
मेसेन्टेरी पृष्ठीय कुल- विकासात्मक विसंगति: आंत के सभी हिस्सों में पृष्ठीय मेसेंटरी का संरक्षण, जो इसकी अत्यधिक गतिशीलता का कारण बनता है। आंतों के विपरीत रेडियोग्राफिक रूप से निदान किया गया।
बर्साइटिस एपिप्लोइक- सूजन भराई बैग। यह दुर्लभ है, मुख्य रूप से पेट या ग्रहणी संबंधी छिद्रों पर उपशामक संचालन के बाद। पेरिटोनिटिस के नैदानिक रूप से प्रकट लक्षण (देखें)। एक्स-रे चित्र चर है और पैकिंग बैग में तरल पदार्थ के प्रसार की दिशा और चिपकने वाली प्रक्रिया की गंभीरता पर निर्भर करता है। उदर गुहा की ऊपरी मंजिल में पेट के रेडियोग्राफ पर, नरम-ऊतक तीव्रता का एक अंडाकार या गोल छाया निर्धारित किया जाता है। यदि रोगी की क्षैतिज स्थिति में जांच की जाती है तो उसके आयाम बदल जाते हैं। जब जठरांत्र संबंधी मार्ग के विपरीत होता है, तो पेट को ऊपर और दाईं ओर तटस्थ स्थान पर स्थानांतरित कर दिया जाता है, अंग के अधिक से अधिक वक्रता को चापलूसी से दबा दिया जाता है, जिससे तालु द्रव्यमान के आकार की विशेषताएं दोहराई जाती हैं। कभी-कभी पेट को धकेलना इसकी दीवारों (दृश्यों का एक लक्षण) के साथ अधिक स्पष्ट होता है। अवसादग्रस्त दीवारें लोच और पेरिस्टलसिस को बनाए रखती हैं, और इस क्षेत्र में श्लेष्म की राहत को सुचारू किया जाता है। जेजुनम के छोरों, अनुप्रस्थ बृहदान्त्र और इसके शानदार कोण को नीचे की ओर धकेला जा सकता है। Omental बर्साइटिस के गैस्ट्रो-यकृत संस्करण में, पेट अक्सर बाईं ओर, पूर्वकाल या पीछे धकेल दिया जाता है। भीड़ की डिग्री पैकिंग बैग में द्रव की मात्रा पर निर्भर करती है। ओमेण्टल थैली और खोखले अंग (उदाहरण के लिए, पेट, बड़ी आंत) के बीच एक पैथोलॉजिकल आंतरिक फिस्टुला का गठन ओमेण्टल सैक हाइड्रोपोफोरीटोनम के गठन की ओर जाता है, जिसमें इसके ऊपर एक गैस बुलबुले के साथ तरल का स्तर इसके प्रक्षेपण में निर्धारित होता है। यदि चिपकने वाली प्रक्रिया का उच्चारण किया जाता है, तो तरल और गैस का सीमित संचय संभव है।
रक्तगुल्म- तरल या जमा हुआ रक्त युक्त गुहा में उनके गठन के साथ ऊतकों में रक्त का सीमित संचय।
जी। रेट्रोपरिटोनियल- रेट्रोपरिटोनियल ऊतक में स्थानीयकृत। पुरानी बीमारियों की चोट या जटिलता का परिणाम (पेट की महाधमनी धमनीविस्फार, गुर्दे की धमनियों, आदि)। उदर गुहा के रेडियोग्राफ़ पर, निम्नलिखित संकेत सबसे अधिक बार दिखाई देते हैं: एक या दोनों गुर्दे के समरूपता के गायब होने के साथ काठ का क्षेत्र का काला पड़ना, बड़े काठ की मांसपेशियों के समोच्च की कमी, पेट की पलटा सूजन, छोटी और बड़ी आंतों की छोरें।
जी। अल्पविकसित- आयताकार गर्भाशय अवकाश में स्थित।
जी। परनल- वृक्क ऊतक में स्थानीयकृत। यह एक किडनी (देखें) या इसके बगल के निकायों के आघात पर बनता है (देखें। रेट्रोपरिटोनियल हेमेटोमा)।
डी। श्रोणि- श्रोणि के ऊतक में स्थानीयकृत। यह अधिक बार एक मलाशय की क्षति पर मनाया जाता है और इसकी शिफ्ट और एक प्रीलम का कारण बनता है। रेट्रोपरिटोनियल वातस्फीति (देखें) की उपस्थिति विशेषता है।
haemoperitoneum- पेरिटोनियल गुहा में रक्त का संचय। इसका निदान पेट की गुहा की समीक्षा और लक्षित रेडियोग्राफी द्वारा किया जाता है। जब पीठ पर रखा जाता है, तो रक्त पेट के पार्श्व हिस्सों में जमा हो जाता है और एक स्पष्ट बाहरी और पॉलीसाइक्लिक आंतरिक समोच्च के साथ तीव्र रिबन जैसी छाया देता है। ब्लैकआउट की चौड़ाई पेट की गुहा में रक्त की मात्रा पर निर्भर करती है और कई सेंटीमीटर तक पहुंच सकती है। यदि थोड़ा खून है, तो बाद में दिखाया गया है।
Gidropnevmoperitoneum- तरल पदार्थ और वायु या गैस के पेरिटोनियल गुहा में संचय। रेडियोग्राफ़ पर - दो मीडिया की सीमा पर क्षैतिज स्तर: गैस और तरल। लेटरोपेशन में अध्ययन में, आप पेरिटोनियल गुहा में तरल पदार्थ की उपस्थिति के एक अतिरिक्त लक्षण का पता लगा सकते हैं - आंतों के छोरों का एक लक्षण जो तैर रहा है।
उदर हर्निया- हर्निया, जिसके गठन में पेट की गुहा के अंग शामिल होते हैं। यह 3-4% आबादी में होता है। हर्निया हर्नियल रिंग, हर्नियल थैली और हर्निया की सामग्री के बीच अंतर करता था। हर्नियल रिंग चोट या सर्जरी के परिणामस्वरूप उदर की दीवार में एक प्राकृतिक या अधिग्रहीत छिद्र है, जिसके माध्यम से हर्नियल सामग्री उभारती है। हर्निया द्वार अधिक बार वंक्षण (वंक्षण हर्निया) और ऊरु नलिकाएं (ऊरु हर्निया), विस्तारित नाभि वलय (गर्भनाल हर्निया) आदि हैं। हर्नियल बैग पेरिटोनियम के पार्श्विका पत्ती का हिस्सा है, जो हर्नियल रिंग के माध्यम से उभारता है। हर्नियल थैली में, सामग्री पेट के अंगों में से कोई भी हो सकती है। ज्यादातर अक्सर छोटी आंत की छोरें होती हैं, कम अक्सर - ओवेन्टम, कोलन, मूत्राशय के जंगम भागों, हर्नियल सामग्री की प्रकृति को स्पष्ट करने के लिए, आंत या मूत्राशय के विपरीत एक्स-रे परीक्षा और उनके बाद के एक्स-रे अक्सर उपयोग किए जाते हैं।
डगलस फोड़ा- पुरुषों में मलाशय और सिस्टिक गुहा में या महिलाओं में मलाशय-गर्भाशय गुहा में मवाद का संचय। निचले पेट में दर्द, बुखार, ल्यूकोसाइटोसिस द्वारा विशेषता, श्रोणि में दर्दनाक घुसपैठ की उपस्थिति (फोड़ा पेल्विकोरेक्टल देखें)।
तीव्र पेट- एक नैदानिक अवधारणा जो पेट के अंगों की कई तीव्र बीमारियों को जोड़ती है जो तत्काल सर्जिकल हस्तक्षेप के अधीन हैं। सभी तीव्र बीमारियों के लिए पेट दर्द, स्थानीयकरण और तीव्रता है जो इसके कारण पर निर्भर करते हैं। ऐसे मामलों में जहां नैदानिक परीक्षा डेटा पैथोलॉजी की प्रकृति की निश्चितता के साथ स्थापित करने की अनुमति नहीं देता है जो तीव्र पेट के सिंड्रोम के विकास का कारण बनता है, वे एक तत्काल एक्स-रे परीक्षा का सहारा लेते हैं। इसका उपयोग करते हुए, आप पेट की गुहा में नि: शुल्क गैस या तरल पदार्थ का पता लगा सकते हैं (हेमोपेरिटोनम देखें। न्यूमोपेरिटोनम), आंतों के अवरोध के संकेत (देखें), तीव्र रक्तस्राव के लक्षण (देखें), आदि
उपांग का घुसपैठ- घुसपैठ, एपेंडिसाइटिस के साथ विकसित (देखें)। ओवरव्यू पर, यह परिशिष्ट के क्षेत्र में एक सौम्य छाया के रूप में दिखाई देता है। सिंचाई के दौरान, सीकुम के गुंबद की कठोरता और चपटेपन को स्पष्ट रूप से पहचाना जाता है, अक्सर निचले ध्यान समोच्च के साथ; कभी-कभी एक अर्ध-अंडाकार या सपाट सीमांत भरण दोष निर्धारित किया जाता है। बृहदान्त्र निलंबन से बृहदान्त्र को खाली करने के बाद म्यूकोसल राहत के अध्ययन में, इसके परिवर्तन निर्धारित नहीं किए जाते हैं, लेकिन घुसपैठ का अतिरिक्त स्थान अधिक स्पष्ट है। एंजियोग्राफिक तस्वीर पोस्टपेंडिकुलर घुसपैठ (देखें) के समान है।
पोस्टपेंडिकुलर घुसपैठ- एपेंडेक्टोमी के बाद उत्पन्न होने वाली घुसपैठ। देखने वाले रेडियोग्राफ़ पर एक सौम्य छाया देता है, और एंजियोग्राफी के दौरान भड़काऊ प्रक्रिया के विशिष्ट संकेत होते हैं: एटिपिया के बिना हाइपोवास्कुलराइजेशन, धमनियों का बढ़ाव, गैर-गहन सजातीय धुंधलापन।
मेसेन्टेरिक लिम्फ नोड्स का कैल्सीफिकेशन- लिम्फ नोड्स में कैल्शियम लवणों का जमाव। यह मुख्य रूप से उनके तपेदिक घावों में मनाया जाता है, लेकिन टाइफाइड बुखार, पेचिश, पुरानी एपेंडिसाइटिस और अन्य बीमारियों में हो सकता है। रेडियोग्राफ़ पर, मेसेंटरिक लिम्फ नोड्स का कैल्सीफिकेशन सर्कल के करीब आकार में कई अमानवीय, धब्बेदार छाया दिखाई देता है। छाया ढीली, उखड़ी हुई, खंडित होती है। इस तरह के नोड्स का स्थानीयकरण मेसेंटरी की स्थिति से मेल खाता है और दूसरी काठ कशेरुका के शरीर के बाएं किनारे के लिए बाएं से ऊपर की ओर दाएं त्रिज्या संयुक्त से दिशा में निर्धारित होता है। सबसे अधिक बार कैलक्लाइंड लिम्फ नोड्स पेट के बाएं हिस्से में परिभाषित किए जाते हैं, पेट के गुहा के केंद्र में, दोनों तरफ कम बार, दाईं ओर। नोड्स की छाया के सीधे प्रक्षेपण में पेट के रेडियोग्राफ़ पर रीढ़ के पास स्थानीयकृत होते हैं, जो उनकी विशेषता है। यदि ट्रॉकोस्कोप पर पेट दिखाई देता है, तो कैलक्लाइंड मेसेन्टेरिक लिम्फ नोड्स को पैल्पेशन के दौरान आसानी से विस्थापित किया जाता है। अलग-अलग समय पर ली गई रेडियोग्राफ़ पर उनकी छाया अलग-अलग स्थितियों में दिखाई देती है, जो उनकी बहुत विशेषता भी है।
बड़ी ओमेंटम पुटी- लसीका प्रणाली की रुकावट और लसीका ऊतक की वृद्धि का परिणाम है। मेसेंटरी सिस्ट की तरह, इसमें एक पतली दीवार होती है और अक्सर इसमें सीरस द्रव होता है। यह निदान और आंत की एक्स-रे परीक्षा का उपयोग करके किया जाता है। अंतिम पुटी के छोरों को विस्थापित किया जाता है, लेकिन अलग नहीं किया जाता है, जैसे कि जलोदर (देखें)।
नकसीर- शरीर के ऊतकों या गुहाओं में वाहिकाओं से रक्त का संचय होता है।
के। इंट्रापेरिटोनियल- पेरिटोनियम और पेट की दीवार के साथ पंक्तिबद्ध पेट के अंगों के बीच भट्ठा जैसी जगहों पर रक्तस्राव। यह मुख्य रूप से पेट के अंगों की दर्दनाक चोटों (देखें), पेट की चोटों (देखें) और इसके अंगों (हेमोपेरिटोनम देखें) में मनाया जाता है। एक महत्वपूर्ण निदान विधि पेट की एंजियोग्राफी है, जिसका उपयोग विकृति, विस्थापन, खुली धमनियों, पैरेन्काइमल चरण में विपरीतता के दोषों आदि का पता लगाने के लिए किया जाता है।
उदर लिंफोमा- उदर गुहा के लिम्फोइड ऊतक से उत्पन्न होने वाले ट्यूमर के लिए सामान्य नाम (देखें उदर लिम्फारारकोमा। उदर लिम्फोसारकोमाटोसिस)।
उदर गुहा के लिम्फोसारकोमा- उदर गुहा के लसीका तंत्र के अपरिपक्व लिम्फोइड कोशिकाओं से एक घातक ट्यूमर। रेट्रोपरिटोनियल और मेसेन्टेरिक लिम्फ नोड्स में वृद्धि से प्रकट। मेसेंटेरिक लिम्फ नोड्स के बड़े समूह निकटवर्ती आंतों के छोरों में कई सीमांत भरण दोष के गठन का कारण बनते हैं। नतीजतन, इसके कंट्रोल्स स्कैलोप्ड हो जाते हैं, लुमेन असमान होता है, इसमें द्रव जमा होता है। इसी समय, विषम छोटी आंत के आकृति के खालीपन और सीमांत उपयोग के लक्षण अक्सर होते हैं। पृथक मामलों में, ग्रहणी को जेजुनम में नीचे की ओर स्थानांतरित कर दिया जाता है। कभी-कभी रेट्रोपरिटोनियल लिम्फ नोड्स में एक महत्वपूर्ण वृद्धि के साथ पेट के दाईं ओर और पूर्वकाल में मामूली विस्थापन होता है। लिम्फोसारकोमा को कम संवहनीकरण की विशेषता है। ट्यूमर नोड्यूल को रक्त की आपूर्ति, महाधमनी से सीधे, पतली, यातनापूर्ण धमनियों के कारण होती है और घाव में एक सूक्ष्म नाजुक संवहनी नेटवर्क का निर्माण करती है। ऐसे क्षेत्रों के साथ बारी-बारी से होने वाले अवरोधों के रूप में आम यकृत धमनी का सीमित स्टेनोसिस हो सकता है, जो पूर्वकाल में बेहतर मेसेंटेरिक धमनी के विस्थापन का संकेत देता है, छोटे अग्नाशय धमनियों के बिगड़ा हुआ आर्किटेक्चर, पोर्टल शिरा शाखाओं के विस्थापन और संपीड़न और आंतों के जहाजों में अन्य परिवर्तन।
उदर गुहा के लिम्फोसरकोमाटोसिस- लिम्फोसारकोमा का सामान्यीकृत रूप, लिम्फ नोड्स के कई घावों की विशेषता है, और बाद में - यकृत और प्लीहा को नुकसान। बढ़े हुए लिम्फ नोड्स आंतों के छोरों को खोलने का कारण बनते हैं, जिससे पेट की गुहा में "voids" बनता है। आंतों के छोरों के संपीड़न के कारण, उनका लुमेन संकीर्ण हो सकता है, और प्रीस्टेनोटिक विभागों में इसका विस्तार हो सकता है, जो बेरियम निलंबन की लंबी देरी में योगदान देता है। आंत के श्लेष्म झिल्ली की राहत अधिक बार संरक्षित होती है। पैथोलॉजिकल गठन के स्थानीयकरण को निर्धारित करने के लिए, अक्सर बृहदान्त्र को हवा (न्यूमोकोलॉजी) के साथ फुलाया जाता है।
पेरिरिनल लिपोमा-लिपोमा, वृक्क वसायुक्त ऊतक में स्थित। रेट्रोपरिटोनियल स्पेस के विपरीत दिशा में गुर्दे को विस्थापित कर सकते हैं। निमोरोट्रोपेरिटोनम, टोमोग्राफी और यूरोग्राफी का निदान किया गया।
उदर लिपोसारकोमा- एक घातक ट्यूमर जो पेट की गुहा के फैटी ऊतक से विकसित होता है। निमॉपरिटोनियम, न्यूमोरेट्रोपरिटोनम, एंजियोग्राफी, आदि का उपयोग निदान के लिए किया जाता है। एंजियोग्राफी विशेष रूप से मूल्यवान है, जो 70-75% मामलों में एंग्जायटी के लक्षण जटिल का पता लगाने की अनुमति देता है: नवगठित वाहिकाओं, ट्यूमर विपरीत, व्यक्तिगत जहाजों की घुसपैठ। लिपोसारकोमा में, अन्य ट्यूमर की तुलना में अधिक बार, नवगठित वाहिकाओं की संरचना और पाठ्यक्रम में अधिक या कम स्पष्ट सजातीयता की विशेषता होती है। आमतौर पर, पतली, arachnoid, यातना, उनकी क्रमिक शाखाओं से रहित, नव निर्मित वाहिकाओं के खराब विपरीत, घाव ध्यान में अनियमित प्रतिधारण का एक असमान वितरण, मनाया जाता है। जब ट्यूमर हाइपरवास्कुलर हो जाता है, तो नवगठित वाहिकाओं में अक्सर कई पेशी और स्पिंडल जैसे एक्सटेंशन और अराजक वितरण हो सकते हैं, जो संवहनी पैटर्न को एक लूप वर्ण देता है। ऐसे जहाजों की अत्यधिक संख्या, एक नियम के रूप में, ट्यूमर की परिधि पर होती है, जबकि इसके केंद्र में हाइपो-या एवस्कुलर साइट होती हैं। रेट्रोपरिटोनियल लिपोसारकोमा कभी-कभी एक व्यापक अवशिष्ट क्षेत्र बनाते हैं। वाहिकाओं के ट्यूमर घुसपैठ के संकेत उनके बहिष्करण और असमान संकुचन, रोड़ा (मुख्य रूप से नसों) हैं।
mesenteric adenitis- आंत के मेसेंटरी के लिम्फ नोड्स की सूजन। तीव्र और पुरानी हो सकती है। तीव्र मेसाडेनाइटिस की विशेषता तेजी से विकास है और ऐंठन द्वारा प्रकट होता है, शायद ही कभी पेट के निचले निचले हिस्से में या नाभि के आसपास निरंतर दर्द से, शरीर के तापमान में वृद्धि से। क्रोनिक मेसाडेनाइटिस आमतौर पर ट्यूबरकुलर एटियलजि का होता है, जो अनिश्चित स्थानीयकरण के अल्पकालिक आवर्तक पेट के दर्द से प्रकट होता है, छोटी आंत की दाढ़ के साथ कोमलता, कभी-कभी कब्ज या दस्त से। एक्स-रे परीक्षा से छोटी आंत की छोरों की एक अव्यवस्थित व्यवस्था, लगातार ileospasm, या आंत के ileocecal क्षेत्र में घुसपैठ-अल्सरेटिव परिवर्तन का पता चलता है। एक दीर्घकालिक मामला प्रक्रिया के साथ, सिंहावलोकन छवि में उदर गुहा के लिम्फ नोड्स में कैल्सीनेट पाया जा सकता है। ज्यादातर अक्सर वे III-IV काठ कशेरुक के दाईं ओर या सही iliac क्षेत्र में स्थित होते हैं। एंजियोग्राफी की मदद से व्यक्तिगत नसों की संलयन के कोण में परिवर्तन और उनके उत्कीर्ण वक्रता में शाखा पोर्टल वाहिकाओं में उल्लंघन द्वारा निर्धारित किया जाता है।
स्क्लेरोजिंग मेसेन्टेराइट- मेसेंटरी सूजन, फाइब्रोसिस के साथ, मेसेंटरी सिकुड़ना और छोटी आंत के छोरों के बीच आसंजनों का निर्माण। नैदानिक तस्वीर पैथोग्नोमोनिक नहीं है और शायद ही कभी आपको सही निदान करने की अनुमति देती है। रोगियों की शिकायतों में अस्वस्थता, पेट में दर्द, उल्टी, दस्त या कब्ज, हल्का बुखार होना चाहिए। पेट के पैल्पेशन से गाढ़ेपन का पता चल सकता है। एक्स-रे परीक्षा के दौरान, आंतों के छोरों को एक मोटा और सिकुड़ा हुआ मेसेंटरी द्वारा गठित voids के गठन के साथ अलग किया जाता है। छोटी आंत के छोरों के लुमेन अक्सर संकुचित होते हैं, उनकी दीवारों पर आंत के विकृत खंड के समोच्च के साथ सीरियेशन की कमी के साथ लगातार अवसाद होते हैं।
उदर मेसेंकाईमोमा- कई मेसेंकाईमल डेरिवेटिव (वसा, रेशेदार, संवहनी और ढीले संयोजी ऊतक) से उत्पन्न ट्यूमर। सौम्य और निंदनीय हो सकता है। एंजियोग्राफी में महान नैदानिक क्षमताएं हैं। एक ट्यूमर को एक अपूर्ण घातक सिंड्रोम की विशेषता है, और एंजियोग्राफिक संकेतों की गंभीरता और आवृत्ति सीधे ट्यूमर के आकार और स्थान पर निर्भर होती है। प्रक्रिया की घातकता केवल पर्याप्त मात्रा में क्षति के साथ स्थापित की जा सकती है। वास्तविक ट्यूमर संवहनी छाया दिखाई देता है, छोटी शाखाएं, घाव के फोकस में एंजियोआर्किटेक्चर के एक कमजोर रूप से चिह्नित एटिपिया का गठन करती हैं। बड़ी संवहनी धमनियां - उदर महाधमनी, अवर वेना कावा, इलियाक वाहिकाएं विस्थापित और आर्कुआ वक्र। पार्श्विका और आंतों के जहाजों की शाखाएं टूट गई हैं। उत्तरार्द्ध एक दूसरे के करीब हैं या, इसके विपरीत, पंखे के आकार का, स्थान, आकार, ट्यूमर के विकास की दिशा पर निर्भर करता है। यह व्यक्तिगत जहाजों के वितरण के क्षेत्र और उनकी परिधीय शाखाओं की संख्या को बढ़ाता है। यदि ट्यूमर की प्रक्रिया सीमित है, तो रेट्रोपरिटोनियल स्पेस के फ्लैक्स में जहाजों में हल्के परिवर्तन निर्धारित किए जाते हैं। घाव में रक्त परिसंचरण धीमा पड़ना और ट्यूमर का "धुंधला हो जाना" - अनिवार्य रूप से प्रक्रिया की खराबी का मुख्य संकेतक है।
Mezoileit- पित्तशोथ की सूजन, आंत्रशोथ (देखें) या बृहदांत्रशोथ के लक्षणों से प्रकट। अक्सर आंशिक आंत्र रुकावट से जटिल।
Mezosigmoidit- कोलाइटिस के लक्षणों से प्रकट, सिग्मायॉइड बृहदान्त्र के मेसेंटरी की सूजन।
पेरिटोनियल मेसोथेलियोमा- एक ट्यूमर जो पेरिटोनियल मेसोथेलियम से विकसित होता है। हो सकता है कि स्थानीयकृत हो (तने पर या व्यापक आधार पर) और फैलाने वाले रूप। ट्यूमर के प्रारंभिक चरण की नैदानिक तस्वीर बहुत फजी है। लक्षण दिखाई देते हैं जब पेट के अंगों का असामान्य कार्य उनमें ट्यूमर के बढ़ने के कारण होता है। मरीजों को स्पष्ट स्थानीयकरण, मतली, कभी-कभी भूख की कमी, आंतरायिक दस्त और कब्ज के बिना असुविधा और पेट दर्द की शिकायत होती है। धीरे-धीरे पेट की गुहा में प्रोटीन की एक बड़ी मात्रा के साथ तरल पदार्थ जमा होता है, लेकिन हमेशा ट्यूमर कोशिकाएं नहीं होती हैं। यदि पेरिटोनियल मेसोथेलियोमा का रूप स्थानीयकृत है, तो पेट में एक ट्यूमर को उकसाया जा सकता है। हालांकि, निदान बेहद मुश्किल है। पार्श्विका पेरिटोनियम पर एक स्थानीय रूप में न्यूमोपेरिटोनम और पेरिटोनोग्राफी की मदद से, अर्ध-अंडाकार या पॉलीसाइक्लिक रूप के गठन का पता लगाया जा सकता है। साथएक व्यापक आधार पर स्पष्ट आकृति, पेट की गुहा की आंतरिक सतह से सटे। पाचन तंत्र श्लैष्मिक राहत की एक्स-रे परीक्षा आमतौर पर संरक्षित होती है। लैप्रोस्कोपी और लैपरोटॉमी का उपयोग नैदानिक उद्देश्यों के लिए भी किया जाता है।
मेसेंटरिक परिसंचरण हानि- आंत और रक्त वाहिकाओं के विपरीत अध्ययन (महाधमनी, सीलिएकोग्राफी, ऊपरी और निचले मेसेंट्रोग्राफी) द्वारा निदान किया जाता है। प्रत्यक्ष रेडियोलॉजिकल संकेत हैं: आंतों के श्लेष्म की सिलवटों का विस्तार और मोटा होना, एडिमा के कारण प्रकट होने के रूप में पूरी आंत की दीवार का मोटा होना साथखाने का विकार। विशिष्ट रेडियोलॉजिकल लक्षणों में सबम्यूकोसल हेमोरेज (इंडेंटेशन, फिंगरप्रिंट और स्यूडोटूमर के लक्षण) और आंतों की दीवार या पोर्टल शिरा प्रणाली में गैस की उपस्थिति की पहचान शामिल है। उदर गुहा के रेडियोग्राफ पर मेसेंटेरिक नसों के घनास्त्रता के साथ, एक कठोर लूप का एक लक्षण प्रकट होता है। यदि छोटी आंत के प्रभावित हिस्से की दीवार की एडिमा का उच्चारण किया जाता है, तो इसका लुमेन संकरा होता है और आंत के इस खंड में रेडियोग्राफ़ पर गैस एक या दो संकीर्ण अर्धचंद्र के आकार की स्ट्रिप्स के रूप में दिखाई देती है, एक दूसरे के करीब स्थानीयकृत होती है और एक अंधेरे पट्टी द्वारा अलग होती है, जो आसन्न आंतों की दीवारों के कारण होती है। जब रोगी की स्थिति बदलती है, तो गैस के इन स्ट्रिप्स का स्थानीयकरण और कॉन्फ़िगरेशन रहता है, उनके बीच की दूरी नहीं बदलती है। यह आंतों की दीवार की कठोरता, इसकी स्थिरता और संकुचित क्षेत्र के लुमेन के अंदर और छोरों के बीच तरल पदार्थ की अनुपस्थिति को इंगित करता है। गतिशील अवलोकन आंत की श्लेष्म झिल्ली की दीवारों और सिलवटों की डिग्री में वृद्धि, प्रभावित क्षेत्र की आकृति की कठोरता को इंगित करता है। आंतों की दीवार की मोटाई में लंबी संकीर्ण या अनियमित धारियों और बुलबुले के रूप में गैस की उपस्थिति गैंग्रीन का एक भयानक संकेत है। पोर्टल शिरा प्रणाली में गैस को लीवर की छाया की पृष्ठभूमि के खिलाफ प्रबुद्धता के रेडियल रूप से विचलन स्ट्रिप्स के रूप में परिभाषित किया गया है। मेसेंटरिक रक्त परिसंचरण के अप्रत्यक्ष एक्स-रे लक्षण कार्यात्मक आंतों की रुकावट (देखें) के लक्षण हैं। मेसेंटेरिक ब्लड सर्कुलेशन बिगड़ा हुआ होने के कारण की पहचान करने के लिए, पहले सामान्य महाधमनी का प्रदर्शन करने की सलाह दी जाती है, और फिर, यदि आवश्यक हो, तो ऊपरी या निचले मेसेंट्रोग्राफी। एंजियोग्राफिक लक्षण पेट की धमनियों में से एक के विपरीत, उसकी शाखाओं के प्रतिगामी विपरीतता और संपार्श्विक परिसंचरण की उपस्थिति का आंशिक या कुल अभाव है। धमनी के घनास्त्रता के मामलों में, एथेरोस्क्लेरोसिस के लक्षण आमतौर पर नोट किए जाते हैं: पोत के आकृति की अनियमितता, लुमेन की असमान संकीर्णता। एक एम्बोलस के मामले में, धमनियों के एथेरोस्क्लेरोसिस के लक्षण आमतौर पर अनुपस्थित होते हैं और पोत के "टूटने" की रेखा उत्तल प्रतीत होती है।
Omentit- ग्रंथि की सूजन। ओमेंटोग्राफी का उपयोग निदान के लिए किया जाता है, जिसमें कोलाइडल समाधान या रेडियोपैक पदार्थों के निलंबन को उदर गुहा में शामिल किया जाता है। भड़काऊ घुसपैठ के कारण ओमेंटम में वृद्धि का पता चला है। नैदानिक रूप से तीव्र ओमेंटाइटिस तीव्र पेट के लक्षणों से प्रकट होता है (देखें)। ओमेंटम की पुरानी सूजन, एक नियम के रूप में, तीव्र ओमेंटाइटिस का एक परिणाम है, लेकिन कभी-कभी एक विशिष्ट (आमतौर पर तपेदिक) चरित्र होता है। उसी समय, संयोजी ऊतक का प्रभावित क्षेत्र संयोजी ऊतक के विकास और पेट के अंगों को आसंजनों के गठन (रोग के आसंजनों को देखें) के कारण मोटा हो जाता है।
उदर ट्यूमर मेटास्टेटिक - छोटे और बड़े ओमेंटम में छोटी और बड़ी आंतों की मेसेंटरी अधिक बार स्थानीय होती है। पाचन तंत्र की सामान्य एक्स-रे परीक्षा में, आंतरिक अंगों की एक शिफ्ट (संपीड़न) देखी जाती है, और यूरोग्राफी में, मूत्र के अंगों को खाली करने की गतिशीलता की बाधा और उल्लंघन का पता लगाया जा सकता है। न्यूमोरेट्रोपरिटोनम की मदद से, ट्यूमर के रेट्रोपरिटोनियल स्थानीयकरण को स्थापित करना और आसपास के अंगों के साथ उसके संबंध का पता लगाना संभव है। उन्नत मामलों में, यह निदान विधि अप्रभावी है, क्योंकि गैस को रेट्रोपरिटोनियल स्पेस में पेश किया गया घाव के किनारे तक नहीं जाता है। जब एंजियोग्राफी महाधमनी, काठ और निचली इंटरकोस्टल धमनियों की पार्श्व शाखाओं की शाखा के स्वरूप और प्रकृति में परिवर्तन से निर्धारित होती है, तो उनकी लंबाई, विस्तार, क्रमिक शाखाओं की संख्या में वृद्धि; अलग-अलग वाहिकाएं ट्यूमर नोड्स के चारों ओर झुकती हैं, इस प्रकार उनकी आकृति पर जोर देती हैं। कभी-कभी यह संभव है कि छोटे न्यूरोजेनिक जहाजों के एक नेटवर्क को प्रकट किया जाए, उनके स्पष्ट रूपरेखा के बिना नोड्स के "धुंधला", आरोही काठ की नसों के आर्किटेक्चर का उल्लंघन, संपार्श्विक परिसंचरण और अवर वेना कावा में रक्त का निर्वहन।
ओ। बी। एन। तंत्रिकाजन्य- तंत्रिका चड्डी से उत्पन्न होने वाला एक ट्यूमर, जो अक्सर श्वान शेल और उनके संयोजी ऊतक के गोले के तत्वों से होता है, मुख्य रूप से उदर महाधमनी के दोनों किनारों पर स्थित सहानुभूति तंत्रिका तंत्र के गैन्ग्लिया से।
लंबे समय तक यह नैदानिक रूप से खुद को प्रकट नहीं करता है। जब यह बड़े आकार में पहुंचता है, तो यह पड़ोसी अंगों को विस्थापित और निचोड़ देता है, जिससे उनके कार्य का उल्लंघन होता है। एक नियम के रूप में, एवस्कुलर और संवहनी राजमार्गों और आसन्न शारीरिक संरचनाओं के विस्थापन और घुसपैठ के लक्षणों की विशेषता है। अक्सर स्थित पैरावेर्टेब्रल और अंतरंग रूप से महाधमनी और अवर वेना कावा के साथ जुड़ा हुआ है। विषम महाधमनी की दीवार की एक मामूली विक्षेपण और अनियमितता निर्धारित की जाती है, कभी-कभी इस स्तर पर इसके लुमेन की संकीर्णता। और अवर वेना कावा की ओर से, एक नियम के रूप में, संवहनी दीवारों की धैर्य और अखंडता का स्पष्ट उल्लंघन है। एज दोष, अवर वेना कावा के ट्रंक की विकृति, एक अनियंत्रित नस की प्रणाली में रक्त परिवहन करने वाले विपरीत कोलेटरल का पता लगाया जाता है। घातक ट्यूमर के सामान्य रूपों के साथ, अवर वेना कावा को नुकसान के साथ, आम iliac नस रोग प्रक्रिया में शामिल हो सकती है। फिर एक सीमित क्षेत्र में असममित संकीर्णता है, संवहनी दीवार के घुसपैठ के स्थल के नीचे नसों का फैलाव, और त्रिक और गहरी रक्त शिराओं के माध्यम से विपरीत रक्त के बहिर्वाह के माध्यम से त्रिक और असंबद्ध शिरा में आरोही काठ शिराओं के माध्यम से होता है। इसी समय, ट्यूमर प्रक्रिया से प्रभावित नहीं, विपरीत पक्ष के इलियाक वाहिकाओं में विपरीत रक्त का एक भाटा होता है। गुर्दे या मूत्रवाहिनी में प्रत्यक्ष अंकुरण भी विशिष्ट है, जो उनके आकृति के विरूपण और ऊपरी मूत्र पथ के खाली होने की गतिशीलता की गड़बड़ी का कारण बनता है।
ओ। बी। एन। neorgannaya- शायद ही कभी पाया जाता है, 0.03-0.3 है % सभी नियोप्लाज्म। इसके विकास का स्रोत हो सकता है: दीवारें, पेट की गुहा को सीमित करना; पेट और रेट्रोपरिटोनियल अंगों के बीच स्थित ऊतक और शारीरिक संरचनाएं; भ्रूण की उत्पत्ति के ऊतक, जैसे मूत्रजननांगी अंगों की गड़बड़ी, आदि। ट्यूमर सौम्य और घातक हैं, लेकिन उनके बीच कोई स्पष्ट अंतर नहीं है, क्योंकि 70% मामलों में उनके हटाए जाने के बाद रिलेप्स होते हैं, भले ही दुर्भावना के तत्व हों।
अकार्बनिक ट्यूमर की नैदानिक तस्वीर, विशेष रूप से विकास के प्रारंभिक चरण में, बल्कि खराब और अनिश्चित होती है और पेट के अंगों और रेट्रोपरिटोनियल स्पेस में कई प्रकार की प्रक्रियाओं में देखी जा सकती है। जब एक ट्यूमर एक महत्वपूर्ण आकार तक पहुंच जाता है, तो रोग के सामान्य और स्थानीय लक्षण दिखाई देते हैं। पूर्व में अनुचित बुखार, सामान्य कमजोरी, प्रगतिशील क्षीणता, उत्तरार्द्ध में जठरांत्र संबंधी असुविधा, भारीपन की भावना, पेट में दर्द, पीठ, कभी-कभी पैर को विकीर्ण करना, पेट में ट्यूमर की उपस्थिति, पेचिश संबंधी विकार शामिल हैं।
रेडियोलॉजिकल संकेत ट्यूमर के स्थान और लागू अनुसंधान विधियों पर निर्भर करते हैं। यदि ट्यूमर अधिजठर क्षेत्र में स्थित है, तो पाचन तंत्र के विपरीत, रोग के अप्रत्यक्ष लक्षणों के संकेत प्राप्त किए जा सकते हैं: गैस्ट्रिक अव्यवस्था ऊपर, दाएं, बाएं, रेट्रोगैस्ट्रिक स्थान में वृद्धि के साथ, पेट के पीछे की दीवार की विकृति, गैस्ट्रिक लुमेन की संकीर्णता, इसके पूर्वाग्रह को सीमित करना, बिगड़ा अंग। संयुक्त यूरोग्राफी और कोलेसिस्टोग्राफी में, प्रभावित पक्ष पर बिगड़ा गुर्दे समारोह, पेट प्रणाली की विकृति, गुर्दे के रोटेशन और विस्थापन, आकार में परिवर्तन, ऊपर और बग़ल में आंदोलन, गतिशीलता की सीमा, धुंधली आकृति, सिकुड़न और पित्ताशय की थैली की एकाग्रता की क्षमता का पता लगाया जाता है। जब ट्यूमर मुख्य रूप से मीज़ोगैस्ट्रिक क्षेत्र में स्थित होता है, तो जीजोनम के छोरों के विस्थापन का पता लगाना संभव है पक्ष, ऊपर, आगे, उनके आकृति का धुंधलापन, बिगड़ा हुआ धैर्य के साथ लुमेन की संकीर्णता और गतिशीलता को सीमित करना। बृहदान्त्र के विभिन्न हिस्सों का विस्थापन, उनकी गतिशीलता का प्रतिबंध, आकृति का विरूपण, यहां तक कि बिगड़ा हुआ धैर्य के साथ लुमेन का संकुचन संभव है। न्यूमोकोलोग्राफी और न्यूमोगास्टोग्राफी की शर्तों के तहत, अक्सर एक ट्यूमर की गांठदार रूपरेखा को प्रकट करना संभव होता है, जिससे पेट और बृहदान्त्र के विरूपण और असमान रूप से विकृत होते हैं। न्यूमोरेट्रोपरिटोनम में महान नैदानिक क्षमताएं हैं। न्यूमोरेट्रोपरिटोनम के साथ टोमोग्राफी का उपयोग करना ट्यूमर के आकार और आकृति को अच्छी तरह से निर्धारित करता है। लिम्फोग्राम लिम्फ नोड्स में केंद्रीय और क्षेत्रीय भराव दोषों को प्रकट करते हैं, उनके आकार में वृद्धि, घाव के स्तर पर लिम्फ प्रवाह मार्गों का एक ब्लॉक, लिम्फ नोड्स और रक्त वाहिकाओं की श्रृंखला में बदलाव, लिम्फैन्जियोआर्किटेक्टोनिक्स में एक बदलाव। कुछ मामलों में छोटे श्रोणि में ट्यूमर के स्थानीयकरण के साथ, आप फजी कंट्रोस के साथ इलियाक क्षेत्र का एक काला पड़ सकता है। एक असंगठित घातक ट्यूमर का एक सामान्य रूप आमतौर पर गैस से घिरा नहीं होता है, या न्यूमोरेट्रोपरिटोनम में इसका केवल आंशिक "आवरण" होता है। अक्सर, इस स्थानीयकरण के ट्यूमर डिस्टल मूत्रवाहिनी के विस्थापन, उनके समरूपता की एक अस्पष्टता और लुमेन के एक suprastenotic विस्तार, साथ ही मूत्राशय, लसीका वाहिकाओं और नोड्स के विकृति का कारण बनते हैं।
सामान्य एक्स-रे अर्ध-दवाओं के साथ, कुछ गैर-अंग ट्यूमर की अपनी विशेषताएं हैं (देखें उदर लिम्फोसारकोमा। उदर लिपोसारकोमा। पेट मेसेनचायोमा। पेरिटोनियल मेसोथेलियोमा। रेट्रोस्पिरोनियल ट्यूमर)। पेट में दर्द।
रेट्रोपरिटोनियल ट्यूमर- चिकित्सकीय रूप से देर से प्रकट होता है, अक्सर बड़े आकार तक पहुंचता है। कभी-कभी यह पेट में अकड़न होने पर या पेट में भारीपन की भावना के कारण बड़े ट्यूमर के कारण प्रकट होता है, या पड़ोसी अंगों से लक्षण उत्पन्न होते हैं: मतली, उल्टी, कब्ज, सूजन और यहां तक कि आंतों में रुकावट, मूत्र विकार। देर से लक्षणों में ट्यूमर के विघटन के कारण बुखार शामिल है, साथ ही बिगड़ा हुआ शिरापरक और लसीका जल निकासी (जलोदर, पेट के पतले सफ़ेन नसों, निचले अंगों में भीड़, आदि) के कारण संकेत हैं।
यदि ट्यूमर मुख्य रूप से अधिजठर क्षेत्र में स्थानीयकृत होता है, तो यह पेट के ऊपर और दाएं या बाएं विस्थापन का कारण बनता है, लुमेन की संकीर्णता और रेट्रोग्रैसिक स्पेस में वृद्धि के साथ इसकी पीछे की दीवार की विकृति। ट्यूमर के समोच्च की स्पष्ट रूपरेखा की कमी के कारण विशेषता, बृहदान्त्र के विस्थापन के संकेतों की अनुपस्थिति, इसके चपटा होने के कारण गुर्दे की छाया का विस्तार (सामने से पीछे की ओर संपीड़न), काठ की मांसपेशी के समोच्च का विस्थापन औसत दर्जे का।
मीज़ोगैस्ट्रिक क्षेत्र में प्रक्रियाओं का स्थानीयकरण छोटी आंत के छोरों के विस्थापन (पीछे हटने) के साथ-साथ बृहदान्त्र के विभिन्न हिस्सों के साथ-साथ बाद में, ऊपर की ओर, पूर्वकाल में, उनकी गतिशीलता का प्रतिबंध, लुमेन के संकरा और संकुचित आंतों के वर्गों की क्षीणता से होता है।
रेट्रोपेरिटोनियल ट्यूमर, जो मुख्य रूप से हाइपोगैस्ट्रिक क्षेत्र में स्थित हैं, पूर्वकाल और ध्यानपूर्वक अवरोही बृहदान्त्र को धक्का देते हैं, सिग्मॉइड को उजागर करते हैं और आंत के रेक्टोसिग्मॉइड वर्गों को निचोड़ते हैं। श्रोणि में प्रक्रिया के स्थानीयकरण के साथ, अंधा, सिग्मॉइड और मलाशय की आंतों के विस्थापन द्वारा निर्धारित किया जाता है, उनके लुमेन के संकुचन और पूर्वाग्रह को सीमित करने के साथ (देखें पेट की गुहा का ट्यूमर गैर-अंग है)।
पेट और urography के अत्यंत मूल्यवान सर्वेक्षण रेडियोग्राफी के निदान में। उसके बाद, पाचन तंत्र का एक विपरीत अध्ययन आयोजित किया जाता है, और, यदि आवश्यक हो, तो एंजियोग्राफी।
ट्रांसफ़ॉर्मल महाधमनी में महान नैदानिक क्षमताएं हैं। यह आपको ट्यूमर के आकार, आकृति और रक्त की आपूर्ति को निर्धारित करने की अनुमति देता है, महाधमनी और बड़ी धमनियों से इसका संबंध। एक घातक चरित्र के पक्ष में आमतौर पर विपरीत सामग्री का एक समूह कहा जाता है, जैसे छोटी झीलें या पोखर (देखें ट्यूमर असंगठित)।
Parakolit- फाइबर की सूजन, आरोही और अवरोही बृहदान्त्र के पीछे रेट्रोपरिटोनियल स्पेस में स्थित है। रेडियोग्राफिक रूप से इन विभागों की विकृति और उनके अव्यवस्था की कमी, श्लेष्म झिल्ली की राहत और आंतों के डिस्केनेसिया की उपस्थिति को बदलना संभव है।
parametritis- पैरामाइरियम की सूजन, जो पार्श्व, पश्च और पूर्वकाल में होती है। एक पार्श्व पैरामीट्राइट के साथ, प्रक्रिया व्यापक लिगामेंट की पत्तियों के बीच स्थानीय रूप से दाईं ओर और (या) गर्भाशय के बाईं ओर, और पीछे एक में, गर्भाशय और मूत्राशय के बीच स्थानीयकृत होती है। यह मेट्रोग्राफी के साथ संयोजन में एक्स-रे न्यूमोपेलवीोग्राफी की मदद से निदान किया जाता है।
paraproctitis- मलाशय और गुदा के पास स्थित फाइबर की सूजन। एक्यूट और क्रॉनिक पैराप्रोक्टाइटिस, डिफ्यूज़ (पैराएरेक्टल कल्मोन) हैं और फोड़े के गठन तक सीमित हैं। फिस्टुलेस क्रॉनिक पैराप्रोक्टाइटिस (देखें) की विशेषता है।
Paratsistit- मूत्राशय के पास स्थित फाइबर की सूजन। प्रक्रिया को रीढ़ के पीछे और मूत्राशय के पीछे की जगह में स्थानीयकृत किया जा सकता है, फिर इसे क्रमशः, पूर्व-वेसिकुलर और पोस्टीरियर-वेसिकुलर पेरासिस्टाइटिस कहा जाता है, जो तीव्र और पुरानी हैं। सिस्टोग्राम पर, भड़काऊ घुसपैठ के बाहर मूत्राशय के संपीड़न के लक्षण निर्धारित किए जाते हैं, जिससे मूत्राशय विकृति के विभिन्न प्रकार होते हैं। यह बहुत मूल्यवान पॉलीसिस्टिकोग्राफी है, जो मूत्र विकारों के कारण का पता लगाने की अनुमति देता है।
Periadneksit- गर्भाशय के उपांग को कवर करने वाले पेरिटोनियम की सूजन (एडनेक्सिटिस देखें)।
paraappendicitis- परिशिष्ट को कवर करने वाले पेरिटोनियम की सूजन; एपेंडिसाइटिस में आसंजन का कारण बनता है (देखें)।
पेरीविसेराइट सबहेपेटिक- चिपकने वाला पेरिटोनिटिस (देखें), यकृत की निचली सतह पर और आसन्न अंगों की सतह पर स्थानीयकृत होता है।
Perigastrit- पेट को कवर करने वाले पेरिटोनियम की सूजन। अक्सर एक चिपकने वाला पेरीगास्टाइटिस होता है, जो आसंजनों के विकास, पेट के आकार और गतिशीलता का उल्लंघन होता है।
serohepatitis- जिगर को कवर करने वाले पेरिटोनियम की सूजन, और इसकी रेशेदार झिल्ली (कैप्सूल)। यदि पेरीगेपेटाइटिस नोड्स है, तो छोटे रेशेदार क्षेत्र बनते हैं, यकृत की सीरस - रेशेदार झिल्ली मोटी हो जाती है और यदि गाढ़ा हो जाता है, तो स्केलेरोसिस - और स्केलेरोसिस विकसित हो जाता है। कैंसर पेरीगैपेटाइटिस भी है, जो यकृत या पेरिटोनियम के कैंसर में मनाया जाता है। जब न्यूमोपेरिटोनम ने पाया कि आसंजन फैलाना, यकृत को ठीक करना।
Periduodenit- ग्रहणी को कवर करने वाली पेरिटोनियम की सूजन, और (या) आंत की पिछली दीवार से सटे हुए ऊतक। यह podbryzheechnom periduodenite पर अनुप्रस्थ बृहदांत्र के अन्त्रपेशी की जड़ के साथ अपने चौराहे के जगह ऊपर बृहदान्त्र के समीपस्थ भाग में स्थानीय है - - फैलाना periduodenite प्रक्रिया में समान रूप से ग्रहणी, जब nadbryzheechnom की पूरी बाहरी सतह पर वितरित किया जाता है जड़ के साथ अपने चौराहे के जगह नीचे ग्रहणी के दूरस्थ भागों में अनुप्रस्थ बृहदान्त्र का मेसेंचर। रेडियोग्राफ़ पर ग्रहणी की विकृति, विस्थापन, निर्धारण और इसके लुमेन की संकीर्णता का पता चलता है। आवधिक अल्सरेशन के कारण बल्ब में शमरॉक, मोमबत्ती की लौ और कंस्ट्रक्शन और डायवर्टिकुलिफ़ॉर्म प्रोट्रूशंस (पॉकेट्स) के निर्माण के साथ एक ग्लास के रूप में विशेषता परिवर्तन होते हैं। असमान, दांतेदार, अप्रसन्नता की भावनाएं सीमित हैं।
जन्मजात जन्मजात- विकास संबंधी विसंगति, ग्रहणी में डोरियों की उपस्थिति की विशेषता, कई भड़काऊ आसंजनों के समान।
pericolitis- बृहदान्त्र को कवर करने वाले पेरिटोनियम की सूजन। विकृति और आंत की सामान्य स्थिति में परिवर्तन, इसकी गतिशीलता का उल्लंघन, अधिकता का गठन, लुमेन का संकुचन, सामग्री के पारित होने की गति को धीमा करना, उल्कापात। उसी समय, आसन्न आंत लूप आसंजनों द्वारा तय किया जा सकता है। पूर्वकाल पेट की दीवार या आसन्न अंगों के साथ आंत का संलयन भी संभव है। जब दो आसन्न छोरों की सन्निहित दीवारों को टांका लगाया जाता है, तो वे एक डबल बैरल बना सकते हैं जो सिंचाई के दौरान काम करने में विफल रहता है (देखें पेरा सिंड्रोम)।
perimetry- गर्भाशय को कवर करने वाले पेरिटोनियम की सूजन। चिपकने वाला और अतिउत्साही हो सकता है। चिपकने वाली परिधि गर्भाशय और आसन्न अंगों के बीच आसंजनों के गठन की विशेषता है। आसंजनों का अच्छी तरह से निदान एक्स-रे न्यूमोपेल्वीयोग्राफी द्वारा किया जाता है। पेट की गुहा में एक्सयूडेट की उपस्थिति से बाहरी परिधि की उपस्थिति होती है (मुक्त तरल पदार्थ के लक्षण देखें)।
Perisalpingit- फैलोपियन ट्यूब को कवर करने वाले पेरिटोनियम की सूजन।
Perisalpingooforit- फैलोपियन ट्यूब और अंडाशय को कवर करने वाले पेरिटोनियम की सूजन (एडनेक्सिटिस देखें)।
Perisigmoidit- सिग्मॉइड बृहदान्त्र को कवर करने वाले पेरिटोनियम की सूजन।
perityphlitis- घुसपैठ या आसंजनों के गठन के साथ, सेकुम को कवर करने वाले पेरिटोनियम की सूजन (देखें टिफ़्लिट। टिफ़्लोकोलिट)।
पेरिटोनिटिस- पेरिटोनियम की सूजन, जो स्थानीय और सामान्य हो सकती है। स्थानीय पेरिटोनिटिस के साथ, प्रक्रिया केवल पेरिटोनियल गुहा के किसी भी भाग में स्थानीयकृत है। सामान्य पेरिटोनिटिस एक सामान्यीकृत, फैलाना, फैलाना पेरिटोनिटिस है जो पेरिटोनियम की पूरी सतह पर फैलता है। एक्सयूडेट की प्रकृति के अनुसार, नैदानिक पाठ्यक्रम के अनुसार पेरिटोनिटिस हेमोरेजिक, प्यूरुलेंट, सीरस, फाइब्रिनस हो सकता है - तीव्र और जीर्ण। तीव्र पेरिटोनिटिस अचानक शुरू होता है और तेजी से विकसित होता है। एक स्वतंत्र बीमारी के रूप में बहुत कम ही होता है। क्रोनिक पेरिटोनिटिस धीरे-धीरे, लगातार विकसित होता है। तीव्र पेरिटोनिटिस एपेंडिसाइटिस (एपेंडिक पेरिटोनिटिस) की जटिलता हो सकती है, टाइफाइड अल्सर के वेध का परिणाम, आमतौर पर टाइफाइड बुखार (टाइफाइड पेरिटोनिटिस) में छोटी आंत, आंतरिक महिला जननांग अंगों (जननांग पेरिटोनिटिस) की सूजन, जब वे विकसित होते हैं, तो वे विकसित होते हैं, जब वे (वे, जब वे, वे) के लिए दिए गए हैं, तो वे विकसित होते हैं। कोलेसिस्टिटिस (पित्तज पेरिटोनिटिस), पेट में गुहा के बंद और खुले चोटों के साथ पेरिटोनियम (सेप्टिक पेरिटोनिटिस) में प्युलिपेटिसिस के साथ, पेट की गुहा, घनास्त्रता की बंद और खुली चोटें अन्त्रपेशी और आंत अल में romboemboliyah वाहिकाओं।
तीव्र पेरिटोनिटिस के प्रारंभिक चरण की नैदानिक तस्वीर शरीर के तापमान में वृद्धि, सूखी जीभ, हृदय गति में वृद्धि, पेट में दर्द, मतली, उल्टी, पेट की गुहा की दीवारों के तनाव की विशेषता है। इसके अलावा, पल्स दर में वृद्धि बढ़ जाती है, यह फ़िफ़ॉर्म हो जाता है, जीभ सूख जाती है (ब्रश की तरह), पेट में गड़बड़ी दिखाई देती है। फैलाना पेरिटोनिटिस का रेडियोडायग्नोसिस आंत के कार्यात्मक रुकावट और उदर गुहा में मुक्त द्रव के संकेतों का पता लगाने पर आधारित है। इसके अलावा, पेट की सूजन, आंतों के छोरों, गोल छोर के साथ छोटे आंत्र मेहराब की उपस्थिति (आंतों के लुमेन में तरल पदार्थ की अनुपस्थिति में) या समान ऊंचाई पर स्थित अंधाधुंध क्षैतिज द्रव के स्तर का पता लगाया जाता है। शोफ के कारण आंत की दीवार मोटी हो जाती है, इसके विपरीत फजी होते हैं। श्रोणि और पार्श्व नहरों में मुक्त तरल पदार्थ होता है। एक काले रंग की पट्टी सूजी हुई आंतों की छोरों के बीच दिखाई देती है। आमतौर पर पेट की गुहा का एक समान कालापन, जो संरचनात्मक विवरण के भेदभाव को रोकता है (देखें। पेट तीव्र है)।
यदि पेट की गुहा में मुक्त द्रव की मात्रा छोटी है, तो अक्सर इसका पता लगाना बहुत मुश्किल होता है। ऐसे मामलों में, पेरिटोनोग्राफी का उपयोग करने की सिफारिश की जाती है। पेरिटोनिटिस के प्रारंभिक चरण में, पेट की गुहा में छोटे तरल पदार्थ के रूप में मुक्त द्रव को परिभाषित किया गया है। प्रस्तुत पानी में घुलनशील कंट्रास्ट एजेंट असमान (घोंसला) में अवशोषित हो जाता है, आंतों की पैरेसिस की घटना को कमजोर रूप से व्यक्त किया जाता है। मूत्र पथ में एक विपरीत एजेंट 10-12 मिनट के बाद दिखाई देता है, और प्रशासन के बाद 2-4 घंटे तक पेट की गुहा में मौजूद होता है। पेरिटोनिटिस के दूसरे चरण में, मुक्त द्रव के बड़े संचय को देखा जाता है; कई घंटों के लिए इंजेक्शन विपरीत एजेंट डिपो के रूप में पेट की गुहा में है; पेरिटोनियम का अवशोषण कार्य तेजी से बिगड़ा हुआ है बाद के मूत्र पथ में विपरीत की देर से उपस्थिति की पुष्टि की जाती है - प्रशासन के बाद 2-4 घंटे। आंतों की रुकावट के लक्षण अधिक स्पष्ट हैं। हालांकि, बृहदान्त्र की दीवार के माध्यम से एक विपरीत एजेंट के अवशोषण के कारण, यह विपरीत होता है और रेडियोग्राफ पर अच्छी तरह से परिभाषित होता है। तीसरे, टर्मिनल, चरण, आंतों में रुकावट बढ़ जाती है, पेट की गुहा में नि: शुल्क तरल पदार्थ की एक महत्वपूर्ण मात्रा निर्धारित की जाती है, और पेट की गुहा से विपरीत एजेंट के अवशोषण को पूरी तरह से रोक दिया जाता है।
सीमित पेरिटोनिटिस के साथ पेट की गुहा में भड़काऊ घुसपैठ (देखें) या फोड़ा (देखें) है। क्रमाकुंचन पेरिटोनिटिस के प्रकार के अनुसार क्रोनिक पेरिटोनिटिस होने की अधिक संभावना है, चिपकने वाला पेरिटोनिटिस, जिससे पेट के अंगों की विकृति होती है। चिपकने वाली पेरिटोनिटिस की किस्में रेशेदार और स्क्लेरोज़िंग हैं। रेशेदार पेरिटोनिटिस के मामले में, रेशेदार आसंजन पेट की गुहा में व्यापक डोरियों और पुलों के रूप में बनते हैं, जबकि स्क्लेरोज़िंग - घने सिकाट्रिकियल आसंजन।
पेरिटोनिटिस कैंसर है- प्रसारित पेरिटोनियल कैंसर, कई छोटे सजीले टुकड़े और पिंड के गठन की विशेषता है, आमतौर पर मेटास्टेटिक मूल।
पेरिटोनिटिस सिफिलिटिक- सिफलिस में पुरानी पेरिटोनिटिस, पेरिटोनियम पर गम के गठन की विशेषता है। पुरानी पेरिटोनिटिस के नैदानिक और रेडियोलॉजिकल संकेतों के अलावा, रोग का तथ्य, उपदंश के साथ रोगी और सकारात्मक वासरमैन प्रतिक्रिया निदान के लिए महत्वपूर्ण है।
तपेदिक पेरिटोनिटिस- पेरिटोनियल तपेदिक में क्रॉनिक एडिसिव या एक्स्युडेटिव पेरिटोनिटिस। जब पेरिटोनियम की गुहा में एक्सयूडेटिव पेरिटोनिटिस होता है, तो पेरिटोनियम पर एक सीरस बहाव और prosidny दाने होता है, चिपकने के साथ - आंतों के छोरों के बीच घने आसंजनों की बहुतायत। ट्यूबरकुलस पेरिटोनिटिस के गांठदार-ट्यूमरस रूप भी हैं। यह बड़े गांठदार ट्यूमर जैसी संरचनाओं की विशेषता है - आंतों के छोरों, अधिक से अधिक omentum और पार्श्विका पेरिटोनियम के बीच व्यापक आसंजन का एक परिणाम है।
एक स्पष्ट नैदानिक तस्वीर के बिना ट्यूबरकुलस पेरिटोनिटिस होता है। खाली करने वाले रोगियों में, अस्पष्ट पेट दर्द (कभी-कभी ऐंठन या सुस्त), अपच संबंधी विकार और दस्त की प्रवृत्ति होती है। मरीजों को अक्सर बुखार होता है, लेकिन बुखार से मुक्त कोर्स भी है। रोग के प्रारंभिक चरणों में, पेट का तालमेल बहुत कम देता है। तपेदिक पेरिटोनिटिस का सूखा रूप रोग की सामान्य तस्वीर और एक अलग स्थान के रोगी में तपेदिक की उपस्थिति के आधार पर स्थापित किया गया है। एक्स-रे विपरीत अध्ययन में, छोटी आंत के छोरों का निर्धारण और आंत के ileocecal अनुभाग का निर्धारण, इसमें गैस की उपस्थिति निर्धारित की जाती है; कभी-कभी इसके अलग-अलग छोरों को फूला हुआ और विकृत हो जाता है। एक्सयूडेटिव रूप अधिक आसानी से पहचाना जाता है, खासकर बच्चों में (पेरिटोनिटिस देखें)। Palpable ट्यूमर की तरह संरचनाओं की उपस्थिति के साथ, निदान बहुत सुविधाजनक है। सकारात्मक सीरोलॉजिकल परीक्षण और लैप्रोस्कोपी निदान की स्थापना में मदद करते हैं।
Peritransverzit- अनुप्रस्थ बृहदांत्र को कवर करने वाले पेरिटोनियम की सूजन (ट्रांसवर्सिटिस देखें)।
pericholecystitis- पित्ताशय की थैली की निचली और पीछे की सतहों को कवर करने वाली पेरिटोनियम की सूजन, और (या) संयोजी ऊतक जो यकृत से इसकी पूर्व-ऊपरी सतह को अलग करता है। रेडियोडायग्नोसिस मूत्राशय की स्थिति, आकार, आकार और मोटर गतिविधि की विशेषताओं पर आधारित है। यदि प्रक्रिया चिपकने वाली है, तो पित्ताशय की थैली का आकार और गतिशीलता बदल जाती है। जब यकृत के साथ पित्ताशय की थैली का फैलाव होता है, तो इसका तल ऊपर और बाहर खींचा जाता है, ग्रहणी के साथ - बाईं ओर, बृहदान्त्र के साथ - नीचे। आसंजन पित्ताशय की थैली की विकृतियों और अनियमित आकृति के विभिन्न प्रकार का कारण बनते हैं। पेरीकोलेस्टाइटिस के मामले में, पित्ताशय की थैली के परिवर्तन की विकृति के रूप में यह कम हो जाता है और आसंजनों द्वारा तनावपूर्ण होता है, और आकार के वेरिएंट में, मूत्राशय के समरूप और स्पष्ट होते हैं, चिकनी संक्रमण के साथ, गतिशीलता बिगड़ा नहीं है। आसंजन असमान आकृति का कारण बनते हैं, आमतौर पर इंगित प्रोट्रूशियन्स के साथ, और बुलबुले की गतिशीलता को सीमित करते हैं। मूत्राशय से पित्त का निष्कासन धीमा है। पेरीकोलेस्टाइटिस के मामले में, आसन्न आंतों के क्षेत्रों को विकृत किया जा सकता है, जो स्पष्ट रूप से उनमें से एक साथ संयुक्त परीक्षा के दौरान परिभाषित किया गया है; विषय के शरीर की स्थिति में परिवर्तन के मामले में बुलबुले की स्थिति नहीं बदलती है और इसके निष्क्रिय पूर्वाग्रह, आदि की एक सीमा है।
Pioperigepatit- जिगर और उसके रेशेदार कैप्सूल को कवर करने वाले पेरिटोनियम की शुद्ध सूजन। यह चिकित्सकीय रूप से सही हाइपोकॉन्ड्रिअम में दर्द, उच्च शरीर के तापमान, पेरिटोनियल के लक्षण और पेरीहेपेटाइटिस जलन से प्रकट होता है।
Piopnevmoperigepatit- पियोपेरीहेपेटाइटिस, जिसमें पेरिटोनियल गुहा में मवाद और गैस का संचय होता है; अक्सर पेट या ग्रहणी के छिद्र में होता है।
pneumoperitoneum - उदर गुहा में मुक्त गैस की उपस्थिति, जो इसके सबसे उच्च स्थित भागों में जमा होती है, इसलिए इसकी पहचान करने के लिए एक पॉलीपोसिनल अध्ययन की आवश्यकता होती है। न्यूमोपेरिटोनम के निदान के लिए इष्टतम एक खंड, अर्धचंद्र या त्रिभुज और पेट की दीवार, यकृत और डायाफ्राम के रूप में गैस के बीच एक तेज विपरीत की तस्वीर में मौजूद होने के कारण बाईं ओर पार्श्वस्थ है। यहां तक कि गैस की थोड़ी मात्रा भी आमतौर पर इस तरह के लेटरोग्राम पर पाई जाती है। रोगी की ऊर्ध्वाधर स्थिति में, एक नियम के रूप में, पेट की गुहा में मुक्त गैस की पहचान करना भी संभव है, लेकिन पीड़ित की सामान्य गंभीर स्थिति के कारण कुछ मामलों में यह स्थिति हमेशा संभव नहीं होती है। डायाफ्राम के तहत गैस बढ़ने के लिए, रोगी को सीधा स्थिति में होने के कुछ मिनट बाद अध्ययन शुरू करने की सलाह दी जाती है। सर्वेक्षण पर पेट की गैस के रेडियोग्राफ़ को डायाफ्राम के एक या दो गुंबदों के नीचे एक संकीर्ण बीमारी के रूप में प्रस्तुत किया जाता है।
पेट की गुहा में मुक्त गैस पेट की बंद चोट या चोट के साथ प्रकट हो सकती है, खोखले अंग (पेट, आंतों) का छिद्र, साथ ही नैदानिक या चिकित्सीय प्रयोजनों के लिए इसका कृत्रिम परिचय।
Pnevmoren- वृक्क स्थान में गैस की उपस्थिति।
Pnevmoretroggeritoneum- रेट्रोपरिटोनियल स्पेस में वायु या गैस की उपस्थिति। नैदानिक उद्देश्यों के लिए, गैस को रेट्रोपरिटोनियल स्पेस में पेश किया जाता है ताकि वहां स्थित अंगों के विपरीत हो सके (रेट्रोपेरिटोनियल वातस्फीति देखें)।
घायल पेट मर्मज्ञ- पेट के ऊतकों पर यांत्रिक प्रभाव, जिसमें गठित घाव चैनल पेट की गुहा के साथ जुड़ा हुआ है। तीव्र अवधि में रेडियोडायग्नोसिस न्यूमोपेरिटोनम (देखें) और हेमोपेरिटोनम (देखें), पैरेन्काइमल अंगों (यकृत, प्लीहा, गुर्दे) की छवि की अस्पष्टता, साथ ही उदर गुहा में विदेशी निकायों की उपस्थिति के लक्षणों की पहचान पर आधारित है।
उदर सरकोमा- एक घातक ट्यूमर जो मेसेंकाईम के तत्वों से विकसित होता है। अपने रेडियोलॉजिकल चित्र में, यह मेसेनचाइम जैसा दिखता है (देखें)। एंजियोग्राफिक रूप से संवहनी घुसपैठ के संकेत प्रकट होते हैं, उदर महाधमनी और इलियाक धमनियों की व्यक्तिगत पार्श्विका शाखाओं का रोड़ा। उसी समय, पोत की दीवारों के दांतेदार आकृति के साथ, पोत की ट्रंक संकीर्ण, लम्बी होती है, इसकी सहायक शाखाओं से रहित होती है, एक मजबूर स्थान होता है और अक्सर कमजोर विपरीत होता है। बड़ी नसों में, फजी और अनियमित आकृति वाले किनारे दोष विभिन्न लंबाई के साथ पाए जाते हैं। नस के घुसपैठ वाले क्षेत्र को भी कम तीव्रता से विपरीत किया जाता है। जब रेट्रोपरिटोनियल स्पेस की छोटी नसों को रोकते हैं, तो हाइपो- और एवस्कुलर ज़ोन बनते हैं, जिनकी लंबाई अलग-अलग होती है और व्यावहारिक रूप से ट्यूमर के आकार के अनुरूप होती है।
लक्षण मुक्त गैस उदर- यकृत और डायाफ्राम (सिकल के लक्षण देखें) या पेट के ऊपरी पार्श्व हिस्से में गैस संचय के बीच एक खंड, वर्धमान, या त्रिभुज (न्यूमॉपरिटोनम देखें) के बीच प्रबुद्धता की एक संकीर्ण वर्धमान-आकार की पट्टी।
उदर गुहा में लक्षण मुक्त द्रव- पेट के छोरों और अन्य अंगों की दीवारों के बीच टेप-जैसे, त्रिकोणीय या बहुभुज छाया के रूप में पार्श्व पेट में तरल सामग्री के संचय के कारण होने वाले विभिन्न प्रकार के ब्लैकआउट की एक्स-रे परीक्षा द्वारा पता लगाया जाता है, रोगी की क्षैतिज स्थिति में और निचले पेट में गहन समान अंधेरे के रूप में, जैसा दिखता है। वर्धमान, एक ऊर्ध्वाधर स्थिति के साथ।
visceroptosia- आंतरिक अंगों का विस्थापन उनकी सामान्य स्थिति की तुलना में नीचे की ओर होता है। जब एक कार्यात्मक प्रकृति के स्पैनचेनोप्टोसिस, पूरे जठरांत्र संबंधी मार्ग के पेरिस्टलसिस की सुस्ती देखी जाती है, पेट और आंतों में एक विपरीत एजेंट की एक लंबी देरी, और पेट फूलना।
पेट टेराटोमा- ट्यूमर जैसा गठन, विकास के भ्रूण की अवधि में उदर गुहा के ऊतकों के गठन के उल्लंघन के परिणामस्वरूप होता है। एक या अधिक परिपक्व ऊतकों से मिलकर बनता है। यह शरीर के विकास के साथ समानांतर में विकसित और विकसित हो सकता है। रेडियोग्राफिक रूप से, कुछ मामलों में यह एक बहुत ही विशिष्ट, यहां तक कि पैथोग्नोमोनिक, चित्र - दांतों की छाया, हड्डी के क्षेत्र, दूसरों में - कैल्सीफिकेशन वाले क्षेत्रों के साथ गोल-आकार के रूप में प्रकट होता है।
पेट फोड़ना- उनके शारीरिक अखंडता के उल्लंघन के बिना पेट और पेट के अंगों के ऊतकों को यांत्रिक क्षति। महत्वपूर्ण नैदानिक कठिनाइयों का प्रतिनिधित्व करता है। आपातकालीन एक्स-रे परीक्षा को रोगी के लिए सौम्य होना चाहिए और अधिकतम दक्षता के साथ जल्द से जल्द बाहर किया जाना चाहिए। पीड़ित की सामान्य स्थिति के आधार पर, मात्रा और उसकी कार्यप्रणाली का चुनाव व्यक्तिगत होना चाहिए। बंद पेट के आघात के साथ रोगियों के एक सर्वेक्षण एक्स-रे परीक्षा में, गर्भनिरोधक के सबसे लगातार संकेत हैं: पेट की गुहा या रेट्रोपरिटोनियल स्पेस में गैस की उपस्थिति; पेट की गुहा या रेट्रोपरिटोनियल स्पेस में तरल पदार्थ (रक्त), पेट और आंतों का फूलना और उनका विस्थापन; पैरेन्काइमल अंगों की विकृति और विस्थापन, डायाफ्राम की स्थिति, आकार और कार्य का उल्लंघन।
रेट्रोपरिटोनियल फाइब्रोसिस- रेट्रोपरिटोनियल स्पेस में रेशेदार संयोजी ऊतक का प्रसार, उदाहरण के लिए, सूजन के परिणाम में। जब pyelourethrography मूत्रवाहिनी की एक संकीर्णता को प्रकट करता है, आमतौर पर इसके मध्य तीसरे के स्तर पर, श्रोणि और कप के विस्तार, यूरोग्रफी में एक विपरीत एजेंट की धीमी गति से रिलीज (देखें Ormond रोग। Perioureteritis)।
रेट्रोपरिटोनियल वातस्फीति- रेट्रोपरिटोनियल स्पेस में वायु या गैस की उपस्थिति। रेडियोग्राफ़ पर, नि: शुल्क गैस को व्यक्तिगत छोटे बुलबुले या आंतों के क्षतिग्रस्त हिस्से के पास या बड़े पेसो मांसपेशियों के साथ स्थित स्ट्रिप्स के रूप में निर्धारित किया जाता है। यदि बहुत अधिक गैस है, तो स्पष्ट वातस्फीति विकसित होती है, न केवल रेट्रोपरिटोनियल ऊतक, बल्कि मीडियास्टिनम भी। तब इसे एक्सफोलिएटेड इंटरस्टिशियल वातस्फीति कहा जाता है (देखें न्यूमॉोरेट्रोपरिटोनम)।
ओमेंटम की सूजन संबंधी बीमारी, जो आंतों के पेरिटोनियम का एक गुना है। पेट, मतली, बुखार, सिरदर्द और उल्टी में तीव्र दर्द से रोग प्रकट होता है। रोगी शरीर के विस्तार से उत्पन्न होने वाले तेज दर्द के साथ, एक मजबूर अर्ध-तुला स्थिति लेते हैं। निदान में एक सर्जन की परीक्षा, ओमेंटोग्राफी, पेट की सीटी, डायग्नोस्टिक लैप्रोस्कोपी शामिल है। तीव्र पैथोलॉजी सर्जिकल का उपचार। ओमेंटम को हटाने, पेट की गुहा के संशोधन और जल निकासी की स्थापना करें। क्रोनिक मामलों में, जीवाणुरोधी और विरोधी भड़काऊ दवाएं फिजियोथेरेपी के साथ संयोजन में निर्धारित की जाती हैं।

सामान्य जानकारी
ओमेनाइटिस उदर गुहा का एक विकृति है, जो ओमेंटम की सूजन से प्रकट होता है - पेरिटोनियम का दोहराव, जिसमें प्रचुर मात्रा में संवहनी ढीले संयोजी ऊतक और वसा ऊतक शामिल हैं। शारीरिक रूप से पृथक छोटे और बड़े ओमेंटम। उत्तरार्द्ध पेट से शुरू होता है, अनुप्रस्थ बृहदान्त्र के लिए तय होता है, नीचे की ओर जारी रहता है, स्वतंत्र रूप से छोटी आंत को कवर करता है। छोटे ओमेंटम में 3 स्नायुबंधन होते हैं जो बाएं से दाएं से मध्यपट से पेट तक, फिर यकृत और ग्रहणी तक फैलते हैं। शायद ही कभी, अधिक ओमेंन्टम (एपिप्लोइटिस) और लिगामेंटस तंत्र (लिगामेंटाइटिस) के पृथक घाव होते हैं। ओमेनाइटिस अक्सर बच्चों और किशोरों में प्रतिरक्षा प्रणाली और जठरांत्र संबंधी मार्ग के कामकाज में खामियों के कारण होता है।
ओमेनाइटिस के कारण
भड़काऊ प्रक्रिया के एटियलजि के आधार पर, रोग प्राथमिक और माध्यमिक है। प्राथमिक ओमेंटाइटिस एक दर्दनाक चोट, संक्रमण और अंतर्गर्भाशयी पेरिटोनियल क्षति के परिणामस्वरूप बनता है। इस मामले में, संक्रमण सीधे पेरिटोनियम के दोहराव में होता है। ओमेंटम साइट का एक पृथक घाव तपेदिक और एक्टिनोमाइकोसिस में पाया जाता है। सर्जरी में, मुख्य रूप से द्वितीयक सूजन होती है, जो निम्नलिखित कारणों से होती है:
- संपर्क संचरण। रोग तब बनता है जब सूजन कोलेलिस्टाइटिस, अग्नाशयशोथ, एपेंडिसाइटिस, आदि के परिणामस्वरूप पास के अंग से गुजरती है।
- अंतर्जात संक्रमण। प्राथमिक संक्रामक फ़ोकस (फेफड़ों, जठरांत्र संबंधी मार्ग, यकृत आदि) से रक्त या लसीका के प्रवाह के साथ, रोगजनक सूक्ष्मजीव ओमेंटम में प्रवेश करते हैं और सूजन का कारण बनते हैं।
- अंतर्गर्भाशयी संक्रमण। इंट्रा-एब्डोमिनल इंटरवेंशन (इंस्ट्रूमेंट्स, सर्जन के हाथ, सर्जिकल फील्ड, पेट की कैविटी में विदेशी वस्तुओं को छोड़ना - लैपर्स, नैपकिन) के दौरान एसेप्सिस और / या एंटीस्पेप्सिस के उल्लंघन के परिणामस्वरूप होता है।
- पेट की सर्जरी। एपेंडिसाइटिस, गला घोंटने वाली हर्निया इत्यादि के लिए सर्जिकल प्रक्रियाओं का संचालन करने से ओमेंटम का मरोड़ हो सकता है, इसमें बिगड़ा हुआ रक्त परिसंचरण, इस्केमिया और सूजन का विकास हो सकता है। ओमेनाइटिस का कारण खराब गठित स्टंप के साथ अंग का स्नेह हो सकता है।
रोगजनन
प्रचुर मात्रा में रक्त की आपूर्ति और ढीले वसा ऊतक की एक बड़ी मात्रा के कारण, ओमेंटम सूजन की प्रक्रिया में जल्दी से शामिल होता है। शरीर में एक resorptive और चिपकने की क्षमता होती है और शरीर में एक सुरक्षात्मक कार्य करता है। यांत्रिक क्षति, इस्केमिया, संक्रामक प्रक्रिया, कोशिकाओं की प्रतिरक्षात्मक गतिविधि और पेट से तरल को अवशोषित करने की क्षमता बढ़ने की स्थिति में, हेमोस्टेसिस प्रणाली सक्रिय हो जाती है। जब ओमेंटे ने हाइपरिमिया को चिह्नित किया, तो रेशेदार लेयरिंग और ऊतकों के घुसपैठ के साथ पेरिटोनियम की सिलवटों की सूजन। हिस्टोलॉजिकल परीक्षा में सूजन (थ्रोम्बोसिस और संवहनी फुफ्फुस, रक्तस्राव, नेक्रोसिस आईलेट्स), ल्यूकोसाइट घुसपैठ क्षेत्रों, बड़ी संख्या में ईोसिनोफिल, लिम्फोसाइट्स के लक्षण प्रकट हुए। ट्यूबरकुलस ओमेनाइटिस में, कई सफेदी वाले ट्यूबरकल की कल्पना की जाती है। जब सर्जिकल प्रक्रियाओं के दौरान अंग हवा के संपर्क में आता है, तो छोटी संरचनाएं एक लाल रंग प्राप्त कर लेती हैं।
वर्गीकरण
भड़काऊ प्रक्रिया की गंभीरता के आधार पर, तीव्र और पुरानी ओमेंटाइटिस को अलग किया जाता है। रोग का तीव्र रूप नशे के बढ़ते लक्षणों के साथ स्पष्ट लक्षणों के साथ होता है, पुरानी एक सुस्त पाठ्यक्रम की विशेषता होती है जिसमें अतिरंजना और छूटने की अवधि होती है। भड़काऊ और विनाशकारी परिवर्तनों की डिग्री के आधार पर, ओमेनाइटिस के 3 चरण प्रतिष्ठित हैं:
- तरल। विनाश के संकेतों के बिना ओमेंटम ऊतकों के शोफ और हाइपरमिया द्वारा प्रकट। भड़काऊ प्रक्रिया प्रतिवर्ती है। इस स्तर पर, रूढ़िवादी चिकित्सा के दौरान पूर्ण ऊतक पुनर्जनन संभव है।
- रेशेदार। हाइपरिमिक एपिप्लून फाइब्रिन के एक छापे से ढंक जाता है और एक सफेद-ग्रे रंग हो जाता है। फाइब्रिन फिलामेंट्स और ल्यूकोसाइट्स के साथ शरीर के ऊतकों के एकल रक्तस्राव और संसेचन का उल्लेख किया जाता है। रोग के परिणाम में, संयोजी ऊतक द्वारा प्रभावित क्षेत्रों के भाग के प्रतिस्थापन और आसंजनों के निर्माण के साथ अपूर्ण पुनर्जनन संभव है।
- पीप। अंग एक ग्रे, बैंगनी-नीला, गहरे भूरे रंग के रंग का अधिग्रहण करता है, जो एक गहरी इंट्रासेल्युलर घाव का संकेत देता है। अक्सर अधिक से अधिक omentum परिशिष्ट के लिए तय किया जाता है, एक एकल समूह बनाता है। हिस्टोलॉजिकल तस्वीर को कई बड़े-फोकल रक्तस्रावों द्वारा दर्शाया जाता है, ऊतक माइक्रोकैरकुलेशन और नेक्रोसिस के उल्लंघन के क्षेत्र। तीव्र ओमेंटाइटिस से क्रॉनिक तक संक्रमण संभव है। प्युलुलेंट प्रक्रिया का परिणाम संयोजी ऊतक और आसंजनों के गठन के साथ अंग के नेक्रोटाइज्ड भाग का प्रतिस्थापन है।
ओमेनाइटिस के लक्षण
पैथोलॉजी की नैदानिक तस्वीर भड़काऊ प्रक्रिया की प्रकृति और बीमारी के कारणों पर निर्भर करती है। तीव्र ओमेनाइटिस में, रोगियों को तीव्र तेज पेट दर्द की शिकायत होती है जिसमें स्पष्ट स्थानीयकरण नहीं होता है। नशा के लक्षण विकसित होते हैं: उल्टी, बुखार से बुखार के मूल्यों, सिरदर्द, चक्कर आना। परीक्षा पर, पेट की दीवार के मांसपेशियों के तनाव पर ध्यान दिया जाता है, कभी-कभी घने स्थिरता का दर्दनाक गठन स्पष्ट होता है। पैथोग्नोमोनिक संकेत धड़ को सीधा करने में असमर्थता है, यही वजह है कि मरीज आधे-अधूरे अवस्था में है। पेट की गुहा में आसंजन आंतों के माध्यम से भोजन के मार्ग के विघटन, कब्ज की घटना, आंशिक या पूर्ण आंतों में रुकावट पैदा कर सकते हैं।
क्रोनिक ओमेनाइटिस पोस्टऑपरेटिव और ट्यूबरकुलस सूजन की विशेषता है, जो बेचैनी से प्रकट होती है और पेट में दर्द होती है, नशा के लक्षण अनुपस्थित या हल्के होते हैं। पूर्वकाल पेट की दीवार के गहरे तालमेल के साथ मोबाइल गठन testovaty स्थिरता, अक्सर दर्द रहित द्वारा निर्धारित किया जाता है।
जटिलताओं
सूजन का परिसीमन फोड़ा ओमेंटम के गठन की ओर जाता है। जब एक फोड़ा बाहर निकलता है, पेरिटोनिटिस विकसित होता है, और जब रोगजनक सूक्ष्मजीव रक्तप्रवाह में प्रवेश करते हैं, तो बैक्टीरिया का रोग होता है। गंभीर उन्नत मामलों में, पेरिटोनियल तह का परिगलन होता है। यह स्थिति शरीर के गंभीर नशा के साथ है और एक संक्रामक-विषाक्त सदमे के विकास को जन्म दे सकती है और, तत्काल उपायों की अनुपस्थिति में, घातक हो सकती है। ओमेनाइटिस का क्रॉनिकाइजेशन, पेरिटोनियम (आंत या पार्श्विका पत्रक) के लिए अंग का निर्धारण एक तनावपूर्ण ओमेंटम सिंड्रोम की घटना को दर्शाता है, जो एक सकारात्मक नॉच लक्षण (शरीर के अति-विस्तार के दौरान दर्द में वृद्धि) की विशेषता है।
निदान
बीमारी की दुर्लभता के कारण, एक विशिष्ट नैदानिक तस्वीर की कमी, पूर्व-ऑपरेटिव निदान बहुत मुश्किल है। ओमेनाइटिस के निदान के लिए, निम्नलिखित परीक्षाओं का संचालन करने की सिफारिश की जाती है:
- सर्जन की परीक्षा। इस विकृति का निदान शारीरिक परीक्षा के दौरान लगभग कभी नहीं किया जाता है, लेकिन एक विशेषज्ञ, तीव्र शल्य रोग विज्ञान पर संदेह करता है, रोगी को एक अतिरिक्त साधन निदान का उल्लेख करता है।
- Omentografiya। यह एक एक्स-रे परीक्षा है जिसमें पेट की जगह में रेडियोपैक दवाओं की शुरूआत होती है। आपको सूजन वाले अंग, आसंजन, विदेशी निकायों में वृद्धि का पता लगाने की अनुमति देता है।
- पेट की सीटी। अतिरिक्त संरचनाओं, भड़काऊ घुसपैठ और पड़ोसी अंगों में परिवर्तन की कल्पना करता है। आंतों की रुकावट के कारण की पहचान करने में मदद करता है।
- डायग्नोस्टिक लेप्रोस्कोपी। यह विधि रोग के निदान में सबसे विश्वसनीय है, ओमेंटम में परिवर्तन, पेरिटोनियम की स्थिति, पेट की गुहा में द्रव की प्रकृति और मात्रा का विस्तृत आकलन करने की अनुमति देता है। यदि तपेदिक ओमेनाइटिस का संदेह है, तो हिस्टोलॉजिकल परीक्षा के लिए सामग्री एकत्र की जा सकती है।
- प्रयोगशाला परीक्षण। गैर-विशिष्ट निदान पद्धति हैं। रोग के तीव्र चरण के लिए ल्यूकोसाइटोसिस, न्यूट्रोफिलिया, त्वरित एरिथ्रोसाइट अवसादन दर की विशेषता है।
ओमेनाइटिस का विभेदक निदान अन्य भड़काऊ इंट्रापेरिटोनियल रोगों (एपेंडिसाइटिस, कोलेसिस्टिटिस, अग्नाशयशोथ, कोलाइटिस) के साथ किया जाता है। पैथोलॉजी में पेरिटोनिटिस, छिद्रित गैस्ट्रिक अल्सर, 12-पीसी, एक अलग एटियलजि के आंत्र रुकावट के समान लक्षण हो सकते हैं। रोग को आंत के सौम्य और घातक नवोप्लाज्म, मेसेन्टेरी के साथ विभेदित किया जाता है। अतिरिक्त निदान और आसपास के अंगों के रोगों के बहिष्कार के लिए, अल्ट्रासाउंड परीक्षाएं की जाती हैं।
ओमेनाइटिस उपचार
अंग के गंभीर घावों और व्यक्त नैदानिक चित्र के मामले में, तत्काल सर्जिकल हस्तक्षेप किया जाता है। ऑपरेशन के दौरान, घाव की सीमा के आधार पर, ओमेन्क्टोमी और पेट की गुहा की पूरी तरह से संशोधन करते हैं। लकीर की रेखा को पतली कैटगुट थ्रेड्स के साथ जोड़ा और सुखाया जाता है। जीवाणुरोधी एजेंटों को पेट की गुहा में इंजेक्ट किया जाता है और जल निकासी स्थापित की जाती है। पश्चात की अवधि में, एंटीबायोटिक्स और एनाल्जेसिक्स निर्धारित हैं।
पुष्टि की गई पुरानी ओमेंटाइटिस के साथ, रूढ़िवादी चिकित्सा संभव है। अस्पताल में, जीवाणुरोधी दवाओं को संक्रामक एजेंट, विरोधी भड़काऊ और एनाल्जेसिक दवाओं की संवेदनशीलता के अनुसार निर्धारित किया जाता है। मरीजों को आराम, बिस्तर आराम की सिफारिश की। सूजन कम होने के बाद, फिजियोथेरेप्यूटिक प्रक्रियाओं (यूएचएफ, चुंबकीय चिकित्सा, सोलाक्स थेरेपी) का एक कोर्स किया जाता है।
रोगनिरोध और रोकथाम
रोग का पूर्वानुमान विकृति विज्ञान की उपेक्षा और ओमेंटम को नुकसान की सीमा पर निर्भर करता है। पुनर्वास अवधि के समय पर संचालन और सक्षम प्रबंधन के साथ, रोगनिरोध अनुकूल है। कुछ महीने पहले मरीजों को जीवन के सामान्य तरीके से। तीव्र नशा के साथ सामान्यीकृत हार गंभीर जीवन-धमकी की स्थिति (सदमे, सेप्सिस) के विकास की ओर जाता है। ओपरिटिस की रोकथाम में लैप्रोटॉमी, तीव्र और पुरानी बीमारियों के समय पर उपचार करते समय एक गहन इंट्रा-पेट रिविज़न होता है। एसएसबी पर वर्ष में 1-2 बार हस्तक्षेप के बाद मरीजों को अल्ट्रासाउंड नियंत्रण दिखाया जाता है।
ओमेंटम के प्राथमिक ट्यूमर सौम्य और घातक हैं। पहले समूह में विभिन्न प्रकार के सिस्टिक फॉर्मेशन, डर्मोइड, लिम्फैंगियोमा, एंजियोमा, लिपोमा और फाइब्रोमा शामिल हैं। दूसरे समूह में सारकोमा, कैंसर और एंडोथिलिओमा शामिल हैं।
माध्यमिक ट्यूमर एक या किसी अन्य अंग में कैंसर के विभिन्न स्थानों पर ओमेंटम के मेटास्टेटिक घाव हैं; पहले स्थान पर -। गैस्ट्रिक कैंसर मेटास्टेस के अध्ययन में, यह पाया गया कि वे अक्सर ओमेंटम में होते हैं, और लगभग सभी रोगियों में प्रक्रिया के चरण IV में।
अन्य अंगों के कैंसर के मामले में, ओमेंटम को मेटास्टेटिक क्षति भी बहुत आम है। चरण IV कैंसर में, विशेष रूप से पेट में, अक्सर ओमेंटम में एक कैंसर घुसपैठ का चरित्र होता है, एक प्रकार का सिकुड़ा हुआ शाफ्ट और पेट के तालु द्वारा आसानी से निर्धारित होता है। उसी जमीन पर, बृहदान्त्र का अवरोध अक्सर होता है।
सौम्य ट्यूमर बहुत दुर्लभ हैं। साहित्य के अनुसार, लिपोमा बहुत मोबाइल थे, कभी-कभी एक पतले पैर से जुड़े होते थे, ओमेंटम के निचले हिस्से में। वे रोगी की स्थिति को प्रभावित किए बिना, धीरे-धीरे विकसित होते हैं, और भारी अनुपात तक पहुंच सकते हैं। फोस्टर ने 22 किलो वजन में ओमेंटम लिपोमा को हटा दिया। ओमेंटम के प्राथमिक सौम्य ट्यूमर की पहचान काफी मुश्किल है, क्योंकि इस तरह की बीमारी के लिए कोई लक्षण नहीं हैं।
सारकोमा ओमेंटम के प्राथमिक घातक ट्यूमर में कार्सिनोमा की तुलना में अधिक बार देखा जाता है। यदि ट्यूमर एक बड़े आकार में नहीं पहुंचा है, तो इसे आसानी से ऊपर, बाईं ओर, दाईं ओर स्थानांतरित किया जा सकता है और यह केवल नीचे की ओर नहीं बढ़ता है, इसके अलावा, किसी को अपने सतही स्थान पर ध्यान देना चाहिए। देर से चरण में एक बड़े ट्यूमर के साथ, भड़काऊ आसंजनों के कारण, यह मोबाइल हो सकता है। ऐसे मामलों में, जलोदर दिखाई देता है, जो रोगी की अक्षमता के बारे में बात करेगा।
ग्रंथि ट्यूमर का इलाज
उपचार केवल ऑपरेटिव होना चाहिए; यह स्थानीय संज्ञाहरण के तहत किया जा सकता है और सौम्य ट्यूमर पर इसे हटाने में शामिल है, और ग्रंथि के विलुप्त होने में घातक ट्यूमर के मामले में।
सौम्य ट्यूमर के लिए बीमारी का पूर्वानुमान काफी अनुकूल है, जब सर्जरी के बाद काम करने की क्षमता की पूर्ण वसूली और संरक्षण होता है। ओमेंटम के घातक ट्यूमर में, सर्जरी के बाद भी प्रैग्नेंसी बहुत प्रतिकूल होती है, क्योंकि मेटास्टेस जल्दी से मेसेंटरी और रेट्रोपरिटोनियल ऊतक के लिम्फ नोड्स में दिखाई देते हैं।
लेख तैयार और संपादित: सर्जनवीडियो:
यह करने के लिए उपयोगी है:
संबंधित लेख:
- प्लीहा के ट्यूमर में, केवल हेमांगीओमास, लिम्फैंगियोमा और सिस्ट का उल्लेख किया जा सकता है। तिल्ली के घातक ट्यूमर दुर्लभ हैं ...।
- छोटी आंत के सौम्य ट्यूमर दुर्लभ और विविध हैं। सबसे आम पॉलीप, एडेनोमा, फाइब्रोमा, लिपोमा, ...