बुढ़ापे में स्तन रोग। बाहरी लक्षण और लक्षण
स्तन कैंसर का जल्द पता लगाने के साथ, 98% मामलों में उनका सफलतापूर्वक इलाज किया जाता है। स्तन कैंसर के निदान और उपचार में शोधकर्ता प्रभावशाली प्रगति करना जारी रखते हैं।
हालांकि, बुजुर्गों में स्तन कैंसर एक बहुत ही सामान्य बीमारी है, जिसके जोखिम को कम से कम किया जाएगा, जब महिलाएं अनुशंसित कार्यक्रम का पालन करेंगी और वार्षिक मैमोग्राम से गुजरेंगी।
पिछले तीस वर्षों में, रोग के नए मामलों की संख्या हर साल बढ़ रही है, हालांकि स्तन कैंसर से मृत्यु में थोड़ी गिरावट आई है। फेफड़ों के कैंसर के बाद स्तन कैंसर का दूसरा प्रमुख कारण कैंसर है।
सभी प्रकार के कैंसर की तरह, स्तन कैंसर असामान्य सेल वृद्धि के साथ शुरू होता है। ये "खराब" कोशिकाएं बहुत तेज़ी से विकसित होती हैं, पूरे सीने में फैलती हैं या मेटास्टेसिस करती हैं, जो अक्सर बगल के नीचे स्थित लिम्फ नोड्स में प्रवेश करती हैं या यहां तक कि शरीर के अन्य हिस्सों में भी जाती हैं।
संभावित स्तन कैंसर के कई संकेत हैं, जिसमें रक्तपात या निप्पल का अपहरण भी शामिल है; छाती के आकार या समोच्च को बदलना; चपटेपन, लालिमा या छाती के ऊपर की त्वचा का पकना। सबसे आम लक्षण छाती पर सूजन है।
अगर एक महिला को त्वचा सख्त हो जाती है, तो उसे डॉक्टर के पास जाना चाहिए।
जोखिम कारक
यह माना जाता है कि कई प्रमुख जोखिम कारक स्तन कैंसर की संभावना को बढ़ाते हैं। हालांकि, यह ध्यान रखना महत्वपूर्ण है कि इनमें से एक या अधिक जोखिम वाले कारकों में से अधिकांश लोगों को स्तन कैंसर नहीं होता है।
प्रमुख जोखिम कारक:
- आयु
- बचपन में सीने में चोट
- 12 साल तक मेनार्चे (पहली माहवारी) की शुरुआत
- किशोरावस्था में वजन बढ़ना
- गर्भावस्था या देर से गर्भावस्था का अभाव (30 साल के बाद)
- मौखिक गर्भ निरोधकों का लंबे समय तक उपयोग
- रजोनिवृत्ति के बाद वजन बढ़ना
- देर से रजोनिवृत्ति (50 साल के बाद)
- स्तन ऊतक के घनत्व में वृद्धि
एस्ट्रोजेन के अत्यधिक संपर्क, एक हार्मोन जो महिला माध्यमिक यौन विशेषताओं की उपस्थिति को बढ़ावा देता है, स्तन कैंसर के विकास का एक प्रमुख कारक है। चार साल की अवधि में एस्ट्रोजेन और प्रोजेस्टेरोन के संयोजन के संपर्क में आने से भी स्तन कैंसर होने का खतरा बढ़ जाता है। यह विशेष रूप से एस्ट्रोजन थेरेपी में ट्रेंड के कारण प्रीमेनोपॉज़ल सिंड्रोम और अन्य बीमारियों को रोकने के लिए महत्वपूर्ण है। हार्मोन रिप्लेसमेंट थेरेपी में हाल ही में कमी से 50 साल से अधिक उम्र की महिलाओं में स्तन कैंसर के मामलों में हाल ही में कमी आई है।
धूम्रपान, मोटापा, शराब, आहार और तनाव जैसे माध्यमिक कारक भी महत्वपूर्ण हैं। सभी प्रकार के कैंसर के जोखिम को कम करने के साथ, एक स्वस्थ जीवन शैली की सिफारिश की जाती है, जिसमें संतुलित आहार, लगातार शारीरिक गतिविधि और मध्यम तनाव शामिल है।
स्तन कैंसर के विकास में आनुवंशिकी भी एक बड़ी भूमिका निभा सकती है। यद्यपि स्तन कैंसर के 10% से कम मामले विरासत में मिले हैं, लेकिन बीमारी के पारिवारिक इतिहास वाली महिलाओं में स्तन (और डिम्बग्रंथि) के कैंसर का खतरा अधिक होता है।
स्तन कैंसर का इलाज
एक बार कैंसर का पता चलने के बाद, चिकित्सक अपने चरण का निर्धारण करेगा और आपकी बीमारी पर एक रिपोर्ट प्रकाशित करेगा। इस विस्तृत रिपोर्ट में प्रत्येक ऊतक के नमूने के स्थानों और विवरणों से लेकर रोगी के नैदानिक इतिहास तक बीमारी के साथ आधुनिक समय तक सब कुछ शामिल होना चाहिए।
स्तन कैंसर का उपचार कैंसर की अवस्था, घातक कोशिकाओं की संख्या या सीमा के आधार पर भिन्न होता है। उपचार आहार भी इस पर निर्भर करेगा।
चार पारंपरिक उपचारों में शामिल हैं:
- सर्जरी
- विकिरण चिकित्सा
- कीमोथेरपी
- हार्मोन थेरेपी
100 से अधिक वर्षों के लिए, सर्जरी को स्तन कैंसर का मुख्य उपचार माना गया है। हाल ही में यह दृष्टिकोण बदल गया है, क्योंकि पहली प्रतिक्रिया के नए तरीके सामने आए हैं, और कई मामलों में, डॉक्टरों ने लक्षित उपचार रणनीतियों को लागू करना शुरू कर दिया। हालांकि, सर्जरी एक महत्वपूर्ण उपचार विकल्प बना हुआ है।
केवल ट्यूमर हटाए जाने के बाद से लुम्पेक्टोमी सबसे कम इनवेसिव सर्जिकल प्रक्रिया है। जब छाती या शरीर के अन्य हिस्सों में कैंसर फैलने का कोई संकेत नहीं है, तो गांठ की सिफारिश की जाती है। यह आमतौर पर एहतियात के रूप में विकिरण चिकित्सा के पांच से सात सप्ताह के बाद होता है।
मास्टेक्टॉमी या स्तन हटाने के तीन स्तर हैं। स्तन को पूरी तरह से हटाने में एक सामान्य मास्टेक्टॉमी का परिणाम होता है। एमोडिफाइड रेडिकल मास्टेक्टॉमी, सबसे आम सर्जिकल प्रक्रिया, जिसमें स्तन और सहायक लिम्फ नोड्स को निकालना शामिल है। रेडिकल मास्टेक्टॉमी, एक लंबी और मानक प्रक्रिया जिसमें स्तन के नीचे पूरे स्तन, एक्सिलरी लिम्फ नोड्स और छाती की दीवार को हटाने की आवश्यकता होती है। सर्जरी के बाद, डॉक्टर आगे के उपचार का निर्धारण करने के लिए प्रत्येक ऊतक समूह से नमूनों की जांच करते हैं, हालांकि विकिरण चिकित्सा सामान्य अनुवर्ती प्रक्रिया है।
राष्ट्रीय कैंसर संस्थान, विकिरण चिकित्सा के अनुसार, कैंसर कोशिकाओं को मारने के लिए तीव्र प्रकाश किरणों का उपयोग, रिलेप्स को कम करने की 50-70% संभावना है। लेकिन अधिकांश रोगियों को एहसास है कि विकिरण न केवल कैंसर कोशिकाओं को मारता है, बल्कि स्वस्थ कोशिकाओं को भी मारता है।
कीमोथेरेपी, यानी दवाओं का उपयोग जो कैंसर कोशिकाओं को मारते हैं। कीमोथेरेपी जल्दी से कोशिकाओं पर हमला करती है, दोनों कैंसर और स्वस्थ कोशिकाएं। हालांकि हाल के घटनाक्रमों ने कुख्यात दुष्प्रभावों को कम करने में योगदान दिया है। यह ध्यान रखना महत्वपूर्ण है कि प्रत्येक कीमोथेरेपी उपचार पद्धति अद्वितीय है और रोगी के चिकित्सा इतिहास और आनुवंशिकता, वर्तमान स्वास्थ्य स्थिति, और कई अन्य कारकों सहित कई कारकों पर निर्भर करती है।
हार्मोन थेरेपी, कैंसर कोशिकाओं को संक्रमित करने वाले कुछ हार्मोन का उपयोग, एक व्यवस्थित उपचार है जो कैंसर के पूरे शरीर से छुटकारा पाने के लिए डिज़ाइन किया गया है। स्तन कैंसर को विकसित करने से एस्ट्रोजन या प्रोजेस्टेरोन को बाधित करने के लिए डॉक्टर विशेष दवाओं का उपयोग करते हैं या, कुछ मामलों में, डिम्बग्रंथि हार्मोन के उत्पादन को बंद कर देते हैं।
हार्मोन थेरेपी का उपयोग आमतौर पर तब किया जाता है जब रोगी एक सकारात्मक हार्मोन रिसेप्टर होता है। इसका उपयोग महिलाओं में कैंसर के खतरे को कम करने के लिए कैंसर के जोखिम को कम करने के लिए किया जा सकता है, रिलेप्स के जोखिम को कम करने के लिए, एक बड़े ट्यूमर को कम करने के लिए, या एक सामान्य बीमारी के इलाज के लिए।
टिममनी के उपचार के लिए हाल ही में विकसित एक आहार भी है, जो प्राकृतिक एंटीबॉडी की नकल करता है जो कैंसर कोशिका की विशिष्ट विशेषताओं पर हमला करता है। लक्षित चिकित्सा को कीमोथेरेपी में जोड़ा जाता है, हालांकि शोधकर्ता भी कीमोथेरेपी की तीव्रता को कम करने के लिए तरीके विकसित कर रहे हैं और यहां तक कि इसे उपचार के उपचार से भी बाहर कर सकते हैं।
धीरे-धीरे, वैज्ञानिक कैंसर के इलाज के नए तरीकों को विकसित कर रहे हैं, साथ ही साथ पुराने सुधार भी कर रहे हैं। उच्च-खुराक कीमोथेरेपी और स्टेम सेल प्रत्यारोपण के साथ नष्ट कोशिकाओं के प्रतिस्थापन का एक संयोजन विकसित हो रहा है, हालांकि विधि अप्रमाणित है। ट्यूमर के विकास के लिए आवश्यक संकेतों को ब्लॉक करने वाले कुछ काइनेज अवरोधकों के उपयोग का भी अध्ययन किया जा रहा है।
हमारी पेंशन आपको एक वार्षिक परीक्षा प्रदान करने में सक्षम होगी, जो स्तन कैंसर जैसे रोगों के प्रारंभिक चरण के निदान में मदद करेगी।
स्तन का एक घातक ट्यूमर म्यूटेशन और असामान्य रूप से तेजी से ग्रंथि ऊतक के कोशिका विभाजन के कारण होता है। एक सौम्य नियोप्लाज्म के विपरीत, एक कैंसरग्रस्त ट्यूमर तेजी से बढ़ता है और पड़ोसी ऊतकों और अंगों को पकड़ता है। महिलाओं में स्तन कैंसर के जोखिम कारक शारीरिक विशेषताएं (प्रारंभिक यौवन, देर से रजोनिवृत्ति), शरीर की प्राकृतिक जैविक प्रक्रियाओं और उन्नत उम्र के साथ हस्तक्षेप से जुड़ी हार्मोनल असामान्यताएं हैं। स्तन कैंसर के प्रारंभिक चरण में, 85-95% मामलों में उपचार सफल होता है।
सामग्री:
स्तन कैंसर के प्रकार
स्तन कैंसर का उपचार इसके प्रकार और अवस्था पर अत्यधिक निर्भर है। स्थान पर डक्टल कैंसर (दूध नलिकाओं में) और लोब्यूलर (ग्रंथि के लोब्यूल्स) में अंतर करते हैं। विकास की दिशा में - आक्रामक (ऊतक में बढ़ता है) और गैर-इनवेसिव (वाहिनी या लोब्यूल्स की गुहा में बढ़ता है)। कैंसर की संख्या से - गांठदार (एकल) और फैलाना (कई नोड्स से)।
स्तन कैंसर के प्रकार हैं:
- पैपिलरी - गैर-आक्रामक रूप, जब ट्यूमर दूध वाहिनी से आगे नहीं बढ़ता है;
- मज्जा कैंसर - एक बड़ा ट्यूमर जो स्तन से आगे नहीं बढ़ता है;
- भड़काऊ कैंसर में मास्टिटिस (बुखार, छाती की त्वचा की लालिमा, छाती में गांठ की उपस्थिति) के समान लक्षण हैं;
- इनवेसिव डक्टल कैंसर (स्तन कैंसर के 70% मामलों में होता है) के साथ, डक्टल ट्यूमर मेटास्टेस बनाता है जो ग्रंथि के स्वस्थ वसा और संयोजी ऊतक में बढ़ता है, और अन्य अंगों (हड्डियों, फेफड़ों, उदाहरण के लिए) में फैलता है;
- निप्पल और परानासल क्षेत्र का कैंसर (आसन्न ऊतकों में बढ़ता है)।
स्तन कैंसर के उपचार की सफलता काफी हद तक इसकी आक्रामकता पर निर्भर करती है। रक्त और लसीका के प्रवाह के साथ, कैंसर कोशिकाएं पूरे शरीर में फैल जाती हैं और यकृत और अन्य अंगों में मेटास्टेटिक ट्यूमर की उपस्थिति का कारण बनती हैं। प्रारंभिक चरणों (प्रारंभिक सौम्य ट्यूमर, स्टेज 1-2 कैंसर) में, ट्यूमर का आकार छोटा होता है, यह लिम्फ नोड्स को प्रभावित नहीं करता है और ग्रंथि से आगे नहीं बढ़ता है।
3-5 साल की उम्र में, ट्यूमर 5 सेमी या उससे अधिक तक पहुंच जाता है, यह न केवल लसीका प्रणाली को प्रभावित करता है, बल्कि शरीर के अन्य अंगों को भी प्रभावित करता है।
वीडियो: कैंसर और सौम्य ट्यूमर के बीच अंतर। स्तन कैंसर का निदान और उपचार
कैंसर का निदान
सील की पहचान स्तन ग्रंथियों और तालु की जांच की अनुमति देता है। प्रत्येक महिला को स्तन ग्रंथियों, उनके असममित इज़ाफ़ा और निपल्स के स्थान में परिवर्तन का पता लगाने के लिए महीने में कम से कम एक बार एक स्तन आत्म-परीक्षा आयोजित करनी चाहिए। निपल्स से निर्वहन की उपस्थिति के साथ, एक या दोनों स्तन ग्रंथियों में दर्द, एक महिला को स्तन विशेषज्ञ के साथ एक परीक्षा से गुजरना होगा। अंत: स्रावी प्रणाली के रोगों के साथ महिलाओं में स्तन कैंसर का खतरा बढ़ जाता है। जननांग अंगों के रोगों से जुड़े किसी भी हार्मोनल विकार, हार्मोनल दवाओं का उपयोग कारकों को उत्तेजित कर रहा है।
मुहरों का पता लगने के बाद, निम्नलिखित परीक्षाएं दी जा सकती हैं:
- ductography;
- मैमोग्राफी (स्तन का एक्स-रे), एक रेडियोधर्मी दवा के अंतःशिरा प्रशासन सहित;
- स्तन एमआरआई;
- ट्यूमर ऊतक बायोप्सी के बाद साइटोलॉजिकल परीक्षा।
इन विधियों का उपयोग करके, ट्यूमर की प्रकृति और आकार, फैलने की अवस्था और डिग्री, मेटास्टेस की उपस्थिति स्थापित की जाती है।
वीडियो: अल्ट्रासाउंड के तहत स्तन बायोप्सी
स्तन कैंसर का इलाज
स्तन कैंसर के इलाज के मुख्य तरीके हैं:
- ट्यूमर का सर्जिकल हटाने;
- हार्मोन थेरेपी;
- विकिरण चिकित्सा;
- रसायन चिकित्सा;
- लक्षित चिकित्सा;
- पुनर्निर्माण प्लास्टिक सर्जरी;
- संयोजन उपचार।
विकिरण जोखिम और शल्य चिकित्सा हटाने सामयिक उपचार हैं। कीमोथेरेपी और ड्रग थेरेपी के अन्य तरीके प्रणालीगत कार्रवाई के तरीके हैं, वे पूरे शरीर में कैंसर कोशिकाओं के विकास को मारते हैं या रोकते हैं।
सर्जिकल उपचार
यह विधि मुख्य और सबसे प्रभावी है। स्तन ग्रंथि का आंशिक या पूर्ण निष्कासन किया जाता है।
लुम्पेक्टोमी एक छोटे ट्यूमर (4 सेमी से अधिक नहीं) से प्रभावित स्तन ग्रंथि के एक हिस्से को हटाने के लिए उपयोग किया जाता है। इसी समय, ट्यूमर के साथ पास के ऊतकों के स्वस्थ क्षेत्रों को हटा दिया जाता है। हटाने के बाद, शेष कैंसर कोशिकाओं को नष्ट करने और ट्यूमर के पुन: गठन को रोकने के लिए विकिरण या कीमोथेरेपी का एक कोर्स किया जाता है।
यदि लिम्फ नोड्स प्रभावित होते हैं, तो उन्हें हटा दिया जाता है। कैंसर के गैर-आक्रामक रूपों के साथ, नोड्स बनाए रखने की कोशिश करते हैं, क्योंकि उन्हें हटाने के बाद, महिला को हाथों की सूजन, कंधे के जोड़ में आंदोलन का प्रतिबंध, सीने में दर्द होता है।
यह निर्धारित करने के लिए कि क्या लिम्फ नोड्स कैंसर से प्रभावित हैं या नहीं, तथाकथित " प्रहरी बायोप्सी"। ऐसा करने के लिए, एक्सिलरी लिम्फ नोड्स में से एक को काट दिया जाता है, इसमें कैंसर कोशिकाओं की उपस्थिति के लिए जांच की जाती है। यदि वे नहीं पाए जाते हैं, तो शेष लिम्फ नोड्स रहते हैं। यदि कैंसर कोशिकाएं लिम्फ नोड में पाई जाती हैं, तो यह रोग के अन्य अंगों और शरीर के कुछ हिस्सों में फैलने का एक उच्च जोखिम है।
ट्यूमर के कैंसर की प्रकृति की पुष्टि करने के लिए ऊतकीय विधि द्वारा निकाले गए ऊतक का अध्ययन करना सुनिश्चित करें।
सेक्टोरियल रिसेक्शन जब संघनन छोटा होता है (ट्यूमर का आकार आमतौर पर 1-2 सेमी होता है) और स्तन से आगे नहीं बढ़ता है। एक चीरा बनाया जाता है, प्रभावित क्षेत्र को हटा दिया जाता है, एक इंट्राडर्मल सिवनी लागू की जाती है।
केंद्रीय लकीर इसका उपयोग कई इंट्रैडक्शनल पेपिलोमा के लिए किया जाता है। चीरा सभी दूधिया नलिकाओं से गुजरता है, स्वस्थ ऊतक ट्यूमर के आसपास 2-3 सेमी काटा जाता है। इस तरह के ऑपरेशन के बाद, बाद में, महिला अपने बच्चे को स्तनपान नहीं करा पाएगी।
निप्पल की लकीर निप्पल और उसके चारों ओर के कैंसर के निदान के लिए आयोजित किया जाता है। इस मामले में, दूधिया नलिकाओं का हिस्सा प्रभावित होता है। उपचार के बाद, भविष्य में दुद्ध निकालना के साथ जटिलताएं हो सकती हैं।
ऑन्कोप्लास्टी लकीर - यह प्रभावित ऊतक के आंशिक निष्कासन और स्तन के आकार को बहाल करने के लिए एक साथ प्लास्टिक सर्जरी के साथ इसके निकटतम स्वस्थ क्षेत्रों का संचालन है। एक स्वस्थ ऊतक प्रत्यारोपण का उपयोग किया जाता है, इसके अलावा, निपल्स की समरूपता और स्तन ग्रंथियों के समान आकार को बहाल करने के लिए एक दूसरे स्तन को संचालित करना अक्सर आवश्यक होता है। इस तरह के ऑपरेशन के बाद, विकिरण चिकित्सा अनिवार्य है।
स्तन। स्तन ग्रंथि पूरी तरह से हटा दी जाती है, लेकिन लिम्फ नोड्स प्रभावित नहीं होते हैं। इस तरह के एक ऑपरेशन को बड़े आकार के गैर-इनवेसिव ट्यूमर के साथ किया जाता है, स्तन कैंसर के लिए एक वंशानुगत प्रवृत्ति की उपस्थिति, साथ ही साथ निवारक उद्देश्यों के लिए। प्लास्टिक सर्जरी की मदद से, आप ग्रंथि को पुनर्स्थापित कर सकते हैं।
कट्टरपंथी mastectomy। स्तन कैंसर के सर्जिकल उपचार में न केवल खुद को हटाने में शामिल हैं, बल्कि पड़ोसी मांसपेशियों और वसा ऊतक के पूर्ण या आंशिक रूप से हटाने भी शामिल हैं। इस विधि का उपयोग उन्नत चरणों में किया जाता है जब इन ऊतकों और मांसपेशियों को भेदते हुए लिम्फ नोड्स में कई मेटास्टेसिस स्थित होते हैं। "रेडिकल" हटाने का अर्थ है कैंसर कोशिकाओं से शरीर का पूर्ण निपटान और मेटास्टेस की घटना से सुरक्षा। सर्जिकल निष्कासन आवश्यक रूप से बाद में रेडियोथेरेपी और स्तन कैंसर के कीमोथेरेपी उपचार द्वारा पूरक है।
प्रशामक मास्टेक्टॉमी। इस घटना में कि मेटास्टेस पहले ही प्रकट हो चुके हैं या ट्यूमर इतना व्यापक है कि मेटास्टेस को अनिवार्य रूप से प्रकट होना चाहिए, संचालन किया जाता है, जिसका उद्देश्य रोगी की स्थिति को कम करना है। क्षति के क्षेत्र को कम करने के लिए ट्यूमर को आंशिक रूप से समाप्त कर दिया जाता है। यह सबसे क्षतिग्रस्त या रक्तस्राव ऊतक को हटा देता है। इसके बाद, दर्द को दूर करने और जीवन को लंबा करने में मदद करने के लिए दवा उपचार का उपयोग किया जाता है।
स्तन ग्रंथि का पुनर्निर्माण। कुछ मामलों में, कट्टरपंथी मास्टेक्टॉमी के बाद, एक कॉस्मेटिक स्तन पुनर्निर्माण सर्जरी की जाती है। इसके लिए, मांसपेशियों और वसा ऊतक को पीछे से हटाए गए पेक्टोरल मांसपेशियों की साइट पर प्रत्यारोपित किया जाता है।
ज्यादातर मामलों में, कैंसर की पुनरावृत्ति और ट्यूमर से प्रभावित स्तन ग्रंथि के कट्टरपंथी हटाने के बाद मेटास्टेस की उपस्थिति नहीं देखी जाती है (लगभग 18% रोगियों में रिलेप्स होता है)। इसके अलावा, रिकवरी ऑपरेशन से मेटास्टेसिस की संभावना नहीं बढ़ती है।
इस तरह के ऑपरेशन के बाद जीवन की अवधि और गुणवत्ता घातक ट्यूमर के विकास के चरण, रोगी की उम्र और बाद में कीमोथेरेपी की प्रभावशीलता से प्रभावित होती है। घाव जितना बड़ा होगा, सर्जरी के बाद घाव भरने में उतना ही मुश्किल होगा। यह मधुमेह मेलेटस वाले रोगियों में, मोटापे में, साथ ही साथ धूम्रपान करने वाली महिलाओं में जटिल है।
ऐसे रोगियों के लिए, स्तन ग्रंथि को एक साथ हटाने और पुनर्निर्माण करने के लिए ऑपरेशन नहीं किया जाता है, क्योंकि पुनर्निर्माण ऊतक प्रत्यारोपण लंबा हो जाता है और उपचार प्रक्रिया को जटिल करता है। इस प्रकार, बाद के उपचार को विकिरण और कीमोथेरेपी द्वारा स्थगित किया जाता है (वे घावों के पूर्ण उपचार के बाद ही किए जाते हैं)।
कीमोथेरपी
स्तन कैंसर का इलाज दवाओं के साथ करना जो कैंसर कोशिकाओं को मारते हैं दवाओं को व्यक्तिगत रूप से सख्ती से निर्धारित किया जाता है, क्योंकि दवा की पसंद कई कारकों पर निर्भर करती है, जिसमें ट्यूमर का प्रकार, क्षति की डिग्री, ऑपरेशन की प्रकृति, अंग जहां ऑपरेशन किया गया था।
कीमोथेरेपी दवाएं सबसे मजबूत एलर्जी हैं, जिससे मतली और गंभीर उल्टी होती है। वे विषाक्त हैं, हृदय, जिगर, गुर्दे और अन्य अंगों के काम को प्रभावित करते हैं। इसलिए, दवाओं का चयन करते समय, उम्र और संबंधित बीमारियों को ध्यान में रखा जाता है। ऐसी दवाओं के सेवन के साथ, एंटीएलर्जिक दवाएं निर्धारित की जाती हैं, जिन्हें पहले से लिया जाना चाहिए।
उपचार एक बाह्य रोगी के आधार पर या अस्पताल में किया जा सकता है। डॉक्टर की निरंतर देखरेख में अस्पताल में इसका संचालन करना बेहतर होता है। यहां, उल्टी की स्थिति में, रोगी योग्य सहायता प्राप्त कर सकता है, जबकि घर पर आमतौर पर एंटीमैटिक्स का प्रशासन करना और रात में एनेस्थेटाइज करना अधिक कठिन होता है।
पूरक: सबसे उपयुक्त दवा चुनने के लिए, डॉक्टर यह सुझा सकते हैं कि मरीज ट्यूमर जीनोटाइप (बायोमार्कर विश्लेषण) का निर्धारण करने के लिए एक अध्ययन का आयोजन करते हैं। यह निर्धारित करेगा कि किस प्रकार की दवाएं सबसे अधिक संवेदनशील ट्यूमर कोशिकाएं हैं, व्यक्तिगत मतभेदों को स्पष्ट करने के लिए।
आमतौर पर इलाज के लिए कीमोथेरेपी के 5-7 कोर्स करने होते हैं। साइड इफेक्ट्स और शरीर की व्यक्तिगत प्रतिक्रिया को देखते हुए, सहवर्ती रोगों का उपचार भी किया जाता है, अन्यथा पाठ्यक्रम पूरी तरह से पूरा नहीं होगा।
हार्मोन थेरेपी
अधिकांश (लगभग 75%) सभी प्रकार के घातक स्तन ट्यूमर हार्मोन पर निर्भर होते हैं। उनकी कोशिकाओं में रिसेप्टर्स होते हैं जो महिला सेक्स हार्मोन की कार्रवाई के प्रति संवेदनशील होते हैं। इन रिसेप्टर्स पर अभिनय करके, एस्ट्रोजेन और प्रोजेस्टेरोन ट्यूमर के विकास में तेजी लाते हैं। इसके अलावा, उनमें से 10% केवल प्रोजेस्टेरोन के प्रति संवेदनशील हैं, बाकी दोनों प्रकार के हार्मोन पर निर्भर करते हैं। हार्मोन निर्भरता गर्भावस्था के दौरान या मासिक धर्म चक्र के विभिन्न चरणों में ट्यूमर के विकास के त्वरण की व्याख्या करती है।
हार्मोनल दवाओं की मदद से, संबंधित हार्मोन का स्तर कम हो जाता है, जो ट्यूमर के आकार या इसके विनाश में कमी की ओर जाता है। हार्मोन थेरेपी की प्रभावशीलता 10 से 70% तक है।
हार्मोन थेरेपी उन मामलों में निर्धारित की जाती है जहां महिलाओं में स्तन कैंसर के लिए आनुवंशिक प्रवृत्ति होती है। यदि बायोप्सी मास्टोपैथी के दौरान किसी भी ऊतक की कोशिकाओं की असामान्य वृद्धि को दर्शाता है, तो उपचार किया जाता है। यह उनके घातक अध: पतन को रोकने में मदद करता है।
इसे हटाने के लिए सर्जरी से पहले एक बड़े ट्यूमर के आकार को कम करने के लिए हार्मोन थेरेपी का उपयोग किया जाता है। यह विधि आपको सर्जरी के बाद ट्यूमर के फिर से उभरने के जोखिम को कम करने की अनुमति देती है, साथ ही एक आक्रामक तरीके से कैंसर (कार्सिनोमा) के गैर-आक्रामक रूप के संक्रमण को भी रोकती है। हार्मोन थेरेपी, एक व्यापक शल्य चिकित्सा, कीमोथेरेपी, रेडियोथेरेपी के बाद किया जाता है, शरीर को मेटास्टेस के प्रसार से बचा सकता है।
लक्षित चिकित्सा
यह विधि कीमोथेरेपी और सर्जिकल हस्तक्षेप से अलग है जिसमें दिशात्मक दवाओं का उपयोग किया जाता है। वे स्वस्थ लोगों को प्रभावित किए बिना ट्यूमर कोशिकाओं को नष्ट करते हैं। प्रभावित ऊतकों के अणुओं की संरचना में परिवर्तन के कारण ट्यूमर का विकास होता है। लक्षित दवाएं ऐसे परिवर्तनों को रोकती हैं। इस विधि को आणविक चिकित्सा भी कहा जाता है। इसका लाभ साइड इफेक्ट्स की अनुपस्थिति है। इसका उपयोग नियोप्लाज्म के अध: पतन की रोकथाम के लिए एक घातक रूप में और मेटास्टैटिक स्तन कैंसर के उपचार के लिए किया जाता है। कभी-कभी इसका उपयोग कीमोथेरेपी या रेडियोथेरेपी के संयोजन में किया जाता है।
हार्मोन थेरेपी के विपरीत, यह विधि शरीर के हार्मोनल पृष्ठभूमि को विनियमित करने के उद्देश्य से नहीं है, बल्कि ट्यूमर रिसेप्टर्स को दबाने पर है जो हार्मोन की कार्रवाई के प्रति संवेदनशील हैं। ऐसी दवाएं हैं जो एंजाइम के उत्पादन को रोकती हैं, शरीर में एस्ट्रोजेन के गठन के लिए उत्प्रेरक हैं, और कैंसर कोशिकाओं के गठन और विकास के लिए शरीर के प्रतिरोध की प्रतिरक्षा प्रक्रियाओं को भी उत्तेजित करती हैं।
ड्रग्स टैबलेट के रूप में उपलब्ध हैं। वे उपयोग करने के लिए सुविधाजनक हैं। उपचार को अस्पताल में भर्ती करने की आवश्यकता नहीं है, कैंसर के गंभीर रूपों में भी प्रभावी। लक्षित चिकित्सा को स्तन कैंसर और अन्य अंगों के इलाज के लिए सबसे आशाजनक तरीका के रूप में देखा जाता है।
विकिरण चिकित्सा
कैंसर के ट्यूमर के रेडियोधर्मी विकिरण की विधि आपको प्रारंभिक चरण में पूरी तरह से छुटकारा पाने की अनुमति देती है, और बाद के चरण में - रोगियों के जीवनकाल को महत्वपूर्ण रूप से बढ़ाती है। इस तरह के उपचार ग्रंथि के अपूर्ण निष्कासन (अंग-संरक्षण संचालन) के साथ विशेष रूप से महत्वपूर्ण भूमिका निभाते हैं।
विकिरण को स्तन के दोनों ओर से ट्यूमर के किनारे से, या प्रभावित क्षेत्र में लिम्फ नोड्स और मांसपेशियों से बाहर किया जाता है। ट्यूमर की प्रकृति के आधार पर, एक कैथेटर का उपयोग करके ट्यूमर में एक रेडियोधर्मी दवा के बाहरी विकिरण या प्रशासन का प्रदर्शन किया जाता है।
स्तन कैंसर के इस उपचार का उपयोग कई बीमारियों (हृदय विफलता, एनीमिया, मधुमेह मेलेटस) के लिए नहीं किया जाता है, और विकिरण बीमारी के जोखिम के कारण बार-बार ट्यूमर के इलाज के लिए भी उपयोग नहीं किया जाता है। आधुनिक तरीकों का उपयोग मतली और गंजापन जैसे दुष्प्रभावों से बचने की अनुमति देता है, हालांकि, उपचार के बाद, विकिरण जिल्द की सूजन, त्वचा का अल्सर, साथ ही छाती में दर्द, विकिरण की ओर से हाथ की सूजन की उपस्थिति, और निमोनिया संभव है।
स्तन कैंसर के लिए उपचार की प्रगति की निगरानी करने के लिए, छाती की हड्डियों के स्किंटिग्राफी (एक्स-रे) और एमआरआई परीक्षा का उपयोग किया जाता है। विकिरण के प्रकार और चरण के आधार पर विकिरण का कोर्स 3-4 दिनों से 3-4 सप्ताह तक रहता है।
वीडियो: स्तन कैंसर के समय पर निदान और उपचार का महत्व
चिकित्सा में स्तन कैंसर को कार्सिनोमा के रूप में जाना जाता है। यह रोग एक घातक ट्यूमर के रूप में प्रकट होता है और ऑन्कोलॉजिकल रोगों के बीच लगभग पहला स्थान रखता है। घातक गठन के स्थानीयकरण का स्थान स्तन ग्रंथि है। स्तन कैंसर मुख्य रूप से महिलाओं में पाया जाता है और स्तन ग्रंथियों में से एक को प्रभावित करता है। अध्ययनों के अनुसार, यूरोप के निवासियों में, जापान की तुलना में एक घातक ट्यूमर अधिक बार दिखाई देता है।
स्तन कैंसर के आँकड़े
45 वर्ष की आयु की महिलाओं में, स्तन कैंसर अक्सर बताया जाता है। रोग के प्रारंभिक चरण में लक्षण व्यावहारिक रूप से ध्यान देने योग्य नहीं हैं, उन्हें उचित परीक्षाओं के बिना पता लगाया जा सकता है जब तक कि दुर्घटना से। बुढ़ापे में, कई महिलाओं को कैंसर होने का खतरा होता है। स्तन ग्रंथि के ऊपरी बाहरी हिस्से में ज्यादातर स्थानीय रूप से दुर्दमता होती है, बगल के पास। बीमारी को विशेष रूप से महिला माना जाता है, हालांकि ऐसी परिस्थितियां हैं जब कैंसर पुरुषों को प्रभावित करता है, साथ ही बच्चों की बीमारी के पृथक मामले भी होते हैं। वर्तमान में, यह ध्यान दिया जाता है कि यह कैंसर दुनिया भर में सबसे आम है, हालांकि कुछ देशों ने आबादी के बीच घटना दर को कम करने में कामयाबी हासिल की है। और सभी महिलाओं की एक अच्छी तरह से स्थापित, अनिवार्य और बड़े पैमाने पर परीक्षा के लिए धन्यवाद, जिसके परिणामस्वरूप स्तन कैंसर का पता लगाना, लक्षणों और प्राथमिक संकेतों को दबाना और रोग का इलाज करना संभव है।
स्तन कैंसर के कारक
जो महिलाएं अपने स्वास्थ्य की परवाह करती हैं, उन्हें पता होना चाहिए कि स्तन कैंसर क्या है समय पर पता न चलने पर लक्षण, बीमारी के लक्षण जीवन और स्वास्थ्य के लिए खतरनाक हो सकते हैं।
कार्सिनोमा स्थानीयकरण का मुख्य स्थल स्तन ग्रंथि है। अक्सर, इसका विकास महिला सेक्स हार्मोन की अत्यधिक गतिविधि या आनुवंशिक स्तर पर शरीर में परिवर्तन से जुड़ा होता है। इस प्रकार, ट्यूमर का कारण हो सकता है:
महिला सेक्स में भागीदारी;
आनुवंशिकता, जब परिवार में, रिश्तेदारों में इस बीमारी के मामले थे;
एस्ट्रोजेन गतिविधि में वृद्धि;
35 साल के बाद पहली गर्भावस्था या इसकी पूर्ण अनुपस्थिति;
अन्य अंगों में घातक ट्यूमर की उपस्थिति;
जीन में एक उत्परिवर्तन प्रक्रिया की उपस्थिति;
शरीर में विकिरण के संपर्क के मामले, फ्लोरोग्राफी का लगातार पारित होना, आदि;
स्तन के विभिन्न रोग, जिसमें मास्टोपेथी शामिल है, एक सौम्य ट्यूमर की अभिव्यक्ति;
वायरस, रसायनों के शरीर पर नकारात्मक प्रभाव जो एक घातक ट्यूमर की अभिव्यक्ति को भड़काते हैं;
बुरी आदतें;
बड़ी खुराक में हार्मोनल दवाओं का लंबे समय तक उपयोग;
रजोनिवृत्ति की अवधि में अतिरिक्त वजन, उच्च वृद्धि, शारीरिक गतिविधि की कमी।
स्तन कैंसर के कई कारणों के बावजूद, बीमारी के लक्षण उनके कुल योग के परिणामस्वरूप दिखाई देते हैं। अलग-अलग, न तो मोटापा और न ही लंबा विकास, और न ही एक गतिहीन जीवन शैली, और न ही कोई अन्य कारण एक निर्णय और बीमारी का खतरनाक संकेत बन सकता है।
लक्षण, प्राथमिक संकेत, कोशिकाओं का गुणन जो ट्यूमर बनाते हैं, रोग के आगे के उपचार, यह भविष्यवाणी करना बहुत मुश्किल है। प्रत्येक महिला के लिए रोग का कोर्स और अभिव्यक्ति अलग-अलग है। ऐसा होता है कि कैंसर तेजी से प्रकट होता है, लक्षण बीमारी की शुरुआत में लगभग ध्यान देने योग्य हो जाते हैं, जिससे आप समय पर उपचार शुरू कर सकते हैं। यह एक अलग बात है जब स्थिति किसी अन्य तरीके से विकसित होती है, कैंसर कोशिकाएं बिना किसी स्पष्ट कारण या लक्षणों के धीरे-धीरे बढ़ती हैं। इस मामले में, स्तन ग्रंथि में ट्यूमर लंबे समय तक बढ़ता है, नैदानिक तस्वीर और उपचार को जटिल करता है। इसलिए, प्रत्येक महिला को पता होना चाहिए कि स्तन कैंसर के लक्षण क्या एक ऑन्कोलॉजिकल बीमारी का संकेत दे सकते हैं।

स्तन कैंसर के प्रारंभिक लक्षण क्या हैं?
वस्तुतः विकास के शुरुआती चरणों में सभी घातक ट्यूमर का पता लगाना बहुत मुश्किल है, और स्तन कैंसर कोई अपवाद नहीं है। रोग की शुरुआत के लक्षणों का केवल यादृच्छिक निरीक्षण द्वारा पता लगाया जा सकता है।
एक महिला जो स्तन में लंबे समय तक दर्द महसूस करती है और बिना किसी स्पष्ट कारण के बेचैनी महसूस करती है, उसे तुरंत उपस्थित चिकित्सक द्वारा जांच की जानी चाहिए। स्तन कैंसर के पहले लक्षण स्तन ग्रंथि, इसके शोफ और विकृति के आकार और आकार में परिवर्तन, संकेत द्वारा व्यक्त किए जाते हैं। एक ट्यूमर के विकास के साथ, निप्पल विकृत हो जाता है, और इससे खूनी या पीला निर्वहन हो सकता है। चोट की जगह पर त्वचा कुछ हद तक बदलती है, यह झुर्रीदार हो जाती है, पीछे हट जाती है, सूख जाती है, अपनी छाया बदलती है। बगल में लिम्फ नोड्स बढ़े हुए हैं, कुछ मामलों में, हंसली के ऊपर या नीचे उनकी वृद्धि देखी जाती है। कंधे और स्तन में हल्की सूजन है। जब एक ट्यूमर के विकास की ओर से हाथ उठाते हैं, तो छाती पर एक खोखले या डिंपल दिखाई देता है।
आपको कितनी बार मैमोग्राम कराने की आवश्यकता है
स्तन कैंसर के पहले लक्षणों का समय पर पता लगाने और एक घातक नवोप्लाज्म के आगे विकास को रोकने के लिए, एक महिला को स्वतंत्र रूप से मानव स्वास्थ्य का संचालन करना चाहिए। डॉक्टर सलाह देते हैं कि आप नियमित रूप से एक स्तन विशेषज्ञ से चेकअप करवाएं जो स्तन कैंसर में माहिर है। चूंकि 40 से कम उम्र की महिलाओं में कार्सिनोमा विकसित करने का जोखिम छोटा होता है (लेकिन बाहर नहीं रखा जाता है), यदि उनके पास ट्यूमर विकसित करने के लिए वंशानुगत प्रवृत्ति नहीं है, तो रोगनिरोधी मैमोग्राफी आवश्यक नहीं है। इसी समय, 40 साल से 50 साल की महिलाएं, दो साल के लिए एक बार मैमोग्राम से गुजरना वांछनीय है, 50 साल के बाद और एक साल में एक बार।

जिन महिलाओं को अपनी उम्र की परवाह किए बिना स्तन में कैंसर विकसित होने का खतरा है, उन्हें डॉक्टर से परामर्श करना चाहिए। कलर मैमोग्राफी की मदद से आप स्तन कैंसर, बीमारी के लक्षण, ट्यूमर के विकास को पहचान सकते हैं। रोग के पहले लक्षणों को ढूंढते हुए, डॉक्टर अतिरिक्त अध्ययन लिखेंगे, जो एक विशेष उपचार कार्यक्रम और रोकथाम का एक कोर्स करेगा।
कैंसर की उपस्थिति के लिए घर पर स्तन की जांच
कई डॉक्टर अपने रोगियों को नियमित रूप से घर पर स्तन की जांच करने की सलाह देते हैं। यह मासिक धर्म चक्र के अंत के बाद 5-7 दिनों में किया जाना चाहिए। बेशक, कोई भी गारंटी नहीं दे सकता है कि पहले निरीक्षण के दौरान परिवर्तन दिखाई देंगे, इसलिए प्रत्येक सनसनी के बारे में डायरी प्रविष्टि रखना बेहतर है। दृश्य निरीक्षण के दौरान, दाएं और बाएं स्तनों पर ध्यान देना आवश्यक है, चाहे वे एक-दूसरे के सापेक्ष सममित रूप से तैनात हों, चाहे उनमें से एक बढ़ गया हो, यह किस तरह की त्वचा है, चाहे उसका रंग किसी विशेष स्थान पर बदल गया हो।
महसूस करके, वे महिलाओं में स्तन कैंसर भी निर्धारित करते हैं। एक घातक नियोप्लाज्म के लक्षणों को एक खड़े या झूठ बोलने की स्थिति में दोनों का पता लगाया जा सकता है। छाती पर उंगलियों के सुझावों को इस तरह से हल्के से दबाना आवश्यक है जैसे कि यह महसूस करना कि स्तन और आसपास के ऊतकों में कोई बदलाव, सील, नोड्स हैं या नहीं। विशेष रूप से निपल्स पर ध्यान दिया जाना चाहिए (यदि उनमें से एक को खींचा जाता है, तो कोई स्राव नहीं होता है)। उसी समय, बगल में लिम्फ नोड्स पर ध्यान देना आवश्यक है, अगर वे बहुत अधिक बढ़े हुए नहीं हैं।
यदि कोई महिला अपने स्तनों में कुछ बदलाव पाती है, तो आपको एक डॉक्टर से परामर्श करना चाहिए जो महिला रोगों में माहिर है। एक संदिग्ध नियोप्लाज्म एक सौम्य ट्यूमर, मास्टोपाथी हो सकता है, इसलिए समय से पहले घबराने और चिंता करने की आवश्यकता नहीं है। एक उपयुक्त चिकित्सा परीक्षा के बाद ही, डॉक्टर एक सटीक और सही निदान स्थापित करने में सक्षम होगा।

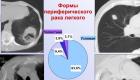
स्तन कैंसर, इसके रूप और चरण
स्तन ट्यूमर क्या है और यह किन रूपों में हो सकता है? यह सवाल कई महिलाओं के हित में है जो अपने स्वास्थ्य के बारे में चिंतित हैं। इसके अलावा, स्तन कैंसर शिक्षा के रूप में, अभिव्यक्ति के लक्षण, चरणों और उपचार के तरीकों में भिन्न होता है। आज, आमतौर पर स्वीकृत TNM प्रणाली विकसित की गई है, जिसका उपयोग कैंसर के ट्यूमर के विकास के चरणों को भेद करने के लिए किया जाता है, जबकि:
टी - प्राथमिक ट्यूमर का विकास;
एम - मेटास्टेस पड़ोसी अंगों में घुस गए;
एन - मेटास्टेसिस और क्षेत्रीय लिम्फ नोड्स का घाव।
केवल एक डॉक्टर एक ट्यूमर को एक चरण या दूसरे तक ले जा सकता है, रोगी के सभी परीक्षाओं से गुजरने के बाद।
स्तन कैंसर के प्रकार, उनके लक्षण और नैदानिक प्रस्तुति
एक नियोप्लाज्म के प्राथमिक संकेतों का सीधा असर पड़ता है कि महिलाओं में स्तन कैंसर किस रूप में होता है। लक्षण, ट्यूमर की साइट, रोग का चरण और अन्य कारक ऑन्कोलॉजिकल रोग में महत्वपूर्ण भूमिका निभाते हैं, उनका उपयोग कैंसर के रूप को निर्धारित करने के लिए किया जाता है।

गांठदार रूप का ट्यूमर एक बहुत घनी स्थिरता का एक नियोप्लाज्म है, जिसमें यह महसूस होता है कि कोई दर्द नहीं है। यह एक गोल या अनियमित आकार ले सकता है। जैसा कि यह विकसित होता है, ट्यूमर सभी दिशाओं में समान रूप से फैलता है और आसपास के ऊतकों के साथ घने रूप से बढ़ता है। जब स्तन कैंसर वाला रोगी अपनी बाहों को उठाता है, तो ट्यूमर के स्थानीयकरण के स्थान पर एक छोटा खोखला या डिंपल ध्यान देने योग्य होगा। प्रारंभिक अवस्था में, ट्यूमर बनने के स्थान पर त्वचा झुर्रीदार और शुष्क हो जाती है, लेकिन जैसे-जैसे कैंसर बढ़ता है, त्वचा बहुत अधिक झुर्रियों वाली होती है, अल्सर भी दिखाई दे सकता है। स्तन ग्रंथि और ग्रीवा, एक्सिलरी, सुप्राक्लेविक्युलर और सबक्लेवियन विभागों के लिम्फ नोड्स आकार में वृद्धि करेंगे।
युवा महिलाओं को सबसे अधिक बार edematous-infiltrative स्तन कैंसर से पीड़ित होता है। दर्द की अनुपस्थिति या उनकी गंभीरता की कमजोरी के कारण। एक सील है जो स्तन के लगभग पूरे क्षेत्र तक फैली हुई है। त्वचा पर निपल के चारों ओर सूजन के निशान दिखाई देते हैं।
इस तथ्य के बावजूद कि विभिन्न उम्र की महिलाओं में स्तन की तरह का स्तन ग्रंथि स्तन ग्रंथि को प्रभावित करता है, यह अक्सर युवा लोगों में पाया जाता है। इसी समय, यह शरीर के तापमान में वृद्धि, स्तन के आकार में वृद्धि, एडिमा द्वारा व्यक्त किया जाता है। जब महसूस हो रहा है, तो आप घाव की साइट पर त्वचा के बढ़े हुए तापमान और ग्रंथि के ऊतकों में बड़े आकार के दर्दनाक मोटा होना महसूस कर सकते हैं।
एरिथेमेटोसस के आकार का कैंसर एरिथिपेलेटस प्रकार की सूजन से मिलता-जुलता है, जो एक विशेष शुद्ध संक्रमण के समान है। कैंसर ग्रंथि, लाल त्वचा, त्वचा का उच्च तापमान, तालू की कमी के कारण गांठ में संघनन के साथ होता है।

एक शेल-प्रकार का कैंसर काफी खतरनाक है, क्योंकि एक घातक ट्यूमर पूरे ग्रंथियों के ऊतकों, स्तन के वसायुक्त ऊतक को प्रभावित करता है, और यहां तक कि एक अन्य स्तन ग्रंथि में स्थानांतरित किया जा सकता है। स्तन ग्रंथि में कमी से कैंसर व्यक्त किया जाता है, इसकी सीमित गतिशीलता, त्वचा घाव पर घनीभूत होती है, एक असमान सतह होती है।
पगेट का कैंसर जैसा एक रूप विशेष है, यह बहुत ही दुर्लभ मामलों में होता है। महत्वपूर्ण लक्षण जो कैंसर का संकेत देते हैं: निप्पल के चारों ओर एक पपड़ी का गठन, घाव लाल हो जाता है, कटाव दिखाई देता है, खून बह रहा है और बहुत गहरा घाव नहीं है, खुजली। निप्पल विकृत है, रोग की प्रगति के साथ, यह नष्ट हो जाता है, और स्तन ग्रंथि में एक ट्यूमर बनता है। यदि समय में कैंसर का पता नहीं चलता है, तो मेटास्टेस लिम्फ नोड्स को प्रभावित कर सकते हैं।
स्तन ग्रंथि की गहन जांच से यह जानने में मदद मिलेगी कि स्तन कैंसर क्या लक्षण है। मैमोग्राफी के साथ लिया गया एक फोटो इस मामले में सबसे अच्छा विकल्प है।
क्या पुरुषों में स्तन कैंसर हो सकता है?
बहुत से लोग इस तथ्य में सबसे अधिक रुचि रखते हैं कि क्यों स्तन कैंसर महिलाओं के विपरीत, पुरुषों के न्यूनतम प्रतिशत को नुकसान पहुंचाता है, हालांकि छाती में दोनों में एक ट्यूबलर संरचना होती है। बस महिला और पुरुष छाती के बीच अंतर यह है कि पुरुष ट्यूबलर संरचना विकसित नहीं है।

पुरुषों में स्तन कैंसर आमतौर पर बुढ़ापे में मनाया जाता है। रोग के लक्षण और प्राथमिक लक्षण निप्पल के पीछे हटने से ध्यान देने योग्य हैं, इससे खूनी निर्वहन होता है। जब प्रोबिंग को ग्रंथि के घातक नवोप्लाज्म में पाया जा सकता है, जो निप्पल से थोड़ी दूरी पर स्थित है, तो अक्षीय लिम्फ नोड्स आकार में वृद्धि करते हैं। निप्पल दबाने से दर्द महसूस होता है। कैंसर की प्रगति की अवधि में एक व्यक्ति वजन कम करता है, लगातार सामान्य कमजोरी और अस्वस्थता महसूस करता है।
जबकि महिलाओं में, स्तन कैंसर कई कारणों से प्रकट होता है, पुरुषों के लिए, कारण केवल आनुवंशिक या पर्यावरणीय हो सकते हैं। आनुवंशिक गुणसूत्र महिला गुणसूत्र के पुरुष शरीर में उपस्थिति है। पर्यावरणीय कारणों में विकिरण, विकिरण, विकिरण चिकित्सा के साथ उपचार शामिल हैं। स्तन कैंसर का कारण यकृत के सिरोसिस जैसी बीमारी हो सकती है, जो शरीर में महिला हार्मोन के स्तर में वृद्धि को उकसाती है। पुरुषों में हार्मोनल विफलता, अधिक वजन, मोटापा और अन्य बीमारियों में छाती में ट्यूमर के विकास में योगदान करें।
स्तन कैंसर में की जाने वाली परीक्षा
जैसा कि पहले ही उल्लेख किया गया है, स्तन कैंसर के प्राथमिक लक्षण, जैसे कि ट्यूमर छाया और माइक्रोकैल्सीनेट्स, मैमोग्राफी का उपयोग करके पता लगाया जा सकता है। महिलाओं में कैंसर के माध्यमिक संकेतों को संवहनी वृद्धि, स्तन की त्वचा में परिवर्तन आदि माना जाता है। यदि स्तन ग्रंथि खून बहता है और स्राव करता है, तो साइटोलॉजी और डक्टोग्राफी का संचालन करें, जिसके साथ आप इंट्राएडल पेपिलोमा और पेपिलोमाटोसिस की उपस्थिति का पता लगा सकते हैं।

रोग के निदान में अल्ट्रासाउंड इकोोग्राफी बहुत महत्वपूर्ण है। ऐसा करने के लिए, आधुनिक अल्ट्रासाउंड उपकरणों का उपयोग करें जो आपको 94.5% तक की सटीकता के साथ सही निदान करने की अनुमति देते हैं। कैंसर के विकास के चरण को स्थापित करने और उपचार को निर्धारित करने के लिए, मेटास्टेस पर सटीक डेटा या लिम्फ नोड्स और अन्य अंगों में उनकी अनुपस्थिति होना आवश्यक है, इसलिए वे एक पंचर लेते हैं और इसकी साइटोलॉजिकल परीक्षा करते हैं। दूर मेटास्टेसिस रोगी की एक व्यापक परीक्षा से पता लगाया जाता है।

स्तन कैंसर का इलाज

कैंसर जैसी बीमारी का इलाज करना आसान नहीं है। स्तन कैंसर के इलाज के लिए कई विशेष रूप से डिजाइन की गई योजनाएं हैं। लक्षण, जिसके उपचार के लिए व्यक्तिगत दृष्टिकोण की आवश्यकता होती है, अक्सर भ्रमित होते हैं, और इसलिए स्तन ग्रंथि की सावधानीपूर्वक जांच की आवश्यकता होती है। सर्जिकल हस्तक्षेप, कीमोथेरेपी, इम्यूनोथेरेपी, विकिरण चिकित्सा और हार्मोन थेरेपी को स्तन कैंसर से लड़ने के सबसे सामान्य तरीके माना जाता है।
डॉक्टर बीमारी के नैदानिक चित्र, कैंसर के विकास के चरण, ट्यूमर की स्थिति, घातक गठन के आसपास के ऊतकों की स्थिति, रोगी की आयु, सहवर्ती रोगों की उपस्थिति, हार्मोनल पृष्ठभूमि की शुरुआत से उपचार के पाठ्यक्रम को निर्धारित करता है। केवल रोगी और उसकी बीमारी की एक सामान्य तस्वीर बनाकर, उपस्थित चिकित्सक उपचार के विकल्पों में से एक का चयन करने में सक्षम होगा। यह कट्टरपंथी, उपशामक, शल्य चिकित्सा, संयोजन या जटिल उपचार हो सकता है।
क्लिनिकल ऑन्कोलॉजी के रूसी सोसायटी के अध्यक्ष,
नैदानिक फार्माकोलॉजी और कीमोथेरेपी विभाग के प्रमुख,
विज्ञान के लिए उप निदेशक
FSBI “NMIC ने उन्हें ऑन्कोलॉजी किया। एनएन Blokhina "रूस के स्वास्थ्य मंत्रालय,
चिकित्सा विज्ञान के डॉक्टर, प्रोफेसर,
मास्को
बड़ी संख्या में स्तन कैंसर के रोगी वृद्धावस्था में होते हैं। प्रारंभिक निदान के विकास के साथ, शुरुआती चरणों में बीमारियों की बढ़ती संख्या का पता लगाया जाता है, जो कट्टरपंथी mastectomy के बजाय कट्टरपंथी स्नेह के लिए अनुमति देता है। हालांकि, कट्टरपंथी स्नेह के बाद रोगियों को शेष स्तन ऊतक के लिए रेडियोथेरेपी की आवश्यकता होती है। यह प्रक्रिया हृदय की मांसपेशियों के एक सहवर्ती विकृति की उपस्थिति के लिए असुरक्षित है (हृदय की मांसपेशियों को बिगड़ा रक्त की आपूर्ति के साथ एथेरोस्क्लेरोसिस, मायोकार्डियम और अन्य के संकुचन समारोह में कमी), विशेष रूप से यह बाईं स्तन ग्रंथि को विकिरण चिकित्सा की बात आती है। इसी समय, बुजुर्गों में स्तन कैंसर कम आक्रामक होता है और अक्सर ट्यूमर में स्टेरॉयड हार्मोन रिसेप्टर्स की उपस्थिति के साथ जोड़ा जाता है। इस मामले में, हार्मोन थेरेपी ऑपरेशन के क्षेत्र में दूर के माइक्रोमाटास्टेसिस और ट्यूमर कोशिकाओं की वृद्धि दोनों को सफलतापूर्वक समाप्त कर सकती है। रेडिकल थेरेपी के बाद रेडियोथेरेपी की भूमिका पर अध्ययन 70 साल से अधिक उम्र के रोगियों को बाहर रखा गया है, इसलिए युवा से बुजुर्ग रोगियों को प्राप्त परिणामों को एक्सट्रपलेशन करना असंभव है। इसके संबंध में, वृद्ध रोगियों में कट्टरपंथी स्नेह के मामले में स्तन की सहायक रेडियोथेरेपी की भूमिका का अध्ययन करना प्रासंगिक लगता है।
PRIMEII अध्ययन में 65 वर्ष से अधिक आयु के 1326 स्तन कैंसर के रोगियों को कम जोखिम के साथ (एक्सिलरी लिम्फ नोड्स में कोई मेटास्टेसिस, स्टेरॉयड हार्मोन रिसेप्टर्स, अधिकतम आकार में 3 सेमी तक T1 या T2, हल के किनारों पर कोई ट्यूमर कोशिकाएं, हल या शामिल नहीं किया गया) ट्यूमर भेदभाव 3 या लिम्फोसाइट संवहनी की उपस्थिति, लेकिन एक कट्टरपंथी स्नेह प्रदर्शन के बाद दोनों एक साथ नहीं)। सभी रोगियों को सहायक हार्मोन थेरेपी प्राप्त करनी चाहिए। स्तन ग्रंथि के शेष के लिए मरीजों को अवलोकन समूह या विकिरण चिकित्सा समूह में यादृच्छिक किया गया था (15-25 अंशों के लिए 40-50 Gy)। प्रभावशीलता की मुख्य कसौटी, संचालित स्तन ग्रंथि में स्थानीय पुनरावृत्ति की आवृत्ति थी।
यादृच्छिकरण के अनुसार, 668 रोगियों को केवल सहायक हार्मोन थेरेपी मिली, 658 रोगियों में, हार्मोन थेरेपी में विकिरण चिकित्सा को जोड़ा गया। समूह अपनी जनसांख्यिकीय विशेषताओं और ट्यूमर प्रक्रिया के गुणों में तुलनीय थे। 5 साल की औसतन अनुवर्ती के साथ, विकिरण चिकित्सा के बाद संचालित स्तन में पुनरावृत्ति दर और इसके बिना क्रमशः 1.3% और 4.1% थी, (एचआर = 5.19, पी = 0.0007)। 5-वर्षीय स्थानीय पुनरावृत्ति दर में पूर्ण कमी 2.9% थी। स्थानीय पुनरावृत्ति के एक मामले को रोकने के लिए, 32 रोगियों में विकिरण चिकित्सा करना आवश्यक है। स्थानीय पुनरावृत्ति (31 रोगियों) के मामले में, क्रमशः 14 और 13 रोगियों में मास्टेक्टॉमी और व्यापक स्नेह किया गया था। दूर के मेटास्टेसिस की घटना, अन्य स्तनधारियों की स्तन ग्रंथि में कैंसर और अन्य साइटों के कैंसर दोनों समूहों में समान थे। बहुभिन्नरूपी विश्लेषण का संचालन करते समय, यह दिखाया गया था कि केवल विकिरण चिकित्सा की अनुपस्थिति ही स्थानीय बीमारी की घटना का अनुमान लगाने वाला एकमात्र कारक थी। एक अनिर्धारित विश्लेषण का संचालन करते समय, यह दिखाया गया कि ट्यूमर में स्टेरॉयड हार्मोन रिसेप्टर्स की कम सामग्री वाले रोगियों में स्थानीय पुनरावृत्ति का खतरा बढ़ गया है।
दोनों समूहों के लिए समग्र 5 साल की जीवित रहने की दर 93.9% थी। 89 मौतें दर्ज की गईं, जिनमें से 12 स्तन कैंसर की प्रगति के कारण थीं: अवलोकन समूह में 49 रोगियों में से 8 (16%) और रेडियोथेरेपी समूह में 40 रोगियों में से 4 (10%)।
अध्ययन ने स्पष्ट रूप से स्थानीय पुनरावृत्ति की आवृत्ति को कम करने में स्तन ग्रंथि के शेष भाग के विकिरण की महत्वपूर्ण भूमिका का प्रदर्शन किया। सहायक हार्मोन थेरेपी और रेडिएशन थेरेपी के बाद रेडिकल स्नेह उत्कृष्ट स्थानीय नियंत्रण की अनुमति देता है: स्थानीय पुनरावृत्ति की आवृत्ति केवल 1.3% है। विकिरण चिकित्सा आयोजित करने से इनकार करने से स्थानीय पुनरावृत्ति की आवृत्ति 4.1% तक बढ़ जाती है। क्या यह बुजुर्ग रोगियों में रेडियोथेरेपी को रोकने के लिए पर्याप्त है? लेखक मानते हैं कि हाँ। इस मामले में, यह ध्यान दिया जाता है कि ट्यूमर में स्टेरॉयड रिसेप्टर्स की कम सामग्री वाले रोगियों में ऐसी विफलता अवांछनीय है। स्थानीय पुनरावृत्ति की कम घटना और इसके सर्जिकल हटाने की संभावना समग्र जीवन प्रत्याशा को प्रभावित नहीं करती है। 65 वर्ष से अधिक आयु के रोगियों के समूह में अधिकांश मौतें स्तन कैंसर की प्रगति से संबंधित कारणों से नहीं देखी जाती हैं। इसलिए, प्रगति के कम जोखिम के साथ 65 वर्ष से अधिक उम्र के स्तन कैंसर के रोगियों में सार्वभौमिक रेडियोथेरेपी के इनकार से उपचार के दीर्घकालिक परिणाम खराब नहीं होंगे और मौजूदा रेडियोथेरेपी विभागों पर बोझ को काफी कम कर देंगे। इसके अलावा, वर्तमान में T1-2 के साथ बुजुर्ग रोगी अक्सर बाद में रेडियोथेरेपी की आवश्यकता के कारण लकीर खींचने और मास्टेक्टॉमी करने से इनकार करते हैं। अब यह स्पष्टीकरण सर्जिकल हस्तक्षेप के दायरे का विस्तार करने के लिए एक बहाने के रूप में काम नहीं कर सकता है।
कीवर्ड: स्तन कैंसर, कट्टरपंथी स्नेह, सहायक स्तन विकिरण।
संदर्भ:
- कुंकलर आईएच, विलियम्स एलजे, जैक डब्ल्यूजेएल, एट अल। (PRIME II): एक यादृच्छिक नियंत्रित परीक्षण। लैंसेट ऑन्कोलॉजी 20015,16: 266-73।
शोध प्रबंध का सारबुजुर्ग और युवा उम्र में स्तन कैंसर के इलाज की सुविधाओं पर दवा
पांडुलिपि के रूप में
Pyznar विटाली अलेक्सेविच
व्यापक रूप से और पुराने युग में वृक्षारोपण की विशेषताएं
14.00.27 - सर्जरी 14.00.14 - ऑन्कोलॉजी
चिकित्सा विज्ञान के उम्मीदवार की डिग्री के लिए थीसिस
मास्को 2007
रूसी संघ के स्वास्थ्य और सामाजिक विकास के लिए संघीय एजेंसी के राज्य शैक्षिक संस्थान "मॉस्को स्टेट मेडिकल एंड डेंटल यूनिवर्सिटी" के राज्य शैक्षिक संस्थान में काम किया गया था और रूसी संस्थान "रूसी एच.एन.एच. ब्लोखिना "रूसी चिकित्सा विज्ञान अकादमी।
वैज्ञानिक नेता:
रूसी संघ के सम्मानित डॉक्टर,
येमेनलानोव सर्गेई इवानोविच
रूसी संघ के सम्मानित डॉक्टर,
नेचुशेन मिखाइल इवानोविच
आधिकारिक विरोधी:
चिकित्सा विज्ञान के डॉक्टर, प्रोफेसर
Protasov
एंड्रे वितालयेविच
चिकित्सा विज्ञान के डॉक्टर, प्रोफेसर
दिमित्री व्लादिमीरोविच
अग्रणी संस्थान: सर्जरी संस्थान। ए.बी. Vishnevsky RAMS
थीसिस की रक्षा सितंबर 2007 को शोध परिषद डी 212.203.09 की बैठक में रूसी विश्वविद्यालय पीपुल्स फ्रेंडशिप के पते पर होगी: 117198, मॉस्को, उल। मिकल्हो-मैकले, 8।
शोध प्रबंध रूसी स्टेट यूनिवर्सिटी ऑफ पीपुल्स फ्रेंडशिप (117198, जीएसपी, मॉस्को, मिकलुखो-मैकल्या सेंट, 6) की लाइब्रेरी में पाया जा सकता है। अमूर्त वितरित किया जाता है "/ /" ^ -stract / 2007 ^ 2007
शोध प्रबंध परिषद के वैज्ञानिक सचिव, चिकित्सा विज्ञान के डॉक्टर, प्रोफेसर
प्रवर्तन निदेशालय स्मिरनोवा
कार्य का सामान्य विवरण
विषय की प्रासंगिकता
हर साल, दुनिया में घातक ट्यूमर के 8 मिलियन नए मामले और 5.2 मिलियन से अधिक मौतें दर्ज की जाती हैं। 2000 में रूस में, 448.6 हजार रोगियों को एक घातक नवोप्लाज्म के पहले निदान के साथ पहचाना गया था।
कई देशों में जीवन प्रत्याशा बढ़ रही है, और इसके साथ बुजुर्गों के घातक ट्यूमर की घटनाओं में वृद्धि होती है (यूरोप (कीव, 1963) के लिए डब्ल्यूएचओ क्षेत्रीय कार्यालय द्वारा अपनाई गई वर्गीकरण के अनुसार, 60 से 74 वर्ष की आयु के आयु वर्ग को 75 से 89 वर्ष की आयु और 90 वर्ष की उम्र के रूप में पहचाना जाता है। और अधिक - लंबी-नदियों की उम्र तक)। 1980 और 2000 के बीच, घटना में लगभग 70% की वृद्धि हुई: 22.6 से 38.3% 0000 तक।
रूस में, 50 वर्ष के बाद आयु समूहों में घटना नाटकीय रूप से बढ़ी है। 2004 के अंत में, स्तन कैंसर के 408.4 हजार रोगियों को पंजीकृत किया गया था, जिनमें से 55.1% 5 वर्ष या उससे अधिक (Davydov M.I., Axel Ye.M., 2005) थे।
रूस में स्तन कैंसर महिला आबादी के लिए मृत्यु के सभी कारणों में तीसरे स्थान पर है, जो सभी आयु समूहों में संचलन प्रणाली की बीमारियों और दुर्घटनाओं के बाद, 2.1% की औसत, उम्र के साथ उत्तरोत्तर बढ़ रहा है। स्तन कैंसर से होने वाली मौतों की कुल संख्या 12.5 हजार (1983) से बढ़कर 22.7 हजार (2003), यानी। वृद्धि 10.2 हजार (85%) (डेविडोव एमआई, डाविरिन वीवी, 2005) थी।
समस्या के स्पष्ट आग्रह के बावजूद, हाल तक तक, बुजुर्गों के इलाज के लिए तर्कसंगत तरीकों के विकास पर पर्याप्त ध्यान नहीं दिया गया है। इस प्रकार, अंतरराष्ट्रीय वैज्ञानिक अनुसंधान में, 65-70 वर्ष की आयु अक्सर एक बहिष्करण मानदंड होती है। वास्तव में, केवल हाल ही में इस मुद्दे पर विशेष वैज्ञानिक कार्यक्रम दिखाई दिए।
जैसा कि आप जानते हैं, बुजुर्गों में कैंसर में कुछ ख़ासियतें होती हैं। इन रोगियों की स्वास्थ्य स्थिति अन्य आयु वर्गों के रोगियों से काफी भिन्न होती है, जो कि कॉमरेडिटीज (हिलन एच.एफ., मैहर एमएल, ड्रेफस एच।, 2000) की उपस्थिति के कारण है।
निस्संदेह, स्तन चिकित्सा के संयुक्त और जटिल उपचार में कुछ निश्चित सफलताएं हैं, जो सामान्य चिकित्सा पद्धति में रेडियोथेरेपी और ड्रग थेरेपी के नए तरीकों की शुरुआत से जुड़ी हैं, हालांकि, सर्जिकल हस्तक्षेप अभी भी जारी है, जो आज तक उस आधार पर बना हुआ है जिसमें कोई भी उपचार योजना आधारित है। घटनाएँ (इवानोव वी.एम. 1993)।
सर्जिकल उपचार हमेशा उस रूप में अनुरूप होना चाहिए जो 1960 में ए.आई. ऑन्कोलॉजिकल रेडिकलिज्म का कैंसर सिद्धांत, जिसमें स्तन कैंसर में न केवल प्राथमिक ट्यूमर और आसपास के ऊतकों के साथ अंग को हटाना शामिल है, बल्कि क्षेत्रीय लिम्फ नोड्स और ऊतक का एक विस्तृत अंश भी है - क्षेत्रीय मेटास्टेसिस का पहला चरण (बाज़ोरोवा एपी, 1983)।
सर्जिकल रणनीति के विकास ने सर्जनों के क्रमिक इनकार को जन्म दिया - ऑन्कोलॉजिस्ट्स उरबाइन-होल्डिन जैसे क्रिपलिंग ऑपरेशन करने से और कीमो- और रेडियोथेरेपी (इवानोव वीएम, 1993) के संयोजन में अंग और कार्यात्मक-बचत हस्तक्षेपों के लिए वरीयता। हालांकि, अंगों द्वारा सुदूर गामा-चिकित्सा के बाद विभिन्न गंभीर जटिलताओं की घटना की लगातार उभरती हुई रिपोर्टें जो विकिरण क्षेत्र (कुद्रीवत्सेव डीवी 2001) में आती हैं, विकिरण के नए तरीकों और सुदूर विकिरण चिकित्सा के लिए अधिक संकीर्ण संकेतों के निर्धारण के लिए निरंतर खोज की ओर ले जाती हैं। (डीएलटी) स्तन कैंसर में क्षेत्रीय मेटास्टेसिस के क्षेत्रों में, विशेष रूप से बुजुर्ग और बुजुर्ग रोगियों में।
मैमोग्राफिक स्क्रीनिंग की उपलब्धियों और स्तन कैंसर की शुरुआती पहचान की सफलता के लिए धन्यवाद, छोटे सर्जिकल हस्तक्षेप करना संभव हो गया, जो बुजुर्गों में कैंसर के उपचार में बहुत महत्व रखता है, संचालित रोगियों के त्वरित पुनर्वास और जीवन की गुणवत्ता में सुधार करने की अनुमति देता है।
अंग-संरक्षण कार्यों के लिए सर्जिकल रणनीति में परिवर्तन स्तन कैंसर (स्तन कैंसर, 1977) के एक जैविक प्रणाली मॉडल के आगमन के साथ भी जुड़ा हुआ है, जिसने दिखाया कि नैदानिक अभिव्यक्ति के चरण में रोग ट्यूमर कोशिकाओं के अव्यक्त प्रसार के साथ एक प्रणालीगत बीमारी है। इस परिकल्पना ने प्रणालीगत चिकित्सा (पाक डीडी, 2001) की दिशा में उपचार की रणनीति चुनने पर ध्यान केंद्रित करना आवश्यक बना दिया।
वर्तमान में, अंग-विच्छेदन सर्जरी से गुजर रहे बुजुर्ग रोगियों के आगे के उपचार के अनुकूलन के साथ कई अनसुलझी समस्याएं हैं। विकिरण चिकित्सा कॉमोरबिडिटीज की उपस्थिति को देखते हुए एक निश्चित जोखिम वहन करती है। ड्रग थेरेपी अत्यधिक प्रभावी हो सकती है, हालांकि इसका उपयोग ज्यादातर मामलों में भी समस्याग्रस्त है, ड्रग विषाक्तता के बढ़ते जोखिम के कारण। अधिक उम्र में, हार्मोन थेरेपी की भूमिका अधिक महत्वपूर्ण हो जाती है, जो ट्यूमर में एस्ट्रोजेन रिसेप्टर्स और प्रोजेस्टेरोन की अधिक लगातार सामग्री से निर्धारित होती है। ईआर + और / या पीआर + के साथ 70 वर्ष से अधिक उम्र की महिलाओं में स्तन कैंसर के शुरुआती चरणों में, उपचार आमतौर पर टैमोक्सीफेन (टाइयूलैंडिन एसए, 2003) के साथ शुरू किया जा सकता है।
वास्तव में, पुराने रोगियों में स्तन कैंसर के लिए उपचार की रणनीति के लिए कोई स्पष्ट एल्गोरिदम नहीं है। जैसा कि पहले उल्लेख किया गया है, अंतरराष्ट्रीय वैज्ञानिक अध्ययनों में, 65-70 वर्ष से अधिक आयु के रोगियों की आयु आमतौर पर बहिष्करण मानदंड है।
उपरोक्त सभी और हमें 70 वर्ष और उससे अधिक आयु के रोगियों में स्तन कैंसर के उपचार की विशेषताओं का वर्तमान अध्ययन करने के लिए प्रेरित किया।
काम का उद्देश्य
शल्य चिकित्सा और जटिल उपचार के लिए एक एल्गोरिथ्म विकसित करके बुजुर्ग और उपजाऊ रोगियों में स्तन कैंसर के उपचार के परिणामों में सुधार करना।
अनुसंधान के उद्देश्य
1. सर्जिकल हस्तक्षेप के विभिन्न संस्करणों के साथ 70 वर्ष से अधिक उम्र के स्तन कैंसर के रोगियों के उपचार के परिणामों की तुलना करना।
2. इस आयु समूह में पश्चात की चिकित्सा के साथ और इसके बिना पश्चात के उपचार की प्रभावशीलता का निर्धारण करना।
3. इस आयु वर्ग में रोगियों के समग्र और अपवर्तन मुक्त अस्तित्व पर रोगसूचक कारकों के प्रभाव की विशेषताओं की पहचान करना।
4. अध्ययन समूह में शामिल स्तन कैंसर के रोगियों के तीन और पांच साल के जीवित रहने के चरणों में अध्ययन करने के लिए।
5. पुराने और बुढ़ापे के स्तन कैंसर के साथ रोगियों की मृत्यु के कारणों का अध्ययन करना।
6. प्राप्त आंकड़ों के आधार पर, सर्जिकल हस्तक्षेप का दायरा विकसित करें और 70 वर्ष और अधिक आयु के रोगियों के पश्चात के उपचार के लिए एक एल्गोरिथ्म बनाएं।
वैज्ञानिक नवीनता
स्तन कैंसर के साथ बुजुर्ग रोगियों के उपचार के परिणामों का अध्ययन उनके स्वयं के नैदानिक सामग्री पर किया गया था। सर्जिकल हस्तक्षेप की मात्रा के आधार पर उपचार के परिणामों का एक तुलनात्मक मूल्यांकन किया गया था और इस आयु वर्ग में स्तन कैंसर के संयुक्त और जटिल उपचार के लिए एक एल्गोरिथ्म विकसित किया गया था। व्यावहारिक मूल्य
यह अध्ययन आपको उन्नत उम्र के स्तन कैंसर के रोगियों की सर्जरी और जटिल उपचार के विकल्प की पसंद पर सिफारिशें लागू करने की अनुमति देता है; एडजुवेंट एंडोक्राइनोथेरेपी का उपयोग, जो पुराने और बुढ़ापे के स्तन कैंसर के रोगियों के लिए इष्टतम उपचार रणनीति की ओर जाता है। बचाव के लिए मुख्य प्रावधान
1. चरण 1-I में स्तन कैंसर के लिए सर्जरी की इष्टतम मात्रा कट्टरपंथी लकीर है, और चरण III-1U के लिए, पेक्टोरल मांसपेशियों के संरक्षण के साथ कट्टरपंथी मास्टेक्टॉमी।
2. स्तन कैंसर के शुरुआती चरणों के लिए अतिरिक्त सहायक उपचार की आवश्यकता।
3. स्थानीय रूप से उन्नत कैंसर में, उपचार व्यापक होना चाहिए, लेकिन रोगी की सामान्य दैहिक स्थिति के अनुरूप।
4. बुजुर्ग रोगियों में स्तन कैंसर में, उच्च रोगनिरोधी महत्व वाले कारक हैं: आयु; मानदंड: टी, एन। हार्मोनल स्थिति, ट्यूमर का केंद्रीय स्थानीयकरण।
5. पैरास्टर्नल लिम्फ नोड्स की एक खुली बायोप्सी का संचालन ऑपरेशन का एक महत्वपूर्ण तत्व है, जिससे बीमारी को ठीक से विकसित किया जा सकता है और अतिरिक्त चिकित्सा निर्धारित की जा सकती है।
6. यदि ट्यूमर में सकारात्मक स्टेरॉयड हार्मोन रिसेप्टर्स हैं, तो एक सहायक हार्मोन थेरेपी निर्धारित करना आवश्यक है।
7. बुजुर्गों और सीने में उम्र के साथ कैंसर के रोगियों में मृत्यु दर की संरचना रोग के चरण के आधार पर भिन्न होती है।
काम का विनियोग
सड़क नैदानिक अस्पताल के कर्मचारियों के जनरल सर्जरी विभाग के सदस्यों की भागीदारी के साथ 3 नवंबर, 2006 को एक अंतर-वैज्ञानिक परीक्षण में शोध प्रबंध का परीक्षण किया गया था। H.A. जेएससी "रूसी रेलवे" के सेमाशको, रेडियोसर्जरी जीयू विभाग के कर्मचारी उन्हें कहते हैं। एच.एच. Blokhin।
शोध प्रबंध विषय पर प्रकाशन
थीसिस का दायरा और संरचना
शोध प्रबंध सामग्री को टाइप किए गए पाठ के 125 पृष्ठों पर प्रस्तुत किया जाता है और इसमें एक परिचय, 4 अध्याय, निष्कर्ष, निष्कर्ष, व्यावहारिक सिफारिशें और साहित्य का एक सूचकांक शामिल होता है। काम को 24 आंकड़ों, 41 तालिकाओं के साथ चित्रित किया गया है। साहित्य सूचकांक में 140 स्रोत शामिल हैं, जिनमें से 78 घरेलू हैं और 62 विदेशी हैं।
यह काम 70 वर्ष और उससे अधिक उम्र की महिलाओं के 272 स्तन कैंसर के रोगियों के उपचार के विश्लेषण पर आधारित है, जिनका मॉस्को स्टेट मेडिकल यूनिवर्सिटी के मेडिकल फैकल्टी के जनरल सर्जरी विभाग और जीयू आरआरसीआई के रेडियोसर्जरी विभाग में क्लीनिकल बेस पर ऑपरेशन किया गया। एच.एच. 1998 से 2003 तक की अवधि के लिए ब्लोखिन रैमएस।
सामग्री का गणितीय प्रसंस्करण सांख्यिकीय कार्यक्रमों STATISTICA 6.0, SPSS 13.0 का उपयोग करके एक व्यक्तिगत कंप्यूटर पर किया गया था।
आयु के अनुसार वितरण से पता चला कि यह बीमारी 71-75 वर्ष (54.4%) आयु वर्ग के रोगियों में सबसे आम है, कम 70 वर्ष (14.7%) और 76-80 वर्ष (25.7%) की उम्र के मरीज थे। वृद्ध 81 और पुराने, केवल 5.1% रोगी। अध्ययन समूह में औसत आयु the४ वर्ष (अंतःक्षेत्रीय सीमा –१-76६ वर्ष) थी।
आउट पेशेंट परीक्षा, सर्जिकल सामग्री और हिस्टोलॉजिकल तैयारियों की जांच के आधार पर, कैंसर के निम्नलिखित चरणों को अंतर्राष्ट्रीय वर्गीकरण (टीएमएम, 2002) के अनुसार स्थापित किया गया था: पहले चरण के स्तन कैंसर का निदान 77 रोगियों में किया गया था, जो पूरे समूह का 28.3% था। टिप्पणियों। स्टेज IIA स्तन कैंसर का पता 104 (38.2%) रोगियों, 25 में स्टेज IIb (9.2%), 24 में स्टेज IIIA (8.8%) और 18 (6.6%) में लगा। ) और IIIC - 17 रोगियों (6.3%) में। स्तन कैंसर चरण IV को 4 मामलों में स्थापित किया गया था, जिसमें पूरे अध्ययन समूह के 1.5% और 3 (1.1%) में 0 सेंट थे। (टैब। 1)।
कामोर्बिडिटीज की पहचान, उनकी संख्या और गंभीरता को एनामनेसिस, रोगियों की शिकायत, चिकित्सक की परीक्षा के डेटा और परीक्षा के वाद्य तरीकों के आधार पर किया गया था। यह ध्यान रखना महत्वपूर्ण है कि बिल्कुल सभी रोगियों में कोई भी कॉमरेडिटी थी, और 2 निदान और अधिक के बहुमत।
अधिकांश रोगियों (185 - 68.0%) हृदय प्रणाली के रोगों से पीड़ित थे, जिसमें कोरोनरी धमनी रोग, उच्च रक्तचाप, शामिल थे।
संचार विफलता, स्ट्रोक और मायोकार्डियल रोधगलन। 65 (23.9%) अंतःस्रावी तंत्र विकृति में देखा गया था - थायराइड-विषाक्त गोइटर, मधुमेह, मोटापा 3-4 बड़े चम्मच। श्वसन प्रणाली के रोग (ब्रोन्कियल अस्थमा, क्रोनिक ब्रोंकाइटिस) 22 रोगियों में देखे गए, जो 8.1% था।
अधिकांश रोगियों में, ट्यूमर का आकार T1-43.8% और T2-44.9% के मानदंडों को पूरा करता है। क्षेत्रीय लिम्फ नोड्स में मेटास्टेस की उपस्थिति 106 (39.0%) मामलों में पाई गई थी। मूल रूप से अक्षीय लिम्फ नोड्स एन 1 - 57 (21.0%) टिप्पणियों के लिए एक एकल मेटास्टेसिस था; और एक्सिलरी मेटास्टेस के साथ संयोजन में पारास्टर्नल ज़ोन में मेटास्टेस की उपस्थिति का पता 9 (3.3%) रोगियों में लगाया गया था। कोई क्षेत्रीय मेटास्टेस -166 (61.0%) रोगी नहीं थे।
तालिका 1।
रोग चरण द्वारा बुजुर्ग स्तन कैंसर रोगियों का वितरण
रोगियों की स्टेज संख्या
पेट। संख्या%
0 TSHOMO 3 1.1
मैं TSHOMO 77 28.3
TSH1M0 tgshmo 28 76 10.3 27.9 पर
П Т2И1М0 tziomo 24 1 8.8 0.4
ША Та2аМ0 Т2К2аМ0 тзтмо ТЗЮаМО 10 12 1 1 3.7 4.4 0.4 0.4
ШЬ Т41 Т0М0 Т4ШМ0 Т4МаМ0 7 4 7 2,6 1.5 2.6
ALS TSHZAMO TSHZYMO T2YaM0 T2SHMO0 TZZYZMO T4ShaM0 T4YZMO2 2 1 5 4 3 1 1 0.7 0.4 1.8 1.5 1.1 1.1 0.4 0.4
IV T1-ZSH-ZM1 4 1.5
कुल 272,100
दूर के मेटास्टेसिस का पता 4 (1.5%) रोगियों में लगा। इनमें से 3 में अस्थि मेटास्टेस था, 1 में फेफड़ा था।
ट्यूमर के रूपात्मक रूपों को नियमित ऊतकीय परीक्षा के दौरान सर्जरी के बाद निर्धारित किया गया था और मुख्य रूप से घुसपैठ संबंधी डक्टल कार्सिनोमा - 184 (67.6%) अवलोकन हैं।
ट्यूमर रिसेप्टर स्थिति के अध्ययन से पता चला है कि एस्ट्रोजन और / या प्रोजेस्टेरोन रिसेप्टर ट्यूमर 133 (48.9%) मामलों में रिसेप्टर पॉजिटिव थे, और 79 (29.0%) में रिसेप्टर-नेगेटिव। 60 (22.1%) मामलों में, तकनीकी समस्याओं के कारण रिसेप्टर की स्थिति निर्धारित नहीं की गई थी।
प्रदर्शन किए गए कट्टरपंथी रिज़ॉर्ट्स की संख्या (132) और मास्टेक्टोमीज़ (140) लगभग एक ही थी। TK-4 के साथ, केवल मास्टेक्टॉमी का प्रदर्शन किया गया था, और T1-2 के साथ, मास्टेक्टॉमी और कट्टरपंथी रिज़ॉर्ट दोनों प्रदर्शन किए गए थे। इस प्रकार, ऑपरेशन की मात्रा की पसंद का निर्धारण करने वाले कारकों में से एक प्राथमिक ट्यूमर साइट का आकार था, मानदंड टी।
पूर्वकाल में पैरास्टर्नल लिम्फेटिक श्रृंखला की वास्तविक स्थिति का निदान करना अत्यंत कठिन है, स्टर्नम के पीछे सीधे इसके स्थान के कारण। इस प्रकार, पैरास्टर्नल ज़ोन पर रेडियोथेरेपी के संकेत वर्तमान में प्राथमिक ट्यूमर के स्थान और आकार और एक्सिलरी लसीका कलेक्टर की स्थिति पर आधारित हैं। बहुत ही विकिरण चिकित्सा बुजुर्गों और बुजुर्गों की उम्र के रोगियों की सामान्य स्थिति को प्रतिकूल रूप से प्रभावित कर सकती है, विशेषकर बाएं स्तन की हार के साथ, जब हृदय विकिरण क्षेत्र में प्रवेश करता है।
इस संबंध में, स्तन ग्रंथि के आंतरिक चतुष्कोणों में कट्टरपंथी स्नेह और ट्यूमर स्थानीयकरण के मामले में, ऑपरेशन को प्रभावित पक्ष पर पैरास्टर्नियल लिम्फ नोड्स की एक खुली बायोप्सी के साथ पूरक किया गया था, और 17 रोगियों में प्रदर्शन किया गया था। मास्टेक्टॉमी के दौरान, प्राथमिक ट्यूमर के स्थान की परवाह किए बिना, यह हेरफेर 115 मामलों में किया गया था। 9 मामलों में, पैरास्टर्नल लिम्फ नोड्स में एमटीएस स्तन कैंसर की उपस्थिति की पुष्टि की गई थी। इन रोगियों में, रोग चरण को ठीक कर दिया गया था, और उनमें केवल पोस्टऑपरेटिव रिमोट विकिरण चिकित्सा को एक क्षेत्र के साथ परस्टर्नल ज़ोन के लिए पूरक बनाया गया था। बाकी रोगियों ने, पश्चात की अवधि में, पैरास्टर्नल ज़ोन पर विकिरण चिकित्सा प्राप्त नहीं की।
पश्चात की अवधि में, रोगियों में विभिन्न प्रकृति और स्थानीयकरण की 20 (7.4%) जटिलताएं थीं। सिवनी की ओर से, 12 भड़काऊ जटिलताओं को नोट किया गया था (6 मास्टेक्टॉमी और स्नेह के बाद)। सामान्य, गैर-सर्जिकल जटिलताओं के लिए, हमने पश्चात के रोगियों में होने वाले विकृति को जिम्मेदार ठहराया: सीएनएस (स्ट्रोक - 2), कार्डियोवास्कुलर सिस्टम (मायोकार्डिअल इन्फर्क्शन 2), फुफ्फुसीय प्रणाली (निमोनिया) - 3 मामले, ऊपरी अंग का लसीका एडिमा - 1। इस प्रकार, पश्चात की जटिलताओं के संबंध में, सर्जिकल हस्तक्षेप की मात्रा के संदर्भ में रोगियों के समूहों के बीच कोई महत्वपूर्ण अंतर नहीं है और सर्जरी के प्रकार की पसंद को एक या दूसरे पोस्टऑपरेटिव जटिलता से निर्धारित नहीं किया जा सकता है।
विकिरण चिकित्सा स्तन कैंसर के उपचार का एक महत्वपूर्ण घटक है। 72 (26.47%) मामलों में किए गए ऑपरेशन को डीएलटी के साथ पूरक किया गया था। कट्टरपंथी लकीर के बाद, स्तन ग्रंथि के शेष भाग और 4 (अधिक या लिम्फ नोड्स में ट्यूमर मेटास्टेस की उपस्थिति में) डीएलटी 2-2.5 Gy पर DLT का प्रदर्शन किया गया। SOD 50 जीआर तक। केवल अक्षीय क्षेत्र (W-1U चरण) पर 7 मामलों में (कट्टरपंथी मास्टेक्टॉमी के बाद)। पैरास्टर्नल ज़ोन में 9 मामलों में एसओडी 46 जीआर। उम्र और comorbidities की उपस्थिति को देखते हुए, यह उन सभी रोगियों से बहुत दूर था, जिन्हें पोस्टऑपरेटिव डीएलटी के पाठ्यक्रम का संचालन करने में सक्षम होने की आवश्यकता थी। इसलिए, पश्चात रेडियोथेरेपी के आधार पर रोगियों का वितरण विशेष था। जब रैडिकल मस्टेक्टॉमी और क्षेत्रीय मेटास्टेस (RYO) की अनुपस्थिति का प्रदर्शन करते हैं, तो DLT को pT1-3 मानदंड (63 रोगियों) की उपस्थिति वाले रोगियों में नहीं किया जाता था। 4 मामलों में, पीटी 4 मानदंड की उपस्थिति में, पश्चात निशान क्षेत्र (तालिका 2) पर विकिरण चिकित्सा की गई।
तालिका 2।
ऑपरेशन के प्रकार से समूहों में DLT असाइनमेंट का वितरण
क्षेत्रीय एमटीएस की उपस्थिति / अनुपस्थिति के साथ
मानदंड आरटी प्रकार का ऑपरेशन क्षेत्रीय एमटीबी रेडियोथेरेपी कुल
pT1-2 कट्टरपंथी स्नेह 57 (59.4%) 39 (40.6%) 96 (100%)
15 (41.7%) 21 (58.3%) 36 (100%) हैं
कुल 72 (54.5%) 60 (45.5%) 132 (100%)
pT1-2 मास्टेक्टॉमी नं 59 (100%) 0 59 (100%)
45 (90.0%) 5 (10.0%) 50 (100%) हैं
कुल 104 (95.4%) 5 (4.6%) 109 (100%)
rTZ-4 मास्टेक्टॉमी नं 4 (50.0%) 4 (50.0%) 8 (100%)
18 (90.0%) 2 (10.0%) 20 (100%) हैं
कुल 22 (78.6%) 6 (21.4%) 28 (100%)
कुल 198 (73.6%) 71 (26.4%) 269 (100%)
Adjuvant polychemotherapy उपचार IIB, III, IV के चरणों में स्तन कैंसर के रोगियों के लिए निर्धारित किया गया था। हालांकि, गंभीर कॉमरिडिटीज की उपस्थिति के साथ-साथ इस तरह के उपचार से रोगियों के लगातार इनकार से, केमोथेरेपी के प्रति खराब सहिष्णुता, केवल 23 रोगियों ने सीएएफ योजना (6 पाठ्यक्रम) - 8.5% के अनुसार कीमोथेरेपी उपचार प्राप्त किया। जब कीमोथेरेपी निर्धारित करते हैं, तो मंच पर ध्यान दिया गया था, मानदंड टी और एन।
Tamoxifen 20 mg के साथ हार्मोन थेरेपी। केवल 156 (57.4%) रोगियों (133 सकारात्मक स्टेरॉयड हार्मोन रिसेप्टर्स के साथ और 23 रोग के एक लंबे इतिहास के साथ, कट्टरपंथी स्नेह के बाद और डीएलटी प्राप्त) को प्रति दिन प्रशासित किया गया था। तीन रोगियों को जिनके पास अंतर्निहित बीमारी केमोरोडायडेशन के डब्ल्यू-जी / चरण थे। हार्मोनल स्थिति का निर्धारण करने के लिए ट्यूमर की एक खुली बायोप्सी के बाद एक सहायक मोड में हार्मोनल उपचार।
संचालित रोगियों के आगे के अवलोकन पर, अंतर्निहित बीमारी के 10 (3.7%) स्थानीय पुनरावृत्ति की पहचान की गई। जब प्रकार के ऑपरेशन के द्वारा pT1-2 पर समूहों की तुलना की जाती है, तो यह पता चलता है कि समूहों के बीच का अंतर सांख्यिकीय रूप से महत्वहीन है, क्रमशः p = 1.0 और p = 0.26, (फिशर का दो तरफा सटीक परीक्षण का उपयोग किया गया था)। मास्टेक्टॉमी के बाद 4 और कट्टरपंथी स्नेह और डीएलटी के बाद 1 रिलेप्स थे। इस प्रकार, सर्जिकल हस्तक्षेप की मात्रा pT1-2 के साथ रोगियों के समूहों में स्थानीय पुनरावृत्ति की घटनाओं को प्रभावित नहीं करती है, जहां रिज़ॉर्ट और मास्टेक्टॉमी दोनों का प्रदर्शन किया गया था। पीटी 3 की कसौटी वाले समूहों में 1 रिलेप्स था, पीटी 4 की कसौटी के साथ 4 रिलेप्स थे, लेकिन ऑपरेशन की मात्रा की कसौटी के अनुसार, इन टी संकेतकों के कारण इस तथ्य की तुलना में सांख्यिकीय रूप से उनकी तुलना नहीं की गई थी, केवल मास्टेक्टॉमी किया गया था।
साक्ष्य की उपस्थिति में और इसके होने की संभावना को लेकर रेडिकल रिसोर्स (132 मामले) किए गए, पोस्टऑपरेटिव डीएलटी (60 मामलों में) के साथ पूरक थे। स्थानीय पुनरावृत्ति की स्थिति के अनुसार डीएलटी से गुजरने वाले या नहीं आने वाले रोगियों के समूहों के बीच अंतर अनुपस्थित है, पी = 1.0 (दो तरफा फिशर सटीक परीक्षण)। बुजुर्ग मरीजों के समूह में कट्टरपंथी रेजिडेंस के बाद डीएलटी की जबरन अस्वीकृति हमने दैहिक मतभेदों के कारण अध्ययन किया, उन रोगियों की तुलना में स्थानीय पुनरावृत्ति की घटनाओं को प्रभावित नहीं किया जो एक समान स्थिति में डीएलटी से गुजरते थे।
रोगी के निदान और उपचार की शुद्धता की विशेषता सबसे महत्वपूर्ण मानदंड जीवित रहने की दर है। हमारा काम 3 और 5-वर्ष के अस्तित्व का डेटा प्रस्तुत करता है, उन संकेतकों की गणना के लिए जिनमें कपलान-मेयर पद्धति का उपयोग किया गया था (एक आयामी विश्लेषण)। समग्र उत्तरजीविता दर (स्तन कैंसर और एक अन्य बीमारी दोनों से मृत्यु को ध्यान में रखते हुए) और रोग-मुक्त अस्तित्व दर (स्तन कैंसर की प्रगति के किसी भी तथ्य के तथ्य को ध्यान में रखते हुए) का विश्लेषण किया गया। जब सामान्य और रिलैप्स-मुक्त उत्तरजीविता के प्राप्त सूचकांकों की तुलना करते हैं, तो उनके पारस्परिक वितरण की एक असामान्य स्थिति सामने आई थी, जब 3- और 5-वर्षीय रिलेप्स-मुक्त अस्तित्व के संकेतक सामान्य एक से थोड़ा अधिक थे, जो इस प्रकार के अस्तित्व के संकेतकों के वितरण के सामान्य पैटर्न से अलग है। इस तथ्य को प्रश्न में रोगियों की विशेषताओं के प्रभाव से समझाया जा सकता है, अर्थात् अन्य बीमारियों से मृत्यु की उच्च आवृत्ति, जो रोगियों के बुजुर्ग उम्र के साथ जुड़ा हुआ है। बुजुर्ग रोगियों के अध्ययन समूह में जीवित रहने की दरों के विशिष्ट वितरण की व्याख्या करने के लिए, रोग-विशिष्ट अस्तित्व के संकेतकों की गणना की गई।
(उत्तरजीविता दर, केवल स्तन कैंसर से मृत्यु दर पर विचार)। रोग-विशिष्ट और रोग-मुक्त अस्तित्व के सूचकांकों की तुलना करते हुए, हमने एक परिचित चित्र देखा जब रोग-विशिष्ट अस्तित्व बीमारी-मुक्त होने की तुलना में अधिक है। उत्तरजीविता दर का यह वितरण मरीजों के इस समूह में अन्य बीमारियों से मृत्यु की उच्च आवृत्ति के प्रभाव की पुष्टि करता है, जो कि रिलैप्स-फ्री की तुलना में समग्र उत्तरजीविता दर में कमी है।
रोगियों के अध्ययन समूह में जीवित रहने की दर पर स्तन कैंसर के रोग का कारक के प्रभाव निम्नलिखित हैं: आयु कारक, मानदंड टी और एन प्रमुख हैं, क्योंकि सभी प्रकार के अस्तित्व को प्रभावित करते हैं। हार्मोनल स्थिति का रोग-मुक्त और रोग-विशिष्ट अस्तित्व पर सांख्यिकीय रूप से महत्वपूर्ण प्रभाव पड़ता है। समग्र अस्तित्व की गणना करते समय, हार्मोनल स्थिति पर अभी भी इसका प्रभाव था, लेकिन यह सांख्यिकीय रूप से महत्वपूर्ण नहीं था। इस निष्कर्ष की स्पष्ट रूप से पुष्टि करना संभव है कि सकारात्मक स्टेरॉयड हार्मोन रिसेप्टर्स की उपस्थिति में, नकारात्मक लोगों की तुलना में जीवित रहने की दर अधिक है।
प्रागैतिहासिक कारक के रूप में कोमोर्बिडिटी की उपस्थिति, रोग-विशिष्ट अस्तित्व को स्वाभाविक रूप से प्रभावित करती है। हालांकि, अन्य प्रकार के अस्तित्व पर इस कारक के प्रभाव को रोगियों के इस समूह में आयु कारक के शक्तिशाली प्रभाव से समतल किया जाता है, जिसमें अन्य रोगी विशेषताओं के साथ बुजुर्गों में सहवर्ती विकृति की उपस्थिति शामिल है। दुर्दमता की डिग्री हमारे अध्ययन समूह में रोगियों के समग्र अस्तित्व को प्रभावित करती है। सभी प्रकार के अस्तित्व पर स्तन कैंसर के केंद्रीय स्थान का प्रभाव इस आयु वर्ग में अस्तित्व में महत्वपूर्ण गिरावट की भविष्यवाणी करने में एक महत्वपूर्ण कारक है।
एक बहु-आयामी विश्लेषण से प्राप्त परिणामों का मूल्यांकन एक बहुभिन्नरूपी विश्लेषण का उपयोग करके किया गया था, अर्थात्। अस्तित्व पर रोगसूचक कारकों के पारस्परिक प्रभाव का अध्ययन किया। मल्टीएक्टर विश्लेषण में समग्र, रिलैप्स-फ्री और रोग-विशिष्ट अस्तित्व का आकलन करते समय, यह पता चलता है कि जब समग्र अस्तित्व की गणना करते हैं, तो रोग का प्रभाव कारक थे: रोगी की आयु (पी = 0.048), मानदंड टी (पी)<0,001) и N (р<0,001), гормональный статус (р=0,014), степень злокачественности (р=0,013), а при расчёте безрецидивной выживаемости - факторы Т (р=0,007) и N (р<0,001), гормональный статус (р=0,011), а так же фактор локализации опухоли (р=0,013). При расчёте болезньспецифической выживаемости получены статистически значимыми те же факторы, что и при безрецидивной выживаемости: Т (р=0,001); N (р<0,001), гормональный статус (р=0,003) и локализация опухоли (р=0,040).
इस प्रकार, तीन-पांच और पांच साल के सामान्य और रोग-मुक्त, साथ ही रोग-विशिष्ट अस्तित्व के प्रदर्शन पर रोगसूचक कारकों के प्रभाव के एक मल्टीएक्टर विश्लेषण में हमें जो डेटा प्राप्त हुआ है, वह हमें यह निष्कर्ष निकालने की अनुमति देता है कि मरीजों के इस समूह में सभी प्रकार के रोगनिरोधी कारकों जैसे पीटी के अस्तित्व पर सांख्यिकीय रूप से महत्वपूर्ण प्रभाव है। , आरआई और हार्मोनल स्थिति।
उपचार के विभिन्न तरीकों के अस्तित्व पर प्रभाव का आकलन करते समय, निम्नलिखित चित्र प्राप्त किया गया था:
1. स्थानीय प्रभाव, अर्थात्। सीधे ट्यूमर पर, यह सर्जरी और डीएलटी के उपयोग के माध्यम से होता है।
क)। ऑपरेशन का दायरा। I और II के चरणों वाले समूहों में रिज़ॉल्यूशन और मास्टेक्टोमी में समग्र अस्तित्व (केस III में, मास्टेक्टॉमी किया गया था)। सामान्य और रिलैप्स-मुक्त अस्तित्व के लिए सर्जिकल हस्तक्षेप के विभिन्न संस्करणों के साथ समूहों के बीच कोई सांख्यिकीय महत्वपूर्ण अंतर नहीं है। (समग्र अस्तित्व दर की तुलना करते समय, चरण I के लिए p = 0.75, चरण II के लिए p = 0.1; रिलैप-मुक्त उत्तरजीविता, चरण I के लिए p = 0.2, चरण II के लिए p = 0.46) (तालिका 3)
ख)। पश्चात दूरस्थ विकिरण चिकित्सा। पोस्टऑपरेटिव रिमोट रेडिएशन थेरेपी के दौरान सामान्य और रिलैप्स-मुक्त अस्तित्व और कट्टरपंथी स्नेह के बाद रोगियों में इसे अस्वीकार कर दिया गया था, जिसे केवल स्टेज I या II में प्रदर्शन किया गया था। N0 के मामले में, मास्टेक्टॉमी के बाद, चरण I और II के मरीजों को DLT से नहीं गुजरना पड़ा। चरण III में, 15 मामलों में पश्चात DLT का उपयोग किया गया था। उन समूहों के बीच सांख्यिकीय रूप से कोई महत्वपूर्ण अंतर नहीं था जो विकिरण चिकित्सा प्राप्त नहीं करते थे (समग्र अस्तित्व के लिए पी मान: पी = 0.5 के लिए चरण I, पी = 0.2 के लिए चरण II और III, पी-वैल्यू फॉर रिलैप्स-फ्री उत्तरजीविता: पी = चरण I पर 0.15, चरण II पर पी = 0.61, चरण III में पी = 0.12) (तालिका 4)।
तालिका 3
ऑपरेशन के विभिन्न संस्करणों में उत्तरजीविता_
कला। ऑपरेशन की मात्रा ABS। 3 साल का 5 साल पुराना पी (लॉग-रैंक) 3 साल का 5 साल का पी (लॉग-रैंक)
मैं मास्टेक्टॉमी 21 95.2 (4.6) 89.6 (7.0) 0.2 90.5 (6.4) 84.4 (8.3) 0.75
स्नेह 56 97.8 (2.2) 97.8 (2.2) 91.3 (4.2) 81.1 (10.3)
II मास्टेक्टॉमी 64 91.6 (3.6) 91.6 (3.6) 0.46 85.6 (4.4) 57.1 (7.2) 0.1
अभिरुचि 65 95.4 (2.6) 95.4 (2.6) 92.9 (3.5) 66.7 (12.5)
तालिका 4
डीएलटी के उपयोग के आधार पर जीवन रक्षा
पलायन-मुक्त अस्तित्व।
कला। DLT ABS। 3 साल का 5 साल पुराना पी (लॉग-रैंक) 3 साल का 5 साल का पी (लॉग-रैंक)
मैं कोई 57 100 100 0.15 90.1 (5.4) 90.1 (5.4) 0.5
हाँ 20 93.3 (6.4) 93.3 (6.4) 94.1 (5.7) 94.1 (5.7)
II नहीं 94 96.8 (3.2) 96.8 (3.2) 0.61 100 66.7 (27.2) 0.2
हां 35 94.0 (4.1) 94.0 (4.1) 85.9 (6.7) 59.6 (14.3)
III नंबर 44 38.8 (7.9) 21.2 (7.3) 0.12 49.3 (8.0) 25.1 (7.4) 0.2
हां 15 60.0 (15.5) 60.0 (15.5) 56.0 (17.1) 56.0 (17.1)
2. प्रणालीगत (कुल) जोखिम। सामान्य या प्रणालीगत प्रभावों के तहत, पॉलीमेथेरेपी, या हार्मोन थेरेपी के उपयोग के साथ-साथ उनके संयोजन को संदर्भित करता है। इस आयु वर्ग के रोगियों का इलाज करते समय, यह दुर्लभ नहीं है, और उद्देश्य कारणों के लिए, सामान्य रूप से अतिरिक्त उपचार से इनकार करना आवश्यक है। ज्यादातर अक्सर यह हृदय रोग की उपस्थिति के कारण होता है। यह पता चला था कि हमारे समूह के रोगियों को पश्चात की अवधि में प्रणालीगत चिकित्सा 3 और 5 साल की दरों पर सांख्यिकीय रूप से महत्वपूर्ण प्रभाव नहीं डालती है और मैं और II (p\u003e 0.2) चरणों में रिलेप्स-मुक्त उत्तरजीविता। हालांकि, चरण III स्तन कैंसर में प्रणालीगत चिकित्सा आयोजित करने से इनकार करने से समग्र अस्तित्व पर सांख्यिकीय रूप से महत्वपूर्ण प्रभाव पड़ता है (पी = 0.009) और इसके प्रदर्शन में उल्लेखनीय कमी आती है। चरण III में प्रणालीगत चिकित्सा की अस्वीकृति के साथ, समूह में समग्र अस्तित्व के 3 और 5 वर्षों की तुलना में क्रमशः 3 और 5 वर्ष के समग्र अस्तित्व की दर 27.3 ± 13.4 और 9.1 and 8.7 थी। रोगियों को जो हार्मोनल थेरेपी 66.3 under 8.8 और 47.6, 10.2, क्रमशः (तालिका 5, 6) से गुजरना पड़ा।
तालिका 5
प्रणालीगत चिकित्सा के आधार पर पलायन-मुक्त अस्तित्व।
1. नो थेरेपी 30 96.6 (3.4) 1 91.5 (5.9) 0.39
2. हार्मोन चिकित्सा 47 97.4 (2.6) 1 97.4 (2.6)
1. कोई चिकित्सा नहीं है 49 93.2 (3.8) 93.2 (3.8) 0.92 (1-2)
2. हॉरमोनोथेरेपी 74 92.5 (3.3) 92.5 (3.3) 0.51 (2-3)
कीमोथेरेपी 6 100 100 0.53 (1-3)
स्टेज III
1. कोई चिकित्सा 11 62.3 (15.0) 62.3 (15.0) 0.24 (1-2)
2. हार्मोनल थेरेपी 32 68,8 (8,7) 68,8 (8,7) 0,67 (2-3)
कीमोथेरेपी 16 62.5 (14.5) 62.5 (14.5) 0.56 (1-3)
तालिका 6 प्रणालीगत चिकित्सा पर निर्भर करता है।
स्टेज एब्स। 3 वर्ष पुरानी संख्या (पुरानी त्रुटि) 5 वर्ष पुरानी (पुरानी त्रुटि) P (लॉग-रैंक)
1. कोई चिकित्सा 30 92.7 (5.0) 92.7 (5.0) 0.329
2. हार्मोन चिकित्सा 47 90.7 (4.5) 85.6 (6.5)
1. कोई चिकित्सा 49 89.1 (4.6) | 61.5 (9.2) 0.79 (1-2)
2. हॉरमोनोथेरेपी 74 88.3 (3.9) 60.8 (8.2) 0.26 (2-3)
कीमोथेरेपी 6 100 100 0.20 (1-3)
स्टेज III
1. कोई चिकित्सा 11 27.3 (13.4) 9.1 (8.7) 0.009 (1-2)
2. हार्मोनल थेरेपी 32 66.3 (8.8) 47.6 (10.2) 0.141 (2-3)
कीमोथेरेपी 16 43.8 (12.4) 26.3 (12.1) 0.298 (1-3)
272 (100%) रोगियों में से, 55 (20.2%) स्तन कैंसर की प्रगति से मृत्यु हो गई, 27 (9.9%) अन्य रोगों (comorbidity) से, 190 (69.9%) रोगियों को अंतिम अवलोकन के समय (2006 की शुरुआत में) जीवित थे।
रोगियों की स्थिति और उनकी मृत्यु के कारणों के मंचन में डेटा का विश्लेषण करते हुए, यह पाया गया कि जिन रोगियों में ऑपरेशन के समय ट्यूमर की प्रक्रिया प्रारंभिक अवस्था में थी, उनमें 168 (80.1%) 41 (19) की तुलना में काफी अधिक जीवित थे। 9%)। इसके अलावा, यह नोट किया गया था कि मौत अधिक बार कॉमरेडिडिटी से हुई - 23 मामलों (11.2%) में, कैंसर से - 18 में (8.7%)। जब प्रक्रिया के W-1U चरणों वाले रोगियों के समूह पर विचार करते हैं, तो यह पता चलता है कि उनकी मृत्यु अधिक बार होती है - 41 (65%) मामलों में, 22 (34.9%) जीवित के साथ। इसके अलावा, मृत्यु दर की संरचना इस प्रकार है: 37 (58.7%) रोगियों की मृत्यु कैंसर से हुई, जो लगभग 10 गुना अधिक बार सहवर्ती विकृति से होती है - 4 (6.3%) और, मुख्य रूप से, 3 साल तक के अवलोकन के संदर्भ में।
हमारे निष्कर्षों को ध्यान में रखते हुए, हम पुराने और बुढ़ापे में रोगियों में स्तन कैंसर के इलाज के लिए निम्नलिखित एल्गोरिदम की सिफारिश कर सकते हैं: चरण 1-पी की उपस्थिति में, स्तन का एक कट्टरपंथी लकीर प्रदर्शन किया जाता है। इसके अलावा, 1-Ia के चरणों में, एक सहायक मोड में अतिरिक्त उपचार का संचालन करने से इनकार करना संभव है यह 3-वर्ष और 5-वर्ष की जीवित रहने की दरों में सांख्यिकीय रूप से महत्वपूर्ण सुधार प्रदान नहीं करता है। स्टेज पर पीबी - स्टेरॉयड हार्मोन के सकारात्मक रिसेप्टर्स की उपस्थिति में हार्मोन थेरेपी के उपयोग के बाद पोस्टऑपरेटिव अतिरिक्त उपचार को कम किया जाता है, और उनकी अनुपस्थिति में, यदि संभव हो तो, कीमोथेरेपी की जानी चाहिए। स्तन कैंसर चरण III में, आपको कट्टरपंथी मास्टेक्टॉमी करना चाहिए। गंभीर सहवर्ती पैथोलॉजी के मामले में, जब वॉल्यूमेट्रिक सर्जरी का खतरा अधिक होता है, तो स्तन ग्रंथि के शेष भाग के बाद के विकिरण के साथ स्तन ग्रंथि का एक कट्टरपंथी लकीर प्रदर्शन करना संभव है और सहायक मोड में क्षेत्रीय मेटास्टेसिस के क्षेत्र। पॉजिटिव स्टेरॉयड हार्मोन रिसेप्टर्स की उपस्थिति में, उनकी अनुपस्थिति में - कीमोथेरेपी, हार्मोन थेरेपी को निर्धारित करना आवश्यक है। स्तन के चरण IV ट्यूमर वाले रोगियों का उपचार, मेस्टेक्टोमी के कार्यान्वयन के लिए कम किया जाता है, इसके बाद कीमो-विकिरण उपचार किया जाता है। सकारात्मक स्टेरॉयड हार्मोन रिसेप्टर्स की उपस्थिति में हार्मोन थेरेपी।
1. बुढ़ापे और बुढ़ापे में स्तन कैंसर के इलाज का प्रमुख तरीका शल्य चिकित्सा पद्धति है। सर्जरी की इष्टतम मात्रा है: चरणों 1-पी में - स्तन ग्रंथि के कट्टरपंथी लकीर, चरणों में Sh-1U - पेक्टोरल मांसपेशियों के संरक्षण के साथ कट्टरपंथी mastectomy।
2. कैंसर 1-एच चरण के मामले में, उपचार की सर्जिकल विधि 80.1% मामलों में एक स्थिर पांच साल की वसूली प्रदान करती है। अतिरिक्त सहायक उपचार से जीवित रहने की दर में सुधार नहीं होता है।
3. स्थानीय रूप से उन्नत कैंसर में, उपचार रोगी की सामान्य दैहिक स्थिति के साथ व्यापक और सुसंगत होना चाहिए। सहायक उपचार का जोखिम संभावित चिकित्सीय प्रभाव से अधिक नहीं होना चाहिए।
4. एक आयामी विश्लेषण ने हमें उच्च रोगनिरोधी महत्व वाले कारकों की पहचान करने की अनुमति दी। 3- और 5 साल के पूर्वानुमान के साथ, यह उम्र, मानदंड टी और I, हार्मोनल स्थिति, ट्यूमर का केंद्रीय स्थानीयकरण है।
5. मल्टीएक्टर विश्लेषण ने हमें उच्च रोगनिरोधी महत्व वाले कारकों की पहचान करने की अनुमति दी। 3- और 5-वर्ष के पूर्वानुमान के साथ, ये T और N. हार्मोनल स्थिति के मानदंड हैं।
6. प्रभावित पक्ष पर पैरास्टर्नल लिम्फ नोड्स की एक खुली बायोप्सी का संचालन ऑपरेशन का एक महत्वपूर्ण तत्व है (यदि संभव हो), जिससे बीमारी को ठीक से फैलने और अतिरिक्त चिकित्सा निर्धारित की जा सके।
7. सकारात्मक स्टेरॉयड रिसेप्टर्स की उपस्थिति में, हार्मोन चिकित्सा को सहायक मोड में संरक्षित करना आवश्यक है।
8. प्रक्रिया के 'पी-पी' चरणों में, मृत्यु दर की संरचना निम्नानुसार है: मौत कैंसर (8.7%) की तुलना में कोमोरिडिटीज़ (11.2%) से अधिक बार होती है। तृतीय-चतुर्थ चरण में, 58.7% रोगियों की मृत्यु कैंसर से होती है, जो लगभग 10 गुना अधिक बार कोमॉर्बिडिटीज़ (6.3%) से अधिक होती है और, मुख्य रूप से, 3 साल तक की होती है।
काम के प्रदर्शन के दौरान प्राप्त आंकड़ों का उपयोग विशेषज्ञों द्वारा बुजुर्ग रोगियों में सर्जरी की मात्रा को चुनने में किया जा सकता है। पोस्टऑपरेटिव अतिरिक्त उपचार के साथ हमारा अनुभव उन विशेषज्ञों की मदद कर सकता है जो स्तन कैंसर पर संचालित बुजुर्ग रोगियों के सहायक उपचार करते हैं। इसके अलावा गहराई से अध्ययन में बुजुर्गों और बुजुर्ग रोगियों में पैरास्टर्नियल लिम्फ नोड्स की खुली बायोप्सी की आवश्यकता होती है।
शोध प्रबंध विषय पर कार्यों की सूची।
1. Pynzar V.A., Emelyanov S.I., Nechushkin M.I., Uymanov V.A. वृद्ध महिलाओं में स्तन कैंसर। समस्या की वर्तमान स्थिति। Vestnik RONTs im। एच.एच. ब्लोखिन रैमएस, वॉल्यूम 17, नंबर 4, 2006.-सी। 13-18।
2. Pynzar V.A., Emelyanov S.I., Nechushkin M.I., Uymanov V.A. वृद्ध और उपजाऊ रोगियों में स्तन कैंसर के उपचार की विशिष्ट विशेषताएं // नेशनल सेंटर ऑफ ऑन्कोलॉजी की 60 वीं वर्षगांठ को समर्पित सम्मेलन की कार्यवाही। - येरेवन - 2006. - पी। 167-168।
3. Pynzar V.A., Emelyanov S.I., Nechushkin M.I., Uymanov V.A. बुजुर्गों में स्तन कैंसर की समस्या की वर्तमान स्थिति // Hieroglyph। - 2006. - वॉल्यूम 9, 31.- P.1272-1274
4. स्टेल्मैच ओ.के., नेचुस्किन एम.आई., टायलिनैंडिन एस.ए., पाइनजार वी.ए., गेवोरकन बी.सी. रूढ़िवादी संचालन के बाद स्तन कैंसर के साथ रोगियों के सहायक रसायन विज्ञान उपचार // अंतर्राष्ट्रीय भागीदारी के साथ रूसी वैज्ञानिक-व्यावहारिक सम्मेलन की कार्यवाही "ऑन्कोलॉजिकल अभ्यास में नई प्रौद्योगिकियां।" - बरनौल। -2005.-S. 105-106।
5. Pynzar V.A., Emelyanov S.I., Nechushkin M.I., Gevorkyan B.. 70 साल से अधिक उम्र की महिलाओं में स्तन कैंसर। उपचार की विशेषताएं // अंतरराष्ट्रीय भागीदारी के साथ रूसी वैज्ञानिक-व्यावहारिक सम्मेलन की सामग्री "ऑन्कोलॉजिकल अभ्यास में नई प्रौद्योगिकियां।" - बरनौल। - 2005. - पी 162-163।
6. Pynzar V.A., Emelyanov S.I., Nechushkin M.I. 70 वर्ष से अधिक उम्र की महिलाओं में स्तन कैंसर के उपचार की विशेषताएं // प्रोफेशनल के जन्म की 110 वीं वर्षगांठ के लिए समर्पित अंतर्राष्ट्रीय भागीदारी के साथ अंतरजाल वैज्ञानिक और व्यावहारिक सम्मेलन की कार्यवाही। YA रैटनर "कैंसर और पूर्ववर्ती स्तन रोगों का उपचार।" - कज़ान। - 2005. - पीपी। 255-257।
7. Pynzar V.A., Emelyanov S.I., Nechushkin M.I. बुजुर्ग रोगियों में स्तन कैंसर के उपचार की विशेषताएं // ट्रांसकेशासियन राज्यों के ऑन्कोलॉजिस्ट की तीसरी कांग्रेस की कार्यवाही। ऑन्कोलॉजी के लिए राष्ट्रीय केंद्र। वीए Fanarjyan। - आर्मेनिया। - 2004. - पी 200।
8. Pynzar V.A., Emelyanov S.I., Nechushkin M.I. 70 वर्ष से अधिक उम्र की महिलाओं में स्तन कैंसर का उपचार // पहला अंतरराष्ट्रीय वार्षिक ऑन्कोलॉजिकल सम्मेलन की कार्यवाही "स्तन कैंसर के निदान और उपचार की समस्याएं।" "सेंट पीटर्सबर्ग के व्हाइट नाइट्स।" - एस.पी.बी. - 2004.-पी .33-134।
9. Pynzar V.A. 70 वर्ष से अधिक उम्र की महिलाओं में स्तन कैंसर का उपचार // Tez.dokl। III आत्मविश्वास। अंतर्राष्ट्रीय भागीदारी के साथ युवा रूसी वैज्ञानिक आईएम Sechenov। "मौलिक विज्ञान और नैदानिक चिकित्सा की प्रगति"। - एम। -2004.- एस। 217।
10. Pynzar V.A., Nechushkin M.I., Uymanov V.A. 70 वर्ष से अधिक उम्र के रोगियों में संक्रामक स्तन कैंसर का उपचार // प्रोक। प्रतिनिधि। 50 वां नाच।-व्यावहारिक। सम्मेलन। ताजिक राज्य चिकित्सा विश्वविद्यालय ने अंतर्राष्ट्रीय भागीदारी के साथ अबू अली इब्न सिना के नाम पर रखा "नैदानिक ऑन्कोलॉजी की वास्तविक समस्याएं।" - तजाकिस्तान। -2002, -सी। 51-52।
11. पेट्रोव्स्की, ए.बी., ट्रिगोलोसोव, ए.बी., नेचुस्किन, एम.आई., पाइनजार, वी.ए. स्तन कैंसर के मंचन में पैरास्टर्नल लिम्फ नोड्स की खुली बायोप्सी की भूमिका // प्रोक। प्रतिनिधि। 50 वां नाच।-व्यावहारिक। सम्मेलन। ताजिक राज्य चिकित्सा विश्वविद्यालय ने अंतर्राष्ट्रीय भागीदारी के साथ अबू अली इब्न सिना के नाम पर रखा "नैदानिक ऑन्कोलॉजी की वास्तविक समस्याएं।" - तजाकिस्तान। - 2002.- पी। 33-37।
Pynzar विटालि अलेक्सेविच (रूस) विशेष रूप से स्तन कैंसर "फेफड़े और सीने में
उम्र।
स्तन कैंसर महिलाओं में सबसे आम कैंसर में से एक है। बढ़ती दीर्घायु को देखते हुए, यह विकृति बुजुर्ग रोगियों में तेजी से आम है। बुजुर्ग रोगियों में कैंसर और उनके उपचार के पाठ्यक्रम में कुछ ख़ासियतें हैं। बुजुर्गों की समस्याओं और कॉमरेडिटीज की एक विस्तृत श्रृंखला की उपस्थिति के प्रकाश में, ट्यूमर की मुख्य विशेषताओं, साथ ही साथ स्तन कैंसर के उपचार की मुख्य विधियां, जैसे सर्जरी, पोस्टऑपरेटिव रेडियोथेरेपी, सहायक चिकित्सा और हार्मोन थेरेपी पर विचार किया जाता है।
Pynzar विटाली एलेक्सीविच (रूस) विशेष रूप से महिलाओं में।
स्तन कैंसर सबसे आम महिला विकृतियों में से एक है। यह जीवन काल की एक बीमारी है। रोगी के पास कुछ विशिष्ट विशेषताएं हैं। यह समवर्ती रोगों के पैटर्न की समीक्षा है।
1 प्रिंट करने के लिए साइन किया गया? Q2.0 7 जी। प्रारूप 60x84 / 16। सर्कुलेशन 100 प्रतियां। क्रम संख्या 12.1
GUON RONTS उपकरणों की नकल करने वाले उपकरणों की सेवा में इन्हें छापा गया। एनएन ब्लूमिना रैमएस 115478, मॉस्को, काशीरस्कॉय श। 24
I लाइम 1. (Mhop .iHTtpinpu)
1 मैं बुजुर्गों में रोगियों में स्तन कैंसर की समस्या की तात्कालिकता
जे। 2 की विशेषताएं उन्हें बुजुर्ग आईओ में एक कोलोनिक बीमारी है
स्तन कैंसर के उपचार के लिए 13 सामान्य रणनीति 11 1 4 स्तन कैंसर के लिए सर्जिकल हस्तक्षेप, हमारे विकास
उपचार के 1.5 वीरुरपीसिस विधि (कार्रवाई)
I 6 गंभीर मोच वाले रोगियों में उपचार का चयन
अध्याय 2. सामग्री और विधियाँ
2.1 ब्रेस्ट रॉक में तकनीक विशिष्ट सर्जिकल हस्तक्षेप
2.2 परिचालन सामग्री का आकृति विज्ञान अध्ययन
2.3 अध्ययन किए गए गेंद समूह के लक्षण
अध्याय 3. उपचार के उपचार के अयलव * ouiiciihui rep.zya yuv 50 Piva 4, नरक Synaish.the बुजुर्ग रोगियों का प्रवाह, पीड़ित! परिचालन immediacy
प्रैक्टिकल री चंद
शोध प्रबंध का परिचय"सर्जरी" विषय पर, Pynzar, विटाली एलेक्सेविच, सार
विषय की प्रासंगिकता:
हर साल, एस मिलियन, घातक नवोप्लाज्म के नए मामले और उनमें से 5.2 मिलियन से अधिक लोगों की मौत हो जाती है। 2000 में रूस में, 448.6 हजार रोगियों को पहली बार एक घातक नवोप्लाज्म के पहले निदान के साथ निदान किया गया था।
WHO के अनुसार, दुनिया में हर साल स्तन कैंसर के लगभग 10 लाख नए मामलों का पता लगाया जाता है, जो कि 2010 से 1.45 मिलियन तक की घटनाओं में वृद्धि का अनुमान है।
I से पहले 1 के दौरान संयुक्त राज्य अमेरिका में महिलाएं इस बीमारी से पीड़ित हैं। कैंसर वाली महिलाओं की संरचना में, 2000 में रूस में इस स्थानीयकरण का हिस्सा 19t3% था।
स्तन कैंसर के 46 हजार से अधिक नए मामले हर साल रूस में दर्ज किए जाते हैं, जो कि महिला की ऑन्कोलॉजिकल-घटना संरचना में 19% है। 1980 से 2000 की अवधि के दौरान, घटना लगभग 70% बढ़ी: 22.6 से ईसी तक, 3% 40 मिमी। 1990 के बाद से, रूस में, स्तन कैंसर के रोगियों के लिए ऑन्कोलॉजिकल देखभाल के गुणवत्ता संकेतक, जिसमें शुरुआती चरणों की पहचान दर भी शामिल है, लगभग अपरिवर्तित रहे हैं। हालांकि, 50 साल बाद टी-उम्र में घटना नाटकीय रूप से बढ़ी है। 2004 के अंत में, साइट पर 408.4 हजार स्तन कैंसर के मरीज थे, जिनमें से 55.1% - 5 साल या उससे अधिक [17]।
स्तन कैंसर महिलाओं के लिए सबसे घातक कारणों में से एक है, जो घातक ट्यूमर के अन्य रूपों की तुलना में है। इस स्थान पर कैंसर की मृत्यु दर के मामले में डेनमार्क, आयरलैंड और नीदरलैंड 28 वें स्थान पर सूची में शीर्ष तीन स्थानों पर हैं। रूस में, कैंसर का एक रूप महिला आबादी के लिए मृत्यु के सभी कारणों में तीसरे स्थान पर है, जो सभी आयु समूहों में संचलन प्रणाली की बीमारियों और दुर्घटनाओं के बाद है, औसतन 2.1%, उम्र के साथ उत्तरोत्तर वृद्धि, जैसे, उदाहरण के लिए, 35-54 वर्ष की आयु - 9.0% स्तन कैंसर से होने वाली मौतों की कुल संख्या 12.5 हजार (1983) से बढ़कर 22.7 हजार (2003 X) हो गई। यह वृद्धि 10.2 हजार (85%) | 17.19 थी।
कई देशों में जीवन की अवधि बढ़ रही है, और मेरे साथ-साथ बुजुर्गों में घातक ट्यूमर की घटनाओं में वृद्धि होती है। डब्ल्यूएचओ (कीव, 1963) के यूरोपीय क्षेत्रीय ब्यूरो द्वारा अपनाए गए वर्गीकरण के अनुसार, 60 से 74 की उम्र को 75 से 89 तक उम्रदराज, और 90 साल से अधिक उम्र तक पहचाना जाता है। लंबे समय तक रहने वाले लोगों की उम्र अधिक है। समस्या के स्पष्ट आग्रह के बावजूद, हाल ही में तर्कसंगत तरीकों के विकास तक। बुजुर्गों के उपचार पर पर्याप्त ध्यान नहीं दिया गया है। इस प्रकार, अंतरराष्ट्रीय वैज्ञानिक ns और 65-70 वर्ष की आयु के कला पुरुषों में आमतौर पर बहिष्करण मानदंड है। लेकिन अनिवार्य रूप से, हाल ही में इस समस्या को विकसित करने के लिए विशेष शोध कार्यक्रम सामने आए।
जैसा कि आप जानते हैं, इस आयु वर्ग में ऑन्कोलॉजिकल रोगों में कुछ विशेषताएं हैं। इस तरह के पैनेनाइटिस के स्वास्थ्य की स्थिति अन्य आयु वर्गों के रोगियों से काफी भिन्न होती है, जो कि कोमॉबिड रोगों की उपस्थिति के कारण है! 110,) 18 जे, सामान्य चिकित्सा पद्धति में विकिरण और ड्रग थेरेपी के नए तरीकों की शुरूआत से जुड़े संयुक्त एन कॉम्प्लेक्स स्तन कैंसर में कुछ प्रगति को देखते हुए, सर्जिकल हस्तक्षेप, जो वर्तमान क्रीम तक है) का आधार है, यह ध्यान में रखते हुए कि चिकित्सीय उपायों की एक योजना बनाई गई है, जेएल 30, 31, 35, 38, 39, 51, 52, 59. 60, 77, 87, 96, 117, 130]। सर्जिकल उपचार हमेशा I960 में कैंसर के कैंसर के सिद्धांत का पालन करना चाहिए। कट्टरपंथ कि जब पी इस स्तन ग्रंथि में न केवल प्राथमिक ट्यूमर और आसपास के ऊतकों के साथ अंग को हटाना शामिल है, बल्कि क्षेत्रीय लसीका कोण और फाइबर का एक विस्तृत अंश भी है - क्षेत्रीय मेटास्टेसिस का पहला चरण (21)।
50 - 70 के दशक में, शहरी भर में ओमनी का विस्तारित हिस्सा - होडिन लोकप्रिय हो गया। 5, 27, 59, 59, 72, 73J, बेहतर रक्तस्राव के लिए एक्सिलरी, सबक्लेवियन, सबस्कैपुलैरिस लेम्फैडेक्टोमी, पसलियों के हिरागाची हिस्सों का प्रभावित भाग; के परिणाम के लिए तुलनीय था "ध्वस्त 17x10 गणितीय संचालन (Holstsd), विकिरण चिकित्सा द्वारा पूरक युवा क्षेत्रीय साशास्त्री
परंपरागत रूप से, स्तन कैंसर के रोगियों का इलाज करने का आधुनिक इतिहास, डब्ल्यू। IIaisled (1895) की परिकल्पना के साथ शुरू होता है, जो मेगाशाओज़िंग की मंचन प्रक्रिया के बारे में है। 70 साल से, हल्सिड (कट्टरपंथी जन शल्य चिकित्सा) ऑपरेशन, जिसमें एक ब्लॉक में बड़ी और छोटी पेक्टोरल मांसपेशियों, एक्सिलरी मांसपेशियों को हटाना शामिल है। -संबंधित-सहायक सेल्युलोज युक्त उपयुक्त क्षेत्रीय लसीका संग्राहकों को स्तन कैंसर के सर्जिकल के लिए मानक माना जाता था। 1948 में पी पाटे और डब्ल्यू। डायसन द्वारा संशोधित "मस्सेक" संशोधित। सहेजे गए पेक्टोरलिस मेजर पेशी के साथ लेसर अधिक कार्यात्मक रूप से फैलने वाली सर्जरी थी, जैसा कि 1958 में दोनों पेक्टोरल मांसपेशियों की अवधारण के साथ विकसित हुई रैडिकल मैजोन जे। एच। मैडेन का संशोधन था। 1. 27, 59, 70, 861।
सर्जिकल रणनीति के विकास के कारण सर्जन और ऑन्कोलॉजिस्टों ने उरबाना -होल्डनज़ जैसे अपंग संचालन करने से और अधिमानतः अंग- और एक्स-रे विकिरण चिकित्सा के साथ संयोजन में कार्यात्मक-हस्तक्षेप करने वाले हस्तक्षेपों का समर्थन किया है)