इंजेक्शन और आसव। एक बहन सम्मेलन आयोजित किया गया था। विषय: "आसव चिकित्सा के दौरान रोगी की सुरक्षा"
जलसेक की तकनीक और मीडिया को पेश करने के चुने हुए तरीके से जुड़ी जटिलताएं। स्थानीय और सामान्य जटिलताएं संभव हैं: स्थानीय हेमटॉमस, पड़ोसी अंगों और ऊतकों को नुकसान, फेलबिटिस, थ्रोम्बोसिस, एम्बोलिज्म, सेप्सिस। लंबे समय तक अंतःशिरा संक्रमण के साथ, संवहनी दीवार ग्रस्त है, जो घनास्त्रता की ओर जाता है। इस तरह की जटिलता की रोकथाम के लिए, विभिन्न नसों का उपयोग किया जाता है, लंबे समय तक या बड़े पैमाने पर संक्रमण के साथ हेपरिनाइजेशन अनिवार्य है। 30-40 मिनट के बाद संवहनी बिस्तर में एक कैथेटर एक फाइब्रिन फिल्म के साथ कवर किया जाता है, जो संवहनी प्रणाली में एम्बोलस के अलगाव और इसके प्रवास को जन्म दे सकता है।
Phlebitis बहुत कम या उच्च पीएच के साथ समाधानों का उपयोग करके विकसित होता है। केंद्रीय नसों में संक्रमण के साथ, ऐसी जटिलताएं परिधीय नसों में संक्रमण के साथ कम बार होती हैं। हालांकि, केंद्रीय नसों और transvenous cardiostimulation के कैथीटेराइजेशन के बाद हुई बेहतर वेना कावा के घनास्त्रता के कई मामलों का वर्णन किया गया है। श्रेष्ठ वेना कावा मुख्य संग्राहक है जिसके माध्यम से छाती, हाथ, सिर और गर्दन के ऊपरी आधे हिस्से से रक्त बहता है। इस पतली-दीवार वाले पोत का रुकावट, पूर्ण या अपूर्ण, निम्न लक्षणों के साथ होता है: सांस की तकलीफ, खाँसी, चेहरे की सूजन, गर्दन और ऊपरी अंगों की नसों का विस्तार, न्यूरोपैसिकिक अभिव्यक्तियाँ, स्तूप, कोमा, शरीर के ऊपरी आधे भाग (श्रेष्ठ वेना कावा सिंड्रोम)। बेहतर वेना कावा सिंड्रोम वाले मरीजों को गहन देखभाल इकाइयों में निगरानी के अधीन किया जाता है जब तक कि इस सिंड्रोम के कारण होने वाले श्वसन और संचार संबंधी विकार समाप्त नहीं हो जाते हैं। बेहतर वेना कावा के घनास्त्रता के साथ, एंटीकोआगुलंट्स और फाइब्रिनोलिटिक एजेंटों की नियुक्ति का संकेत दिया जाता है, और भड़काऊ प्रक्रियाओं के साथ, जीवाणुरोधी चिकित्सा की जाती है।
इंट्रा-धमनी संक्रमण के साथ, एक थ्रोम्बस या एंजियोस्पास्म बन सकता है, जिससे बाहर के चरम सीमाओं में संचार संबंधी विकार हो सकते हैं। जलसेक शुरू करने से पहले, इस तरह की जटिलताओं के जोखिम को कम करने के लिए हेपरिन के साथ या धमनी में संयोजन में नोवोकेन के समाधान का प्रशासन करने की सिफारिश की जाती है।
किसी भी समाधान की शुरूआत के साथ एनाफिलेक्टिक और एलर्जी प्रतिक्रियाएं संभव हैं, लेकिन बहुत अधिक बार विषम और ऑटोजेनस कोलाइडल समाधान, प्रोटीन की तैयारी का उपयोग करते समय होता है। जलसेक शुरू करने से पहले, एलर्जी का इतिहास सावधानीपूर्वक एकत्र किया जाना चाहिए। अधिकांश कोलाइडल समाधान की शुरूआत के साथ, एक जैविक परीक्षण आवश्यक है।
परिवर्तित होमोस्टैसिस के परिणाम के रूप में जटिलताओं। इलेक्ट्रोलाइट मुक्त तरल पदार्थों के अत्यधिक प्रशासन के साथ पानी का नशा; खारा समाधान के अत्यधिक इंजेक्शन के साथ एंसार्का; एसिडोसिस या क्षारीयता; रक्त परासरण में परिवर्तन; अत्यधिक रक्तस्राव के कारण हाइपोनिशिया और एनीमिया; संचार प्रणाली का अधिभार (फुफ्फुसीय एडिमा, सेरेब्रल एडिमा, बिगड़ा गुर्दे समारोह)।
विशिष्ट जटिलताएं: हाइपरथर्मिया, ठंड लगना, ठंड समाधानों की शुरूआत के साथ प्रतिक्रिया और जलसेक की दर में वृद्धि, पाइरोजेनिक पदार्थों की शुरूआत, बैक्टीरियल दूषित मीडिया, एनाफिलेक्टिक झटका; पोटेशियम की तैयारी, जलसेक मीडिया की सामग्री के दुष्प्रभाव, दवा की असंगति।
रक्त आधान से जुड़ी जटिलताएं: आधान प्रतिक्रियाएं (गैर-हेमोलिटिक प्रकृति की क्षणिक ज्वर प्रतिक्रियाएं), हेमोलिटिक प्रतिक्रियाएं, बड़े पैमाने पर आधान सिंड्रोम।
जलसेक चिकित्सा की अवधारणा, समाधानों के प्रशासन का मार्ग, क्रियाओं का क्रम, परिधीय शिरा कैथीटेराइजेशन के फायदे और दवाओं के अंतःशिरा प्रशासन के साथ जटिलताओं, सुरक्षा नियमों और इंजेक्शन के दौरान त्रुटियों पर विचार किया जाता है ...
जलसेक चिकित्सा के दौरान रोगी की सुरक्षा।
तरल पदार्थ के अंतःशिरा ड्रिप
इन्फ्यूजन थेरेपी एक पैरेंटल फ्लूइड थेरेपी है। इसका मुख्य लक्ष्य शरीर के सभी जल स्थानों में - संवहनी, बाह्य और सेलुलर में तरल पदार्थ की मात्रा और गुणात्मक संरचना को बहाल करना और बनाए रखना है। इन्फ्यूजन थेरेपी का उपयोग केवल उन मामलों में किया जाता है जहां तरल पदार्थ और इलेक्ट्रोलाइट्स के अवशोषण का प्रवेश मार्ग असंभव या सीमित है, या तत्काल क्षतिपूर्ति के लिए महत्वपूर्ण रक्त हानि है।
पानी और इलेक्ट्रोलाइट चयापचय के विनियमन की प्रणाली के मौजूदा उल्लंघन को ध्यान में रखते हुए समाधान के आसव को किया जाना चाहिए, जिसमें मुख्य रूप से गुर्दे, अधिवृक्क ग्रंथियां, पिट्यूटरी ग्रंथि और फेफड़े शामिल हैं। यह विनियमन विभिन्न प्रकार की स्थितियों और रोगों में बिगड़ा हुआ है, उदाहरण के लिए, शॉक, हृदय और गुर्दे की विफलता में, पश्चात की अवधि में, नशा, असंतुलित सेवन और द्रव के उत्सर्जन के साथ।
इन्फ्यूजन थेरेपी में मूल चिकित्सा शामिल है, अर्थात पानी और इलेक्ट्रोलाइट्स और सुधारात्मक चिकित्सा में शरीर की शारीरिक आवश्यकताओं को प्रदान करना, जिसका उद्देश्य प्रोटीन और रक्त हीमोग्लोबिन की एकाग्रता सहित जल-इलेक्ट्रोलाइट संतुलन के मौजूदा उल्लंघन को ठीक करना है। जलसेक चिकित्सा की कुल मात्रा में दो भाग होते हैं:
1) बुनियादी समर्थन के लिए जलसेक मीडिया की मात्रा और संरचना;
2) उल्लंघन के सुधार के लिए जलसेक मीडिया की मात्रा और संरचना।
इस प्रकार, जलसेक चिकित्सा की दैनिक मात्रा, उल्लिखित उल्लंघनों के आधार पर, केवल पानी और इलेक्ट्रोलाइट्स के संतुलन को बनाए रखने की शारीरिक स्थितियों के लिए बड़ी या समान हो सकती है।
जलसेक चिकित्सा के एक सामान्य कार्यक्रम को तैयार करने के लिए, समाधानों में इलेक्ट्रोलाइट्स और मुफ्त पानी की कुल सामग्री को पुनर्गणना करना आवश्यक है। एक विशेष उपचार घटक की नियुक्ति के लिए मतभेदों की पहचान की जाती है। बुनियादी जलसेक समाधानों का चयन करके और इलेक्ट्रोलाइट सांद्रता जोड़कर, संतुलित द्रव चिकित्सा के लिए नींव बनाई जाती है। एक नियम के रूप में, जलसेक चिकित्सा के साथ, कार्यक्रम के कार्यान्वयन के दौरान एक सुधार की आवश्यकता होती है। निरंतर रोग संबंधी नुकसान की पर्याप्त रूप से भरपाई की जानी चाहिए। उसी समय, खोए हुए तरल पदार्थों की मात्रा और संरचना (पेट और आंतों से पानी की निकासी, जल निकासी, डायरेसिस, आदि के माध्यम से) को सटीक रूप से मापा जाना चाहिए और, यदि संभव हो, तो उनकी रचना निर्धारित की जाती है। यदि यह विफल हो जाता है, तो आयनोग्राम डेटा से आगे बढ़ना और उचित समाधान का चयन करना आवश्यक है।
बीसीसी को बहाल करने (रक्त की मात्रा को परिचालित करने), शरीर को डिटॉक्स करने, शरीर में चयापचय प्रक्रियाओं को सामान्य करने और शरीर के महत्वपूर्ण कार्यों का समर्थन करने के लिए अंतःशिरा ड्रिप जलसेक किया जाता है।
जलसेक (जलसेक) आमतौर पर अस्पताल में चिकित्सा कर्मियों द्वारा या घर पर एक नर्स द्वारा किया जाता है। अंतःशिरा जलसेक (जलसेक) की उचित प्रक्रिया के लिए, चिकित्सा कर्मियों को एल्गोरिथ्म पता होना चाहिए और अंतःशिरा इंजेक्शन (शिरा में दवा डालना, शिरा से रक्त लेना) और अंतःशिरा भ्रम को बाहर निकालने का कौशल होना चाहिए।
एक ड्रॉपर आपके शरीर में अंतःशिरा, अंतर्गर्भाशयी या लसीका प्रणाली में औषधीय समाधान के जलसेक को ड्रिप करने का एक सुविधाजनक और कोमल तरीका है। इस मामले में, पाचन तंत्र शामिल नहीं है और हृदय प्रणाली अतिभारित नहीं है।
आपके लिए दिया गया ड्रॉपर सक्षम है:
सेरेब्रल वाहिकाओं के काम को सुविधाजनक बनाने, एक स्ट्रोक को रोकने;
रक्त प्रवाह और लसीका प्रवाह में सुधार;
प्रतिरक्षा को मजबूत करना;
हानिकारक विषाक्त पदार्थों के आपके शरीर को शुद्ध करना;
नशा दूर करें (उदाहरण के लिए, शराब)।
सभी मामलों में, चिकित्सा इतिहास में औचित्य के साथ जलसेक चिकित्सा का एक कार्यक्रम आवश्यक है। जलसेक चिकित्सा की शुद्धता के लिए सबसे महत्वपूर्ण शर्तें: खुराक, जलसेक की दर, समाधान की संरचना। यह याद रखना चाहिए कि एक अतिदेय अक्सर कुछ तरल पदार्थ की कमी से अधिक खतरनाक होता है। समाधान के आसव, एक नियम के रूप में, पानी के संतुलन के विनियमन की एक परेशान प्रणाली की पृष्ठभूमि के खिलाफ किया जाता है, इसलिए त्वरित सुधार अक्सर असंभव और खतरनाक होता है। जल-इलेक्ट्रोलाइट संतुलन और द्रव वितरण में गंभीर गड़बड़ी आमतौर पर लंबे समय तक बहु-चिकित्सा की आवश्यकता होती है। विशेष रूप से ध्यान जब जलसेक चिकित्सा का आयोजन हृदय, फुफ्फुसीय और गुर्दे की विफलता के रोगियों, बुजुर्ग रोगियों को दिया जाना चाहिए। रोगी की नैदानिक \u200b\u200bस्थिति, हेमोडायनामिक्स, श्वसन, मूत्रवर्धक की अनिवार्य निगरानी। हृदय, फेफड़े, मस्तिष्क और गुर्दे के कार्यों की निगरानी करके सबसे अच्छी स्थिति प्राप्त की जाती है। रोगी की स्थिति जितनी गंभीर होती है, उतनी ही बार वे प्रयोगशाला डेटा अध्ययन करते हैं और विभिन्न नैदानिक \u200b\u200bसंकेतकों को मापते हैं। रोगी के दैनिक महत्व का बड़ा महत्व है। औसतन, सामान्य नुकसान प्रति दिन 250-500 ग्राम से अधिक नहीं होना चाहिए।
ड्रिप जलसेक के लिए प्रणाली की तैयारी (ईंधन भरने) उपचार कक्ष में किया जाता है, और वार्ड में जलसेक होता है।
अनिवार्य शर्तें: समाधान की अंतःशिरा ड्रिप केवल लापरवाह स्थिति में की जाती है। हेरफेर एक डॉक्टर या एक योग्य नर्स द्वारा किया जाता है।
यह चाहिए: रोगी के डर को कम करने की कोशिश करें, उसे सुरक्षा की भावना दें। रोगी के लिए जितना संभव हो सके पर्यावरण को सहज बनाएं और किसी ऐसे व्यक्ति के लिए जो उसे एक इंजेक्शन देगा। जिस कमरे में प्रक्रिया की जाती है, उसे अच्छी तरह से जलाया जाना चाहिए।
यह चाहिए: इंजेक्शन साइट चुनें, जिस पर रोगी की असुविधा न्यूनतम होगी।
यह चाहिए: एक नस की तलाश करें जो कम से कम चिंता का कारण बनेगी और आपको नस में इंजेक्शन लगाने के बाद बैंड-सहायता से सुई को ठीक करने की अनुमति देगा।
नहीं करना चाहिए: प्रक्रिया के दौरान जल्दी। एक गंभीर स्थिति में भी, इंजेक्शन के अवसरों का एक शांत मूल्यांकन एक छिपे हुए नस तक पहुंच प्राप्त करने के लिए अंधे प्रयासों की तुलना में जल्द ही सफलता लाएगा।
न करें: निराशा अगर आप किसी कारण से पहली बार नस में नहीं गए। थोड़ा विराम लें, फिर प्रयास करें। यदि आप तीसरे प्रयास में नहीं मिले, तो किसी को आपको बदलना चाहिए।
न करें: दवा शुरू करने से पहले टूर्निकेट को ढीला करना न भूलें।
जलसेक की तैयारी के मनोवैज्ञानिक पहलुओं की उपेक्षा नहीं की जानी चाहिए, खासकर अगर यह पहली बार किया जाता है। यह चेतावनी देने के लिए हमेशा आवश्यक होता है कि वह किस तरह के हेरफेर करने वाला है। यदि रोगी को प्रक्रिया के सार, इसके कार्यान्वयन के उद्देश्य, साथ ही साथ उसके साथ छेड़छाड़ से संबंधित ब्याज के सभी अयोग्य क्षणों की व्याख्या करने की आवश्यकता है, तो आपको एक शांत, मैत्रीपूर्ण लहजे में सार्थक जवाब देने की आवश्यकता है। आपको चिंतित रोगियों की चिंता का कारण भी पता लगाना चाहिए। यदि यह अतीत में एक असफल जलसेक है, तो एक ही नस में पेश करने से बचें। शायद रोगी को प्रशासन के लिए नसों की पसंद के बारे में प्राथमिकताएं हैं, उन्हें माना जाना चाहिए। मौखिक संपर्क क्रमशः चिकित्सा कर्मियों में एक अनुकूल मनोवैज्ञानिक माइक्रॉक्लाइमेट और विश्वास के गठन में योगदान देता है, एक नर्स और रोगी आराम के काम के लिए आवश्यक स्थिति बनाता है। रोगी को इस तरह से बिछाए जाने की जरूरत है कि वह असुविधा महसूस न करे, और यह नर्स के काम करने के लिए सुविधाजनक है।
क्रियाओं का क्रम:
1. एक स्वच्छ स्तर पर हाथों का इलाज करें।
2. ड्रिप प्रशासन के लिए एक प्रणाली तैयार करें।
3. मास्क, रबर के दस्ताने पहनें।
4. नैपकिन, कपास गेंदों और चिमटी के साथ एक बाँझ ट्रे तैयार करें।
5. ड्रिप प्रशासन के लिए एक डिस्पोजेबल प्रणाली तैयार करें:
a) पैकेज की समाप्ति तिथि और पैकेज की जाँच दोनों तरफ से निचोड़ कर करें;
बी) जलसेक के लिए एक औषधीय समाधान के साथ एक बोतल तैयार करें, समाप्ति तिथि, उपस्थिति की जांच करें। धातु की टोपी निकालें। शराब के साथ दो बार कॉर्क का इलाज करें।
6. सिस्टम पर क्लैंप को बंद करें और सिस्टम के शॉर्ट एंड या "एयर" की सुई को बोतल में डालें।
7. बोतल को उल्टा कर दें और उसे तिपाई पर लटका दें।
8. ड्रॉपर को चालू करें, सुई को टोपी के साथ हटा दें, ट्रे में डालें।
9. ड्रॉपर को समाधान के साथ भरें, उल्टे ड्रॉपर के ऊपर सिस्टम का लंबा सिरा पकड़े।
10. सुनिश्चित करें कि ड्रॉपर बोतल से फ्लश हो और ड्रॉपर को लगभग आधा भर दें।
11. सिस्टम के अंत को कम करें और समाधान के साथ ट्यूब भरें, क्लैंप को बंद करें और टोपी के साथ सुई पर रखें।
12. रोगी की कोहनी के नीचे एक ऑयलक्लोथ रखकर रोगी को आरामदायक स्थिति में रखें।
13. दस्ताने पहनें।
14. कंधे को एक ऊतक के साथ लपेटें और कंधे के मध्य तीसरे भाग में एक शिरापरक टुर्रिक्वेंट लागू करें। एक नस का अन्वेषण करें।
15. अलग-अलग कपास की गेंदों के साथ शराब के 70% के साथ दो बार नस के पंचर की साइट का इलाज करें, उन्हें कीटाणुनाशक समाधान में छोड़ दें। रोगी इस प्रकार मुट्ठी को संकुचित और अशुद्ध करता है।
16. सुई से टोपी निकालें।
17. बाएं हाथ के अंगूठे से नस को ठीक करें और रोगी को अपनी मुट्ठी बंद करने के लिए आमंत्रित करें।
18. प्रवेशनी के नीचे एक बाँझ ऊतक रखकर शिरा में सुई डालें और सुनिश्चित करें कि प्रवेशनी से रक्त ऊतक पर छोड़ दिया जाता है।
19. हार्नेस निकालें।
20. सिस्टम पर क्लैंप खोलें, खून बह रहा है।
21. सुई प्रवेशनी के लिए सिस्टम संलग्न करें, ऊतक को बदलें और क्लैंप के साथ छोटी बूंद प्रवेश की दर को समायोजित करें।
22. चिपकने वाली टेप के साथ सुई को ठीक करें और एक निष्फल कपड़े के साथ इंजेक्शन साइट को कवर करें।
23. जलसेक के दौरान रोगी की स्थिति और भलाई को देखें:
आपको अपने चिकित्सक द्वारा निर्देशित जलसेक की दर (प्रति मिनट बूंदों की संख्या) को समायोजित करने की आवश्यकता है। 1 मिनट में बूंदों की संख्या प्रणाली के प्रकार पर निर्भर करती है और अंतःशिरा प्रशासन के लिए एक डिस्पोजेबल प्रणाली की पैकेजिंग पर इंगित की जाती है।
उदाहरण के लिए, पैकेज पर एक शिलालेख है जो 1 बूंद 10 बूंदों के लिए खाता है। डॉक्टर के पर्चे के अनुसार, रोगी को 2 घंटे में 5% ग्लूकोज समाधान के 500 मिलीलीटर दर्ज करने की आवश्यकता होती है। इसलिए, कुल समाधान की 5000 बूंदों को 120 मिनट में प्रशासित किया जाना चाहिए, अर्थात्। प्रशासन की दर प्रति मिनट लगभग 42 बूँदें होनी चाहिए।
24. सिस्टम पर क्लिप को बंद करें।
25. 2-3 मिनट के लिए 70% शराब के साथ सिक्त एक कपास की गेंद के साथ इंजेक्शन साइट को दबाकर नस से सुई निकालें।
26. एक कपास की गेंद को एक कीटाणुनाशक घोल में डुबोएं।
27. कीटाणुनाशक, कट के साथ एक कंटेनर में सुई के साथ सिस्टम को विसर्जित करें।
28. दस्ताने निकालें, उन्हें कीटाणुनाशक के साथ एक कंटेनर में डंप करें।
29. हाथ धो लो, नाली।
30. बिस्तर में मरीज की स्थिति बदलें, दो घंटे तक नहीं उठने की सलाह दें।
जलसेक समाधान की शुरूआत के लिए मार्ग
संवहनी मार्ग। सामान्यीकृत चिकित्सा। सबसे अधिक बार, जलसेक समाधान की शुरूआत कोहनी में venipuncture द्वारा की जाती है। इसके व्यापक वितरण के बावजूद, प्रशासन के इस मार्ग में कमियां हैं। एक अनपढ़ और गैर-जिम्मेदार दृष्टिकोण के साथ, अंतःशिरा संक्रमण संभव है: उपचर्म ऊतक, संक्रमण और नस घनास्त्रता में समाधान का रिसाव। केंद्रित समाधानों की शुरूआत, पोटेशियम की तैयारी जो संवहनी दीवार को परेशान करती है, आदि को बाहर रखा गया है। इस संबंध में, 24 घंटे के बाद या सूजन के लक्षण दिखाई देने पर पंचर साइट को बदलने की सलाह दी जाती है। पंचर साइट के ऊपर हाथ निचोड़ने से बचने के लिए आवश्यक है ताकि शिरा के साथ रक्त के प्रवाह को बाधित न करें। हाइपरटोनिक समाधानों में प्रवेश करने की कोशिश न करें।
हाथ की नसों में माइक्रोकैथेटर्स की शुरूआत के साथ पंचर अंग की पर्याप्त गतिशीलता प्रदान करता है और मीडिया की शुरूआत की विश्वसनीयता में काफी वृद्धि करता है। कैथेटर का छोटा व्यास बड़े पैमाने पर जलसेक की संभावना को रोकता है। इस प्रकार, पंचर मार्ग की कमियां बनी हुई हैं।
वेनेसेशन (एक नस के संपर्क के साथ कैथीटेराइजेशन) कैथेटर को बेहतर और अवर वेना कावा में डालने की अनुमति देता है। पूरे घाव और नसों के घनास्त्रता के संक्रमण का खतरा बना रहता है, वाहिकाओं में कैथेटर के रहने की अवधि सीमित है।
यह अक्सर विभिन्न जटिलताओं (हेमटॉमस, आक्रामक दवाओं के पैरावेनस प्रशासन के साथ नरम ऊतक परिगलन के विकास) का कारण बना।
शिरापरक और धमनी कैथेटर को सावधानीपूर्वक देखभाल की आवश्यकता होती है: पूर्ण बाँझपन, सड़न रोकनेवाला नियमों का पालन। जलसेक के अंत के बाद, हेपरिन के 500 आईयू को एक आइसोटोनिक सोडियम क्लोराइड समाधान के 50 मिलीलीटर में भंग कर दिया जाता है और इस मिश्रण के 5-10 मिलीलीटर को कैथेटर में भर दिया जाता है और फिर एक रबर डाट के साथ बंद कर दिया जाता है।
उपचर्म प्रशासन बेहद सीमित है (केवल आइसोटोनिक खारा और ग्लूकोज समाधान का प्रशासन अनुमेय है)। प्रति दिन इंजेक्शन वाले तरल पदार्थ की मात्रा अधिक नहीं होनी चाहिए 1, 5 एल।
हाल ही में, परिधीय शिरापरक कैथेटर (PVCs) के आगमन के साथ, जलसेक चिकित्सा आयोजित करने का एक सुरक्षित और अधिक विश्वसनीय वैकल्पिक तरीका सामने आया है, जो रोगी की शिरापरक प्रणाली तक दीर्घकालिक पहुंच प्रदान करता है।
शिरा कैथीटेराइजेशन लंबे समय से एक नियमित चिकित्सा प्रक्रिया है। एक वर्ष में, दुनिया में 500 मिलियन से अधिक पीवीसी स्थापित हैं। हालांकि, हाल ही में, रूस में, केंद्रीय शिरापरक जहाजों को अक्सर कैथीटेराइज किया गया था, जो एक संभावित खतरनाक हेरफेर है, क्योंकि केंद्रीय शिरापरक पंचर और कैथीटेराइजेशन (न्यूमोथोरैक्स, हाइड्रोथोरैक्स, धमनी पंचर, सबक्लेवियन क्षेत्र कफ, आदि) के तकनीकी निष्पादन से जुड़ी गंभीर जटिलताएं हैं। ) .. इसके अलावा, संक्रामक प्रक्रियाओं और केंद्रीय वाहिकाओं के घनास्त्रता के संभावित विकास के कारण शिरापरक चैनल में एक कैथेटर की शुरुआत और इसकी लंबे समय तक उपस्थिति अतिरिक्त प्रतिकूल कारक हैं। अमेरिकी चिकित्सा स्रोतों के अनुसार, केवल केंद्रीय शिरा कैथीटेराइजेशन और अंतःशिरा चिकित्सा से जुड़ी जटिलताओं के उपचार में सालाना कई अरब डॉलर खर्च होते हैं।
परिधीय शिरा कैथीटेराइजेशन के लाभ
परिधीय कैथेटर आपको 2-3 दिनों के लिए जलसेक चिकित्सा प्रदान करने की अनुमति देता है। ज्यादातर मामलों में यह अवधि गंभीर स्वर और इलेक्ट्रोलाइट विकारों को खत्म करने के लिए पर्याप्त है।
व्यवहार में, यह उन जटिलताओं की संख्या में कमी परिलक्षित होता है, जो विभिन्न लेखकों के अनुसार, 2-10% मामलों में केंद्रीय शिरापरक कैथेटर का उपयोग करते समय दिखाई देती हैं।
परिधीय शिरा कैथीटेराइजेशन एक सीधी प्रक्रिया है और योग्य पेशेवर कौशल के साथ योग्य नर्सों द्वारा किया जा सकता है।
दुर्भाग्य से, रूस में अभी भी परिधीय शिरा कैथीटेराइजेशन और कैथेटर देखभाल के लिए कोई मानक स्वीकार नहीं किए गए हैं, इस हेरफेर को माध्यमिक चिकित्सा स्कूलों के राज्य शैक्षिक संस्थान में शामिल नहीं किया गया है, इसलिए मेडिकल स्कूलों और कॉलेजों के स्नातक इस तकनीक को जानने के बिना काम करना शुरू करते हैं। कार्यस्थल पर, अधिक अनुभवी कर्मचारी (पहली और उच्चतम योग्यता श्रेणी की नर्सें) हाथ से चलने वाले परामर्श द्वारा प्रशिक्षण का संचालन करते हैं।
इस तथ्य के बावजूद कि केंद्रीय शिरा कैथीटेराइजेशन की तुलना में परिधीय शिरा कैथीटेराइजेशन बहुत कम खतरनाक प्रक्रिया है, यह जटिलताओं के जोखिम को भी वहन करती है, किसी भी प्रक्रिया की तरह जो त्वचा की अखंडता का उल्लंघन करती है। परिधीय शिरा कैथीटेराइजेशन के दौरान विफलता का सबसे आम कारण और जटिलताओं की घटना चिकित्सा कर्मियों के व्यावहारिक कौशल की कमी है, साथ ही एक शिरापरक कैथेटर की नियुक्ति और देखभाल के लिए कार्यप्रणाली का उल्लंघन है। इसलिए, नर्स की अच्छी हेरफेर तकनीक के लिए धन्यवाद, सड़न रोकनेवाला और एंटीसेप्टिक नियमों का सख्त पालन और कैथेटर की उचित देखभाल, अधिकांश जटिलताओं से बचा जा सकता है।
परिधीय नसों के कैथीटेराइजेशन के लिए एक और साइट के चयन की आवश्यकता वाले मतभेद:
हाथ पर नरम ऊतकों की फेलबिटिस या सूजन की उपस्थिति;
टूमनीकैट लगाने के बाद हाथ की नस की कल्पना नहीं की जाती है।
दवाओं के अंतःशिरा प्रशासन की जटिलताओं:
1) पाइरोजेनिक प्रतिक्रियाएँ। तापमान में तेज वृद्धि और जबरदस्त ठंड से बेहाल। यह तब होता है जब एक समाप्त शैल्फ जीवन के साथ दवाओं का उपयोग करना, खराब तैयार समाधानों की शुरूआत;
2) फुफ्फुसीय वाहिकाओं का वसा एम्बोलिज्म। यह इंट्रामस्क्युलर या चमड़े के नीचे प्रशासन के लिए इरादा तैयारी के शिरा में गलत परिचय के साथ होता है, उदाहरण के लिए, तेल में कपूर का एक समाधान। फैट एम्बोलिज्म हृदय के क्षेत्र में अचानक दर्द, श्वासावरोध, खांसी, नीला चेहरा, छाती के ऊपरी आधे हिस्से में प्रकट होता है;
3) फेफड़ों के वाहिकाओं का वायु अवतार। यह पता चला है कि अगर समय पर ढंग से रक्त आधान के लिए सिरिंज या सिस्टम से हवा के बुलबुले नहीं निकाले जाते हैं;
4) चक्कर आना, पतन, हृदय ताल गड़बड़ी। दवा के बहुत तेजी से प्रशासन के कारण हो सकता है;
5) घुसपैठ। यह तब बनता है जब कोई दवा उपचर्म ऊतक में प्रवेश करती है। यह नस के छिद्र के माध्यम से होता है। अमीनोफिलम, कैल्शियम क्लोराइड जैसी दवाओं की त्वचा के नीचे होने से बहुत दर्द होता है। यदि ऐसा होता है, तो कोहनी क्षेत्र पर आधा शराब या सूखा संपीड़ित करने की सिफारिश की जाती है;
6) इंजेक्शन स्थल पर हेमटॉमस। बिगड़ा हुआ रक्त जमावट या वृद्धि हुई संवहनी पारगम्यता वाले रोगियों में अधिक बार बनता है। इस जटिलता की रोकथाम इंजेक्शन साइट का एक लंबा (3-5 मिनट) और तंग दबाव है;
7) सेप्सिस। सड़न रोकनेवाला और एंटीसेप्टिक्स के नियमों के उल्लंघन में विकसित हो सकता है;
8) फोलेबिटिस। रासायनिक या शारीरिक जलन के कारण होने वाली नसों की सूजन अक्सर प्रभावित पोत के घनास्त्रता के साथ होती है;
९) एलर्जी। अधिकांश दवाओं के उपयोग के साथ हो सकता है। वे त्वचा की खुजली, त्वचा पर चकत्ते, क्विन्के की एडिमा के रूप में दिखाई देते हैं। प्रतिक्रिया का सबसे खतरनाक रूप एनाफिलेक्टिक शॉक (सांस की तकलीफ, मतली, त्वचा की खुजली, रक्तचाप में कमी, चेतना की हानि, नीली त्वचा) है। यदि कोई रोगी इनमें से किसी भी लक्षण को विकसित करता है, तो उसे तुरंत दवा का सेवन बंद कर देना चाहिए और तत्काल आपातकालीन देखभाल प्रदान करनी चाहिए। इस प्रकार, दवाओं के प्रशासन का अंतःशिरा मार्ग, हालांकि इसके महत्वपूर्ण फायदे हैं, इससे कई गंभीर जटिलताएं हो सकती हैं, और इसलिए इसके कार्यान्वयन के लिए नियमों का पालन करना आवश्यक है।
जलसेक सेट करने से पहले, स्वास्थ्य देखभाल प्रदाता को अपने काम के लिए आरामदायक स्थिति बनाने का ध्यान रखना चाहिए। यह कार्यस्थल पर आदेश के संगठन में योगदान देता है, इष्टतम प्रकाश व्यवस्था का निर्माण, व्यक्तिगत स्वच्छता का अनुपालन। हमेशा उपयोग की जाने वाली सामग्रियों और दवाओं की समाप्ति तिथि, साथ ही पैकेजिंग की अखंडता की जांच करें जिसमें वे स्थित हैं! चिकित्सा अधिकारी को साफ सुथरा, साफ सुथरा कपड़े पहने हुए दिखना चाहिए। नर्स पर एक गंदे बागे से मरीज को उसके पास आने के लिए इस तरह के एक पैरामेडिक को "अनुमति" देने का कारण नहीं बनता है। सुनिश्चित करें कि आपके पास वह रोगी है जिसके लिए आसव निर्धारित है।
अपने हाथों से अपने उपकरणों को बार-बार छूने से बचें।
सड़न रोकने के लिए सख्ती से पालन करें, केवल बाँझ दस्ताने के साथ काम करें।
जटिलताओं की शुरुआती पहचान के लिए नियमित रूप से पंचर साइट की जांच करें। यदि सूजन, लालिमा, तापमान में स्थानीय वृद्धि, रिसाव, साथ ही दवाओं के प्रशासन के दौरान दर्दनाक संवेदनाएं होती हैं, तो डॉक्टर को सूचित करें और सिस्टम को हटा दें।
दवा (पैल्लोर, मतली, दाने, सांस लेने में कठिनाई, बुखार) के लिए प्रतिकूल प्रतिक्रिया के मामले में - एक डॉक्टर को बुलाएं।
सिस्टम को हटाते समय, उस जगह को निचोड़ें जहां सुई 3-4 मिनट के लिए थी। सुनिश्चित करें कि कोई खून बह रहा है। यदि रक्तस्राव जारी है, तो रोगी की बांह को ऊपर उठाएं। यदि आवश्यक हो, तो उस क्षेत्र में एक बाँझ ड्रेसिंग लागू करें जहां सुई थी।
कैथीटेराइजेशन से गुजरने वाली नस का अच्छा तालमेल हासिल करना आवश्यक है। इसकी भयावहता को देखते हुए, आवश्यक सुई आकार का चयन किया जाता है, जो एक विशेष नैदानिक \u200b\u200bस्थिति (इंजेक्शन के समाधान की विशेषताओं, अंतःशिरा चिकित्सा की आवश्यक गति) में इष्टतम होगा।
जब तेज गति से समाधान पेश करते हैं या पोत पर एक चिड़चिड़ापन प्रभाव के साथ तैयारी शुरू करते हैं, तो ड्रॉपर या परिधीय शिरापरक कैथेटर रखने के लिए अच्छे रक्त प्रवाह के साथ बड़ी निष्क्रिय नसों का चयन किया जाना चाहिए। सुई का व्यास जितना छोटा होता है, उसके चारों ओर बेहतर रक्त प्रवाह होता है और इसलिए, रक्त के साथ दवा का पतलापन अधिक होता है।
हाल के वर्षों में, खतरनाक बीमारियों (वायरल हेपेटाइटिस, एड्स) के रक्त के संपर्क में संचरण (उपयोगकर्ता, चिकित्सा कर्मियों के लिए) के खतरे को रोकने के लिए सक्रिय उपाय किए गए हैं। विशेष रूप से संयुक्त राज्य अमेरिका में, सुई को नुकसान से बचने के लिए, सुरक्षात्मक फास्टनरों का उपयोग किया जाता है जो सुई और कैथेटर से जुड़ते हैं, और सक्रिय और निष्क्रिय सुरक्षा प्रणाली का उपयोग किया जाता है। निष्क्रिय सुरक्षा प्रणालियों में, जब स्टील की सुई निकालते हैं, तो एक स्वचालित प्रणाली सक्रिय होती है जो सुई की नोक को घेर लेती है, इस प्रकार उपयोगकर्ता को चोट से बचाती है। इस प्रकार, जब गाइड सुई को प्रवेशनी से हटा दिया जाता है, तो कुछ परिधीय शिरापरक कैथेटर पर सुरक्षात्मक क्लिप। इस तथ्य के अलावा कि इस प्रकार की सुरक्षा चिकित्सा कर्मचारियों को उपयोग की गई सुई से घायल होने से बचाती है, खोली गई क्लिप किसी भी तरह से अपने मूल "निष्क्रिय" राज्य में वापस नहीं आती है, जिससे सुई को फिर से सम्मिलित करना असंभव हो जाता है।
उपयोगकर्ता को सक्रिय सिस्टम के सुरक्षात्मक तंत्र को मैन्युअल रूप से सक्रिय करना होगा।
ये महंगे सिस्टम हैं और वर्तमान में केवल उच्च जोखिम वाली स्थितियों में उपयोग किए जाते हैं।
डॉक्टर एक इंजेक्शन को एक इंजेक्शन कहते हैं, जिसे लैटिन से "इंजेक्शन" के रूप में अनुवादित किया जाता है। दवा तुरंत रक्तप्रवाह में प्रवेश करती है और जल्दी से लक्ष्य तक पहुंच जाती है। इसलिए, इंजेक्शन तीव्र मामलों में, साथ ही किसी भी अधिक या कम गंभीर स्थितियों में निर्धारित किए जाते हैं। इंजेक्शन का एक और लाभ यह है कि दवा पेट में जलन नहीं करती है, पाचन रस इस पर कार्य नहीं करता है। इसलिए, बिना किसी जोखिम के, वे गैस्ट्रिटिस और एक अल्सर से पीड़ित लोगों के लिए निर्धारित हैं।
त्रुटियों को दूर करने वाले इंजेक्शन लगाना
* इंजेक्शन से पहले सीधे दवा लें, और समय से पहले नहीं, जैसा कि अक्सर हमारे अस्पतालों में होता है। अन्यथा यह विघटित हो सकता है और सिरिंज संक्रमित हो सकता है। और किसी भी मामले में, फिर से सिरिंज का उपयोग न करें - एक संक्रमण लाने के लिए सुनिश्चित करें!
* शॉट्स के प्रति उदासीन रवैया अच्छे को नहीं लाएगा।
* नर्सों ने जानबूझकर दवा का नाम पढ़ा और रोगी को गलत दवा इंजेक्ट की। बर्फ को इंजेक्शन साइट पर तुरंत लागू करना आवश्यक है (ठंड अवशोषण को कम कर देगा) और ध्यान से एक घंटे के लिए रोगी की निगरानी करें। यदि आपकी स्थिति खराब हो जाती है, तो डॉक्टर को बुलाएं।
* एक सिरिंज इकट्ठा करना और दवाई लेना, नर्स सुई को अपनी उंगलियों से छूते हैं, इसे फर्श पर गिराते हैं, इसे एक टोपी के साथ कवर नहीं करते हैं। सुई संक्रमित है, इंजेक्शन स्थल पर एक फोड़ा दिखाई देता है।
* यदि इंट्रामस्क्युलर इंजेक्शन के लिए एक छोटी सुई ले या इसे उथले रूप से दर्ज करें, तो यह मांसपेशियों के नीचे नहीं, बल्कि त्वचा के नीचे गिरेगी। जल्द ही दिखाई देगा
एक सील जो फस्टर हो सकती है। इसलिए, जब कोई लालिमा और दर्द नहीं होता है, तो हीटिंग पैड लगाने की जल्दी करें - इससे सील को भंग करने में मदद मिलेगी।
* समय बचाने के लिए, मरीजों को ढेर न करें, बल्कि खड़े होने के दौरान उन्हें इंजेक्शन लगाएं। इस स्थिति में, मांसपेशियों को आराम से आराम मिलता है, और यह आश्चर्य की बात नहीं है कि आप सुई को तोड़ सकते हैं।
* यदि आप गलत जगह चुनते हैं, तो आप तंत्रिका में जा सकते हैं, और फिर एक न्यूरोपैथोलॉजिस्ट द्वारा आपके रोगी का लंबे समय तक इलाज किया जाएगा। यदि आप पोत में गिरते हैं, तो घाव से रक्त बहेगा। शराब के साथ एक कपास झाड़ू के साथ इसे दबाएं और इसे पांच मिनट तक पकड़ो। अधिक बार, त्वचा के नीचे रक्त बहता है, एक बड़ा खरोंच होता है। तुरंत बर्फ लागू करें, और दूसरे दिन - एक हीटिंग पैड ताकि ब्रूस तेजी से घुल जाए।
* अगर यह ज्ञात हो कि व्यक्ति को एलर्जी है, तो सावधान रहें। विशेष रूप से अक्सर यह एंटीबायोटिक दवाओं के कारण होता है। एलर्जी का एक चरम रूप एनाफिलेक्टिक झटका है। इस भयानक जटिलता के लक्षण त्वचा की लालिमा, चकत्ते, खुजली, सांस लेने में कठिनाई, उल्टी और दौरे पड़ना है। तत्काल एक एम्बुलेंस को बुलाओ!
सुरक्षा नियम
* यह न केवल रोगी को नुकसान पहुंचाना संभव है, बल्कि स्वयं भी।
* सुई बाएं हाथ की त्वचा-खिंचाव वाली उंगलियों में जाती है। एक छात्र ने अपनी उंगली रोगी के नितंबों पर पिन करने में कामयाब रहा। घाव से खून बहेगा, यह आपके लिए बहुत दर्दनाक होगा, लेकिन यह सामान्य रूप से, आधा परेशानी है। यदि आप किसी मरीज को इंजेक्शन दे रहे हैं तो इंजेक्शन देना गलत है। इस प्रकार, हेपेटाइटिस, मलेरिया, एड्स का संक्रमण होता है। सुई एक खिलौना नहीं है, इसे ध्यान से संभालना चाहिए। यदि आप अभी भी चुभते हैं, तो रक्त को रोकने के लिए जल्दी मत करो, लेकिन इसके विपरीत, इसे जितना संभव हो उतना निचोड़ें और केवल आयोडीन के साथ घाव का इलाज करें।
* अक्सर, एक सिरिंज से हवा को जारी करना, आंख में खुद का समाधान प्राप्त करना। इसे रोकने के लिए, सिरिंज को एक तरफ निर्देशित करें और बहुत अधिक दवा जारी न करें।
संदर्भ
1. "आपातकालीन चिकित्सा देखभाल", एड। जेई टिंटिनल्ली, आरएल। डॉ। मेड द्वारा अंग्रेजी से अनूदित क्रोम, ई। रुइज़। विज्ञान VI कंदोरा, एमडी एमवी नेवरोवा, डॉ। मेड। विज्ञान ए वी सुकोवा, पीएच.डी. ए वी निजोवोगो, यू.एल. Amchenkova; एड द्वारा। एमडी वीटी इवाश्किना, डी.एम.एन. पीजी Bryusov; मास्को "चिकित्सा" 2001
2. गहन चिकित्सा। पुनर्जीवन। प्राथमिक चिकित्सा: अध्ययन गाइड / एड। वीडी Malyshev। - एम ।: चिकित्सा। - 2000.- 464 पीपी।, इल। - पाठ्यपुस्तक। साहित्य। स्नातकोत्तर शिक्षा प्रणाली के छात्रों के लिए। बीएन 5-225-04560-X
पत्रिका: होम नर्स पत्रिका: नर्सिंग देखभाल प्रबंधकों के लिए एक पत्रिका
पत्रिका संख्या: मुख्य नर्स №11, 2010
लेखक: वी। ए। समर्थसेव, डिप्टी चीफ फिजिशियन फॉर सर्जरी ऑफ म्यूनिसिपल हेल्थकेयर इंस्टीट्यूशन "सिटी क्लिनिकल हॉस्पिटल नंबर 4", डॉ। मेड। वैज्ञानिक, प्रोफेसर, जनरल सर्जरी विभाग, पर्म स्टेट मेडिकल एकेडमी का नाम शिक्षाविद् ईए वाग्नेर के नाम पर रखा गया; एनपी लल्हाकोवा, नगर स्वास्थ्य सेवा संस्थान "सिटी क्लिनिकल हॉस्पिटल नंबर 4" की मुख्य नर्स; ओजी Pecherskaya, अनुशासन "सर्जरी में नर्सिंग" GOU SPO "पर्म बेसिक मेडिकल कॉलेज"
सुविधाएं। बाँझ: धुंध पोंछे, कपास झाड़ू, मुखौटा, रबर के दस्ताने, किडनी के आकार की ट्रे, जलसेक समाधान के साथ डिस्पोजेबल प्रणाली, हेपरिन समाधान से भरा 2 मिलीलीटर सिरिंज (प्रति 100 मिलीलीटर आइसोटोनिक सोडियम क्लोराइड समाधान प्रति 000 IU हेपरिन), एड्स की रोकथाम के लिए दवाओं का एक सेट। , दूसरों: तिपाई स्टैंड; चिपकने वाला प्लास्टर, टो, लिनन कपड़े, पैड, ऑइलक्लोथ 20 × 30 सेमी, एप्रन, काले चश्मे।
पंचर शरीर का एक पंचर है, जो विश्लेषण के लिए या चिकित्सीय उद्देश्यों के लिए ऊतक के नमूने के लिए किया जाता है।
नैदानिक \u200b\u200bपंचर आपको रेडियोपैक पदार्थ में प्रवेश करने, विश्लेषण के लिए ऊतक लेने या हृदय या शक्तिशाली जहाजों में दबाव की निगरानी करने की अनुमति देता है।
चिकित्सा पंचर की मदद से, आप गुहा या अंग में दवा डाल सकते हैं, अतिरिक्त गैस या तरल छोड़ सकते हैं और अंग को फुला सकते हैं।
फुफ्फुस पंचर
संकेत:
फुफ्फुस पंचर निर्धारित किया जाता है जब फुस्फुस में फुलाव एकत्र किया जाता है। यह रोग का निर्धारण करने के लिए, साथ ही रोगी की स्थिति को कम करने के लिए वापस ले लिया जाता है।
की तकनीक:
प्रक्रिया के लिए कम से कम 7 सेमी और 20 मिलीलीटर सिरिंज की लंबाई वाली एक सुई का उपयोग किया जाता है। प्रक्रिया को स्थानीय संज्ञाहरण के तहत novocaine का उपयोग करके किया जाता है। प्रक्रिया के दौरान, रोगी अपनी पीठ के साथ डॉक्टर के पास बैठता है, मेज पर अपनी कोहनी को झुकता है। ऊतक सेवन के किनारे से हाथ उठाया जाना चाहिए, जो पसलियों को थोड़ा खोलता है। प्रारंभिक नैदानिक \u200b\u200bउपायों के आधार पर सटीक स्थान निर्धारित किया जाता है।
पंचर साइट पर आयोडीन और अल्कोहल का लेप किया जाता है। रोगी को एनेस्थेटीज किया जाता है और फिर पंचर किया जाता है। सामग्री को एक बाँझ कंटेनर में रखा जाता है और प्रयोगशाला में भेजा जाता है।
यदि पंच चिकित्सीय प्रयोजनों के लिए किया जाता है, तो, सबसे अधिक बार, एंटीबायोटिक दवाओं की शुरूआत के लिए।
यदि फुफ्फुस गुहा से अतिरिक्त तरल पदार्थ को बाहर निकालने के लिए आवश्यक है, तो प्लुरोस्पैसिरेटर का उपयोग किया जाता है। कंटेनर एक नलिका की मदद से पंचर सुई से जुड़ा होता है, जिसमें से हवा को पंप किया जाता है। शरीर से अंतर दबाव तरल पदार्थ की कार्रवाई के तहत कंटेनर में बहती है। प्रक्रिया कई बार एक पंक्ति में की जाती है।
स्पाइनल पंचर
उपचार और निदान के लिए आयोजित किया गया। प्रक्रिया डॉक्टर बनाती है।
की तकनीक:
यह एक सुई के साथ लंबाई में 6 सेमी तक छिद्रित है, और बच्चे - एक नियमित सुई के साथ। रोगी अपनी तरफ झूठ बोलता है, उसके घुटनों को उसके पेट पर दबाया जाता है, और उसकी ठोड़ी को उसकी छाती तक। यह आपको कशेरुक की स्पिनस प्रक्रियाओं को थोड़ा धक्का देने की अनुमति देता है। प्रक्रिया स्थानीय संज्ञाहरण (नोवोकेन) के तहत की जाती है। पंचर साइट पर आयोडीन और अल्कोहल के साथ इलाज किया जाता है।
पंचर काठ का क्षेत्र में किया जाता है, आमतौर पर तीसरे और चौथे कशेरुक के बीच। रोग का निर्धारण करने के लिए मस्तिष्कमेरु द्रव के 10 मिलीलीटर की आवश्यकता होती है। एक महत्वपूर्ण संकेतक द्रव प्रवाह की दर है। एक स्वस्थ व्यक्ति में, इसे 1 बूंद प्रति 1 सेकंड की गति से बाहर खड़ा होना चाहिए। तरल स्पष्ट और बेरंग होना चाहिए। यदि दबाव बढ़ा दिया जाता है, तो द्रव एक ट्रिकल में भी प्रवाहित हो सकता है।
प्रक्रिया के बाद 2 घंटे के लिए, रोगी को एक सपाट सतह पर उसकी पीठ पर झूठ बोलने के लिए निर्धारित किया जाता है। 24 घंटों के लिए, बैठने या खड़े होने की स्थिति लेने से मना किया जाता है।
प्रक्रिया के बाद कई रोगियों को मतली, माइग्रेन जैसे दर्द, रीढ़ में दर्द, सुस्ती और मूत्र संबंधी परेशानी होती है। ऐसे रोगियों को फेनासेटिन, यूरोट्रोपिन, एमिडोप्रिन निर्धारित किया जाता है।
सनातन पंचर - अस्थि मज्जा परीक्षा
यह प्रक्रिया आपको उरोस्थि की पूर्वकाल की दीवार के माध्यम से एकत्र अस्थि मज्जा की स्थिति को निर्धारित करने की अनुमति देती है।
संकेत:
माइलोप्लास्टिक सिंड्रोम,
नियोप्लाज्म के मेटास्टेसिस।
की तकनीक:
पंचर साइट पर त्वचा शराब और आयोडीन के साथ धब्बा है। प्रक्रिया स्थानीय संज्ञाहरण (नोवोकेन) के तहत की जाती है। एक पंचर के लिए, एक विशेष कासिरस्की सुई का उपयोग किया जाता है, जिसे छाती के बीच में तीसरे या चौथे रिब के क्षेत्र में डाला जाता है। अनुदैर्ध्य अक्ष के साथ सुई स्क्रॉल की शुरुआत के साथ। सुई के सही सम्मिलन के बाद, एक सिरिंज इसके साथ जुड़ी हुई है, जो अस्थि मज्जा को खींचती है। इसे केवल 0.3 मिली की जरूरत है। प्रक्रिया धीमी है। सुई को हटाने के बाद, पंचर साइट को एक बाँझ कपड़े से सील कर दिया जाता है। बच्चों को पंचर करना विशेष रूप से कठिन है, क्योंकि उरोस्थि अभी भी बहुत नरम है और छेदना आसान है, साथ ही उन रोगियों के लिए जो लंबे समय से ऑस्टियोपोरोसिस के लिए हार्मोनल तैयारी कर रहे हैं।
जटिलताओं की रोकथाम
इन जोड़तोड़ों (एलर्जी प्रतिक्रियाओं के अपवाद के बाद) में से अधिकांश जटिलताओं में हेरफेर का संचालन करने वाले व्यक्ति की गलती से उत्पन्न होती है, लेकिन सभी आवश्यक शर्तों का पालन नहीं करना:
अच्छी तरह से हाथ धोएं और चिकित्सा दस्ताने पहनें (उनकी अनुपस्थिति के मामले में, 70% शराब के साथ हाथों का इलाज करें);
एक पुन: प्रयोज्य सिरिंज को इकट्ठा करते समय, चिमटी का उपयोग करें; जब एक डिस्पोजेबल सिरिंज को इकट्ठा करते हैं, तो सुई संलग्न करते समय प्रवेशनी को स्पर्श न करें;
इंजेक्शन से पहले, इंजेक्शन साइट पर दो बार इलाज किया जाना चाहिए कपास झाड़ू 70% शराब के साथ सिक्त।
99. फुफ्फुस पंचर। न्यूमो- और हेमोथोरैक्स के लिए पंचर तकनीक। पेरिकार्डियल गुहा की पंचर। दवाओं के हृदय प्रशासन के अंदर। मूत्राशय का पंचर। पेट की गुहा और लैपरोटेसिस की पंचर। जोड़ों का पंचर। उरोस्थि और अन्य हड्डियों का पंचर। लम्बर (काठ) पंचर। नरम ऊतकों और सतही फोड़े के हेमेटोमा का पंचर। सिद्धांत और सुविधाएँ।
फुफ्फुस पंचर।
संकेत: तनाव बंद न्यूमोथोरैक्स,
द्विपक्षीय न्यूमोथोरैक्स, हेमोथोरैक्स।
उपकरण। न्यूमोथोरैक्स में, मिडक्लेविक लाइन में दूसरे और तीसरे इंटरकोस्टल स्पेस के सामने पंचर किया जाता है। रोगी अपनी पीठ पर झूठ बोलता है। शराब और आयोडीन के साथ त्वचा का इलाज करें। नोवोकेन के साथ 20 मिलीलीटर की क्षमता वाली एक सिरिंज को डिस्पोजेबल सिस्टम से सुई के साथ आपूर्ति की जाती है। फुफ्फुस गुहा से हवा को खाली करने के लिए एक प्रणाली तैयार करें: ड्रॉपर के नीचे की प्रणाली को तुरंत काट दें और ट्यूब को आइसोटोनिक समाधान के साथ एक बाँझ शीशी में डालें।
सोडियम क्लोराइड। मध्य-क्लैविक्युलर रेखा के साथ त्वचा को सख्ती से दबाएं, तीसरे रिब के ऊपरी किनारे। नोवोकेन की प्रेडोसिल्या धारा, छाती की दीवार को छेदती है। हवा स्वतंत्र रूप से या पिस्टन की थोड़ी खींच के साथ सिरिंज में प्रवेश करना शुरू कर देती है। सिरिंज निकालें और तुरंत तैयार प्रणाली के साथ सुई को कनेक्ट करें। हवा के बुलबुले फूटने लगते हैं
लेकिन शीशी में तरल पदार्थ की परत के माध्यम से बाहर खड़े हो जाओ। साँस लेना के दौरान उत्सर्जन बढ़ाया जाता है। हेमोथोरैक्स में, रोगी की बैठने की स्थिति में पंचर किया जाता है (चित्र 72)। इंजेक्शन का बिंदु स्कैपुला कोण के ठीक नीचे सातवां इंटरकॉस्टल स्थान है। रक्त की निकासी के लिए, एक सुई को रबड़ की नली से जोड़ा जाता है।
विनीत। अल्कोहल और आयोडीन के साथ त्वचा के उपचार के बाद, त्वचा, फाइबर, मांसपेशियों और फुफ्फुस को नोवोकेन के 0.5% समाधान के साथ एनेस्थेटाइज़ किया जाता है। जब सुई छाती गुहा में प्रवेश करती है, तो वे यह सुनिश्चित करने के लिए पिस्टन के ऊपर खींचती हैं कि फुफ्फुस गुहा में रक्त है। सिरिंज भरने के बाद, एक क्लिप के साथ गम को जकड़ें और ट्रे में रक्त डालें। इस प्रकार, रक्त की अधिकतम मात्रा खाली हो जाती है, जो द्विपक्षीय हेमोथोरैक्स के साथ, फेफड़ों को विस्तारित करने की अनुमति देता है और
बाहरी श्वसन के कार्य में सुधार।
पेरिकार्डियल गुहा की पंचर।
पेरिकार्डियल पंचर के लिए कार्य चिकित्सीय और नैदानिक \u200b\u200bप्रयोजनों और गुहा में आवश्यक दवाओं की शुरूआत के लिए पेरिकार्डियल गुहा से तरल पदार्थ (बहाव या रक्त) को हटाने (हृदय और हृदय बैग के बीच की सतह) के बीच के कार्य हैं।
इस हेरफेर के लिए, कम से कम 15 सेमी की लंबाई वाली एक सुई, 10 से 20 मिलीलीटर की क्षमता वाली एक सिरिंज और स्थानीय संज्ञाहरण के लिए सुई का उपयोग किया जाता है।
पंचर से 20-30 मिनट पहले, रोगी को प्रोमेडोल के समाधान और एट्रोपिन के समाधान के साथ चमड़े के नीचे इंजेक्शन लगाया जाता है।
हेरफेर या संचालन कक्ष में, स्थानीय संज्ञाहरण के तहत, खाली पेट पर हेरफेर किया जाता है। रोगी को पंचर एक उठाया हेडरेस्ट के साथ बिस्तर पर बैठे या झूठ बोलने की स्थिति में किया जाता है।
पेरिकार्डियल पंचर डायाफ्राम के माध्यम से या उरोस्थि के पास छाती की दीवार के माध्यम से किया जा सकता है। पहले मामले में, एक पंचर एपिगैस्ट्रिक क्षेत्र में बनाया जाता है, और दूसरे में - उरोस्थि के किनारे के पास, IV-VI में बाईं ओर और IV-V इंटरकोस्टल रिक्त स्थान में दाईं ओर। पहली विधि अधिक सुरक्षित है। तरल निकालने के बाद, कोने को हटा दिया जाता है, घाव का इलाज किया जाता है।
जटिलताओं के बीच फुफ्फुस और फेफड़ों को नुकसान, हृदय की मांसपेशियों को नुकसान, दिल के पंचर कक्षों को ध्यान दिया जाना चाहिए। पेरिकार्डियल फ़ंक्शन।
इंट्राकार्डियक ड्रग एडमिनिस्ट्रेशन - संकेत: विभिन्न मूल के अचानक कार्डियक गिरफ्तारी। इंट्राकार्डियक इंजेक्शन प्रभावी हो सकते हैं यदि उन्हें कार्डियोपैथी के तुरंत बाद किया जाता है, किसी भी स्थिति में 3-7 मिनट के भीतर। विधि पुनर्जीवन परिसर के घटकों में से एक है।
उपकरण। स्थानों को पंचर किया जाता है त्वचा का चयन किया जाता है: 1) चौथे या पांचवें इंटरकॉस्टल स्पेस के बीच में बाईं ओर स्टिमम के किनारे पर; उसी समय सुई सही वेंट्रिकल में प्रवेश करती है, इसकी सामने की दीवार की मोटाई 3-5 मिमी से अधिक नहीं होती है; 2) दिल के सापेक्ष सुस्तता की बाईं सीमा से 1 सेमी अंदर की तरफ बाईं ओर चौथा या पांचवां इंटरकॉस्टल स्थान; यहां सुई बाएं वेंट्रिकल में प्रवेश करती है, जिसकी दीवार की मोटाई 9 से कम नहीं है - 16 मिमी; 3) प्रतिस्थापन पथ, जब पेरिकार्डियल पंचर; यह पथ सबसे सुरक्षित है, क्योंकि यह कोरोनरी वाहिकाओं और हृदय मार्गों को सुई की क्षति की संभावना को बाहर करता है। सुई सही वेंट्रिकल में प्रवेश करती है।
इंट्राकार्डियल इंजेक्शन के लिए, एक पतली, आमतौर पर लंबी (6-10 सेमी) सुई का उपयोग किया जाता है जो एक दवा के साथ सिरिंज पर मुहिम की जाती है। एक सुई को पूर्वकाल छाती की दीवार के माध्यम से छिद्रित किया जाता है, जिससे इसे पीछे की दीवार पर एक मामूली झुकाव (10 ° तक) के साथ निरंतर पुन: सक्शन के साथ मध्य में ले जाता है। मायोकार्डियम से अधिक ध्यान देने योग्य प्रतिरोध 4.5 - 6 सेमी की गहराई पर महसूस किया जाता है। यदि दिल काम करना जारी रखता है, तो इसके संकुचन सुई को प्रेषित होते हैं, जो दोलन करना शुरू कर देता है। सही वेंट्रिकल की गुहा में सुई के प्रवेश के साथ, इसकी अग्रिम के लिए प्रतिरोध गायब हो जाता है और जब पिस्टन खींचा जाता है, तो सिरिंज में शिरापरक रक्त दिखाई देता है। बाएं वेंट्रिकल की गुहा में सुई की पैठ को इंजेक्शन के लिए एक महत्वपूर्ण प्रतिरोध के लापता होने और सिरिंज में स्कारलेट रक्त की उपस्थिति से आंका जाता है।
दिल की गतिविधि को उत्तेजित करने के लिए, अक्सर वे 0.5-1.0 मिलीलीटर की खुराक में 1: 1000 एड्रेनालाईन समाधान का उपयोग करते हैं, बच्चों के लिए बच्चे की उम्र के रूप में एड्रेनालाईन की कई बूंदें हैं, साथ ही एक और बूंद है। एड्रेनालाईन को हृदय की गुहा में पेश किया जाता है, 10 मिलीलीटर आइसोटोनिक सोडियम क्लोराइड समाधान के साथ मिलाया जाता है, धीरे-धीरे 40 डिग्री के तापमान पर गरम किया जाता है। अंत में, सुई को तुरंत वापस ले लें। प्रभाव की अनुपस्थिति में, इंजेक्शन दोहराया जा सकता है। अन्य दवाओं में, 0.1% एट्रोपिन और 5% कैल्शियम क्लोराइड के समाधान नोट किए जा सकते हैं।
जटिलताओं: हेमोपोफोथोरैक्स, हेमोपेरिकार्डियम।
मूत्राशय का पंचर - विभिन्न मूल के तीव्र मूत्र प्रतिधारण और कैथीटेराइजेशन की असंभवता के साथ बनाया गया। उपकरण। रोगी अपनी पीठ और कई नीचे पैरों पर फिट बैठता है। नाभि से जघन संयुक्त त्वचा को शराब और आयोडीन टिंचर के साथ इलाज किया जाता है। पेट के मध्य में सख्ती से 2.5 - 3 सेमी ऊपर सिम्फिसिस से ऊपर की दिशा में पेट की सतह के लिए लंबवत, एक मोटी सुई या एक पतली trocar किया जाता है। जब यह मूत्राशय की गुहा में प्रवेश करता है, तो चिकित्सक अचानक ऊतकों के प्रतिरोध को रोकने के लिए साधन की शुरूआत को महसूस करता है। सुई के मांडेरिन या ट्रॉकर की स्टाइललेट को हटा दिया जाता है, जिसके बाद दबाव के तहत प्रवेशनी से मूत्र जारी करना शुरू होता है।
एक नियम के रूप में, जटिलताएं नहीं होती हैं। पेरिटोनियम को व्यावहारिक रूप से कोई नुकसान नहीं होता है, क्योंकि विकृत मूत्राशय पेरिटोनियल गुना को ऊपर की तरफ विस्थापित करता है। सुई निकालते समय आमतौर पर प्रीपरिटोनियल टिशू में मूत्र का प्रवाह और प्रवाह नहीं होता है।
पेट का पंचर और लैप्रोसेन्टेसिस
जलोदर के साथ आवेदन करें।
कार्यान्वयन की विधि
निम्नलिखित उपकरणों की आवश्यकता है: एक स्केलपेल, सुई धारक, त्वचा की सुई, रेशम नंबर 4 (1 ampoule), सर्जिकल चिमटी, ट्रॉकर, रबर कैथेटर, 3-4 धुंध गेंदों, कैंची, ऑइलक्लोथ एप्रन।
रोगी को एक स्टूल पर इस तरह से बैठाया जाता है कि उसकी पीठ ड्रेसिंग टेबल पर टिकी हो। वंक्षण सिलवटों के स्तर पर बेल्ट के चारों ओर एक ऑयलक्लोथ एप्रन टाई होता है जो रोगी के पैरों को कवर करता है। एप्रन के किनारों को बेसिन में लटका देना चाहिए, रोगी के पैरों में फंसाया जाना चाहिए। रोगी के पेट पर सर्जिकल क्षेत्र तैयार करें। सर्जन, अपने हाथों को संसाधित करने के बाद, स्थानीय संज्ञाहरण का उत्पादन करता है, फिर एक स्केलपेल के साथ त्वचा को इच्छित पंचर की जगह पर उकसाता है।
पंचर एक धातु ट्यूब से युक्त एक trocar द्वारा बनाई गई है, जिस पर एक स्टील की छड़ एक तेज अंत स्लाइड है। पंचर के बाद, स्टाइललेट हटा दिया जाता है, द्रव धीरे-धीरे 5 मिनट में लगभग 1 मिलीलीटर जारी किया जाता है। ऐसा करने के लिए, समय-समय पर एक सर्जिकल चिमटी पर गेंद के साथ ट्यूब के बाहरी उद्घाटन को कवर करें। जब तरल पदार्थ का निर्वहन बंद हो जाता है, तो यह जांच की जाती है कि क्या उद्घाटन आंत या ग्रंथि स्ट्रैंड के साथ बंद नहीं हुआ है, जिस उद्देश्य के लिए वे एक नरम रबर कैथेटर का उपयोग करते हैं। ट्यूब को हटाने के बाद, सर्जन त्वचा पर 2 रेशम टांके लगाता है, और सीम का इलाज करने के बाद, एक छोटा सा रुमाल।
जोड़ों के छिद्रों का उपयोग संयुक्त गुहा की सामग्री की प्रकृति को निर्धारित करने के लिए किया जाता है, रोग संबंधी द्रव को खाली करने के लिए, औषधीय पदार्थों को इंजेक्ट करने के लिए, और आर्थ्रोस्कोपी के दौरान उपकरणों को इंजेक्ट करने के लिए भी किया जाता है। अन्य सभी पंचर के साथ, पंचर साइट पर एक उंगली से विस्थापित त्वचा के माध्यम से सुई डाली जाती है, ताकि जब त्वचा अपनी जगह पर वापस आ जाए, तो कोई सीधा घाव नहर न हो जिसके माध्यम से संक्रमण संयुक्त गुहा में प्रवेश कर सकता है। ज्यादातर मामलों में, सुई को संयुक्त की एक्स्टेंसर सतह पर त्वचा के पूर्व-संवेदनाहारी क्षेत्र के माध्यम से इंजेक्ट किया जाता है, जहां कोई बड़ी वाहिकाएं और तंत्रिकाएं नहीं होती हैं।
सनातन पंचर (ग्रीक स्टर्नोन स्तन, स्टर्नम + लाटे। पंट्टियो इंजेक्शन) इंट्रावाइटल अस्थि मज्जा परीक्षा के तरीकों में से एक है; उरोस्थि की पूर्वकाल की दीवार के माध्यम से एक अस्थि मज्जा पंचर है। प्रस्तावित एम.आई. Arinkin।
एनीमिया, ल्यूकेमिया, मायलोइड्सप्लास्टिक सिंड्रोम, ट्यूमर के मेटास्टेसिस आदि के निदान के लिए अस्थि मज्जा का अध्ययन आवश्यक है।
सनातन पंचर एक आउट पेशेंट के आधार पर किया जा सकता है।
पंचर साइट का इलाज एथिल अल्कोहल और आयोडीन के एक शराबी समाधान के साथ किया जाता है। संज्ञाहरण के लिए, आमतौर पर नोवोकेन के 2% समाधान का उपयोग करते हैं; आप संज्ञाहरण के बिना पंचर कर सकते हैं। छाती को III के लगाव के स्तर पर एक कासिरस्की सुई के साथ छेद दिया जाता है - मिडलाइन में IV रिब या उरोस्थि के हैंडल को पंचर करें। सुई को तेजी से मुड़ने वाली गति के साथ इंजेक्ट किया जाता है। उरोस्थि की पूर्वकाल सतह के कॉर्टिकल (कॉम्पैक्ट) पदार्थ की परत के माध्यम से इसके पारित होने के साथ और स्पंजी (अस्थि मज्जा स्थान) में गिरने से विफलता की भावना होती है। एक सफल पंचर का अप्रत्यक्ष संकेत अल्पकालिक दर्द है। मैंडरेल को हटाने के बाद, एक सिरिंज सुई से जुड़ी होती है (क्षमता 10 या 20 मिलीलीटर),
जिसकी मदद से अस्थि मज्जा की आकांक्षा। धीरे-धीरे, सिरिंज में एक वैक्यूम बनाकर, अस्थि मज्जा निलंबन के 0.2-0.3 मिलीलीटर से अधिक नहीं चूसा जाता है। फिर सुई को उरोस्थि से हटा दिया जाता है। पंचर के स्थान पर एक बाँझ स्टीकर लगाए। सुई और सिरिंज की सामग्री को एक गिलास स्लाइड पर निचोड़ा जाता है और स्मीयर तैयार किए जाते हैं। यह याद किया जाना चाहिए कि बच्चों में उरोस्थि के माध्यम से एक भेदी इसकी बड़ी लोच, मोटाई में व्यक्तिगत अंतर और बच्चे की अनैच्छिक गतिविधियों के कारण संभव है। उन रोगियों में देखभाल की जानी चाहिए जो लंबे समय तक कॉर्टिकोस्टेरॉइड प्राप्त करते हैं, क्योंकि उन्हें ऑस्टियोपोरोसिस हो सकता है।
नरम ऊतक पंचर
नरम ऊतकों के पंचर के लिए संकेत:
औषधीय पदार्थों की शुरूआत;
नैदानिक \u200b\u200bया उपचारात्मक उद्देश्यों के लिए सामग्री की आकांक्षा (प्युलुलेंट-भड़काऊ प्रक्रिया, हेमटोमा, ट्यूमर के पंचर बायोप्सी)।
पंचर के लिए सहायक उपकरण: लंबी सुई, सिरिंज 20 मिलीलीटर, 0.25% नोवोकेन समाधान।
तकनीक पंचर नरम ऊतक। नोवोकेन के 0.25% समाधान के साथ त्वचा के स्थानीय संज्ञाहरण का उत्पादन करें। फिर, सिरिंज से जुड़ी एक लंबी सुई नरम ऊतकों को छेदती है, इसे रोग संबंधी फोकस में धकेलती है। सुई की उन्नति के दौरान संवेदनाहारी दवा इंजेक्ट की जाती है। यह तकनीक आपको दर्द को कम करने और नरम ऊतकों के साथ सुई घनास्त्रता से बचने की अनुमति देती है। सुई की लंबाई और व्यास को पैथोलॉजिकल फोकस की गहराई और क्षेत्र, इसकी स्थिरता, दवा पदार्थ की मात्रा के आधार पर चुना जाता है। जब पैथोलॉजिकल फ़ोकस पहुंच जाता है, तो शुरू में जो कार्य किया जाता है, वह एक दवा को प्रशासित करना या सामग्री की आकांक्षा करना है। बाद के मामले में, बायां हाथ त्वचा को सुई को ठीक करता है, और दाहिने हाथ से वे सिरिंज के सवार को खींचते हैं, 1/2 को नोवोकेन से भर देते हैं, खुद पर।
यदि पैथोलॉजिकल फोकस सतही रूप से स्थित है, तो स्थानीय संज्ञाहरण लागू किए बिना पंचर किया जाता है।
पंचर जटिलताओं: रक्तस्राव, रक्तस्राव। इन मामलों में, आपको एक बाँझ धुंध गेंद के साथ पंचर साइट को दबाया जाना चाहिए।
100. इंजेक्शन के सामान्य तरीके। उपकरणों और रोगी की तैयारी। इंजेक्शन साइटों की पसंद का शारीरिक आधार। इंट्राडर्मल इंजेक्शन। चमड़े के नीचे इंजेक्शन। इंट्रामस्क्युलर इंजेक्शन। संकेत, उपकरण, संभावित जटिलताओं। परिधीय और केंद्रीय नसों का कैथीटेराइजेशन। एक नस से रक्त का नमूना। अंतःशिरा जलसेक और दीर्घकालिक जलसेक की तकनीक। केंद्रीय शिरापरक दबाव का मापन। अंतर्गर्भाशयकला और इंट्रा-धमनी जलसेक की तकनीक। संभावित जटिलताओं और उनकी रोकथाम।
इंजेक्शन - औषधीय पदार्थों के पैतृक प्रशासन।
इस पद्धति का मुख्य लाभ कार्रवाई और खुराक की सटीकता की गति है। दवा अपरिवर्तित रूप में रक्त में प्रवेश करती है। औषधीय पदार्थों के पैरेंटल प्रशासन को हमेशा बाँझ होना चाहिए, और इंजेक्शन से पहले चिकित्सा पेशेवर के हाथों को अच्छी तरह से धोया जाना चाहिए।
इंजेक्शन के लिए सिरिंज और सुई का उपयोग करें। सिरिंज को एयरटाइट होना चाहिए, यानी सिलेंडर और पिस्टन के बीच हवा और तरल की अनुमति नहीं होनी चाहिए। पिस्टन को सिलेंडर में स्वतंत्र रूप से स्थानांतरित करना चाहिए, कसकर इसकी दीवारों का पालन करना चाहिए।
इंजेक्शन के मुख्य प्रकारों में निम्नलिखित शामिल हैं:
intradermal (या intradermal) - (इंट्राक्यूटेनियस या इंट्राडर्मल);
चमड़े के नीचे (चमड़े के नीचे);
इंट्रामस्क्युलर (इंट्रामस्क्युलर);
अंतःशिरा (अंतःशिरा);
इंट्रा;
intraosseous;
रेक्टल इंजेक्शन - एनीमा के साथ।
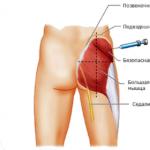
इंट्रामस्क्युलर इंजेक्शन
Deltoid Injection
इंट्रामस्क्युलर इंजेक्शन दवाओं की छोटी मात्रा को प्रशासित करने के सबसे सामान्य तरीकों में से एक है। मांसपेशियों में रक्त और लसीका वाहिकाओं का एक व्यापक नेटवर्क है, जो दवाओं के अवशोषण के लिए अच्छी स्थिति बनाता है। इंट्रामस्क्युलर इंजेक्शन के साथ, एक डिपो बनाया जाता है, जिसमें से दवा को धीरे-धीरे रक्तप्रवाह में अवशोषित किया जाता है, जो रक्त में सक्रिय पदार्थ की लगभग समान एकाग्रता को कई घंटों तक बनाए रखने की अनुमति देता है और इस तरह इसके दीर्घकालिक प्रभाव को सुनिश्चित करता है।
जटिलताओं को रोकने के लिए, यह अनुशंसा की जाती है कि इंट्रामस्क्युलर इंजेक्शन शरीर के उन क्षेत्रों में किया जाए जहां मांसपेशियों के ऊतकों की एक महत्वपूर्ण परत होती है, और बड़े जहाजों और तंत्रिका चड्डी बारीकी से स्थित नहीं होते हैं। उपयोग की गई सुई की लंबाई चमड़े के नीचे की वसा की परत की मोटाई पर निर्भर करती है, क्योंकि यह आवश्यक है कि जब सुई डाली जाती है, तो सुई चमड़े के नीचे के ऊतक से गुजरती है और इसकी कटौती सीधे मांसपेशी में होती है। इंजेक्शन आमतौर पर लसदार मांसपेशियों में प्रदर्शन किया जाता है, कम अक्सर जांघ की पूर्वकाल सतह या भ्रूणीय मांसपेशियों की मांसपेशियों में।
इंट्रामस्क्युलर इंजेक्शन करें
ग्लूटस मांसपेशियों में एक इंजेक्शन प्रदर्शन करते समय, निम्नलिखित क्रियाएं की जाती हैं:
इंजेक्शन स्थल पर त्वचा का अल्कोहल उपचार।
मुक्त हाथ से, त्वचा को इंजेक्शन स्थल पर फैलाया जाता है और सुई से छेद किया जाता है। पंचर को दर्द को कम करने के लिए तेज आंदोलन करने की सिफारिश की जाती है (सुई की नोक में त्वचा में मुख्य रूप से स्थित दर्द रिसेप्टर्स के साथ बातचीत करने का समय कम हो जाता है)।
सुई को मांसपेशियों में घुसने से पहले ऊतक की गहराई में डाला जाता है, जिसे प्रतिरोध में वृद्धि (मांसपेशी ऊतक का घनत्व वसा ऊतकों की तुलना में अधिक) द्वारा महसूस किया जाता है। सुई लगभग 5 मिमी मांसपेशी ऊतक में डाली जाती है। वसायुक्त ऊतक की मोटाई, और, तदनुसार, सुई के विसर्जन की आवश्यक गहराई - व्यक्तिगत है।
इंजेक्शन शुरू करने से पहले, सिरिंज पिस्टन को यह जांचने के लिए वापस खींच लिया जाता है कि सुई एक बड़े रक्त वाहिका में गिर गई है या नहीं। इस घटना में कि रक्त सिरिंज में बह जाता है, सुइयों को हटाने के बिना, वे क्षतिग्रस्त पोत को बायपास करने के लिए गोता की दिशा और गहराई को बदलते हैं।
सिरिंज की सामग्री को धीरे-धीरे मांसपेशियों में इंजेक्ट किया जाता है।
सुई को जल्दी से हटा दिया जाता है और शराब के साथ कपास की गेंद को इंजेक्शन साइट पर दबाया जाता है।
इंट्रामस्क्युलर इंजेक्शन की संभावित जटिलताओं
इंट्रामस्क्युलर इंजेक्शन के साथ निम्नलिखित जटिलताएं संभव हैं:
यदि एक सुई रक्त वाहिका में जाती है, जो तेल समाधान या निलंबन इंजेक्ट किए जाने पर एक उभार पैदा कर सकती है, जिसे सीधे रक्तप्रवाह में प्रवेश नहीं करना चाहिए। मांसपेशियों में सुई डालने के बाद इन दवाओं का उपयोग करते समय, वे पिस्टन को वापस खींचते हैं और सुनिश्चित करते हैं कि सिरिंज में कोई खून नहीं है।
घुसपैठ - इंजेक्शन स्थल पर मांसपेशियों के ऊतकों की मोटाई में दर्दनाक मोटा होना। इंजेक्शन के बाद दूसरे या तीसरे दिन हो सकता है। उनकी घटना के कारणों में से एक के रूप में गैर-अनुपालन हो सकता है एसेप्सिस (गैर-बाँझ सिरिंज, खराब उपचारित इंजेक्शन साइट), और एक ही स्थान पर दवाओं का दोहराया प्रशासन, या प्रशासित दवा (तेल समाधान और कुछ एंटीबायोटिक दवाओं के लिए) मानव ऊतकों की संवेदनशीलता में वृद्धि।
अनुपस्थिति - घुसपैठ पर त्वचा की हाइपरमिया और व्यथा से प्रकट, शरीर के तापमान में वृद्धि। एंटीबायोटिक दवाओं के साथ तत्काल सर्जिकल उपचार और उपचार की आवश्यकता होती है।
इंजेक्शन की दवा से एलर्जी। इन जटिलताओं से बचने के लिए, दवा के प्रशासन से पहले एक इतिहास एकत्र किया जाता है, यह पता चला है कि किसी भी पदार्थ से एलर्जी प्रतिक्रियाएं हैं। किसी भी एलर्जी की प्रतिक्रिया (पिछले प्रशासन की विधि की परवाह किए बिना) के लिए, दवा को रद्द करना उचित है, क्योंकि इस दवा के बार-बार प्रशासन से एनाफिलेक्टिक झटका हो सकता है।
चमड़े के नीचे इंजेक्शन
उदाहरण के लिए, इंसुलिन की शुरूआत के साथ प्रयोग किया जाता है।
चमड़े के नीचे की वसा की परत में एक घने संवहनी नेटवर्क होता है, इसलिए उपचारात्मक रूप से इंजेक्शन वाले औषधीय पदार्थों का मौखिक प्रशासन की तुलना में तेजी से प्रभाव होता है - वे सीधे रक्तप्रवाह में प्रवेश करके जठरांत्र संबंधी मार्ग को बायपास करते हैं। चमड़े के नीचे इंजेक्शन 1.5 मिमी की गहराई के लिए सबसे छोटे व्यास की एक सुई के साथ उत्पन्न होते हैं और 2 मिलीलीटर तक दवाओं को इंजेक्ट किया जाता है जो जल्दी से ढीले चमड़े के नीचे के ऊतक में अवशोषित हो जाते हैं और इस पर हानिकारक प्रभाव नहीं पड़ता है।
चमड़े के नीचे प्रशासन के लिए सबसे सुविधाजनक साइटें हैं:
कंधे की बाहरी सतह;
निर्विकार स्थान;
सामने की जांघ की सतह;
पेट की दीवार की पार्श्व सतह;
अक्षीय क्षेत्र का निचला हिस्सा।
इन स्थानों में, त्वचा को आसानी से गुना में पकड़ा जाता है और रक्त वाहिकाओं, नसों और पेरीओस्टेम को नुकसान का जोखिम कम से कम होता है।
edematous चमड़े के नीचे वसा के साथ स्थानों में;
पिछले इंजेक्शन से खराब अवशोषित सील में।
इंजेक्शन साइट के सामने की त्वचा को एक तह में इकट्ठा किया जाता है, सुई को त्वचा में 45 ° के कोण पर डाला जाता है, फिर दवा का एक समाधान चमड़े के नीचे फैटी ऊतक में आसानी से इंजेक्ट किया जाता है।
अंतःशिरा इंजेक्शन
अंतःशिरा इंजेक्शन में दवा का प्रशासन सीधे रक्तप्रवाह में शामिल होता है। इस मामले में सबसे महत्वपूर्ण नियम एसेपीसिस के नियमों का सबसे सख्त पालन है (हाथ धोने, रोगी की त्वचा, आदि)।
नसों की संरचना की विशेषताएं
अंतःशिरा इंजेक्शन के लिए, उलनार फोसा की नसों को सबसे अधिक बार उपयोग किया जाता है, क्योंकि उनके पास एक बड़ा व्यास होता है, सतही रूप से और अपेक्षाकृत कम शिफ्ट, और हाथ की सतही नसों, प्रकोष्ठ, कम अक्सर निचले छोरों की नसों। सैद्धांतिक रूप से, मानव शरीर की किसी भी नसों में अंतःशिरा इंजेक्शन बनाया जा सकता है। इसके अलावा, अंतःशिरा इंजेक्शन का एक एनालॉग मुंह के डायाफ्राम के माध्यम से जीभ की जड़ तक दवा की शुरूआत है। यह मानव भाषा की शारीरिक संरचना की ख़ासियत के कारण है।
ऊपरी अंग की चमड़े के नीचे की नसें रेडियल और उलार चमड़े के नीचे की नसें हैं। ऊपरी शिरा की पूरी सतह से जुड़ने वाली ये दोनों नसें, यौगिकों की एक भीड़ का निर्माण करती हैं, जिनमें से सबसे बड़ी कोहनी की मध्य शिरा है, जिसका उपयोग अक्सर पंचर के लिए किया जाता है। त्वचा के नीचे नस कितनी स्पष्ट रूप से दिखाई देती है और पेलपेट है (पल्पेबल) के आधार पर, तीन प्रकार की नसें होती हैं:
अच्छी तरह से समोच्च शिरा। वियना स्पष्ट रूप से दिखाई दे रही है, त्वचा के ऊपर स्पष्ट रूप से उभरी हुई है, स्वैच्छिक है। साइड और सामने की दीवारें स्पष्ट रूप से दिखाई देती हैं। पैल्पेशन पर, आंतरिक दीवार के अपवाद के साथ, शिरा की लगभग पूरी परिधि पेलपबल है।
कमजोर रूप से घूंघट। केवल पोत की सामने की दीवार बहुत ही दृश्यमान और उभरी हुई है, नस त्वचा के ऊपर नहीं फैलती है।
समोच्च शिरा नहीं। शिरा दिखाई नहीं देता है, और यह बहुत खराब रूप से उभरा हुआ है, या शिरा बिल्कुल भी दिखाई नहीं देता है।
चमड़े के नीचे के ऊतक में नस के निर्धारण की डिग्री के अनुसार, निम्नलिखित वेरिएंट प्रतिष्ठित हैं:
निश्चित शिरा - शिरा को विमान के साथ थोड़ा विस्थापित किया जाता है, इसे पोत की चौड़ाई की दूरी पर स्थानांतरित करना लगभग असंभव है।
फिसलने वाली नस - नस को विमान के साथ चमड़े के नीचे के ऊतक में आसानी से विस्थापित किया जाता है, इसे अपने व्यास से बड़ी दूरी पर स्थानांतरित किया जा सकता है। इस मामले में, एक नियम के रूप में, ऐसी नस की निचली दीवार तय नहीं होती है।
दीवार की गंभीरता को निम्न प्रकारों में विभाजित किया जा सकता है:
मोटी-दीवार वाली नस - नस मोटी, घनी होती है।
पतली दीवार वाली नस - पतली, आसानी से कमजोर दीवार के साथ एक नस।
सभी सूचीबद्ध शारीरिक मापदंडों का उपयोग करते हुए, निम्नलिखित नैदानिक \u200b\u200bविकल्प निर्धारित करें:
अच्छी तरह से तय मोटी दीवार वाली नस - ऐसी नस 35% मामलों में पाई जाती है;
अच्छी तरह से मोटी दीवार वाली नस को समोच्च रूप से बांधना - 14% मामलों में होता है;
खराब रूप से समोच्च, निश्चित मोटी दीवार वाली नस - 21% मामलों में होती है;
कमजोर रूप से समोच्च स्लाइडिंग नस - 12% मामलों में होता है;
गैर-समोच्च निश्चित नस - 18% मामलों में होता है।
पहले दो नैदानिक \u200b\u200bविकल्पों के पंचर नसों के लिए सबसे उपयुक्त है। अच्छी आकृति, मोटी दीवार से शिरा को आसानी से पंचर करना संभव हो जाता है।
तीसरे और चौथे वेरिएंट की नसें कम सुविधाजनक हैं, जिनमें से पंचर ठीक सुई सबसे उपयुक्त है। यह केवल याद रखना चाहिए कि "स्लाइडिंग" नस को पंचर करते समय, इसे मुफ्त हाथ की उंगली से ठीक करना आवश्यक है।
पांचवें विकल्प की नस के पंचर के लिए सबसे प्रतिकूल। जब इस तरह की नस के साथ काम किया जाता है, तो प्रारंभिक पल्पेशन (पल्पेशन) का उपयोग किया जाता है, "अंधा" पंचर की सिफारिश नहीं की जाती है।
अंतःशिरा इंजेक्शन के साथ जटिलताओं
नसों की सबसे आम शारीरिक विशेषताओं में से एक तथाकथित नाजुकता है। नेत्रहीन और तालु भंगुर नसों सामान्य से अलग नहीं हैं। एक नियम के रूप में, उन्हें पंचर करें, यह भी कठिनाइयों का कारण नहीं बनता है, लेकिन पंचर साइट पर एक हेमेटोमा बहुत जल्दी से प्रकट होता है, जो इस तथ्य के बावजूद बढ़ रहा है कि सभी नियंत्रण विधियां पुष्टि करती हैं कि सुई सही तरीके से नस में प्रवेश कर गई है। यह माना जाता है कि निम्नलिखित होने की संभावना है: सुई एक दर्द निवारक एजेंट है, और कुछ मामलों में, नस की दीवार का पंचर सुई के व्यास से मेल खाता है, और अन्य में, शारीरिक विशेषताओं के कारण, नस के साथ एक टूटना है।
नस में सुई निर्धारण तकनीक का उल्लंघन भी जटिलताओं का कारण बन सकता है। कमजोर निश्चित सुई पोत को अतिरिक्त चोट पहुंचाती है। यह जटिलता लगभग विशेष रूप से बुजुर्गों में होती है। इस विकृति के साथ, इस नस में दवा की शुरूआत को रोक दिया जाता है, दूसरी नस को छिद्रित किया जाता है और एक जलसेक किया जाता है, जिससे पोत में सुई के निर्धारण पर ध्यान दिया जाता है। हेमेटोमा के क्षेत्र पर एक तंग पट्टी लगाते हैं।
काफी अक्सर जटिलता उपचर्म ऊतक में जलसेक समाधान है। कोहनी मोड़ में नस के पंचर के बाद, सुई सबसे अधिक बार दृढ़ता से तय नहीं होती है, जब रोगी अपनी बांह को हिलाता है, तो सुई नस को छोड़ देती है और समाधान त्वचा के नीचे प्रवेश करती है। कम से कम दो बिंदुओं पर कोहनी मोड़ में सुई को ठीक करने के लिए, और बेचैन रोगियों में संयुक्त क्षेत्र को छोड़कर, पूरे अंग में नस को ठीक करने की सिफारिश की जाती है।
त्वचा के नीचे तरल पदार्थ के प्रवेश का एक अन्य कारण शिरा के छिद्र के माध्यम से है, जो डिस्पोजेबल सुइयों का उपयोग करते समय अधिक सामान्य होता है, जो पुन: प्रयोज्य सुइयों की तुलना में तेज होते हैं, इस मामले में समाधान शिरा में आंशिक रूप से प्रवेश करता है और त्वचा के नीचे आंशिक रूप से होता है।
केंद्रीय और परिधीय रक्त परिसंचरण के उल्लंघन के मामले में, नसें कम हो जाती हैं। एक समान नस का पंचर बेहद मुश्किल है। इस मामले में, रोगी को अधिक सख्ती से निचोड़ने और उंगलियों को खाली करने के लिए कहा जाता है और साथ ही साथ त्वचा पर थपथपाया जाता है, पंचर के क्षेत्र में नस के माध्यम से देखता है। एक नियम के रूप में, यह तकनीक कम या ज्यादा एक संकुचित शिरा के पंचर के साथ मदद करती है। ऐसी नसों पर चिकित्सा कर्मचारियों का प्राथमिक प्रशिक्षण अस्वीकार्य है।
अंतःशिरा इंजेक्शन प्रदर्शन करना
जब अंतःशिरा इंजेक्शन प्रदर्शन करते हैं तो निम्न क्रियाएं होती हैं:
हाथ धोना और रबर के दस्ताने पर इंजेक्शन लगाना, दस्ताने को शराब के साथ व्यवहार किया जाता है।
दवा को सिरिंज में एकत्र किया जाता है, सिरिंज में हवा की अनुपस्थिति की जांच की जाती है। टोपी वापस सुई पर लगाई जाती है।
रोगी एक आरामदायक स्थिति में रहता है, उसकी पीठ पर या बैठे हुए, अधिकतम कोहनी संयुक्त पर हाथ बढ़ाता है (इस उद्देश्य के लिए, रोगी की कोहनी के नीचे, एक ऑयलक्लोथ पैड डाल दिया जाता है)।
रोगी के कंधे (कपड़े या नैपकिन के ऊपर) के मध्य तीसरे पर एक रबर बैंड लगाया जाता है, और रेडियल धमनी पर पल्स नहीं बदलना चाहिए। हार्नेस को रीफ नॉट से बांधा जा सकता है
रोगी को अपनी मुट्ठी (नस में रक्त के बेहतर इंजेक्शन के लिए) को बंद करने और उसे हटाने के लिए कहा जाता है।
कोहनी मोड़ में त्वचा को परिधि से केंद्र तक दिशा में शराब के साथ दो या तीन कपास गेंदों के साथ इलाज किया जाता है।
मुक्त हाथ पंचर के क्षेत्र में त्वचा को ठीक करता है, इसे कोहनी मोड़ के क्षेत्र में खींचता है और परिधि में थोड़ा स्थानांतरित होता है।
सुई को लगभग नस के समानांतर पकड़े हुए, त्वचा को छेदें और धीरे से सुई को 1/3 काटें (रोगी की मुट्ठी के साथ) की लंबाई डालें।
शिरा को ठीक करना जारी रखें, सुई की दिशा को थोड़ा बदल दें और धीरे से नस को "शून्य में गिरने" की अनुभूति के लिए पंचर करें।
यह पुष्टि करने के लिए कि सुई नस में है, सिरिंज के प्लेजर को अपनी ओर खींचने की सिफारिश की जाती है - सिरिंज में रक्त दिखाई देना चाहिए।
मुक्त छोरों में से एक पर खींचना, टूरनीकेट को खोलना, रोगी को ब्रश को खाली करने के लिए कहें।
सिरिंज की स्थिति को बदलने के बिना, धीरे-धीरे दवा समाधान इंजेक्ट करें।
शराब के साथ एक कपास की गेंद को इंजेक्शन साइट पर दबाया जाता है और सुई को नस से हटा दिया जाता है।
रोगी हाथ को कोहनी में मोड़ता है, शराब के साथ गेंद जगह में रहता है, रक्तस्राव को रोकने के लिए रोगी 5 मिनट के लिए इस स्थिति में हाथ को ठीक करता है।
प्रयुक्त डिस्पोजेबल सामग्री को पुनर्नवीनीकरण किया जाता है।
इस पद्धति को एक समानांतर पंचर का उपयोग किए बिना सीधे नस में परिचय की तुलना में मास्टर करना आसान माना जाता है।
सीवीपी का मापन। उपकरण। सीवीपी को एक रक्त आधान प्रणाली या एक ग्लास टी का उपयोग करके रक्त के विकल्प से जुड़े वाल्डमैन फेलोबोनोमीटर का उपयोग करके मापा जाता है। फ्लेबोटोनोमेट्र में छोटे व्यास की एक ग्लास ट्यूब और पैमाने के साथ एक विशेष तिपाई होती है। तंत्र की कांच की ट्यूब सोडियम क्लोराइड के एक आइसोटोनिक घोल से भरी होती है और रबड़ के जोड़ पर एक क्लैम्प रखा जाता है जो फेलोबेटोमीटर से टी तक जाता है। फ़ेलबोनोमीटर के पैमाने का शून्य विभाजन सही एट्रियम के स्तर पर सेट किया गया है, जो पेक्टोरलिस प्रमुख मांसपेशी (तीसरे इंटरकोस्टल स्पेस के चौराहे पर या मध्य-पेशी लाइन के साथ IV रिब) से मेल खाती है। आपातकालीन देखभाल की शर्तों के तहत, रक्त आधान या रक्त के विकल्प के लिए एक रैक के लिए फेलोबोनोमीटर के पैमाने को संलग्न करना उचित है; रैक के ऊपरी भाग को आगे बढ़ाकर उपकरण के शून्य विभाजन को ठीक किया जाता है। प्रवेशनी प्रणाली सबक्लेवियन नस में डाली गई एक कैथेटर से जुड़ी होती है और रक्त या रक्त स्थानापन्न का आधान शुरू किया जाता है। सीवीपी को मापने के लिए ड्रॉपर के नीचे एक क्लैंप लगाते हैं और रबड़ की ट्यूब से क्लैंप को हटाते हैं जो फ़्लोबबोनोमेट्रियम में जाता है। उपकरण रीडिंग ग्लास ट्यूब में तरल स्तर के स्थिरीकरण के बाद दर्ज की जाती है (औसतन, 1% - 2 मिनट के बाद)।
सीवीपी का सामान्य मूल्य 30 - 100 मिमी पानी है। कला। रक्त या रक्त के प्रतिस्थापन और आसमाटिक मूत्रवर्धक (मैनिटॉल, यूरिया) या सिम्पेथोमिमेटिक ड्रग्स के अंतःशिरा ड्रिप (उदाहरण के लिए, एनाफिलेक्टिक शॉक में) के दौरान निम्न सीवीपी स्पष्ट रूप से बढ़ जाता है। सीवीपी को 150 मिमी पानी से ऊपर उठाना। कला। आधान की दर या मात्रा (दर्दनाक आघात और बड़े पैमाने पर रक्त की हानि) की समाप्ति या सीमा के लिए एक संकेत के रूप में कार्य करता है या डिजिटली तैयारी, गैंग्लियोब्लॉकर्स या α-एडिनर्जीनिक ब्लॉकर्स (दिल की विफलता में) के अंतःशिरा प्रशासन के लिए। फुफ्फुसीय एडिमा वाले रोगियों में गैंग्लियोब्लॉकर्स के अंतःशिरा प्रशासन या इलेक्ट्रोप्लेस थेरेपी का उपयोग करके साइनस लय की लगातार वसूली के बाद ऊंचा सीवीपी स्पष्ट रूप से कम हो जाता है।
दवाओं का अंतःशिरा प्रशासनऔर खून। संकेत। अत्यधिक जलने और विकृतियों की विकृति, सदमे, पतन, टर्मिनल स्थितियों, साइकोमोटर आंदोलन या आक्षेप में सफ़न नसों के पतन, अंतःशिरा ड्रग एडमिनिस्ट्रेशन की असंभवता (मुख्य रूप से बाल चिकित्सा अभ्यास में)।
मतभेद। हड्डी पंचर के अंदर निर्धारित क्षेत्र में भड़काऊ प्रक्रियाएं।
उपकरण। त्वचा को आयोडीन की मिलावट के साथ इलाज किया जाता है, फिर शराब के साथ और 0.5-2% नोवोकेन समाधान के 2-5 मिलीलीटर की शुरूआत के साथ एनेस्थेटीज़ किया जाता है; जो रोगी एक कोमाटोज अवस्था में या एनेस्थीसिया के तहत होते हैं, वे एनेस्थीसिया नहीं देते हैं। पंचर निम्नलिखित क्षेत्रों में से एक में मेन्ड्रिन के साथ एक छोटा वीरा सुई के साथ किया जाता है: ट्यूबलर हड्डियों का एपिफेसिस, कैल्केनस की बाहरी सतह, पूर्वकाल-श्रेष्ठ इलियाक रीढ़; चोट की जगह के पास पंचर होने की सलाह नहीं दी जाती है। साइकोमोटर आंदोलन या ऐंठन सिंड्रोम की उपस्थिति में, अंग का प्रारंभिक निर्धारण आवश्यक है।
सुई को कम से कम 1 सेमी की गहराई तक सर्पिल गतियों के साथ हड्डी में अंतःक्षिप्त किया जाता है। जिस समय सुई स्पंजी पदार्थ में प्रवेश करती है, "विफलता" की भावना प्रकट होती है, और सुई के लुमेन से मेन्ड्रिन को हटाने के बाद, वसा की बूंदों के साथ रक्त आमतौर पर निकलता है। इंट्रा हड्डी विधि, आप अंतःशिरा के समान दवाओं में प्रवेश कर सकते हैं; स्पंजी हड्डी में संक्रमित होने पर दवाओं का उपचारात्मक प्रभाव उतना ही तेज होता है। इंजेक्शन के अंत में, एक बाँझ कपड़े के साथ कवर किए गए मेन्ड्रिन के साथ एक सुई को बाद के संक्रमण के लिए हड्डी में छोड़ दिया जा सकता है। सुई के मजबूत निर्धारण और इसे थ्रॉम्बेट करने की असंभवता के कारण, लंबे समय तक ड्रिप इन्फ्यूजन का प्रदर्शन किया जा सकता है। इस संबंध में, यदि आवश्यक हो तो, गंभीर रूप से बीमार रोगियों के लंबे समय तक परिवहन, विशेष रूप से ऊबड़ सड़क पर, दवाओं के अंतःशिरा प्रशासन को अंतःशिरा ड्रिप पसंद किया जाना चाहिए। पुनर्जीवन के साथ, अंतर्गर्भाशयी रक्त आधान, जो अलग-अलग क्षेत्रों में 2 - 3 सीरिंज के साथ एक साथ किया जाता है, कभी-कभी इंट्रासेरियल रक्त इंजेक्शन की तुलना में अधिक प्रभावी हो सकता है।
जटिलताओं। वसा की एक बड़ी मात्रा में तरल पदार्थ की बहुत तेज शुरूआत के साथ वसा का आवेश, सुई की एक बहुत करीबी स्थिति में हड्डी की कोर्टिकल परत तक; सीमित अस्थिमज्जा का प्रदाह।
इंट्रा महाधमनी और अंतर्गर्भाशयी आधान
संकेत:
1) नैदानिक \u200b\u200bमृत्यु में हृदय की गिरफ्तारी, बड़े पैमाने पर अधूरा खून की कमी के कारण;
2) लंबे समय तक हाइपोटेंशन (बीपी 60 मिमी एचजी और नीचे) से जुड़ी एक टर्मिनल स्थिति। इस विधि का लाभ कोरोनरी वाहिकाओं और मस्तिष्क के जहाजों को रक्त की प्रत्यक्ष आपूर्ति है, साथ ही हृदय गतिविधि का पलटा उत्तेजना भी है। यह विधि थोड़े समय में पर्याप्त रक्त डालने की अनुमति देती है; 3) महाधमनी या उसकी शाखाओं (चयनात्मक) में दवा समाधानों का दीर्घकालिक प्रशासन कैंसर के मामले में घाव में उनकी अधिकतम एकाग्रता बनाने के लिए, पेट और वक्षीय गुहाओं, अंगों के प्यूरुलेंट-विनाशकारी घावों, फैलाना पेरिटोनिटिस, विनाशकारी अग्नाशयशोथ के साथ, थ्रोम्बोलिसिस के उद्देश्य से। रोग के दौरान घनास्त्रता, थ्रोम्बोम्बोलिज़्म और धमनी रोग के मामलों में।
3) थोरैसिक ऑपरेशन के दौरान अचानक बड़े पैमाने पर रक्तस्राव;
4) बिजली का झटका;
5) विभिन्न एटियलजि के एस्फिक्सिया;
6) विभिन्न मूल का नशा।
इंट्रा-धमनी प्रशासन के साथ, रक्त में इसकी उच्च एकाग्रता के कारण ऊतक में दवा का प्रवेश अधिक तेजी से होता है। अंतःशिरा मार्ग की तुलना में, इंट्रा-धमनी ऊतक फिल्टर से बचा जाता है: फेफड़े, यकृत, गुर्दे, जिसमें विलंब, विनाश और दवाओं का उन्मूलन होता है।
यह महत्वपूर्ण है क्योंकि जितनी तेजी से पदार्थ रक्त से ऊतक में गुजरता है, उतना ही कम यह प्लाज्मा प्रोटीन को बांधता है;
आपातकाल के मामले में, इंट्रा-धमनी इंजेक्शन को पर्क्यूटेनियस पंचर या सेलडिंगर कैथीटेराइजेशन के बाद एक सिरिंज के साथ किया जाता है।
जब यह विफल हो जाता है, तो परिधीय धमनी एक परत-दर-परत चीरा द्वारा उजागर होती है और एक पंचर या धमनीविस्फार किया जाता है। यदि आवश्यक हो, इंट्रा-धमनी आधान गुहाओं के मुख्य जहाजों में किया जा सकता है, और अंगों की चोटों और आँसू के साथ, आप पोत के अंतराल अंत का उपयोग कर सकते हैं।
हृदय के रक्त से जितना अधिक बाहर का इंजेक्शन लगाया जाता है, उतना ही इसका उत्तेजक प्रभाव कम होता है। जब बड़ी धमनियों (ब्रैचियल, फीमरल, कैरोटिड) के आधान के लिए उपयोग किया जाता है, तो दिल और मस्तिष्क को बेहतर और तेजी से रक्त की आपूर्ति के कारण प्रभाव अधिक स्पष्ट होता है। बड़े जहाजों की ऐंठन के खतरे, चरम सीमाओं को बिगड़ा हुआ रक्त की आपूर्ति के विकास के साथ एंडोथेलियम को नुकसान के कारण परिधीय धमनियों (रेडियल और पोस्टीरियर टिबिअल) के उपयोग के लिए मजबूर किया जाता है जो अलगाव के लिए आसानी से उपलब्ध होते हैं और इंट्रा-धमनी संक्रमण के बाद ऊतकों के इस्केमिया के ऊतकों के विकास के डर के बिना बांधा जा सकता है। ।
एक रिचर्डसन गुब्बारे और एक शीशी में रक्त या शीशी का उपयोग करना उच्च दबाव (160-200 मिमी एचजी) बनाता है। इस स्तर से नीचे दबाव अप्रभावी हो सकता है, और उच्च दबाव से विभिन्न अंगों में रक्तस्राव हो सकता है और विशेष रूप से रीढ़ की हड्डी में छोटे जहाजों के टूटने के कारण हो सकता है। रक्त या रक्त के विकल्प के साथ शीशी में एक निश्चित निरंतर दबाव बनाए रखने के लिए, आधान के पूरा होने के समय में वायु के आवेश को रोकने के लिए, आप V.P.Sukhorukov प्रणाली का उपयोग कर सकते हैं, जिसमें एक हवाई कम्पेसाटर (बोब्रोव उपकरण या एक बड़े पोत की कैन) और एक अस्थायी ग्लास फ्लोट वाला ग्लास कक्ष भी शामिल है। अतिव्यापी प्रणाली।
इंजेक्शन, जलसेक या इंजेक्शन, प्रशासन या मानव या पशु शरीर (आरोपण, इंट्रामस्क्युलर, अंतःशिरा, विभिन्न गुहाओं में, अंतःक्रियात्मक रूप से, विभिन्न गुहाओं में) में आरोपण के लिए बाँझ तैयारी, समाधान, इमल्शन, सस्पेंशन, पाउडर, समाधान के उत्पादन और आरोपण के लिए गोलियाँ। , lyophilized तैयारी। सभी बाँझ FPP का 30% !!!

औषधि की तेजी से कार्रवाई और दवा की पूरी जैव उपलब्धता के लाभ; खुराक की सटीकता और सुविधा; एक बेहोश रोगी को औषधीय पदार्थ का प्रशासन करने की संभावना या, जब दवा को मुंह के माध्यम से प्रशासित नहीं किया जा सकता है; जठरांत्र संबंधी मार्ग और यकृत एंजाइमों के स्राव के प्रभाव की कमी, जो दवाओं के आंतरिक उपयोग के मामले में है। क्षतिग्रस्त त्वचा के माध्यम से रोगजनक सूक्ष्मजीव आसानी से रक्त में प्रवेश कर सकते हैं; एक साथ इंजेक्शन के लिए समाधान के साथ, हवा को शरीर में इंजेक्ट किया जा सकता है, जिससे वाहिकाओं या कार्डियो विकार का एक एम्बोलिज्म (रोड़ा) हो सकता है; यहां तक \u200b\u200bकि छोटी मात्रा में अशुद्धियां रोगी के शरीर पर हानिकारक प्रभाव डाल सकती हैं; प्रशासन के इंजेक्शन मार्ग की पीड़ा के साथ जुड़े मनोवैज्ञानिक-भावनात्मक पहलू (अब उच्च दबाव में दर्द रहित इंजेक्शन: इंजेक्टर "बी", "जेटिनजेक्शन"); केवल योग्य विशेषज्ञों द्वारा किया जा सकता है।

इंजेक्शन (इंजेक्शन) तरल एलएफ का एक अलग समूह है जो विशेष उपकरणों की मदद से शरीर में इंजेक्ट किया जाता है जो त्वचा या श्लेष्म झिल्ली की अखंडता का उल्लंघन करते हैं। Infusions (infusions) - बाँझ खुराक रूपों को 100 मिली ड्रिप या जेट से अधिक मात्रा में शरीर के पैराट्रेटाल्नो में प्रशासित किया जाता है। इम्प्लांट्स बाँझ ठोस दवाएं हैं जो आकार और आकार में पैरेन्टेरल इम्प्लांटेशन के लिए उपयुक्त हैं, और सक्रिय पदार्थों को लंबे समय तक छोड़ती हैं।

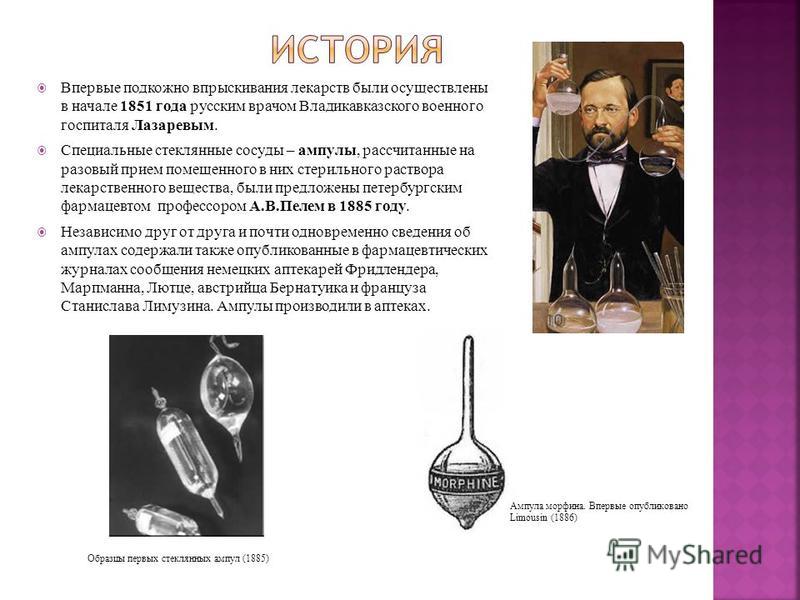
पहली बार 1851 की शुरुआत में व्लादिकाव्काज़ मिलिट्री हॉस्पिटल लाज़रेव के रूसी डॉक्टर द्वारा दवाओं के उपचर्म इंजेक्शन लगाए गए थे। विशेष कांच के बर्तन - ampoules, उन्हें रखा गया औषधीय पदार्थ के बाँझ समाधान की एक खुराक के लिए डिज़ाइन किया गया था, 1885 में पीटर्सबर्ग के फार्मासिस्ट प्रोफेसर ए.वी. पेल्म द्वारा प्रस्तावित किया गया था। स्वतंत्र रूप से एक दूसरे के और लगभग एक साथ, ampoules के बारे में जानकारी भी जर्मन फार्मासिस्टों फ्रीडलैंडर, Marpmann, Lutz, ऑस्ट्रियाई Bernatuik और फ्रेंचमैन स्टैनिस्लाव लिमोसिन की रिपोर्ट दवा पत्रिकाओं में प्रकाशित किया। फार्मेसियों में उत्पादित Ampoules। पहले ग्लास ampoules के नमूने (1885) मॉर्फिन ampoule। लिमोसिन द्वारा पहली बार प्रकाशित (1886)
इंट्राडर्मल इंजेक्शन के प्रकार। सम्मिलन की इस पद्धति के साथ, सुई केवल त्वचा के एपिडर्मिस को छेदती है, और बहुत कम मात्रा में द्रव एपिडर्मिस और डर्मिस के बीच की जगह में इंजेक्ट किया जाता है। संक्रामक रोगों का निदान करने के लिए उपयोग किया जाता है। चमड़े के नीचे। समाधान चमड़े के नीचे के ऊतक में अंतःक्षिप्त हैं। पानी और तेल समाधान, निलंबन और पायस लागू करें। दवा के अवशोषण की दर विलायक की प्रकृति पर निर्भर करती है। इंट्रामस्क्युलर। प्रशासन की इस पद्धति के साथ, द्रव को बड़ी मांसपेशी की मोटाई में पेश किया जाता है। इंट्रामस्क्युलर रूप से, आप पानी और तेल समाधान, पतली निलंबन और पायस में प्रवेश कर सकते हैं। चमड़े के नीचे इंजेक्शन के साथ तुलना में तेजी से दवा अवशोषण। उपचर्म कम दर्दनाक है, क्योंकि मांसपेशियों के ऊतकों में कम संवेदनशील तंत्रिका अंत होता है। नसों में। समाधान धीरे और ध्यान से इंजेक्ट किया जाता है। LV की क्रिया 1-2 सेकंड में होती है। प्रशासन का अंतःशिरा मार्ग मानव शरीर (1-500 मिलीलीटर) को बड़ी मात्रा में द्रव को प्रशासित करने की अनुमति देता है। अक्सर इन समाधानों को ड्रिप विधि द्वारा प्रशासित किया जाता है। केवल जलीय समाधान जो रक्त के साथ अच्छी तरह से मिश्रण करते हैं, उन्हें वाहिकाओं में इंजेक्ट किया जा सकता है। रक्त के निलंबन में प्रवेश करना अस्वीकार्य है, लाल रक्त कोशिकाओं के व्यास से अधिक कण व्यास के साथ पायस। इंट्रा-धमनी। प्रशासन की इस पद्धति के साथ, समाधान को धमनी में इंजेक्ट किया जाता है, धीरे-धीरे और सावधानी से, दवा की कार्रवाई पहले से ही प्रशासन की प्रक्रिया में आती है। इंट्रावास्कुलर इंजेक्शन नाटकीय रूप से शरीर के अवतारवाद और संक्रमण के जोखिम को बढ़ाता है। रीढ़ की हड्डी प्रशासन की इस पद्धति में, रीढ़ की हड्डी की नहर के सबराचनोइड या एपिड्यूरल स्पेस को इंजेक्ट किया जाता है। केवल 5 से कम नहीं और 8 से अधिक नहीं के पीएच वाले सच्चे जलीय घोलों का उपयोग किया जाता है। इस पद्धति का उपयोग एनेस्थेटिक्स और एंटीबायोटिक दवाओं के लिए किया जाता है। Intracranial। समाधान को subarachnoid अंतरिक्ष के विस्तारित हिस्से में इंजेक्ट किया जाता है, और LV तुरंत कार्य करता है। केवल सही और तटस्थ समाधान प्रस्तुत किया। अक्सर मेनिनजाइटिस के लिए पेनिसिलिन और स्ट्रेप्टोमाइसिन का उपयोग किया जाता है।

यांत्रिक अशुद्धियों, बाँझपन, स्थिरता, Pyrogen-free की कमी - सूक्ष्मजीवों के चयापचय उत्पादों का कोई इंजेक्शन उत्पाद - तथाकथित pyrogenic पदार्थ, या pyrogens। Pyrogens ने अपना नाम (लाट। रग - गर्मी, आग से) प्राप्त करने की अपनी क्षमता के कारण तापमान में वृद्धि का कारण बना। Isotonicity - अर्थात्, तरल पदार्थ में एक निरंतर आसमाटिक दबाव होता है, जो सामान्य रूप से 7.4 atm पर रहता है। Isoionicity - रक्त सीरम के लिए विशिष्ट अनुपात और मात्रा में कुछ आयनों को शामिल करने के लिए समाधान की क्षमता। Isohydricity

जलसेक समाधान के प्रकार 1. हेमोडायनामिक या एंटीशॉक ड्रग्स - विभिन्न मूल के सदमे के उपचार के लिए इरादा है, परिसंचारी रक्त की मात्रा की सूजन और हेमोडायनामिक विकारों की बहाली। 2. Detoxification समाधान - विभिन्न रोगों में विषाक्त पदार्थों के उन्मूलन के लिए आवश्यक। 3. जल-नमक संतुलन और एसिड-बेस बैलेंस के नियामक - सेरेब्रल एडिमा, विषाक्तता, आदि के साथ दस्त के कारण निर्जलीकरण के दौरान रक्त की संरचना में सुधार करते हैं। 4. आंत्रेतर पोषण की तैयारी - शरीर के ऊर्जा संसाधनों को प्रदान करने के लिए सेवा करना, अंगों और ऊतकों को पोषक तत्व प्रदान करना, विशेष रूप से सर्जिकल हस्तक्षेप के बाद, आदि। 5. ऑक्सीजन ट्रांसफर फ़ंक्शन के साथ समाधान - रक्त के श्वसन समारोह को बहाल करने के लिए डिज़ाइन किया गया। 6. जटिल कार्रवाई के समाधान, या बहुपक्षीय - कार्रवाई की एक विस्तृत स्पेक्ट्रम है और ऊपर सूचीबद्ध कई कार्यों को जोड़ सकते हैं। आसव समाधान - इंजेक्शन LF का सबसे कठिन समूह। इनमें तथाकथित शारीरिक समाधान शामिल हैं, जो भंग किए गए पदार्थों की संरचना के अनुसार, शरीर में शारीरिक संतुलन में महत्वपूर्ण बदलाव के बिना कोशिकाओं और अंगों की महत्वपूर्ण गतिविधि का समर्थन करने में सक्षम हैं।

1. जब रक्तप्रवाह में इंजेक्ट किया जाता है, तो जलसेक समाधान को अपने कार्यात्मक उद्देश्य को पूरा करना चाहिए, जबकि शरीर से बिना संचयी रूप से पूरी तरह से समाप्त हो जाना; 2. ऊतक को नुकसान नहीं पहुंचाना चाहिए और व्यक्तिगत अंगों के कार्यों को बाधित करना चाहिए 3. बड़े इंजेक्शन वाले संस्करणों के कारण रक्त-प्रतिस्थापन दवाएं विषाक्त नहीं होनी चाहिए; 4. बार-बार इंजेक्शन और एम्बोलिज्म होने पर शरीर में सेन्सिटाइजेशन (शरीर में एलर्जी की प्रतिक्रिया बढ़ जाना, एलर्जी का कारण) के कारण संवहनी दीवार पर जलन नहीं होनी चाहिए; 5. निरंतर भौतिक रासायनिक गुण होने चाहिए; 6. चिपचिपापन रक्त प्लाज्मा की चिपचिपाहट के अनुरूप होना चाहिए।

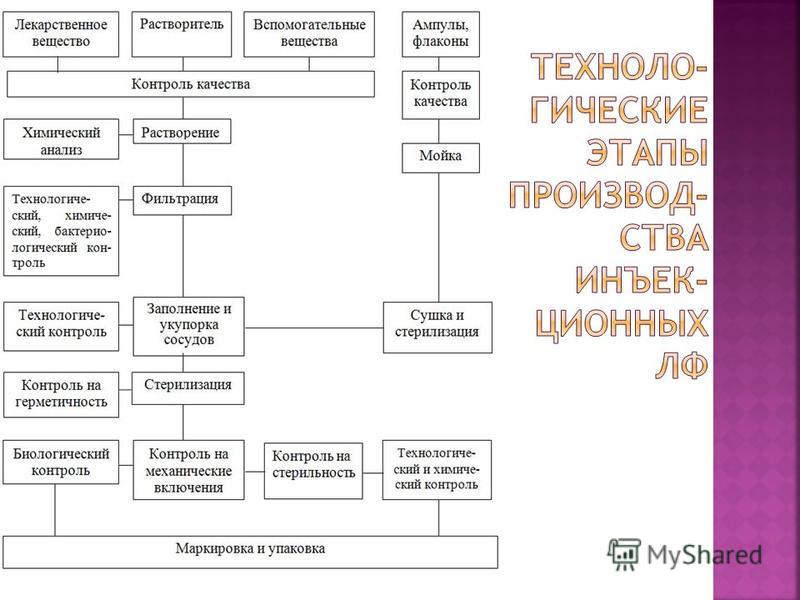
फैक्ट्री-निर्मित इंजेक्टेबल एलएफ का उत्पादन कांच के बर्तन (ampoules, शीशियों), प्लास्टिक पैकेजिंग पॉलिमर सामग्री (शीशियों, सिरिंज ampoules, लचीले कंटेनरों) से किया जाता है। इंजेक्शन LF के लिए जहाजों को दो समूहों में विभाजित किया जाता है: डिस्पोजेबल, जिसमें दवा की एक निश्चित मात्रा होती है, जो एक इंजेक्शन के लिए होती है - सिरिंज-ampoule; बहु-खुराक, जिसमें बाँझपन का उल्लंघन किए बिना दवा की एक निश्चित मात्रा के एक पोत से कई चयन की संभावना सुनिश्चित होती है - पीवीसी के लचीले कंटेनर, 50, 100, 250, 500 मिलीलीटर की बोतलें।
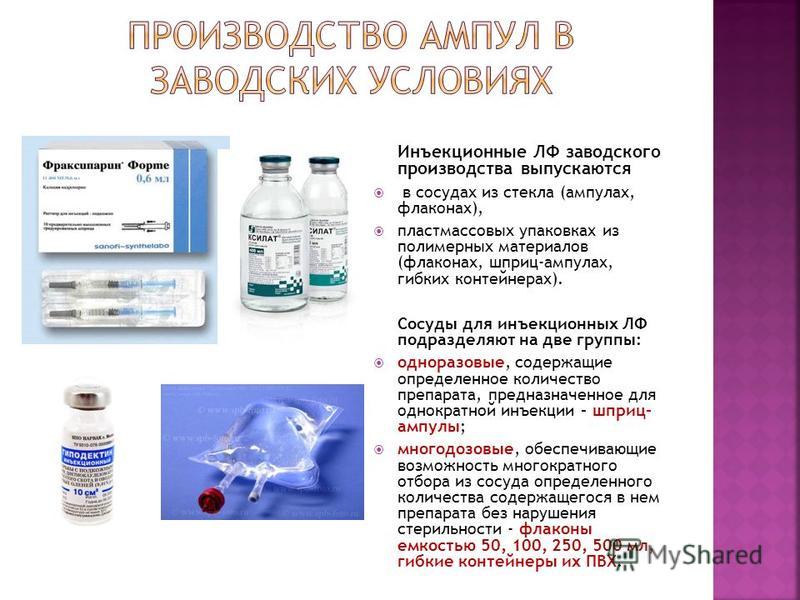
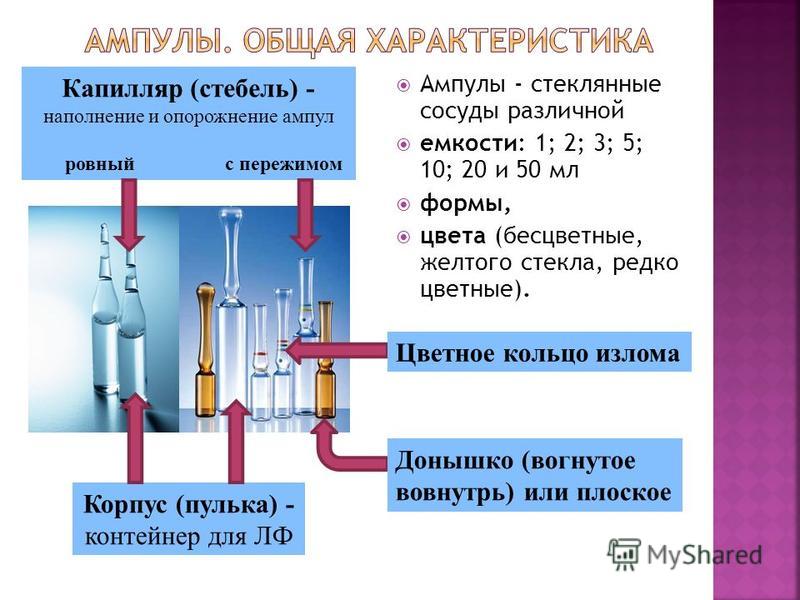
Ampoules - विभिन्न क्षमताओं के कांच के बर्तन: 1; 2; 3; 5; 10; 20 और 50 मिलीलीटर का रूप, रंग (रंगहीन, पीला ग्लास, शायद ही कभी रंगीन)। शरीर (गोली) - LF केशिका (स्टेम) के लिए कंटेनर - एक चुटकी के साथ ampoules को भरना और खाली करना फ्रैक्चर बॉटम का रिंग (अवतल आवक) या फ्लैट
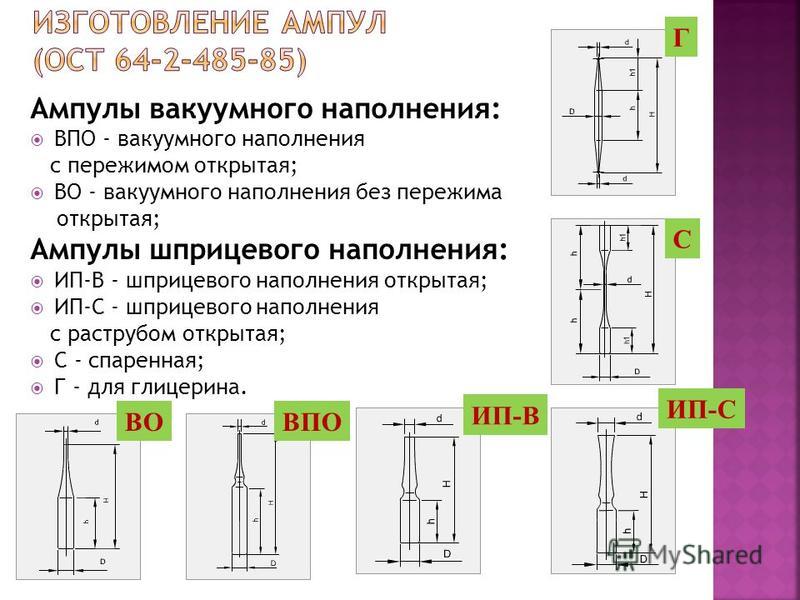
वैक्यूम भरने ampoules: एचपीई - चुटकी खुली के साथ वैक्यूम भरने; VO - क्लैंपिंग के बिना वैक्यूम फिलिंग; सिरिंज फिलिंग के Ampoules: PI-V - सिरिंज फिलिंग ओपन; आईपी-एस - एक सॉकेट खोलने के साथ सिरिंज भरना; सी - बनती; जी - ग्लिसरॉल के लिए। VOVPO IP-V IP-S S G
रंगहीनता और पारदर्शिता - यांत्रिक समावेशन की अनुपस्थिति और समाधान के नुकसान के संकेतों का पता लगाने की संभावना के लिए नियंत्रण; fusibility - सीलिंग ampoules के लिए; पानी का प्रतिरोध; यांत्रिक शक्ति - उत्पादन, परिवहन और भंडारण की प्रक्रिया में ampoules के प्रसंस्करण के दौरान भार का सामना करने के लिए (इस आवश्यकता को ampoules के केशिका के आसान उद्घाटन के लिए कांच की आवश्यक नाजुकता के साथ जोड़ा जाना चाहिए); थर्मल प्रतिरोध - तापमान में तेज उतार-चढ़ाव के साथ कांच की गिरावट नहीं, विशेष रूप से, नसबंदी के दौरान; रासायनिक प्रतिरोध, दवा के सभी घटकों की संरचना के प्रतिलोम को सुनिश्चित करता है।

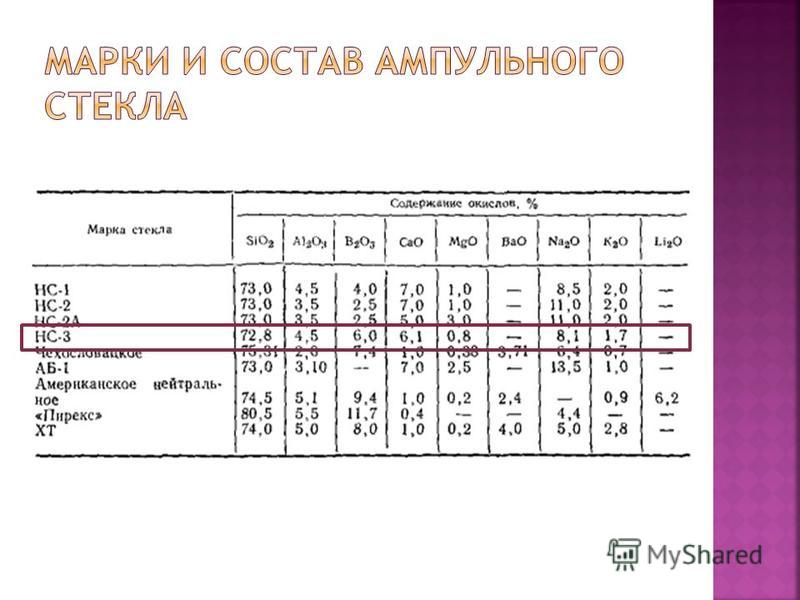
ग्लास, एक जटिल मिश्र धातु होने के नाते, पानी या जलीय समाधानों के साथ दीर्घकालिक संपर्क के दौरान (विशेषकर जब गर्म होता है) व्यक्तिगत घटकों को इसकी सतह से अलग करता है, अर्थात। कांच की ऊपरी परत को लीचिंग या भंग करने की प्रक्रिया से गुजरता है। टेट्रावैलेंट सिलिकॉन के उच्च प्रभार की तुलना में इसकी उच्च गतिशीलता के कारण, कांच की संरचना से अलकली और क्षारीय-पृथ्वी धातुओं के आक्साइड से लीचिंग संक्रमण होता है। गहरी लीचिंग प्रक्रियाओं के साथ, क्षार धातु के आयन आसानी से आंतरिक कांच की परतों से आयनों के स्थान पर चले जाते हैं जो प्रतिक्रिया करते हैं। ग्लास में विभिन्न ऑक्साइड होते हैं: SIO 2, (95-98%) Na 2 O, CaO, MgO, थर्मल स्थिरता B 2 O 3, Al 2 O 3 रासायनिक प्रतिरोध और नाजुकता के अन्य प्रभाव प्रतिरोध को बढ़ाने के लिए

परिणाम: क्षार के मुक्त क्षारों को उनके लवण से हानि; कोलाइडल से पदार्थों का अवसादन; उनके लवण से हाइड्रॉक्साइड या धातु आक्साइड की वर्षा; एस्टर, ग्लाइकोसाइड और एल्कलॉइड की हाइड्रोलिसिस जो एस्टर संरचना (एट्रोपिन, स्कोपोलामाइन, आदि) वाले हैं; शारीरिक रूप से निष्क्रिय आइसोमर्स के गठन के साथ सक्रिय पदार्थों के ऑप्टिकल आइसोमेरिज़ेशन; उदासीन या कमजोर क्षारीय वातावरण में ऑक्सीजन की क्रिया के प्रति संवेदनशील पदार्थों का ऑक्सीकरण, उदाहरण के लिए, मॉर्फिन, एड्रेनालाईन, आदि।

सिलिकोसिस के साथ ampoules की आंतरिक सतह का उपचार (कार्बनिक विलायक में सिलिकॉन तेल का 0.2-5% समाधान): गैर-जलीय सॉल्वैंट्स का उपयोग; औषधीय पदार्थ और विलायक के अलग ampulirovaniye; निर्जलीकरण दवाओं; अन्य सामग्रियों के साथ कांच का प्रतिस्थापन।


धुलाई (आंतरिक और बाहरी) ampoules। एक अर्ध-स्वचालित बाहरी वॉशिंग मशीन एक ढक्कन के साथ एक उपकरण है, जिसमें ampoules के साथ एक कारतूस एक स्वतंत्र रूप से घूर्णन स्टैंड पर स्थापित किया गया है। कैसेट के ऊपर एक शॉवर उपकरण है जिसके साथ फ़िल्टर किए गए गर्म पानी को ampoules में आपूर्ति की जाती है। पानी के जेट के प्रभाव में, कैसेट रोटेशन में आता है, इस प्रकार एक समान वॉश बेसिन प्राप्त करता है। 1-2 मिलीलीटर की क्षमता वाले ampoules के स्वचालित प्रसंस्करण का प्रदर्शन प्रति घंटे 30 हजार ampoules तक पहुंचता है।

आंतरिक ampoule धोने के तरीके: वैक्यूम (वीडियो देखें), incl। टर्बो वैक्यूम (तेज डिस्चार्ज शमन और स्टेपिंग वैक्यूम), भंवर, वाष्प संघनन (वैक्यूम में ampoules में पानी की सघन उबाल), अल्ट्रासोनिक और vibro-अल्ट्रासाउंड (k Hz, पानी का तापमान डिग्री)) microcracks, थर्मल, सिरिंज के साथ ampoules की अस्वीकृति।

६० मिनट के लिए १ 60० ° С पर एक शुष्क-वायु स्टरलाइज़र में ampoules का सूखना और नसबंदी; सुरंग ड्रायर में (ampoules के साथ कैसेट कन्वेयर के साथ चलते हैं जब 170 डिग्री सेल्सियस तक सुखाने वाले खंड में अवरक्त किरणों के साथ गरम होते हैं, और 300 डिग्री सेल्सियस तक स्टरलाइज़िंग अनुभाग में); स्टरलाइज़र्स में गर्म बाँझ हवा के लामिना के प्रवाह के साथ (एक प्रशंसक की मदद से, एक छोटे से अतिरिक्त दबाव के साथ हवा को हीटर में खिलाया जाता है, जो कि नसबंदी तापमान ° C तक गर्म हो जाता है, फ़िल्टर किया जाता है और एक वितरण डिवाइस के माध्यम से अपने पार अनुभाग में एक लामिना का प्रवाह के रूप में नसबंदी कक्ष में प्रवेश करता है, जो एक समान तापमान बनाता है। चेंबर के पूरे क्रॉस सेक्शन पर फ़ील्ड। स्टरलाइज़िंग फ़िल्टर्स और एक छोटे से हवा के दमन के माध्यम से फ़िल्टर करना, सेंट में यांत्रिक अशुद्धियों और माइक्रोफ़्लोरा की अनुपस्थिति को सुनिश्चित करता है। eilizatsii।

चिकित्सीय उपयोग के लिए अनुमति दी गई और NTD (FS, TU, GOST, OST) की आवश्यकताओं को पूरा किया। बढ़ी हुई शुद्धता की आवश्यकताएं - ग्लूकोज और जिलेटिन जीएफ के लिए एक ग्रेड "इंजेक्शन के लिए" (मैग्नीशियम सल्फेट, कैल्शियम क्लोराइड, कैफीन सोडियम बेंजोएट, अमीनोफाइलाइन, हेक्सामेथाइलनेटेट्रामाइन, सोडियम साइट्रेट और सोडियम हाइड्रोकार्बन, सोडियम बाइकार्बोनेट) और पाइरोजेनेसिस की आवश्यकता को पेश किया। वे सूक्ष्मजीवों के लिए एक अच्छा प्रजनन मैदान हैं। यदि LV या BB "इंजेक्शन" विविधता की आवश्यकताओं को पूरा नहीं करते हैं, तो उन्हें अस्वीकार्य रासायनिक और अन्य अशुद्धियों से विशेष सफाई के अधीन किया जाता है। इंजेक्शन के लिए पानी (शुद्ध पानी + बाँझ + पाइरोजेन मुक्त); कुछ औषधीय पदार्थों के आइसोटोनिक समाधान, प्राकृतिक, सिंथेटिक और अर्ध-सिंथेटिक मूल के गैर-जलीय सॉल्वैंट्स, नियामक और तकनीकी दस्तावेज की आवश्यकताओं को पूरा करना, मिश्रित सॉल्वैंट्स: जल-ग्लिसरीन, जल-प्रोपलीन, अल्कोहल-जल-ग्लिसरीन, आदि। सॉल्वैंट्स के लिए आवश्यकताएँ: उच्च विघटन क्षमता, आवश्यक रासायनिक शुद्धता। औषधीय उदासीनता, औषधीय पदार्थों के साथ रासायनिक संगतता, भंडारण स्थिरता, उपलब्धता और सस्तापन, गैर-जलीय सॉल्वैंट्स के लिए: कम विषाक्त, कम चिपचिपापन, पारदर्शिता।

एैपिसिस के सभी नियमों के अनुपालन में कक्षा ए या बी के परिसर में किया जाता है। इंजेक्शन के लिए जलीय या गैर-चिपचिपा समाधान की तैयारी एक जन-मात्रा विधि द्वारा की जाती है, एक जैकेट और एक मिक्सिंग डिवाइस से सुसज्जित hermetically मुहरबंद रिएक्टरों का उपयोग करते हुए। पानी के घनत्व से काफी अलग घनत्व वाले समाधान को ग्रेविमीटर विधि द्वारा तैयार किया जाता है, जिसमें औषधीय पदार्थ और विलायक दोनों को वजन द्वारा लिया जाता है। धीरे-धीरे या मुश्किल से घुलनशील दवाओं का विघटन हीटिंग और सरगर्मी के साथ किया जाता है। जटिल सॉल्वैंट्स (एथिल अल्कोहल, ग्लिसरीन, प्रोपलीन ग्लाइकॉल, बेंजाइल अल्कोहल, बेंजाइल बेंजोएट आदि) अघुलनशील या पानी-अस्थिर दवाओं के इंजेक्शन समाधान तैयार करना संभव बनाते हैं। सह-सॉल्वैंट्स (पानी-ग्लिसरॉल मिश्रण, शराब-ग्लिसरीन मिश्रण, बेंज़िल बेंजोएट, आदि के साथ वनस्पति तेलों के मिश्रण) का उपयोग हार्मोन, विटामिन, एंटीबायोटिक्स, बार्बिटूरेट्स, आदि को घोलने के लिए किया जाता है। समाधान तैयार करने के चरण में निम्नलिखित ऑपरेशन शामिल हैं: विघटित, आइसोटोनिंग (हमेशा नहीं), स्थिर (नहीं)। हमेशा), परिरक्षकों का परिचय (हमेशा नहीं), फ़िल्टरिंग।

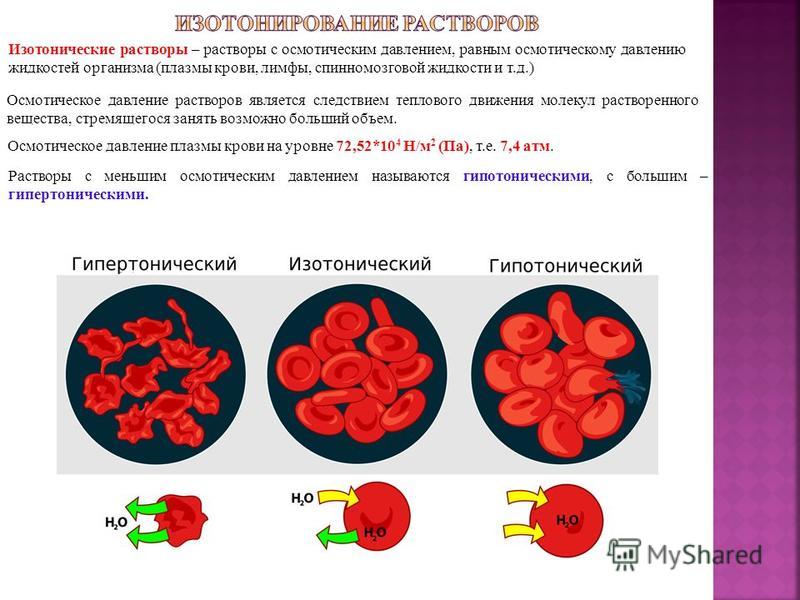
आइसोटोनिक समाधान - शरीर के तरल पदार्थ (रक्त प्लाज्मा, लसीका, मस्तिष्कमेरु द्रव, आदि) के आसमाटिक दबाव के बराबर एक आसमाटिक दबाव के साथ समाधान। समाधान का आसमाटिक दबाव विलेय के अणुओं के थर्मल गति का एक परिणाम है, जितना संभव हो उतना बड़ी मात्रा में कब्जा करने की मांग। 72.52 * 10 4 N / m 2 (Pa) के स्तर पर रक्त प्लाज्मा का आसमाटिक दबाव, अर्थात 7.4 एटीएम कम आसमाटिक दबाव वाले समाधानों को हाइपोटोनिक कहा जाता है, एक बड़े - हाइपरटोनिक के साथ।
संदूषण परिधीय दवाओं को तीन प्रकारों में विभाजित किया जाता है: रासायनिक (घुलनशील), माइक्रोबियल और मैकेनिकल। इंजेक्शन समाधान के यांत्रिक संदूषण के स्रोत: उत्पादन परिसर, कच्चे माल और सॉल्वैंट्स, प्रक्रिया उपकरण, संचार, प्राथमिक पैकेजिंग सामग्री (ampoules, शीशियों, corks), फिल्टर विभाजन, परिचारकों की हवा। इंजेक्शन समाधान हो सकता है: धातु, कांच, रबर, प्लास्टिक, कोयला, अभ्रक फाइबर, सेलूलोज़, आदि के कण। सूक्ष्मजीवों को सभी ठोस कणों पर वर्गीकृत किया जा सकता है।

1% से अधिक नहीं के ठोस सामग्री के साथ समाधान के लिए, रेशेदार और दानेदार सामग्री से बना फिल्टर, गहराई से, संपीड़ित, या अन्यथा संयुक्त, गहराई से संयुक्त फिल्टर। सामग्री: प्राकृतिक: ऊन, रेशम, सूती कपड़े, सूती ऊन, जूट, सनी के कपड़े, अभ्रक, सेल्यूलोज फाइबर; कृत्रिम फाइबर: एसीटेट, ऐक्रेलिक, फ्लोरोकार्बन, फाइबरग्लास, धातु और सिरमेट फाइबर, नायलॉन, कैप्रॉन, पॉलिएस्टर; घरेलू और तकनीकी कपड़े: मेडापोलम, बेलटिंग, फिल्ट्रोबेलिंग, केलिको, फिल्ट्रोमिटकल, क्लोरीन, एफपी फैब्रिक, पल्प और एस्बेस्टस कपड़े; दानेदार सामग्री: डायटोमाइट, पेर्लाइट, सक्रिय कार्बन, आदि - मुश्किल से फ़िल्टर तरल पदार्थों के लिए। कंस्ट्रक्शन: सक्शन या ड्रुक-फिल्टर। बहुलक सामग्री से स्टीयरिंग फिल्टर मेम्ब्रेन फिल्टर: फ्लोरोप्लास्ट, पॉलियामाइड, पॉली कार्बोनेट - 0.1% से अधिक के ठोस पदार्थों के साथ समाधान के लिए। बैक्टीरियल फिल्टर (Zeitz फ़िल्टर, साल्निकोव फ़िल्टर, बर्कफेल्ड मोमबत्तियाँ)। डिजाइन: डिस्क और कारतूस फिल्टर

एक समाधान के साथ ampoules (वाहिकाओं) को भरना, ampoules या कैपिंग जहाजों को सील करना और इसकी गुणवत्ता की जांच करना। सभी सड़न रोकनेवाला नियमों के अनुपालन में सफाई वर्गों के परिसर ए या बी के समाधान के साथ ampoules भरना। सिरिंज (GF XI) को भरते समय आवश्यक खुराक सुनिश्चित करने के लिए ampoules की वास्तविक भरने की मात्रा नाममात्र मूल्य से अधिक होनी चाहिए।


सिरिंज की तुलना में 2 गुना अधिक उत्पादकता, खुराक सटीकता productivity 10-15%, केशिकाओं के आकार और आकार के लिए अवांछनीय। विधि का सार: कैसेट में ampoules को एक सील तंत्र में रखा जाता है, जिसमें कंटेनर में भरा जाने वाला घोल डाला जाता है, और एक वैक्यूम बनाया जाता है; उसी समय, ampoules से हवा को चूसा जाता है, और वैक्यूम जारी होने के बाद, समाधान ampoules को भरता है। Ampoules में समाधान की खुराक कमजोर पड़ने की गहराई को बदलकर किया जाता है। भरने के बाद शेष समाधान को प्रीफ़िल्टरेशन (लाभदायक नहीं!) पर वापस भेजा जाता है। केशिकाओं को समाधान के साथ दूषित किया जाता है (सील करने पर ब्लैक हेड्स) भरने के बाद लंबे समय तक ampoules को सील करने से पहले लंबे समय तक। (संदूषण की संभावना और अक्रिय गैस का उपयोग)

Ampoules भरने के लिए तंत्र का आरेख (मॉडल एपी -4 एम 2) 1 - शरीर; 2 - कवर; 3 - ampoules के साथ कैसेट; 4 - गलत तल; 5 - समाधान आपूर्ति पाइप; 6 - कम रिलीज वाल्व; 7 - तंत्र से समाधान के निकास के लिए टैंक; 8 - संपर्क वैक्यूम गेज (भरने के उपकरण); 9 - वैक्यूम गेज से संपर्क करें (ampoules को भरने पर समाधान खुराक); 10 - समाधान आपूर्ति पाइपलाइन; 11 - वैक्यूम लाइन। अर्ध-स्वचालित क्षमता: प्रति घंटे 60 कारतूस। भरने का समय चक्र: 50 एस। मैं निम्नलिखित तरीकों से ampoules के केशिकाओं से समाधान निकालता हूं: वैक्यूम के तहत समाधान को सक्शन करके; बाँझ हवा या अक्रिय गैस के साथ समाधान के लिए मजबूर करना; भाप या pyrogen मुक्त जल उपचार।
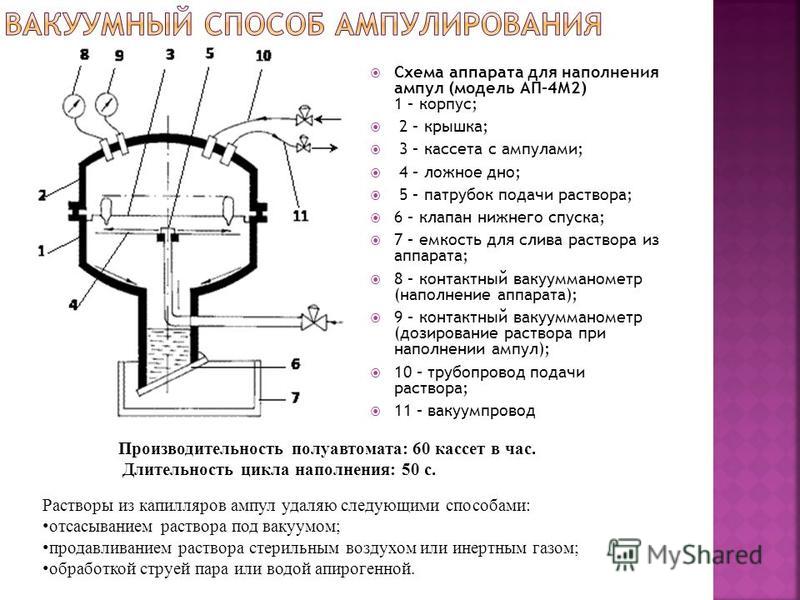
समाधान () 2%) की सटीक खुराक की संभावना, भरने और सील (5-10 एस) के बीच समय की एक छोटी अवधि। कम उत्पादकता (10 हजार ampoules / h तक) विधि का सार: कई खोखले सुइयों को कन्वेयर पर स्थित ampoules में उतारा जाता है। सबसे पहले, हवा में विस्थापित होने पर एक अक्रिय गैस एम्फॉइल में इंजेक्ट की जाती है, फिर एक पिस्टन डिस्पेंसर के माध्यम से घोल को पिलाया जाता है, और फिर एक अक्रिय गैस जेट होता है, जिसके बाद एम्पीउल तुरंत सीलिंग स्थिति में प्रवेश करता है।

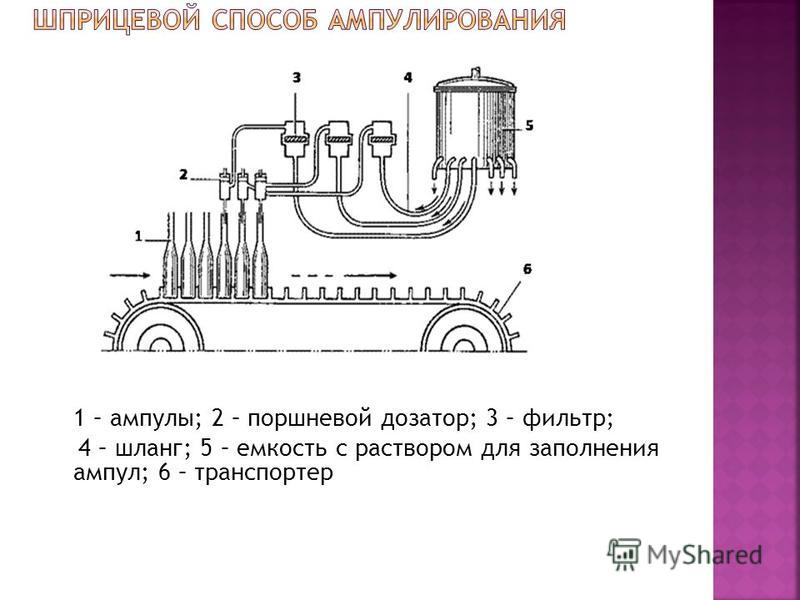
केशिकाओं की युक्तियों को पिघलाना, जब केशिका की नोक को लगातार घूमने वाले ampoule में गर्म किया जाता है, और कांच खुद को नरम कर देता है, केशिका के उद्घाटन को पिघला देता है - पतली केशिकाओं के लिए; एक केशिका देरी के साथ, जब केशिका ampoules में केशिका का एक हिस्सा एक देरी के साथ बंद हो जाता है और ampoule उतरने की प्रक्रिया में व्यापक केशिकाओं के लिए - सील कर दिया जाता है। वीडियो _ amp_ _ सील

रबर स्टॉपर्स के विशेष प्रकार: आईआर -21 (सिलिकॉन); 25 पी (प्राकृतिक रबर); , / 1, / 2 (ब्यूटाइल रबर); IR-119, IR-119A (ब्यूटाइल रबर)। शीशियों, रबर के स्टॉपर्स के साथ सील, अतिरिक्त रूप से धातु के कैप के साथ "लुढ़का" जाता है।

निर्वात विधि: ampoules के साथ कैसेट को निर्वात कक्ष में केशिकाओं के साथ रखा जाता है। केशिका में एक वैक्यूम बनाया जाता है, और समाधान को अनम्यूट ampoules से बाहर डाला जाता है। मेथिलीन ब्लू (0.0005%) के रंगीन समाधान का उपयोग करना: यदि इंजेक्शन समाधान को गर्मी नसबंदी के अधीन किया जाता है, तो गर्म शीशियों को रंगीन समाधान के साथ स्नान में रखा जाता है। Ampoules में एक तेज शीतलन के साथ, एक वैक्यूम बनाया जाता है और रंगीन तरल अनटाइटेड ampoules के अंदर प्रवेश करता है, जिसे अस्वीकार कर दिया गया है। यदि इंजेक्शन समाधान गर्मी के संपर्क में नहीं है, तो रंग के समाधान में डूबे ampoules के साथ एक उपकरण में, 100 created 20 kA का दबाव बनाया जाता है, फिर इसे हटा दिया जाता है। टिंटेड समाधान के साथ एम्पुल और शीशियों को छोड़ दिया जाता है। पानी या साबुन के एक जलीय घोल का उपयोग करना: तेल समाधान के साथ ampoules की जकड़न का निर्धारण करना। जब इस तरह का एक समाधान ampoule के अंदर हो जाता है, तो तेल के घोल की पारदर्शिता और रंग में परिवर्तन एक पायस और सैपोनिफिकेशन प्रतिक्रिया उत्पादों के गठन के कारण होता है। उच्च आवृत्ति वाले विद्युत क्षेत्र m Hz की कार्रवाई के तहत ampoule के अंदर गैस माध्यम की चमक का दृश्य अवलोकन। Ampoule के अंदर अवशिष्ट दबाव के आकार के आधार पर, एक अलग चमक रंग मनाया जाता है। निर्धारण 20 डिग्री सेल्सियस और माप सीमा 10 से 100 केए तक किया जाता है।

भरने के मानदंडों की परिभाषा। जकड़न का निर्धारण। यांत्रिक समावेशन के लिए नियंत्रण। 60 वॉट की रोशनी होने पर एक काले और सफेद पृष्ठभूमि पर जहाजों को देखने के द्वारा संचालित। पारदर्शिता और यांत्रिक अशुद्धियों की उपस्थिति एक काले रंग की पृष्ठभूमि पर जांच की जाती है - कांच की धूल, फिल्टर सामग्री के फाइबर, अनिच्छुक दवा के कण, आदि। सफेद रंग पर - समाधान का रंग, काले यांत्रिक अशुद्धियों की अनुपस्थिति और कांच उत्पाद की अखंडता। विधि में नुकसान हैं: नियंत्रित की दृश्यता - दृश्य तीक्ष्णता, कार्य अनुभव, नियंत्रक थकान, आदि। स्वीकार्य विधि त्रुटि 30% है। इस पैरामीटर के लिए समाधान की गुणवत्ता के अधिक उद्देश्यपूर्ण मूल्यांकन के लिए, अन्य तरीकों को विकसित किया गया है: प्रोजेक्टर, आवर्धक लेंस, ध्रुवीकरण प्रकाश, आदि के उपयोग के आधार पर दृश्य-ऑप्टिकल; ऑप्टिकल, संचारित प्रकाश के अवशोषण या प्रकीर्णन के फोटोकल्स द्वारा स्वचालित पंजीकरण के साथ; झिल्ली सूक्ष्म; प्रवाह के तरीके। समाधानों की प्रत्येक श्रृंखला के औषधीय पदार्थों की मात्रात्मक सामग्री। समाधानों की बाँझपन का निर्धारण। पाइरोजीनिटी का निर्धारण।

Ampoules की गुणवत्ता नियंत्रण के लिए अभिनव समाधान। इटालियन कंपनी सीएमपी ने डिजिटल कैमरों का उपयोग करके नई उच्च-शक्ति एलईडी प्रकाश व्यवस्था और देखने वाले सिस्टम पेश किए हैं। 1. नालीदार कागज स्लॉट के साथ कार्डबोर्ड बॉक्स। बहुलक कोशिकाओं के साथ कार्डबोर्ड बॉक्स - ampoules के लिए आवेषण। पीवीसी प्लास्टिक की फिल्म से बने सेल, जो ऊपर से पन्नी से ढके होते हैं (दो ब्लिस्टर मशीनों और कार्डबोर्ड मशीन पर किए गए) सॉफ़्नर पीवीसी फिल्म और वैक्यूम का उपयोग करके सेल का निर्माण (इस मामले में, ampoules का एक साथ अंकन किया जा सकता है)। कोशिकाओं में ampoules बिछाने। थर्मो-ग्लूइंग द्वारा एल्यूमीनियम पन्नी के साथ पीवीसी के साथ कोशिकाओं को भरा। ब्लिस्टर को कार्टिंग मशीन में ब्लिस्टर का ट्रांसफर प्राप्त हुआ। कार्टन पैक का गठन फोल्डिंग एनोटेशन पैक में ब्लिस्टर और एनोटेशन फ़ीड करें ड्रॉइंग बैच संख्या और कार्टन पैक पर रिलीज की तारीख वीडियो

चिह्नित पैकेज में शामिल होना चाहिए: ampoule नाममात्र मात्रा में सक्रिय पदार्थ की दवा का व्यापार नाम प्रशासन / प्रशासन की विधि ("अंतःशिरा") ड्रग की बहुत संख्या और शेल्फ जीवन निर्माता द्वारा निर्दिष्ट दवा की मात्रा एकाग्रता निर्माण की ampoules की तारीख दिनांक पदनाम "बाँझ" "इंजेक्शन के लिए"। फैक्टरी तकनीकी कोड फफोले में ampoules पैकिंग करते समय नुकसान: एक पीवीसी फिल्म को गर्म करते समय, हानिकारक पदार्थ उत्सर्जित होते हैं जिन्हें निपटाने की आवश्यकता होती है। दो मशीनों को रखने के लिए आपको बड़ी मात्रा में आवश्यकता होती है। एकल क्षेत्र जब काम करते हैं, तो बहुत सारे पीवीसी कचरे और पन्नी का निर्माण होता है। वीडियो छाले में पैकिंग ampoules

मुख्य नुकसान: छोटे चिप्स के निर्माण के साथ ग्लास विनाश, उपयोग के पहले बड़े पैमाने पर अतिरिक्त वजन (धोने, सुखाने, बंध्याकरण, आदि) एक रबर डाट BFS प्रौद्योगिकी के भौतिक-रासायनिक प्रतिरोध का प्रभाव मुख्य रूप से तरल दवा उत्पादों की बाँझ पैकेजिंग के लिए दवा उद्योग में उपयोग किया जाता है: एंटीबायोटिक्स, आई ड्रॉप, जलसेक समाधान, डायलिसिस और हेमोडायलिसिस के लिए समाधान, संपर्क लेंस धोने के लिए समाधान, कृत्रिम रक्त विकल्प। पॉलिमर पैकेजिंग का अधिकांश भाग पॉलियोलेफिन्स से बना होता है।

बीएफएस तकनीक के लाभ: पर्यावरण सुरक्षा प्रौद्योगिकी, जो अपेक्षाकृत कम कार्बन डाइऑक्साइड उत्सर्जन है और पुनर्चक्रनीय सामग्रियों के उत्पादन में उपयोग करती है। ग्लास पैकेजिंग की तुलना में बीएफएस पैकेजों का उपयोग करते समय सुरक्षा बढ़ जाती है। प्लास्टिक पैकेजिंग का वजन कांच की तुलना में बहुत छोटा है, जो परिवहन के लिए आसान बनाता है। दवाओं की प्रामाणिकता की गारंटी, क्योंकि इस तरह की पैकेजिंग में दवाओं उत्पाद की विशिष्टता के कारण मिथ्याकरण करना मुश्किल है प्रक्रिया। पारंपरिक पैकेजिंग प्रौद्योगिकी की तुलना में कम लागत और उच्च उत्पादकता। पैकेजिंग के दौरान न्यूनतम ऑपरेटर का हस्तक्षेप तैयार उत्पाद की उच्च स्तर (समाधान में विदेशी निकायों और सूक्ष्मजीवों की अंतर्ग्रहण की संभावना को छोड़कर) सुनिश्चित करता है और, परिणामस्वरूप, रोगी के लिए उच्च स्तर की सुरक्षा, जो है आधुनिक फार्मास्युटिकल उद्योग में इस तकनीक का उपयोग करने का मुख्य लाभ पैकेजिंग एक खुराक के लिए डिज़ाइन किया गया है। डिवाइस अंतर्निहित है टिप या कैप (उदाहरण के लिए, आई ड्रॉप के लिए) आपको एक नेत्र संबंधी तैयारी के साथ कंटेनर से बूंदों और डिलीवरी की संख्या को नियंत्रित करने की अनुमति देता है। पैकेजिंग विभिन्न सामग्रियों (कम घनत्व पॉलीइथाइलीन, उच्च घनत्व पॉलीथीन, पॉलीइथाइलीन, आदि) से बना हो सकता है, जो सामग्री का चयन करना संभव बनाता है। निर्मित एलपी के आधार पर प्रक्रिया की बहुमुखी प्रतिभा 0.5 मिलीलीटर से 13 लीटर की क्षमता के साथ विभिन्न आकारों के कंटेनरों के निर्माण की अनुमति देती है।

A. बहुलक पिघल को parison (एक ट्यूबलर प्रकार की एक पॉलिमर आस्तीन) में बाहर निकाला जाता है। B. जब parison पूर्व निर्धारित लंबाई तक पहुँचता है, तो मोल्ड बंद हो जाता है और parison कट जाता है। पार्सन की दीवार के निचले हिस्से में, वे बंद होते हैं, कंटेनर के नीचे का गठन करते हैं। पारिसन का ऊपरी हिस्सा जगह-जगह लगा हुआ है। उसके बाद, मोल्ड को उड़ाने और भरने की स्थिति में ले जाया जाता है। सी। उड़ाने और भरने वाली नलिका को गर्दन के संपर्क में आने से पहले, पैरिसन में उतारा जाता है। कंटेनर बाँझ फ़िल्टर्ड संपीड़ित हवा की आपूर्ति और मोल्ड की दीवारों के साथ संपर्क करने के लिए parison का विस्तार करके बनाया गया है। उसी समय ठंडा। अगला, बाँझ हवा को कंटेनर से हटा दिया जाता है और बाँझ तरल उत्पाद को भरने वाले नोजल के माध्यम से पैमाइश की जाती है, जिसे बाद में हटा दिया जाता है। डी। एक अलग सांचा भली भांति बंद करके सील किया हुआ कंटेनर है। ई। मोल्ड खोला जाता है और मशीन से निर्मित, भरा हुआ और सील कंटेनर ले जाया जाता है। Video_ASEP-TECH_Blow_Fill_Seal_ एक्सट्रूज़न तकनीक

2400 साल पहले, मूत्राशय के साथ एक हिप्पोक्रेट्स खोखले ट्यूब का उपयोग सिरिंज के रूप में किया जाता था। लगभग एक ही समय में, इंजेक्शन लगाने के लिए एक उपकरण (एक सिरिंज) का आविष्कार दो लोगों द्वारा किया गया था, जो एक-दूसरे से स्वतंत्र रूप से काम करते थे: स्कॉटिश ए। ए। वुड और फ्रांसीसी फार्मासिस्ट एस। गैब्रियल प्रवाज़ ( चार्ल्स-गैब्रियल प्रवाजा)। दोनों अन्वेषकों (प्रेज़ और वुड) के उपकरण का नाम जर्मन शब्द "स्प्रीट्ज़ेन" से आया है, जो "इंजेक्ट, स्प्लैश" के रूप में अनुवाद करता है।

सक्शन के साथ सिरिंज भरना एक समय लेने वाली प्रक्रिया है जिससे गलत खुराक हो सकती है। तैयार सिरिंजों का उपयोग सुविधाजनक है और इसके कई मुख्य लाभ हैं: समय की बचत, लागत और संसाधन उपयोग की सुविधा, घर पर आसान उपयोग और महत्वपूर्ण परिस्थितियों में बाँझपन की बढ़ी हुई डिग्री दवाओं की सटीक खुराक एक पारंपरिक सुई के उपयोग के साथ तुलना में। जैव प्रौद्योगिकी उत्पादों के सक्रिय घटक आम तौर पर शामिल होने के लिए बहुत अस्थिर हैं। उन्हें ठोस एफपीपी (पाउडर, टैबलेट, आदि) में लिया जाता है, इसलिए इन उत्पादों का 90% से अधिक सिरिंजों में पैक किया जाता है।

सिरिंज - शरीर के ऊतकों, टीकों, सीरम और अन्य तरल पदार्थों में तरल दवाओं के परिचय के लिए एक उपकरण, साथ ही रिंसिंग गुहाओं के लिए 1 - एक टिप के साथ स्नातक की उपाधि प्राप्त सिलेंडर, जिसके शंकु पर एक सुई या कैन्युला डाला जाता है 2 - एक पिस्टन के साथ रॉड अपने खुले माध्यम से सिलेंडर में डाला। अंत सिरिंज बाईकम्पोनेंट - एक सिलेंडर और एक पिस्टन से मिलकर बनता है। अक्सर चमड़े के नीचे, इंट्रामस्क्युलर और अंतःशिरा इंजेक्शन के लिए दवा में उपयोग किया जाता है। मानक वॉल्यूम 2, 5, 10, 20 मिलीलीटर हैं। तीन-घटक - एक सिलेंडर, पिस्टन और सील से मिलकर। अधिक चिकनी और नरम पिस्टन स्ट्रोक में अंतर। यह अक्सर दवा की उन शाखाओं में उपयोग किया जाता है जहां दवा का धीमा अंतःशिरा प्रशासन आवश्यक है
![]()
सिरिंजों का उत्पादन 1. कांच की नलियों से सीरिंज का उत्पादन 2. सिरिंजों को भरने के लिए सिरिंजों की तैयारी। सिरिंजों की सील की नसबंदी आगे की प्रक्रिया के लिए संभावनाएं: सीरिंज को कारतूस में रखा जाता है, पहले से धोया हुआ, सिलिकॉनयुक्त और बाँझ, एक ट्रे में पैक किया जाता है और सिरिंज के निर्माता पर एक बैग होता है। एक नालीदार ट्रे में थोक में विशेष तैयारी के बिना दिया जाता है। वॉश सीरिंज को पहले साफ करना चाहिए। अल्ट्रासोनिक स्नान में सिरिंज को पानी से धोया जा सकता है। धोने की प्रक्रिया में स्वयं धोने और सुखाने के कई चरण होते हैं। सिरिंज को बार-बार नोजल से धोया जाता है, और फिर सुखाने के लिए हवा के साथ उड़ाया जाता है। उपयोग किए जाने वाले नोजल के प्रकार और पानी की मात्रा, साथ ही पानी के दबाव को धोने के परिणाम से निर्धारित किया जाता है, आमतौर पर दो से चार उपचार, इंजेक्शन के लिए पानी के साथ तथाकथित अंतिम रिंसिंग के साथ।

सिलिकॉनकरण सभी ग्लास सिरिंज और अधिकांश प्लास्टिक सिलिकोन अंदर। इस मामले में, सिलिकॉन की एक पतली परत अंदर से लागू होती है। इस मामले में, लगभग 300 से 1000 मिमी की परत मुक्त, गैर-रासायनिक बंधुआ सिलिकॉन ग्लास से बना है। सिलिकॉन (एक तेल या पायस के रूप में) को एक निश्चित या विसर्जन नोजल का उपयोग करके इंजेक्ट किया जाता है या सीधे संपर्क (उदाहरण के लिए, दो रोलर्स) द्वारा प्रवेशनी पर लागू किया जाता है। लक्ष्य पूरे आंतरिक सतह का एक समान सिलिकॉन कोटिंग है। अधिक सिलिकॉन की आपूर्ति की जाती है, पिस्टन को गति में स्थापित करने के लिए कम बल की आवश्यकता होती है। प्रक्रिया को दोषपूर्ण स्थानों के बिना एक समान कोटिंग प्रदान करनी चाहिए, क्योंकि अन्यथा सिरिंज से दवा को निचोड़ने के लिए पर्ची बल बढ़ जाएगा। असमान कोटिंग के कारणों को प्रक्रिया में ही मांगा जाना चाहिए, कांच की सतह की सफाई या सिरिंजों की अपर्याप्त धुलाई। सिलिकॉन कई कार्य करता है: ए) सतह का निष्क्रियकरण, इसका मतलब है कि जोड़ों के संभावित स्थानों को नकाब लगाया जाता है। सिलिकॉन के कारण सिरिंज की लेपित सतह स्वयं उत्पाद के साथ बातचीत नहीं कर सकती है (उदाहरण के लिए, प्रोटीन)। बी) इसके अलावा, सिलिकॉन के लिए धन्यवाद, सभी प्रकार के माइक्रोक्रैक "स्मियर" और कॉम्पैक्ट होते हैं। c) सिलिकॉन लेयर के कारण ग्लास की ताकत बढ़ जाती है। आखिरकार, कांच की ताकत तथाकथित प्राथमिक खरोंच पर निर्भर करती है। डी) सिलिकॉनकरण का मुख्य प्रभाव पर्ची विशेषताओं में सुधार करना है: सिरिंज से दवा को निचोड़ने के लिए बल काफी कम हो जाते हैं। सिलिकॉन के बिना एक सिरिंज में रबड़ के प्लग नहीं चल सकते। ई) इसी प्रकार, प्रवेशनी को त्वचा में प्रवेश (बल बलों) में कम से कम करने के लिए सिलिकॉनकृत किया जाता है, कम दर्द होता है। च) ट्रैफ़िक जाम की आगे की स्थापना में स्लाइडिंग बल एक बड़ी भूमिका निभाते हैं।

धोने के बाद, तैयार सिरिंज का सिलिकॉनकरण और, यदि आवश्यक हो, तो एक प्रवेशनी, सिरिंज को सुई या ऊपरी टोपी के लिए सुरक्षा के माध्यम से बंद कर दिया जाता है। स्थापित प्रवेशनी के रिसाव के प्रतिरोध को बढ़ाने के लिए, आप वैकल्पिक रूप से एक थ्रेडेड एडाप्टर स्थापित कर सकते हैं। पैकिंग सिरिंज की नसबंदी इस मामले में, पहली बार के लिए प्रक्रियाओं (थोक में या कारतूस में) में काफी भिन्नता है, इस पर निर्भर करता है कि नसबंदी के बाद कैसेट को कैसेट में पैक किया जाता है या तुरंत भरने के लिए खिलाया जाता है। कारतूस में पूर्व-निष्फल सिरिंज। सिलिकॉनयुक्त सिरिंज एक घोंसले में पैक किए जाते हैं, एक लाइनर के साथ बंद होते हैं और एक ट्रे में रखे जाते हैं। एक टायर गैस पारगम्य लाइनर के साथ ट्रे को सील कर दिया जाता है और एक या दो बैग में पैक किया जाता है। ये ट्रे कार्डबोर्ड बॉक्स या एक्रिलिक बॉक्स में स्टैक्ड होती हैं। सभी बक्से या बक्से एथिलीन ऑक्साइड (EtO) के साथ संसाधित होते हैं - यह उत्पादन चरण कुल लगभग तीन दिनों तक रहता है। यदि सिरिंज प्लास्टिक से बने होते हैं, तो ज्यादातर मामलों में उन्हें गामी घिसने से निष्फल कर दिया जाता है। अगला, पूर्व-निष्फल सिरिंज भरने वाली मशीन को खिलाया जाता है। वहां, पैकेजिंग को पहले बाहर (शराब, हाइड्रोजन पेरोक्साइड एच 2 ओ 2, इलेक्ट्रॉन बीम, आदि) से कीटाणुरहित किया जाता है, और फिर स्वयं या स्वचालित रूप से सड़न रोकनेवाला क्षेत्र में खोला जाता है। इसके बाद, सीरिंज भरे जाते हैं। प्रक्रिया के दौरान बंध्याकरण यदि सिलिकॉनकृत सिरिंज संलग्न प्लास्टिक भागों या सरेस से जोड़ा हुआ नलिका से सुसज्जित नहीं हैं, तो वे लगभग 300 डिग्री सेल्सियस पर शुष्क हीटिंग द्वारा नसबंदी सुरंग में प्रक्रिया के दौरान निष्फल और अपचयन किया जा सकता है। यदि घटकों को माउंट किया जाता है, तो ज्यादातर मामलों में केवल आटोक्लेव में नसबंदी उपयुक्त है। यहां अब डिप्रोजेक्शन नहीं हो रहा है। हालांकि, दोनों विधियां नसबंदी प्रदान करती हैं।

सिरिंज भरना प्रदर्शन के आधार पर, विभिन्न विधियों का उपयोग किया जाता है: प्रयोगशाला में मैन्युअल रूप से सिरिंज भरने की विधि, लेकिन फिर भी अधिकांश सिरिंज स्वचालित मोड में भरे जाते हैं, जहां क्षमता 40 सिरिंज / मिनट से लेकर 1000 सिरिंज / मिनट तक की गति भरने वाली लाइनों तक भिन्न होती है। प्रतिष्ठान विभिन्न तरीकों से आवेदन के उद्देश्य के आधार पर काम करते हैं: एक नियम के रूप में, सीरिंज ऊपर से भरे हुए हैं। निचले स्तर के भरने के कारण एक छोटी सी भरने की मात्रा बहुत सटीक रूप से बनाई जा सकती है - जबकि भरने की सुई लगभग उत्पाद से ऊपर है, तरल की सतह तनाव के कारण ड्रॉप को बाहर पंप किया जाता है। यदि सटीकता भरने के लिए उच्चतम आवश्यकताओं को लागू करना आवश्यक है (सहनशीलता बिल्कुल +/- 0.5% है) और एक छोटे से भरने की मात्रा, प्रत्येक उत्पाद की चिपचिपाहट और हाइड्रोफोबिसिटी के लिए एक भरने वाली सुई और उसके कॉपियर की फिटिंग की आवश्यकता होती है। कुछ कंटेनरों को केवल शंकु के माध्यम से नीचे से भी भरा जा सकता है। ऑक्सीकरण उत्पादों के अधीन अक्रियकरण (सुरक्षात्मक गैस) द्वारा भरा जाता है। आवश्यकताएं जो अवशिष्ट वायु के बुलबुले को छोटे या पूरी तरह से अदृश्य बनाने की अनुमति देती हैं वे वैक्यूम भरने के लिए एक शर्त हैं। इस मामले में, सिरिंज को सील कर दिया जाता है, निर्वहन का स्तर (50 - 150 एमबी) तक लाया जाता है और फिर भरा जाता है। यह महत्वपूर्ण उत्पाद के झाग को रोकता है और घुलित गैस अवशेषों की मात्रा को कम करता है।

पंप विभिन्न वॉल्यूमेट्रिक और नियंत्रित फिलिंग सिस्टम। पहले मामले में, एक निश्चित मात्रा दर्ज की जाती है और नियंत्रित प्रणालियों पर सेट की जाती है, पैरामीटर भरने की मात्रा निर्धारित करता है (उदाहरण के लिए, समय)। मेम्ब्रेन पंप छोटे बैचों पर प्रयोगशाला में अधिक बार उपयोग किए जाते हैं, लेकिन, उदाहरण के लिए, वे संयुक्त राज्य अमेरिका में बहुत लोकप्रिय हैं। हालांकि वे लंबे समय तक एक मानक थे, आज चलती झिल्ली और परिणामी मृत क्षेत्रों को गंभीर रूप से माना जाता है। क्रमाकुंचन पंपों के लिए तेजी से और सटीक भरना संभव है। स्थानांतरण के समय, नली को कई स्थानों पर रोलर्स के साथ जोड़ा जाता है। अवरुद्ध तरल पदार्थ और रोटेशन कोण आवश्यक भरने की मात्रा के अनुरूप हैं। इस मामले में, भरने वाले उत्पाद केवल भरने वाली नली के साथ संपर्क करते हैं। काम के घंटों (डिस्पोजेबल) के बाद प्रतिस्थापित किया जाना है। रोटरी पिस्टन पंप व्यापक रूप से वितरित किए जाते हैं। एक तरफ, तरल को पारस्परिक गति से चूसा जाता है, 180 ° (चूषण और निर्वहन पक्षों) से घूमता है, पिस्टन को कम करके भरने को पूरा किया जाता है। यह सटीक और विश्वसनीय भरने में योगदान देता है। प्रक्रिया में विचलन बहुत दुर्लभ हैं। एक सुरक्षित प्रणाली, इकाई को मैन्युअल रूप से धोया जा सकता है, इसके बाद पंपों के ऑटोक्लेविंग या साइट पर स्वत: धुलाई और नसबंदी के माध्यम से (सीआईपी, एसआईपी)।

प्लग की स्थापना यांत्रिक स्थापना: प्लग को एक सिकुड़ ट्यूब के माध्यम से सिरिंज में डाला जाता है, संभवतः एक वैक्यूम और पुशर के साथ भी। सिकुड़ ट्यूब सिरिंज में डूबा हुआ है, ट्यूब को पुशर द्वारा दबाया जाता है। जब तक सिकुड़ती ट्यूब वापस नहीं आती है तब तक पुशर स्थिति में प्लग को रखता है। लाभ: स्थापना के दौरान प्लग सिरिंज की दीवार के साथ फिसलता नहीं है। नुकसान: कॉर्क कसकर संपीड़ित होता है (मात्रा का लगभग 40 प्रतिशत)। और इससे कॉर्क (खरोंच, सिलवटों) पर सतह के दोष हो सकते हैं। वैक्यूम के तहत स्थापना: सिरिंज का ऊपरी हिस्सा संकुचित और खाली किया जाता है। स्टॉपर को परिवेशी वायु के दबाव से सिरिंज में दबाया जाता है, सवार प्रक्रिया में मदद कर सकता है। फायदा: कॉर्क सिकुड़ता नहीं है। नुकसान: सिरिंज की दीवार के साथ स्थापना के दौरान ट्यूब फिसल जाता है और सिलिकॉन तेल के साथ अंगूठी को स्थानांतरित कर सकता है

जलसेक समाधान के उत्पादन में शामिल हैं: जल उपचार समाधान की तैयारी जलसेक समाधान के लिए पैकेजिंग का उत्पादन जलसेक समाधान भरना बंध्याकरण गुणवत्ता नियंत्रण माध्यमिक पैकेजिंग अंकन स्टेनलेस स्टील मिश्रण डिवाइस मोटे निस्पंदन 5.0 माइक्रोन प्रारंभिक 1.5 माइक्रोन बाँझ 0.22 मीटर फ़िल्टर सिस्टम स्नेहन वायु सभी पूर्ण शुद्ध पानी और उत्पाद के संपर्क में प्रणाली को साफ किया जाता है और भाप निष्फल (CIP / SIP प्रणाली)।

जलसेक समाधानों के लिए पैकेजिंग का उत्पादन पीवीसी सामग्री पीवीसी-कणिकाओं से बने पैकेजिंग कंटेनरों (पैकेज) के प्रकार, दानों की आपूर्ति की वायवीय प्रणाली के माध्यम से दो एक्सट्रूडर को खिलाया जाता है: पीवीसी आस्तीन के उत्पादन के लिए एक, पीवीसी ट्यूबों के उत्पादन के लिए दूसरा। तैयार पीवीसी आस्तीन को रील में पीवीसी कंटेनर निर्माण स्थल को आपूर्ति की जाती है। रील एक स्वचालित पीवीसी अनइंडिंग मशीन में स्थापित है। काटने की मशीन स्वचालित रूप से विभिन्न लंबाई में एक सहज आस्तीन के रूप में बॉबिन को काटती है। उनकी उच्च ध्रुवीकरण क्षमता के कारण, नरम पीवीसी कंटेनर उच्च आवृत्ति वेल्डिंग द्वारा बनाए जाते हैं। चूंकि माइक्रोन मोटी फिल्में मोनोलेयर हैं, इसलिए फिल्म को पूरी मोटाई में उबाला जाता है। एक वेल्डिंग मशीन का उपयोग किया जाता है। वेल्डिंग प्रक्रिया स्वचालित रूप से वेल्डेड प्रेस पर होती है - पीवीसी कंटेनर समोच्च की वेल्डिंग, साथ ही साथ भरने ट्यूब और टीडब्ल्यूटी पोर्ट के वेल्डिंग। वेल्डिंग प्रक्रिया के बाद, तैयार पीवीसी कंटेनरों को सुरक्षात्मक पॉलीथीन फिल्म में पैक किया जाता है और मध्यवर्ती भंडारण के लिए स्टैक्ड किया जाता है। इस उत्पादन चरण के बाद, गुणवत्ता नियंत्रण विभाग। उन्हें नरम एम्बॉसिंग की विधि के साथ अंकन के चरण में स्थानांतरित किया जाता है, और फिर बॉटलिंग इकाई को। पॉलीओलफिन के नरम कंटेनर कारखानों में लगभग कभी भी एक डबल फिल्म के उपयोग के संबंध में उपयोग नहीं किए जाते हैं। फिल्म की आंतरिक परत निरंतर पर्यावरणीय जोखिम के अधीन है, और इसलिए संदूषण का खतरा बढ़ जाता है। कोब्यूश-सेंगेवल्ड (जर्मनी) द्वारा प्रोपीफ्लेक्स पॉलीप्रोपाइलीन पर आधारित पैकेजिंग जलसेक समाधान, बहुपरत फिल्म के लिए आधुनिक सामग्री। बहुलक में प्लास्टिसाइज़र और क्लोराइड घटक नहीं होते हैं। उच्च स्तर की पारदर्शिता। कोमलता, लोच। पीवीसी की तुलना में अच्छा शारीरिक गुण। सूक्ष्मता, हल्कापन। जलसेक की प्रक्रिया में ड्रॉपर के लिए एक अतिरिक्त बाँझ हवा लाइन और एक अतिरिक्त ब्रैकेट की आवश्यकता नहीं होती है। पैकेज डिजाइन में एक या दो पोर्ट शामिल हैं (चोक)

जलसेक समाधान भरना फिलिंग प्रक्रिया एक "लामिना का प्रवाह" लाइन का उपयोग करके एक अर्ध-स्वचालित भरने वाली स्थापना के माध्यम से किया जाता है। पीवीसी कंटेनर को भरने के बाद, उच्च-आवृत्ति वाले वर्तमान का उपयोग करके फ़िलिंग ट्यूब को संदंश के साथ सील कर दिया जाता है। पीवीसी कंटेनर को कन्वेयर बेल्ट पर रखा जाता है और स्वचालित रूप से नसबंदी में ले जाया जाता है। पीवीसी कंटेनरों से भरी ऑटोकैलेव्ड गाड़ियां 121 डिग्री सेल्सियस के तापमान पर स्वच्छ भाप के साथ नसबंदी के लिए चैंबर की ओर बढ़ जाती हैं। नसबंदी कार्यक्रम "तापमान-समय" के अनुसार किया जाता है और स्वचालित रूप से स्टीम-एयर स्टेरलाइज़र एसएमएस -10 में होता है। नसबंदी के बाद, आटोक्लेव गाड़ियां स्टरलाइज़र से हटा दी जाती हैं और अस्थायी भंडारण (स्थिरीकरण - 8 घंटे) के लिए सेट होती हैं जब तक कि पीवीसी कंटेनर एक तापमान तक नहीं पहुंच जाता है जो दृश्य निरीक्षण के लिए अनुमति देता है।

माध्यमिक पैकेजिंग Inflatable बैग (प्राथमिक पैकेजिंग) निष्फल माध्यमिक प्लास्टिक वैक्यूम पैकेजिंग में पैक किया जाता है। बैग को इस तरह से पैक किया जाता है कि जब माध्यमिक पैकेज खोला जाता है, तो समाधान के साथ प्राथमिक बैग बाँझ रहता है, जो संक्रमण के जोखिम के बिना समाधान के साथ बैग का उपयोग करना संभव बनाता है। माध्यमिक पैकेजिंग को आसानी से हटाने योग्य होना चाहिए। बहुलक कंटेनरों पर अंकन की अनुमति दी जाती है कि वे अंतर्राष्ट्रीय गैर-विनियामक नाम (INN), भंडारण की स्थिति और उत्पादन तिथि पर जानकारी न दें। यदि माध्यमिक पैकेजिंग एक पारदर्शी बहुलक पैकेज है, तो इसे लेबल किया जा सकता है, बशर्ते कि सभी जानकारी प्राथमिक पैकेजिंग पर या उससे जुड़ी हुई हो। समाधान सभी सहायक पदार्थों के नाम और उनकी मात्रा का संकेत देते हैं। जलसेक चीरों के साथ पैकेज पर, जिसमें एक से अधिक सक्रिय घटक शामिल होते हैं, मूल्य इंगित किया जाता है परासरण का मान।