Hepatitída D. Príčiny, metódy infekcie, diagnostika a liečba choroby
Hepatitída C je zápalové ochorenie pečene, vyvíja sa pod vplyvom vírusu hepatitídy C. Účinná vakcína, ktorá by mohla chrániť pred týmto vírusom, ešte v prírode neexistuje a čoskoro sa neobjaví.
Je to dva typy - akútne a chronické. V 20% prípadov majú ľudia s akútnou hepatitídou dobrú šancu na zotavenie a u 80% nie je telo pacienta schopné vírus prekonať a choroba sa stáva chronickou.
K prenosu vírusu dochádza prostredníctvom infekcie krvným riečiskom. Dnes je na svete 150 miliónov ľudí, ktorí sú nositeľmi chronickej hepatitídy C, a každý rok so smrteľnými následkami končí hepatitída u 350 000 pacientov.
V zásade sa prvé príznaky hepatitídy C objavia po 30 až 90 dňoch od okamihu infekcie. Preto ak sa necítite dobre, apatia, únava a iné javy, ktoré sú pre vaše telo nezvyčajné, mali by ste ísť skôr k lekárovi. To je nevyhnutné, aby lekár mohol presne stanoviť diagnózu a na základe toho si vybral najúčinnejšiu liečbu.
Ako sa prenáša hepatitída C.
Čo je to? K infekcii dochádza hlavne kontaktom s krvou infikovanej osoby. Hepatitída C sa prenáša aj počas lekárskych zákrokov: odber a transfúzia krvi, chirurgické zákroky a manipulácie u zubára.
Zdrojom infekcie môžu byť nástroje na manikúru, tetovanie, ihly, nožnice, britvy atď. Ak je koža alebo sliznica poškodená, môže dôjsť k infekcii, ak príde do styku s krvou infikovanej osoby.
V zriedkavých prípadoch sa hepatitída C prenáša sexuálnym stykom. Infikované tehotné ženy majú riziko, že dieťa sa počas pôrodu infikuje vírusom.
Priebeh vírusu sa najťažšie toleruje:
- osoby zneužívajúce alkohol.
- osoby trpiace inými chronickými ochoreniami pečene vrátane iných.
- starší ľudia a deti.
Choroba hepatitídy typu C sa neprenáša pri kontaktoch domácnosti prostredníctvom objatí, potrasení rukou, pri tejto chorobe môžete používať bežné jedlá a uteráky, ale nemôžete používať spoločné predmety osobnej hygieny (britvy, nožnice na nechty, zubné kefky). Mechanizmus prenosu choroby je iba hematogénny.
Príznaky hepatitídy C.
Vo väčšine prípadov vírusová hepatitída C postupuje pomaly, bez výrazných príznakov, zostáva nediagnostikovaná celé roky a prejavuje sa dokonca so značnou deštrukciou pečeňového tkaniva. Pacientom sa často diagnostikuje hepatitída C, keď už majú hepatocelulárnu rakovinu pečene.
Inkubačná doba pre hepatitídu je 1 až 3 mesiace. Ani po uplynutí tohto obdobia sa vírus nemusí prejaviť, kým sa lézie pečene nestanú príliš výraznými.
Po infekcii sa u 10 až 15% pacientov objaví samoliečenie, u zvyšných 85 až 90% sa vyvinie primárna chronická hepatitída C bez akýchkoľvek špecifických príznakov (ako je bolesť, žltačka atď.). A iba v zriedkavých prípadoch sa u pacientov vyvinie akútna forma so žltačkou a závažnými klinickými prejavmi, ktoré pri adekvátnej liečbe vedú k úplnému vyliečeniu pacienta proti hepatitíde C.

Prvé príznaky hepatitídy C u žien a mužov
Po dlhú dobu symptómy prakticky neobťažujú pacientov. V akútnom období sa choroba prejavuje iba slabosťou, únavou, niekedy prebieha pod rúškom vírusovej infekcie dýchacích ciest s bolesťou svalov a kĺbov. Môžu to byť prvé príznaky hepatitídy C u žien alebo mužov.
Žltačka a akékoľvek klinické prejavy hepatitídy sa vyvíjajú u veľmi malého percenta infikovaných (tzv. Ikterická forma choroby). A to je skutočne skvelé - pacienti sa okamžite obracajú na odborníkov a dokážu vyliečiť chorobu.
Väčšina infikovaných ľudí však nosí na nohách hepatitídu C: s anicterickou formou si vôbec nič nevšimnú, alebo odpíšu prechladnutie.
Chronická hepatitída
Zvláštnosť chronickej hepatitídy C je latentný alebo slabý symptóm po mnoho rokov, zvyčajne bez žltačky. , identifikácia anti-HCV a HCV RNA v sére po dobu najmenej 6 mesiacov je hlavnými príznakmi chronickej hepatitídy C. Najčastejšie sa táto kategória pacientov objavuje náhodne, počas vyšetrenia pred operáciou, počas klinického vyšetrenia atď.
Priebeh chronickej hepatitídy C môže byť sprevádzaný imunitne sprostredkovanými extrahepatickými prejavmi, ako je zmiešaná kryoglobulinémia, mezangiokapilárna glomerulonefritída, neskorá kožná porfýria.
fotografie
Na fotografii poškodenie pečene pri dlhom priebehu hepatitídy.

tvar
Prítomnosťou žltačky v akútnej fáze ochorenia:
- Žltačku.
- Anicteric.
Počas trvania toku.
- Akútna (do 3 mesiacov).
- Dlhá (viac ako 3 mesiace).
- Chronické (viac ako 6 mesiacov).
Gravitáciou.
- Jednoduchá.
- Stredná ťažká váha.
- Ťažký.
- Fulminantnej.
Komplikáciou.
- Hepatálna kóma.
- Recovery.
- Chronická hepatitída C.
- Cirhóza pečene.
- Hepatocelulárny karcinóm.
Podľa povahy klinických prejavov akútnej fázy ochorenia sa rozlišuje typická a atypická hepatitída C. Typické sú všetky prípady choroby sprevádzané klinicky viditeľnou žltačkou a atypickými - anicterickými a subklinickými formami.
štádium
Ochorenie je rozdelené do niekoľkých fáz, v závislosti od toho, ktorá liečba je predpísaná.
- Akútny - je charakterizovaný asymptomatickým tokom. Človek si často neuvedomuje, čo je nosičom vírusu a zdrojom infekcie.
- Chronické - v drvivej väčšine prípadov (asi 85%) chronický priebeh ochorenia začína po akútnom štádiu.
- Cirhóza pečene - vyvíja sa s ďalším progresom patológie. Ide o veľmi vážne ochorenie, ktoré ohrozuje život pacienta samého osebe a so svojou prítomnosťou sa výrazne zvyšuje riziko vzniku ďalších komplikácií - najmä rakoviny pečene.
Charakteristickou črtou vírusu je schopnosť genetických mutácií, vďaka ktorej je možné v ľudskom tele zistiť v rovnakom čase približne 40 podtypov HCV (v rámci jedného genotypu).
Vírusové genotypy
Závažnosť a priebeh choroby závisí od genotypu hepatitídy C, ktorá infikovala telo. V súčasnosti existuje šesť genotypov s niekoľkými podtypmi. V krvi pacientov sa najčastejšie zisťujú vírusy genotypu 1, 2 a 3. Spôsobujú najvýraznejšie prejavy choroby.
V Rusku najbežnejší genotyp 1b. Menej často, 3, 2 a 1a. Hepatitída C, spôsobená vírusom genotypu 1b, sa vyznačuje závažnejším priebehom.
Diagnóza hepatitídy
Hlavnou metódou na diagnostiku hepatitídy B je prítomnosť protilátok proti vírusu hepatitídy C (anti-HCV) a HCV-RNA. Pozitívne výsledky z oboch testov potvrdzujú prítomnosť infekcie. Prítomnosť protilátok IgM (anti-HCV IgM) umožňuje rozlíšiť aktívnu hepatitídu od prepravy (ak neexistujú žiadne protilátky IgM a ALT je normálna).
Štúdia PCR hepatitídy C (polymerázová reťazová reakcia) umožňuje určiť prítomnosť RNA hepatitídy C v krvi pacienta. PCR je povinná pre všetkých pacientov s podozrením na vírusovú hepatitídu. Táto metóda je účinná od prvých dní infekcie a hrá dôležitú úlohu pri včasnej diagnostike.
Kedy je ťažké liečiť hepatitídu C?
Podľa štatistík je ťažšie liečiť hepatitídu C u mužov, ľudí starších ako 40 rokov, u pacientov s normálnou transaminázovou aktivitou, s vysokou vírusovou záťažou au pacientov s genotypom vírusu 1 b. Prítomnosť cirhózy v čase začatia liečby samozrejme zhoršuje prognózu.
Účinnosť antivírusovej liečby závisí od mnohých faktorov. Pri dlhom priebehu hepatitídy C nie je ľahké dosiahnuť úplnú eradikáciu vírusu. Hlavnou úlohou je spomaliť proces aktívnej reprodukcie vírusov.
To je vo väčšine prípadov možné pri použití moderných schém antivírusovej liečby. V neprítomnosti aktívneho množenia vírusov v pečeni sa závažnosť zápalu významne znižuje, fibróza nepostupuje.

Liečba hepatitídy typu C.
V prípade hepatitídy C sa štandardná liečba považuje za kombinovanú liečbu s interferónom alfa a ribavirínom. Prvý liek je dostupný ako subkutánny injekčný roztok pod ochrannými známkami Pegasis® (Pegasys®), PegIntron® (PegIntron®). Peginterferón užívaný raz týždenne. Ribavirín je dostupný pod rôznymi obchodnými značkami a užíva sa vo forme tabliet dvakrát denne.
- Interferón alfa - je to proteín, ktorý telo syntetizuje nezávisle v reakcii na vírusovú infekciu, t.j. v skutočnosti je súčasťou prirodzenej antivírusovej ochrany. Interferón-alfa má okrem toho protinádorovú aktivitu.
- Ribavirín ako samoliečba má nízku účinnosť, ale v kombinácii s interferónom významne zvyšuje jeho účinnosť.
Trvanie liečby sa môže pohybovať od 16 do 72 týždňov, v závislosti od genotypu vírusu hepatitídy C, reakcie na liečbu, ktorá je do značnej miery spôsobená individuálnymi charakteristikami pacienta, ktoré sú určené jeho genómom.
Priebeh antivírusovej terapie pomocou „zlatého štandardu“ môže stáť pacienta od 5 000 do 30 000 dolárov, v závislosti od výberu liekov a liečebného režimu. Hlavné náklady pochádzajú z interferónových prípravkov. Pegylované interferóny zahraničnej výroby sú drahšie ako konvenčné interferóny ktoréhokoľvek výrobcu.
Vo väčšine regiónov Ruska sa na ošetrenie nevzťahuje OMS a vykonáva sa prostredníctvom regionálnych programov. Napríklad v samotnej Moskve sa ročne vynakladá 2 000 000 000 rubľov na liečbu ľudí s hepatitídou C, pričom ročne sa lieči až 1 500 pacientov. V tomto prípade iba oficiálne registrovaných v Moskve 70 000 pacientov. Ukázalo sa, že na ich vyliečenie bude trvať 50 rokov.
Okrem štandardnej liečby v roku 2018, pacienti s chronickou hepatitídou C, ktorí nie sú vystavení vysokému riziku úmrtia z iných príčin, odporúčame terapiu bez interferónov priamym účinkom antivírusových liekov (DAA) počas 8 až 24 týždňov. Pacienti s vysokým rizikom komplikácií (hodnotených podľa stupňa poškodenia pečene) by sa mali liečiť ako prví. V súčasnosti sa v neinterferón-špecifických PVT schémach používa replikácia troch neštrukturálnych HCV proteínov bez inhibítora: NS3 / 4A proteáza, NS5A proteín odolný voči interferónom, NS5B polymeráza.
Účinnosť liečby hepatitídy C sa hodnotí na základe biochemických parametrov krvi (zníženie aktivity transamináz) a prítomnosti HCV-RNA znížením úrovne vírusovej záťaže.
Nové v liečbe hepatitídy
Napriek tomu, že spoločnosť AbbVie Inc., pozostávajúca z inhibítorov NS3 a NS5A druhej generácie druhej generácie gletsaprevir / pibrenthasvir, bola zaregistrovaná FDA 3. augusta 2017, posledná tretia fáza klinických štúdií jednotlivých režimov založená na Mavirete stále trvá a bude trvať do 2019. Konkrétne sa stanovuje optimálne trvanie liečby glecaprevir / pibrentasvir akútnej hepatitídy C a ako posledná možnosť liečby u ľudí s multidrogovou rezistenciou sa skúma kombinácia gletsapreviru / ibrentasvira a sofosbuvir.
Fáza I-II klinických skúšok je prvými pangenotypickými predstaviteľmi triedy nenukleozidových inhibítorov polymerázy NS5B, GSK2878175 a CC-31244. Oba inhibítory sa môžu potenciálne použiť v kombinovanej terapii s DAA iných tried, ako aj s antivírusovými liekmi s nepriamym účinkom.
Oficiálne bolo ministerstvo zdravotníctva Ruskej federácie Maviret zaregistrované 13. apríla 2018 a potom sa objavilo v lekárňach. Priemerné náklady na balenie lieku „Mavyret“ presahujú 350 tisíc rubľov a cena štandardného 8-týždňového liečebného postupu dosahuje 600 - 70000 rubľov a viac.
Je potrebné poznamenať, že normy na liečbu ľudí s hepatitídou C sa rýchlo menia. Sofosbuvir, daclatasvir a kombinovaný liek sofosbuvir / ledipasvir sú súčasťou liečebných režimov, ktoré sú uprednostňované v smerniciach WHO a môžu prispieť k 95% miere vyliečenia.
Vedľajšie účinky antivírusovej terapie
Ak je indikovaná liečba interferónom, potom sa nedajú vyhnúť vedľajším účinkom, sú však predvídateľné.
Po prvej injekcii interferónu má väčšina ľudí syndróm. Po 2-3 hodinách sa teplota zvýši na 38 - 39 0 C, môžu sa vyskytnúť zimnice, bolesť svalov a kĺbov, čo je zrejmá slabosť. Tento stav môže trvať niekoľko hodín až 2-3 dni. Do 30 dní sa telo dokáže zvyknúť na zavedenie interferónu, takže do tejto doby chrípkový syndróm zmizne. Slabosť a únava pretrvávajú, ale musíme sa s tým vyrovnať.
Pokiaľ ide o ribavirín, zvyčajne je dobre znášaný. Vo všeobecnej analýze krvi sa však pomerne často vyskytujú javy miernej hemolytickej anémie. Môžu sa vyskytnúť mierne dyspepsie, zriedkavo bolesti hlavy, zvýšené hladiny kyseliny močovej v krvi, zriedkavo sa pozoruje neznášanlivosť liekov.
Koľko ľudí žije s hepatitídou C, ak sa nelieči
Je veľmi ťažké presne povedať, koľko ľudí žije s hepatitídou C a infekciou HIV. U priemerného počtu pacientov sa cirhóza pečene môže vyvinúť približne za 20 - 30 rokov.
V percentách sa v závislosti od veku osoby cirhóza vyvíja:
- u 2% pacientov infikovaných pred 20 rokmi;
- 6% dostalo vírus vo veku 21-30 rokov;
- 10% infikovaných je vo veku 31 - 40 rokov;
- v 37% prípadov vo veku 41 - 50 rokov;
- 63% infikovaných je starších ako 50 rokov.
Väčšina štúdií tiež ukázala, že vývoj fibrózy závisí od pohlavia. U mužov sa táto patológia vyvíja oveľa rýchlejšie av závažnejšej forme, aj keď sa podieľa na liečbe.
Hepatitída C (C) - zápal pečene spôsobený infekciou ľudského tela vírusom (vírus hepatitídy C). V procese rozmnožovania dochádza k poškodeniu pečeňového tkaniva, vzniká cirhóza a onkologické patológie.
Čo je hepatitída C?
Hepatitída C je vírusové ochorenie pečene. Nazýva sa aj „mierny zabijak“. Toto ochorenie sa prepašuje na lstivú chorobu, pokračuje bez jasných príznakov a vedie k najťažším následkom: rakovine alebo cirhóze pečene.
Niekedy môže dôjsť k infekcii týmto vírusom bez akýchkoľvek príznakov po dobu niekoľkých rokov. Ale po 15-20 rokoch zápalového poškodenia pečene môže hepatitída C vyvolať deštruktívnu zmenu pečene rakovinovým nádorom alebo.
Vírus má zaujímavú vlastnosť. Neustále sa mení. K dnešnému dňu existuje 11 jeho variantov - genotypov. Po infikovaní jedným z nich však vírus naďalej mutuje. Výsledkom je, že u pacienta je možné identifikovať až 40 odrôd jedného genotypu.
Rezistencia na vírusy
Vírus hepatitídy C sa v bunkových kultúrach množí, čo znemožňuje podrobne študovať jeho rezistenciu vo vonkajšom prostredí, ale je známe, že je o niečo viac rezistentný ako HIV, keď je vystavený ultrafialovým lúčom a vydrží zahrievanie na 50 ° C. Zásobníkom a zdrojom infekcie sú chorí ľudia. Vírus sa nachádza v krvnej plazme pacientov.
Nákazlivý na osoby trpiace akútnou alebo chronickou hepatitídou C a na osoby s asymptomatickou infekciou.
Inaktivovaná infekcia (HCV) môže:
- dezinfekčný roztok (detergent obsahujúci chlór, bielidlo v pomere 1: 100);
- premytie pri 60 ° C počas 30-40 minút;
- varenie subjektu počas 2-3 minút.
tvar

Hepatitída C sa môže vyskytnúť vo forme akútneho alebo chronického infekčného ochorenia. Akútna forma sa môže zmeniť na chronickú (častejšie sa stáva) a chronická forma môže mať akútne epizódy.
Akútna hepatitída C
Akútna hepatitída C je vírusové ochorenie spôsobené infekciou HCV, ktorá vstupuje do krvného obehu a vedie k poškodeniu a následnej deštrukcii pečene. Infekcia týmto vírusom sa vyskytuje nielen parenterálnou cestou, pretože pôvodca tohto ochorenia je nielen v krvi chorého, ale aj v iných telesných tekutinách (sperma, moč atď.).
Chronická forma
Chronická hepatitída C je vírusové zápalové ochorenie pečene spôsobené vírusom prenášaným krvou. Podľa štatistík sa prvý výskyt hepatitídy C v 75 - 85% prípadov stáva chronickým a práve v infekcii vírusom C zaujíma vedúce miesto v počte závažných komplikácií.
Toto ochorenie je zvlášť nebezpečné v tom, že po dobu pol roka alebo niekoľkých rokov môže byť absolútne asymptomatické a jeho prítomnosť sa dá zistiť iba uskutočnením komplexných klinických krvných testov.
Ako sa prenáša hepatitída C z človeka na človeka?
Hlavnou cestou infekcie hepatitídou C je krv, takže darcovia sú vždy vyšetrení na prítomnosť vírusu. Jeho malé množstvo môže byť obsiahnuté v lymfy, slinách, menštruačnej krvi u žien a v semennej tekutine u mužov. Vírus môže žiť od 12 do 96 hodín. Pravdepodobnosť infekcie závisí od intenzity lézie a stavu imunity organizmu.
V dôsledku ťažkostí s akumuláciou dostatočného množstva študovaného materiálu a neprítomnosti prežívajúcich pacientov nie je patogén úplne stanovený.
Potom, čo vírus vstúpi do krvného riečišťa, vstúpi do krvného riečišťa do pečene a infikuje tak svoje bunky, potom nastáva proces rozmnožovania infikovaných buniek. Tento vírus ľahko mutuje a mení svoju genetickú štruktúru.
Je to schopnosť, ktorá vedie k tomu, že v počiatočných fázach je ťažké ich identifikovať.
Existujú tri hlavné spôsoby prenosu vírusu:
- krvný kontakt (krvou),
- sexuálne,
- vertikálne (od matky k dieťaťu)
Vírus je vo vonkajšom prostredí nestabilný, a preto ho domácnosti neprenášajú pri používaní bežných domácich potrieb, odevov a riadu. Patogén je obsiahnutý v krvi, sperme, vaginálnych sekrétoch a materskom mlieku, ale nedochádza k množeniu na koži a v slinách, nie je vylučovaný do vonkajšieho prostredia, a preto nie je možné dostať hepatitídu C vzduchovými kvapkami alebo dotykom.

Prenos hepatitídy C krvou
Hepatitída C sa prenáša hlavne krvou. Sérum a krvná plazma nosičov infekcie sú nebezpečné ešte týždeň pred nástupom príznakov choroby a zachovávajú si schopnosť nakaziť sa po dlhú dobu.
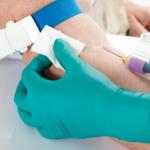
Aby došlo k prenosu infekcie, musí do krvného riečišťa vniknúť dostatočné množstvo infikovanej krvi, a preto najčastejším spôsobom prenosu patogénu je injekcia pomocou ihly počas injekcie.
Prvou rizikovou skupinou sú drogovo závislí. Takýmto prenosom môže byť aj:
- tetovanie,
- piercing
- v procese akupunktúry,
- v nemocniciach s transfúziou krvi alebo inou manipuláciou,
- pri manikúre a pedikúre,
- používanie bežných zariadení na manikúru,
- návšteva stomatologickej ambulancie s nesprávnym dodržiavaním opatrení dezinfekčných nástrojov.
Sexuálny prenos
Faktory prispievajúce k infekcii hepatitídy C počas pohlavného styku:
- porušenie integrity vnútorného povrchu genitálneho traktu a ústnej dutiny, ich krvácanie;
- zápalové ochorenia pohlavných orgánov;
- pohlavný styk počas menštruácie;
- spojené močové a pohlavné choroby, infekcia HIV;
- promiskuita;
- prax análneho sexu;
- traumatický sex agresívnym spôsobom.
Rizikové faktory
Pri vykonávaní rôznych lekárskych postupov existuje riziko infekcie, ak nie sú splnené požiadavky na sterilitu. Infikovať môžete v nasledujúcich situáciách:
- rôzne chirurgické zákroky;
- postupy vstrekovania;
- gynekologické manipulácie vrátane potratov;
- transfúzia krvi a jej zložiek;
- diagnostické manipulácie s odberom krvi;
- stomatologické výkony;
- vykonávanie manikúry, pedikúry;
- vypchávky;
- nechránený sex s osobou s hepatitídou;
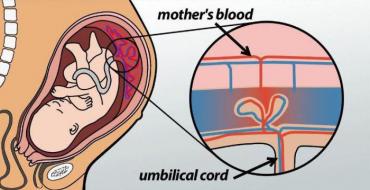
- počas pôrodu a laktácie (vertikálna cesta infekcie z matky na dieťa).
Môžete tiež vybrať a jednotlivé skupiny osôb, pre ktoré je prenos tejto choroby ťažší:
- osoby zneužívajúce alkohol;
- tváre s;
- s chronickými ochoreniami pečene, ako aj inými druhmi;
- starší ľudia, ako aj deti - v týchto prípadoch môžu byť, okrem iného, často kontraindikovaní v plnohodnotných opatreniach na antivírusovú liečbu.
Hepatitída C sa nemôže prenášať:
- vo vzduchu pri kýchaní, rozprávaní;
- s objatím, dotykmi a potrasením rukou;
- s materským materským mliekom;
- prostredníctvom jedla a nápojov;
- pri používaní domácich potrieb, riadu, uterákov.
Vo veľmi zriedkavých prípadoch je prenosová cesta v domácnosti fixná, ale podmienkou rozvoja choroby je vniknutie krvi pacienta do rán, odrenín alebo poranení zdravého človeka.
Prvé príznaky u mužov a žien

Po infekcii sa hepatitída správa veľmi tajne. Vírusy sa množia v pečeni a postupne ničia svoje bunky. V tomto prípade vo väčšine prípadov osoba nepociťuje žiadne príznaky choroby. A ak neexistujú žiadne sťažnosti a odvolania sa na lekára, neexistuje žiadna liečba.
Výsledkom je, že v 75% prípadov sa choroba stáva chronickou a vyskytujú sa vážne následky. Človek často pociťuje prvé príznaky choroby až vtedy, keď sa vyvinie cirhóza pečene, ktorú nemožno vyliečiť.
Existuje malý zoznam príznakov, ktoré môžu naznačovať prítomnosť vírusu hepatitídy:
- rastúca slabosť;
- únava;
- asténia (celková slabosť všetkých orgánov a telesných systémov).
Takéto prejavy sú charakteristické pre každú prechladnutie, chronické ochorenie alebo otravu (intoxikácia). Neskôr sa môže vyskytnúť:
- žltačka;
- žalúdok môže zvýšiť objem (ascites);
- môžu sa objaviť pavúčie žily;
- nedostatok chuti do jedla;
- nevoľnosť;
- bolesť kĺbov (zriedkavo sa vyskytujúci príznak);
- môže zvýšiť slezinu a pečeň.
Všeobecne možno povedať, že prvé príznaky sú príznaky intoxikácie a abnormálna pečeň.
Príznaky hepatitídy C.
Inkubačná doba vírusovej hepatitídy C sa pohybuje od 2 do 23 týždňov, niekedy sa oneskoruje až 26 týždňov (čo je spôsobené jednou alebo druhou cestou prenosu). V drvivej väčšine prípadov (95%) akútna fáza infekcie nevykazuje závažné symptómy, pričom postupuje v aniktérickej subklinickej verzii.
Neskôr môže byť sérologická diagnóza hepatitídy C spojená s pravdepodobnosťou „imunologického okna“ - obdobia, keď napriek infekcii neexistujú protilátky proti patogénu alebo je ich titer nezmerateľne malý.
V 61% prípadov vírusová hepatitída diagnostikované laboratórium 6 mesiacov alebo viac po prvých klinických príznakoch.

Známky akútnej hepatitídy
Väčšina infikovaných ľudí si vôbec nevšimne žiadne príznaky choroby, takže akútna fáza nie je často diagnostikovaná. Pacient si môže všimnúť:
- exantém - kožná vyrážka (podľa typu);
- chrípkový syndróm (horúčka, krátkodobá horúčka, bolesť svalov alebo kĺbov);
- celková nevoľnosť (únava, strata chuti do jedla);
- dyspeptický syndróm (nevoľnosť, zvracanie, ťažkosti so žalúdkom, bolesť v pravej hypochondrii);
- syndróm žltačky (žltá koža alebo skléra očí, stmavnutie výkalov, tmavý moč);
- palpácia ukazuje mierny nárast veľkosti pečene, niekedy aj sleziny.
Príznaky chronickej hepatitídy C
Bohužiaľ, v 80% prípadov má hepatitída C primárny chronický priebeh. Po mnoho rokov táto choroba tečie, takmer sa neukazuje. Človek nevie o svojej chorobe, vedie normálny život, pije alkohol, zhoršuje svoj stav, nechráni sex a infikuje ostatných. Funkcia pečene pri hepatitíde C zostáva kompenzovaná po dlhú dobu, ale táto zjavná pohoda často končí akútnym zlyhaním pečene.
Pre chronické štádium choroby (klinické prejavy) sú charakteristické tieto príznaky:
- celková nevoľnosť, pri ktorej je narušený spánkový režim;
- stolica sa stáva ľahkou;
- môžete cítiť bolesť a miernu bolesť v pravej hypochondrii;
- na tele je vyrážka, ktorá je podobná alergiám;
- zvýšenie telesnej teploty, ku ktorému dochádza pravidelne počas celého dňa;
- je narušená chuť do jedla, jedlo je znechutené;
- Suchá a bledá pokožka, vypadávanie vlasov, krehkosť a laminácia nechtov sú dôsledkom nedostatku vitamínov a metabolizmu železa, za ktorý je pečeň zodpovedná. Pacienti s hepatitídou majú často výrazný nedostatok vitamínov skupiny B a železa, čo vedie k (anémii).
Vírus hepatitídy C postihuje nielen pečeň, ale aj iné orgány. Ak je osoba dlhodobo chorá (10 a viac rokov), môžu sa prejaviť tzv. Extrahepatické príznaky hepatitídy C. Viac ako polovica týchto príznakov je spojená s kryoglobulinémiou, ochorením niekedy spôsobeným vírusom hepatitídy C, v ktorom sa v krvi pacienta nachádzajú špeciálne proteíny. - kryoglobulíny.
komplikácie
Komplikácie hepatitídy C:
- fibróza pečene;
- steatohepatitída - mastná pečeň;
- cirhóza pečene;
- rakovina pečene (hepatocelulárny karcinóm);
- portálna hypertenzia;
- ascites (zvýšený brušný objem);
- kŕčové žily (hlavne vo vnútorných orgánoch);
- latentné krvácanie;
- hepatická encefalopatia;
- pristúpenie sekundárnej infekcie - vírus hepatitídy B (HBV).
Pri pití alkoholu sa príznaky zvyšujú a patologické poškodenie pečene sa až 100-krát zrýchli.
Rozpoznajte komplikácie nasledujúcich funkcií:
- začína sa silná exacerbácia, ktorá sa vyznačuje distanciou brucha so všeobecným úbytkom hmotnosti, pretože sa v brušnej dutine začína hromadiť voda;
- pečeň je pokrytá jazvami (spojivové tkanivo);
- na tele sa objavujú tzv. hviezdičky.
Výskyt vyššie uvedených príznakov a zmien v tele je signálom pre osobu, že sa musia skontrolovať a začať včasnú liečbu.
diagnostika
Diagnóza sa stanovuje na základe:
- dostupnosť údajov o možnom spôsobe infekcie - tzv. referenčný bod (je charakteristické, že približne polovica infikovaných nedokáže identifikovať príčinu choroby);
- prítomnosť špecifických klinických prejavov (v ikterickej forme);
- definície IgM a IgG pre HCV;
- detekcia HCV RNA (HCV-RNA) metódou polymerázovej reťazovej reakcie;
- zmeny v biochemickej analýze krvi [zvýšené pečeňové enzýmy (ALT, AST), hyperbilirubinémia];
- pozitívny tymolový test.
Liečba hepatitídy C (C) u dospelých
Úspešná liečba zahŕňa integrovaný prístup: lieky sa kombinujú s tradičnými metódami, strava, pravidelne sa vyšetrujú, pacienti sledujú fyzické aktivity a odpočinok.
Liečba je zameraná na také akcie:
- eliminovať vírus z krvi;
- zmierniť, odstrániť zápalový proces v pečeni;
- zabrániť tvorbe nádorov, transformácii na cirhózu.
Ako liečiť hepatitídu C, by mal byť špecialista. Predpisuje lieky s prihliadnutím na individuálne vlastnosti organizmu, genotyp vírusu, závažnosť choroby.
Prečo liečiť hepatitídu C pod lekárskym dohľadom?
- Pozorovanie špecialistom je nevyhnutné, pretože existuje riziko aktivácie ochorenia pri aktívnej lézii pečeňového tkaniva a extrahepatických léziách - toto obdobie pretrváva celé obdobie nosiča vírusu.
- Pozorovanie odborníka zahŕňa stanovenie vzoriek pečene a sérologie krvi (štúdia PCR aktivity infekčného procesu).
- Ak sa zistí nepriaznivý obraz vzoriek pečene alebo vysoká vírusová záťaž (vysoká hladina vírusového genetického materiálu zistená v krvi), potom je potrebná antivírusová a hepatoprotektívna liečba, pretože riziko vzniku cirhózy je vysoké.
Lieky na liečenie
Špecifickosť liečby hcv závisí od mnohých faktorov, ktoré môžu ovplyvniť pozitívny alebo negatívny výsledok:
- Pohlavie pacienta;
- age;
- Trvanie choroby;
- Vírusový genotyp;
- Stupeň fibrózy.
Účelom antivírusovej terapie je úplné uzdravenie pacienta a prevencia zápalových a degeneratívnych lézií: fibróza, cirhóza a rakovina. Väčšina špecialistov na liečbu hepatitídy C používa duálnu terapiu interferónom zameranú na boj proti HWS a ribavirínom, čo urýchľuje prácu prvého.
Pacient má dostávať interferón denne, Ďalší liečebný režim zahŕňa zavedenie krátkodobo pôsobiaceho interferónu raz za tri dni a pegylovaného interferónu raz týždenne.
Špecifické lieky, ktoré bojujú proti patogénu, sú Ribavirin, Zeffix. Prvý pôsobí ako prostriedok antivírusovej terapie, ktorý pomáha znižovať koncentráciu patogénu v tele ovplyvňovaním jeho reprodukcie.
Výhody a nevýhody:
- Výhodou je vysoká účinnosť v kombinácii s interferónovými prípravkami;
- na druhej strane, jeden z vedľajších účinkov závisí od dávky.
Výber schémy a trvania liečby je určený typom vírusu, štádiom choroby a priebehom infekčného procesu. Priebeh kombinovanej liečby interferónom + ribavirínom trvá v priemere 12 mesiacov.
Nie je potrebné samoliečiť a používať podozrivé drogy a drogy. Pred použitím akéhokoľvek lieku by ste sa preto mali poradiť so svojím lekárom, pretože samoliečba môže poškodiť vaše telo. Berte túto chorobu s vážnou zodpovednosťou.
diéta
Všeobecné zásady výživy pacientov sú:
- Poskytovanie vysoko kvalitných bielkovín (1,0 - 1,2 g na kg telesnej hmotnosti).
- Zvýšte obsah pomocou. Poznamenáva sa, že v prípade vírusovej hepatitídy C dochádza k výraznej tukovej degenerácii hepatocytov.
- Obmedzenie bielkovín pri zlyhaní pečene v štádiu dekompenzácie a ohrozenie kómy.
- Dostatočný obsah tuku do 80 g / deň.
- Poskytovanie komplexných uhľohydrátov (mali by predstavovať 50% energetickej hodnoty) v dôsledku používania obilnín, obilnín, zeleniny a ovocia.
- Obohatenie stravy vitamínmi (skupina B, C, folát).
- Kontrolujte obsah soli (limit do 8 g, pri opuchoch a ascite - do 2 g).
- Zahrnutie špecializovaných výrobkov do potravín (proteínové zložené zmesi na úpravu bielkovín v strave).
Na vyloženie pečene pacientovi s hepatitídou C je potrebné zostaviť si menu tak, aby neobsahovalo žiadne produkty, ktorých konzumácia je zakázaná. Ľudia s hepatitídou sú úplne zakázaní alkoholické nápoje, korenené jedlá. Musíte sa tiež vzdať konzumácie tukov, ktoré nie sú prírodného pôvodu (mixér, margarín), a tukov, ktoré sa zle vstrebávajú (tuk, palmový olej, masť).
| Povolené produkty |
|
| Zakázané výrobky |
|
Pacienti by mali sledovať diétu č. 5 v období remisie a počas exacerbácie - №5А. Spektrum produktov tejto možnosti zodpovedá jedlu Diet č. 5, ale v ňom je dôkladnejšie kulinárske spracovanie - varenie a povinné utieranie alebo rmutovanie. Strava sa aplikuje 2 až 4 týždne a potom sa pacient prenesie do hlavnej tabuľky.
Prognóza pre človeka
Hepatitída C samozrejme môže ohroziť vážne komplikácie a priaznivá prognóza pre túto diagnózu sa nevylučuje, navyše, po mnoho rokov sa toto ochorenie nemusí prejaviť vôbec. Počas tohto obdobia si nevyžaduje špeciálne ošetrenie - hlavnou vecou je zabezpečenie náležitého lekárskeho dohľadu. Znamená to pravidelné monitorovanie pečeňových funkcií, čo vedie k tomu, že v prípade aktivácie hepatitídy sa zabezpečí vhodná antivírusová terapia.
Koľko žije s hepatitídou C?
Podľa všeobecného priebehu hepatitídy C majú štatistiky nasledujúce možné výsledky na 100 liečených pacientov:
- 55 až 85 pacientov zažije prechod hepatitídy na chronickú formu;
- u 70 pacientov sa môže chronické ochorenie pečene stať aktuálnym;
- 5 až 20 pacientov v nasledujúcich 20 - 30 rokoch bude čeliť vývoju na pozadí cirhózy pečene proti hepatitíde;
- 1 až 5 pacientov zomrie na následky vyvolané chronickou hepatitídou C (opäť je to cirhóza alebo rakovina pečene).
prevencia
Hlavné preventívne opatrenia:
- osobná hygiena;
- zaobchádzanie s rukami a používanie rukavíc pri práci s krvou;
- odmietnutie príležitostného nechráneného sexu;
- odmietnutie užívať omamné látky;
- získanie lekárskych a kozmetických služieb v úradných licencovaných inštitúciách;
- pravidelné kontroly možného profesionálneho kontaktu s krvou.
Ak je rodina infikovaná vírusmi HCV:
- Aby sa zabránilo kontaktu s otvorenými rezmi, odermi infikovanej osoby domácimi predmetmi v domácnosti, aby jej krv nemohla zostať na veciach, ktoré používajú ostatní členovia rodiny;
- Nepoužívajte bežné predmety osobnej hygieny;
- Nepoužívajte túto osobu ako darcu.
Hepatitída C je veľmi nebezpečné ochorenie, pretože na dlhú dobu sa nemusí prejaviť. Je dôležité podrobiť sa diagnostike včas av prípade detekcie vírusu v krvi je nevyhnutné zahájiť liečbu pod dohľadom odborníka. Postarajte sa o seba a svoje zdravie!
Dnes je známych sedem kmeňov označených písmenami latinskej abecedy, z ktorých najbežnejšie sú A, B, C.
Spôsoby prenosu vírusu
Hlavnou príčinou infekcie hepatitídy C je krv, pretože obsahuje veľké množstvo vírusu.
Ochorenie sa vyskytuje prostredníctvom:
- molekuly krvi obsahujúce vírus, keď sa uvoľňujú do priaznivého, zdravého prostredia. Na tento účel sa hodí najmenšie poškodenie kože a ústnej sliznice osoby;
- transfúzia darcovskej plazmy alebo krvi;
- pri ťažkom pôrode s patológiami;
- nechránený styk;
- použitie neošetrených nástrojov v kozmetických a lekárskych zariadeniach;
- používanie hygienických výrobkov iných ľudí.
Je potrebné pamätať na to, že patogénne prvky, hoci v malom množstve, sú obsiahnuté v iných biologických tekutinách človeka: moč, sliny, sperma, samica exkrementov atď. Vysoké riziko infekcie s nízkou imunitou je:
- zdravotnícki pracovníci, ktorí čelia infikovanému tkanivu podľa charakteru ich práce;
- užívatelia drog injekciami pomocou jednorazových injekčných striekačiek na jedno použitie;
- vo väzeniach.
Môže byť hepatitída prenášaná slinami
Riziko infekcie hepatitídou C je prostredníctvom slín minimálne. Ako už bolo uvedené, vírus je prítomný vo všetkých biologických tekutinách v tele, ale jeho najväčšia koncentrácia v krvi. Obsah vírusu v slinách je zanedbateľný, takže riziko infekcie hepatitídou C a B, prenášané bozkom, je minimálne. Je však potrebné si uvedomiť, že v prípade zápalových procesov alebo poškodenia sliznice v ústnej dutine sa zvyšuje pravdepodobnosť infekcie.
Osobitné riziko otravy krvi nastáva, keď sa zubné kefky používajú spolu, pretože ich kliny môžu obsahovať zvyšky biologickej tekutiny s vírusom, ktorý je celkom prežiteľný, dokonca aj v sušených kvapkách. Aby sa zabránilo infekcii hepatitídou C slinami, je potrebné zdržať sa kontaktu s chorou osobou, kým sa nevylieči (to isté platí pre vírus B).
Prvé príznaky infekcie
 Bohužiaľ, osoba nakazená vírusom hepatitídy C to nemusí okamžite rozpoznať, pretože prvé príznaky infekcie sú celkom bežné. Symptomatológia sa prejavuje v zlom zdravotnom stave:
Bohužiaľ, osoba nakazená vírusom hepatitídy C to nemusí okamžite rozpoznať, pretože prvé príznaky infekcie sú celkom bežné. Symptomatológia sa prejavuje v zlom zdravotnom stave:
- horúčka;
- bolesť brucha;
- časté zvracanie;
- strata chuti do jedla;
- hnačka a ďalšie
Počiatočné štádium choroby je často zamieňané s príznakmi chrípky. Prejav žltačky - bielenie očí a kože je žltačka, moč stmavne, vyčírenie výkalov môže znamenať nebezpečný vírus.
Hepatitída má dve formy: akútnu a chronickú. Pri nízkej úrovni imunity a neschopnosti vyrovnať sa s telom s ochorením, tvoriacim protilátky, sa nezistia príznaky, ktoré spôsobujú rozvoj chronickej hepatitídy. Je dôležité vedieť, že môžete byť znovu nakazení.
Aby ste zabránili infekcii nebezpečným vírusom C, musíte postupovať podľa jednoduchých pravidiel:
- pred jedlom si umyte ruky mydlom a vodou;
- jesť správne;
- hrať športy;
- piť prevarenú vodu a jesť tepelne spracované potraviny;
- nezneužívajte alkohol;
- zachovať ochranné funkcie imunity;
- používajte iba výrobky osobnej hygieny;
- priatelia a príbuzní by nemali dostávať pilníky na nechty, nožnice, zubnú kefku atď .;
- monitorovať sterilitu zdravotníckych pomôcok;
- pri návšteve zdravotníckych zariadení, zubného lekárstva, kozmetických salónov, tetovaní a pri vykonávaní rôznych postupov trvajte na tom, aby sa dezinfekcia nástrojov vykonávala vo vašej prítomnosti.
Trvale sa odporúča počas pohlavného styku chrániť. Použitie liekov zabráni ochoreniu nielen hepatitíde, ale aj iným infekciám prenášaným pri sexe. Okrem toho by ste mali byť testovaní a testovaní. Každoročná odborná prehliadka vyžadovaná v niektorých zamestnaniach môže pomôcť včas identifikovať chorobu.
Odolnosť vírusu je daná jeho genotypom, s ním môžete žiť celý život alebo liečiť v počiatočnej fáze. Aby sa predišlo infekcii, je potrebné vyhnúť sa situáciám, keď sa vírus prenáša.
K prenosu vírusu dochádza krvou, nekontrolovaným pohlavím alebo hygienou.
Ak chcete vylúčiť infekciu hepatitídou C, musíte dodržiavať pravidlá:
Hlavným princípom prevencie infekcie vírusom hepatitídy C je vyhnúť sa kontaktu krvi s krvou.
Neustále návštevy nechtových a pedikérskych salónov sú plné hepatitídy. Väčšina závislých ochorie na hepatitídu C, vírus sa prenáša infikovanou ihlou a prechádza do chronického štádia ochorenia. Manipulácia s kontaminovanou krvou počas testov môže viesť k riziku infekcie zdravotníckych pracovníkov.
 Infekcia je organizmom prenášaná v počiatočnom štádiu asymptomatická, preto sa najčastejšie diagnostikuje v prípade vážneho poškodenia pečene, cirhózy, poranení a modrín s krvácaním. Dôvodom je dlhá inkubačná doba vírusu, ktorá komplikuje diagnostiku symptómov. Infekcia hepatitídou C sa môže vyskytnúť počas pôrodu, od matky k dieťaťu alebo počas gynekologických procedúr. Vírus sa prenáša z hmyzu sajúceho krv.
Infekcia je organizmom prenášaná v počiatočnom štádiu asymptomatická, preto sa najčastejšie diagnostikuje v prípade vážneho poškodenia pečene, cirhózy, poranení a modrín s krvácaním. Dôvodom je dlhá inkubačná doba vírusu, ktorá komplikuje diagnostiku symptómov. Infekcia hepatitídou C sa môže vyskytnúť počas pôrodu, od matky k dieťaťu alebo počas gynekologických procedúr. Vírus sa prenáša z hmyzu sajúceho krv.
Pravdepodobnosť infekcie bozkom
Výskumy vedcov dokázali, že je možné nakaziť bozkom alebo slín, pretože vírus sa prenáša krvou a kožou, ľudia s chorobami ústnej dutiny sú teda potenciálne nebezpeční.
Aj keď je koncentrácia vírusu v slinách osoby zanedbateľná, pravdepodobnosť infekcie je prítomná.
Choroby ďasien sa môžu stať živnou pôdou pre baktérie, vírus sa prenáša aj ľahkým bozkom. Nedodržanie hygienických pravidiel a používanie zubných kefiek niekoho iného - a hepatitídy C bude v ľudskom tele sto percent. Sliznice úst môžu krvácať a spôsobiť infekciu.
 Pri absencii krvácajúcich rán v ústnej dutine je pravdepodobnosť infekcie zanedbateľná. Ak majú poškodenie ďasien iba obaja partneri, existuje veľmi vysoké riziko, že ochorejú bozkom. Záleží na množstve vírusu v slinách každého človeka a na tom, ako vírus prenáša telo.
Pri absencii krvácajúcich rán v ústnej dutine je pravdepodobnosť infekcie zanedbateľná. Ak majú poškodenie ďasien iba obaja partneri, existuje veľmi vysoké riziko, že ochorejú bozkom. Záleží na množstve vírusu v slinách každého človeka a na tom, ako vírus prenáša telo.
Odolnosť vírusu voči vonkajšiemu prostrediu si udržiava svoju životaschopnosť mimo tela približne 4 až 5 hodín, nehovoriac o zamrznutí, keď je život vírusu možné zachovať mnoho rokov. Slinky človeka môžu byť infikované pomocou zubnej kefky niekoho iného z vírusového nosiča. Častice infikovanej krvi, ktoré zostali na kefke, vstupujú do ústnej dutiny zdravého človeka a baktérie sa začínajú množiť.
Dôsledky infekcie hepatitídy C.
Výsledok infekcie môže byť zrejmý v akútnom období ochorenia alebo v chronickom štádiu. K infekcii hepatitídou dochádza postupne, počas 10 až 200 dní, záleží to na čase preniknutia vírusu a prítomnosti pridružených chorôb. Akútna fáza hepatitídy sa prenáša zvlášť závažnou formou, boli zaznamenané zriedkavé prípady úmrtia.
Komplikácie po hepatitíde: 
- akútna hepatitída;
- cirhóza pečene;
- získanie chronickej hepatitídy;
Najpredvídateľnejším priebehom choroby je asymptomatická hepatitída C, niekedy nie je možné zistiť skutočný zdroj choroby a začiatok inkubačnej doby. Pri správnej včasnej diagnostike je možné úplné vyliečenie a pečeň sa vracia do normálu. Hepatitída C ustupuje a imunitný systém tela je obnovený.
Je veľmi ťažké predpovedať, či dôjde k úplnému zotaveniu, v niektorých prípadoch je to nemožné. V závislosti od závažnosti formulára môže dôjsť k odpusteniu. Chronická hepatitída trvá dlhšie ako 6 mesiacov, dlhodobá liečba môže byť sprevádzaná dlhodobou životaschopnosťou vírusu. Po celú dobu je tu riziko vážnych komplikácií. Vírus sa prenáša z nosičov, pri ktorých sa v tele neustále zisťujú príznaky existujúceho vírusu.
Hepatitída D (infekcia delta) Je závažné ochorenie pečene spôsobené vírusom delta (HDV). Zvláštnosťou tohto vírusu je, že sa nemôže množiť sám. Hepatitída D sa vyskytuje iba u páru s asistentom - hepatitída B.
Táto forma hepatitídy je v našej krajine najvzácnejšia, ale aj najzávažnejšia. Najčastejšie vedie k cirhóze pečene a zlyhaniu pečene. Hepatitída D môže byť akútna a chronická. Akútna forma sa vylieči za niekoľko mesiacov. Ale ak rýchlo neurobíte nič, vyvíja sa chronická forma. Stáva sa to u 5% pacientov. Vírus zostáva v pečeni mnoho rokov a postupne ho ničí.
Ochorenie sa prenáša z človeka na človeka krvou a sexuálnym kontaktom. Preto je celkom bežné, najmä medzi mladšou generáciou. Na svete existuje viac ako 15 miliónov ľudí s hepatitídou D. Okrem toho v rôznych regiónoch sveta ľudia ovplyvňujú svoje odrody tohto vírusu:
- Genotyp 1 distribuovaný v Európe, Severnej Amerike
- Genotyp 2 - v Ázii: Japonsko, Taiwan, Jakutsko
- Genotyp 3 - v tropických zemepisných šírkach Ázie, Afriky, Južnej Ameriky
Ako sa prenáša hepatitída D?
Zdrojom infekcie sú ľudia s akútnou alebo chronickou hepatitídou D. Infekciu môžu šíriť aj nosiče, ktorí nemajú príznaky choroby.Nie je možné infikovať sa hepatitídou D osobitne. Nebude schopný sa množiť. Ak však patogén vstupuje do tela súčasne s vírusom hepatitídy B, potom sa vyvinie závažnejšia forma ochorenia. Riziko zlyhania pečene sa zvyšuje. Súčasná infekcia týmito dvoma vírusmi sa nazýva spoločná infekcia.
Ľudia, ktorí už sú infikovaní HBV (pacienti s chronickou hepatitídou B), sú vnímaví na vírus delta. Infikujú sa, len čo sa do tela dostane patogén hepatitídy D. Táto forma sa nazýva superinfekcia. V tomto prípade je vírus delta horšie liečiteľný a častejšie sa stáva chronickým.
Pozrime sa, ako sa vírus hepatitídy D dostane do ľudského tela.
- S krvnými transfúziami, Darcovia krvi sa niekedy môžu stať nosičmi hepatitídy. Sú to ľudia, v ktorých krvi je vírus, ale nevykazujú žiadne príznaky choroby. Pokiaľ takáto krv nebola dobre testovaná, môže byť transfúzovaná zdravému človeku. Vyššia pravdepodobnosť nakazenia ľuďmi, ktorí boli transfúziou niekoľkokrát.
- Ak používate injekčné striekačky s niekoľkými ľuďmi, Na ihle zostávajú častice krvi vírusom. Toto množstvo stačí na nakazenie. Týmto spôsobom sa hepatitída D často prenáša na drogovo závislých.
- Pri rôznych manipuláciách, ktoré sú sprevádzané poškodením kože: akupunktúra, piercing, tetovanie, nechtový salón alebo zubná kancelária. Ak sa na vaše nástroje dostala krv chorého, neboli dostatočne dezinfikované.
- Pri zdieľaní položiek osobnej hygieny. Vírus môžu prenášať aj nožnice na nechty, pinzety na obočie, britvy a zubné kefky. Týmto spôsobom sa môžu nakaziť členovia rodiny, v ktorej žije chorá osoba.
- So sexuálnym kontaktom. Sexuálny kontakt bez kondómu je hlavnou cestou infekcie medzi mladými ľuďmi. Vírus je obsiahnutý nielen v krvi, ale aj v sperme a ďalších biologických tekutinách. Keď sa dostanú na sliznicu pohlavných orgánov zdravého človeka, dôjde k infekcii.
- Pri narodení. Vírus hepatitídy D sa počas pôrodu prenáša z matky na dieťa. Počas kŕmenia sa môže dieťa nakaziť. V materskom mlieku nie je žiadny patogén, ale ak sa na bradavkách matky objavia praskliny, infekcia sa objaví krvou.
- Keď sa krv chorého dostane do poškodenej zdravej pokožky.To sa môže stať počas liečby rany alebo pri práci s krvou, ak je koža poškodená. Preto sú viac ohrození lekárski odborníci, najmä tí, ktorí sa zaoberajú krvou.
Keď vírus vstúpi do tela, začne sa množiť. Príznaky hepatitídy D nie sú okamžite zrejmé. Pred prvými príznakmi choroby trvá tri týždne až tri mesiace a niekedy až šesť mesiacov. Trvanie inkubačnej doby závisí od ľudskej imunity.
Čo je vírus hepatitídy D?
 Pôvodca hepatitídy D (HDV) má mnoho zaujímavých funkcií a líši sa od všetkých známych vírusov. Napríklad je oveľa nákazlivejšia ako iné patogény hepatitídy. A tiež má tendenciu rýchlo mutovať, vytvárať nové poddruhy. Tento vírus má najmenší genetický materiál zo všetkých patogénov, ktoré infikujú ľudí a zvieratá. Všetky jeho genetické informácie sú obsiahnuté v reťazci RNA a väčšina ďalších vírusov obsahuje DNA.
Pôvodca hepatitídy D (HDV) má mnoho zaujímavých funkcií a líši sa od všetkých známych vírusov. Napríklad je oveľa nákazlivejšia ako iné patogény hepatitídy. A tiež má tendenciu rýchlo mutovať, vytvárať nové poddruhy. Tento vírus má najmenší genetický materiál zo všetkých patogénov, ktoré infikujú ľudí a zvieratá. Všetky jeho genetické informácie sú obsiahnuté v reťazci RNA a väčšina ďalších vírusov obsahuje DNA. Vírus delta má veľa spoločného s rastlinnými vírusmi. Vyzerá ako pretiahnutá prútik. Tento najmenší organizmus pozostáva z jedného vlákna vonkajšej vrstvy kyseliny ribonukleovej (RNA) a proteínu (proteínu). Keď vstúpi do ľudského tela, privádza sa do pečene prúdom krvi a preniká do svojich buniek - hepatocytov.
 V jadre hepatocytov odstráni patogén svoju vonkajšiu kapsulu a začína sa množiť. Na tento účel vytvára novú RNA. Všetky informácie sú zaznamenané v tomto kyslom reťazci: aký vírus bude, v ktorých bunkách bude žiť, ako budú ovplyvnené. Po vytvorení novej RNA ju vírus zakryje ochrannou kapsulou s použitím proteínov vírusového vírusu HBV.
V jadre hepatocytov odstráni patogén svoju vonkajšiu kapsulu a začína sa množiť. Na tento účel vytvára novú RNA. Všetky informácie sú zaznamenané v tomto kyslom reťazci: aký vírus bude, v ktorých bunkách bude žiť, ako budú ovplyvnené. Po vytvorení novej RNA ju vírus zakryje ochrannou kapsulou s použitím proteínov vírusového vírusu HBV.
Vírus hepatitídy D sa teda množi v pečeňových bunkách. Prerušuje ich prácu, v hepatocytoch sa začína ukladanie malých kvapiek tuku. Takéto zmeny spôsobujú bunkovú smrť (nekrózu). Po zničení jedného hepatocytu vírusy prechádzajú do iného.
Porušenie pečene spôsobuje nielen samotný vírus. Pečeňové bunky trpia tiež imunitnou odpoveďou. Útok na pečeň spôsobuje aktiváciu imunitného systému. Začnite produkovať špeciálne proteíny - protilátky, ktoré ničia útočníkov. V zásade pôsobia proti vírusom hepatitídy B. Ale keď sú všetci „partneri“ porazení a zničení, vírus delta sa nemôže replikovať. Hepatocyty sú v línii ohňa v boji proti vírusom a protilátkam - obhajcom nášho tela. V dôsledku toho sa objavujú príznaky hepatitídy D:
- žltnutie očí, pokožky a slizníc
- bolesť v pravom hornom bruchu
- tmavý moč a zosvetľovacie výkaly
- celková slabosť a únava
- bolesť svalov a kĺbov
- zvýšenie teploty
Pomôže očkovanie zabrániť hepatitíde D?
 Očkovanie proti hepatitíde B pomôže zabrániť vzniku hepatitídy D. Očkovanie sa považuje za pomerne účinné. Znižuje riziko vzniku hepatitídy o 90%. Vakcína vytvára stabilnú imunitu, ktorá pretrváva mnoho rokov. Nemôže však chrániť ľudí s chronickou hepatitídou B pred vírusom delta.
Očkovanie proti hepatitíde B pomôže zabrániť vzniku hepatitídy D. Očkovanie sa považuje za pomerne účinné. Znižuje riziko vzniku hepatitídy o 90%. Vakcína vytvára stabilnú imunitu, ktorá pretrváva mnoho rokov. Nemôže však chrániť ľudí s chronickou hepatitídou B pred vírusom delta. Pozrime sa, ako funguje vakcína proti hepatitíde. Vakcína obsahuje častice vírusu alebo skôr jeho proteínového obalu. Sú to antigény, to znamená, že v tele spôsobujú reakciu. Naša imunita, keď sme si všimli, že sa v krvi objavili nové proteíny, vytvára protilátky. Úlohou týchto proteínových štruktúr je neutralizovať cudzincov. Po očkovaní teda v krvi osoby vždy existujú zástancovia, ktorí v prípade infekcie vírus zničia.
Vakcína vytvára imunitu proti vírusu hepatitídy B. Vírus delta sa však nemôže vyvíjať samostatne bez partnera. V dôsledku toho je telo spoľahlivo chránené pred obidvoma typmi choroby.
Existuje niekoľko rôznych vakcinačných režimov. Aby sa vyvinula silná imunita, musia byť najmenej 3 dávky. Prvá vakcinácia sa zvyčajne vykonáva v určený deň, druhá v mesiaci a tretia za 4 až 6 mesiacov po prvej. Existujú aj iné vakcinačné režimy.
V našej krajine sa očkujú proti vírusu hepatitídy B všetky novonarodené deti a mladí ľudia do 19 rokov, ktorí túto vakcínu predtým nedostali. Rizikovým ľuďom sa odporúča očkovanie bez ohľadu na vek. Patria sem:
- členovia rodiny, kde je pacient s hepatitídou B
- ľudia, ktorí majú veľa sexuálnych partnerov
- pacienti, ktorí potrebujú časté krvné transfúzie
- injekčných užívateľov drog
Bezpečnosť očkovacích látok v posledných rokoch mnohým znepokojuje. Vakcinácia proti hepatitíde sa považuje za jednu z najbezpečnejších. Podáva sa deťom a dospelým od roku 1982. Počas tohto obdobia bolo zaočkovaných viac ako 500 miliónov ľudí v rôznych krajinách. Neboli zistené žiadne vážne následky. Infekcia hepatitídy po zavedení vakcíny nie je možná. Existujú ďalšie preventívne opatrenia, ale vakcína zostáva najúčinnejšou metódou.
K dispozícii je tiež pasívna imunizácia. Pripravené imunoglobulíny sa zavádzajú do tela proti hepatitíde B. Ide o protilátky izolované z leukocytov. Toto očkovanie sa uskutoční, ak sa človek domnieva, že mohol mať hepatitídu, ale pri testoch sa choroba nezistila. Táto vakcína sa podáva aj deťom matiek s hepatitídou.
Aký môže byť výsledok krvi na hepatitídu D?
 Ak ste zažltli biele oči a pokožku, moč sa zmenil na farbu čaju a stolica sa zmenila na bielu, je potrebné poradiť sa s lekárom infekčných chorôb. Na určenie vírusu, ktorý ochorenie spôsobil, sa vykonávajú krvné testy. Každý z vírusov hepatitídy (A, B, C, D, E, F) zanecháva v krvi charakteristické stopy, nazývajú sa markery. Pomáhajú určiť, v akom štádiu je choroba, ako sa telo vyrovná s infekciou a aká je prognóza.
Ak ste zažltli biele oči a pokožku, moč sa zmenil na farbu čaju a stolica sa zmenila na bielu, je potrebné poradiť sa s lekárom infekčných chorôb. Na určenie vírusu, ktorý ochorenie spôsobil, sa vykonávajú krvné testy. Každý z vírusov hepatitídy (A, B, C, D, E, F) zanecháva v krvi charakteristické stopy, nazývajú sa markery. Pomáhajú určiť, v akom štádiu je choroba, ako sa telo vyrovná s infekciou a aká je prognóza. Na analýzu odoberte krv zo žily. Je potrebné to urobiť ráno na lačný žalúdok. V krvi sú detegované antigény (časti obalu) a RNA vírusu hepatitídy D, ako aj protilátky, ktoré telo produkuje na boj proti tomuto patogénu.
Na zistenie hepatitídy D vykonajte takéto testy.
- IgM anti-HDV.
Analýza zameraná na identifikáciu protilátok triedy M. Tieto proteínové štruktúry sú produkované imunitným systémom tela. Toto je odpoveď na skutočnosť, že vírus delta vstúpil do tela. Vyskytujú sa v druhom týždni po infekcii a vymiznú po 2 mesiacoch, ak sa osoba začala zotavovať.
Pozitívny výsledok testu naznačuje, že vírus sa rozmnožuje v tele a choroba je v plnom prúde. - IgG anti-hdv.
Analýza sa vykonáva s cieľom odhaliť imunoglobulíny (protilátky) triedy G v krvi. Ich prítomnosť naznačuje, že osoba je infikovaná vírusom hepatitídy D alebo už mala túto infekciu a začala sa zotavovať.
Pozitívny výsledok znamená, že telo produkuje protilátky v reakcii na prítomnosť vírusu. Mnoho z nich hovorí o superinfekcii - priľnavosti vírusu delta na hepatitídu B. Ak sa v analýze nájdu iba tieto protilátky, potom sa choroba mohla dostať do chronického štádia. - HDAg.
Analýza, ktorá identifikuje antigény, ktoré sa tvoria z častíc vírusu hepatitídy D.
Pozitívny výsledok naznačuje, že osoba má vírus delta v krvi. V tomto prípade lekári často odporúčajú biopsiu pečeňových buniek. - HBsAg
, Analýza na identifikáciu častí škrupiny (kapsuly) vírusov hepatitídy D a B. Tieto markery sa objavujú v krvi ešte pred prvými príznakmi choroby, počas inkubačnej doby. Naznačujú, že súčasne došlo k infekcii dvoma vírusmi B a D.
Pozitívny výsledok testu potvrdzuje, že v ľudskom tele sú tieto patogény. - HDV-RNA.
Štúdia zameraná na identifikáciu vírusu RNA. Toto je analýza polymerázovej reťazovej reakcie (PCR) založená na technikách molekulárnej biológie. To vám umožní zistiť, či sa aktívne delenie vírusov začalo.
Pozitívny výsledok naznačuje, že v pečeni je vírus hepatitídy D a že sa aktívne množi. - Anti-HD celkom.
Analýza celkových (G a M) protilátok proti vírusu hepatitídy D. Tieto štúdie sa odporúčajú všetkým pacientom s hepatitídou B, najmä v časoch zhoršenia.
Pozitívny výsledok naznačuje, že došlo k exacerbácii hepatitídy D alebo že sa dokončilo rozdelenie vírusu.
Ak je teda výsledok analýzy pozitívny, potom nie je nič dobré. To znamená, že osoba je infikovaná vírusom hepatitídy D. Ak je napísané, že výsledok je negatívny, znamená to, že neboli nájdené žiadne stopy vírusu.
- Biochemický krvný test, Vykonáva sa niekoľkokrát v priebehu ochorenia, aby sa zistilo, ako účinná je liečba a či existujú zlepšenia. O tom, že pečeň je chorá, hovorí pokles počtu krvných doštičiek. Zároveň úroveň stúpa:
- aminotransferáza
- alkalická fosfatáza
- albumínové a globulínové proteíny
- ultrazvukové vyšetrenie (Ultrazvuk) výhodou tejto metódy je, že je bezpečná, bezbolestná a široko dostupná. Odrazené ultrazvukové vlny ukazujú, čo sa stane s orgánmi. Môžete určiť zvýšenie pečene, zmeny krvných ciev, kamene v potrubí, nádory, oblasti zápalu. Ultrazvuk však neukazuje, aké zmeny sa uskutočňujú vo vnútri buniek.
- Biopsia vpichu. Toto je najpresnejšia diagnóza hepatitídy na základe štúdie buniek. Aby sa odobrala vzorka pečeňového tkaniva, vloží sa medzi rebrá špeciálna ihla. Procedúra trvá 10 - 15 sekúnd a prebieha v lokálnej anestézii. Tento materiál sa potom skúma v laboratóriu.
Aké protilátky označujú infekčnú hepatitídu D?
 Protilátky sú špeciálne komplexné imunoglobulínové proteíny, ktoré produkujú imunitné bunky. Napríklad B-lymfocyty. Ich úlohou je rozpoznať, viazať a neutralizovať patogén, ktorý vstúpil do ľudského tela.
Protilátky sú špeciálne komplexné imunoglobulínové proteíny, ktoré produkujú imunitné bunky. Napríklad B-lymfocyty. Ich úlohou je rozpoznať, viazať a neutralizovať patogén, ktorý vstúpil do ľudského tela. Každý vírus alebo baktéria produkuje svoje vlastné špecifické protilátky. Ak sa nachádzajú v krvnom teste, môže to znamenať:
- Príčinná príčina choroby je prítomná v tele;
- Vírus je už porazený a imunita zostáva.
Imunoglobulíny M anti-HDV. Vyskytujú sa v akútnej fáze ochorenia, keď vírus delta už v tele prebýva. Tieto protilátky nachádzajú pôvodcu a inhibujú jeho aktivitu. Zároveň vydávajú signál, ktorý žiada o pomoc ďalšie bunky imunitného systému. V dôsledku toho je vírus rozpustený špeciálnymi enzýmami a potom je absorbovaný makrofágmi.
Imunoglobulíny G anti-HDV. Tieto protilátky ukazujú, že telo sa infekciou úspešne vysporiadalo. Vyskytujú sa v období zotavenia a používajú sa na dlhodobú ochranu proti vírusu hepatitídy. Preto ich odhalenie v analýzach je dobrým znamením.
Ak sa však pri analýze nezistia žiadne protilátky triedy M, môže to naznačovať, že sa začala chronická hepatitída D.
Ako liečiť hepatitídu D pomocou liekov?
 Liečba hepatitídy D prebieha na oddelení infekčných chorôb v nemocnici. Pacient potrebuje odpočinok, odpočinok na lôžku a špeciálnu diétu. Ošetrenie sa vykonáva v troch hlavných oblastiach:
Liečba hepatitídy D prebieha na oddelení infekčných chorôb v nemocnici. Pacient potrebuje odpočinok, odpočinok na lôžku a špeciálnu diétu. Ošetrenie sa vykonáva v troch hlavných oblastiach: Bojujte proti vírusu
Používajú sa rovnaké lieky ako na liečbu hepatitídy B. Najlepšie výsledky sa dosahujú pomocou alfa-interferónu. Iné antivírusové lieky (Lamivudin, Adefovir, Famciclovir) sa ukázali ako neúčinné na liečbu hepatitídy D.
Antivírusové liečivo Interferón alfa zvyšuje stabilitu zdravých pečeňových buniek a je aktívne chránený pred prienikom vírusu. Ovplyvňuje aj RNA vírusu a neumožňuje jej množenie. Alfa-interferón zvyšuje aktivitu imunitných buniek (makrofágov), ktoré bojujú proti vírusom. Na liečbu hepatitídy C sa používa vo forme čapíkov, ktoré sa vkladajú do konečníka. Trvanie liečby je 48 týždňov.
Podpora pečene
Druhou oblasťou liečby hepatitídy D je podpora pečene. Použite na to lieky, ktoré sa nazývajú hepatoprotektory.
Essentiale a Phosphogliv sú zložené z látok, ktoré sú potrebné na tvorbu pečeňových buniek. Dodávajú mu stavebný materiál.
Hepatoprotektory trvajú dlho. Zvyčajne je dávka 1 kapsula / tableta 3-4 krát denne. Minimálna dĺžka liečby je 3 mesiace. Lieky sa môžu meniť v priebehu liečby.
- Gepabene, Gepatofalk, Tykveol - sú rastlinné prípravky, ktoré chránia pečeň pred toxínmi, zlepšujú vylučovanie žlče.
- Heptral a amino-založené Hep-merc normalizuje metabolické procesy v pečeni. Chráni ho pred účinkami amoniaku a výskytom telesného tuku v bunkách.
Ak chcete odstrániť toxíny pomocou Polysorbu, Enterosgel. Tieto lieky absorbujú toxíny a metabolické produkty. Pomáhajú tak pečeni plniť svoju funkciu ochrany pred toxínmi. Tieto lieky čistia krv a črevá, zlepšujú celkový stav človeka. Tieto adsorbenty pijú počas 2 týždňov. Užívajú sa trikrát denne na lačný žalúdok. Po 2 až 3 týždňoch sa priebeh opakuje a tak ďalej počas celého obdobia liečby.
Výživa pre hepatitídu D
 Správna výživa je veľmi dôležitá pre regeneráciu. Keď hepatitída predpísala diétu číslo 5. Jedlo by sa malo užívať v malých porciách 4-5 krát denne. Malo by byť teplo. Vylúčené sú studené jedlá. Hlavným cieľom je zlepšiť prácu čriev a zabrániť vylučovaniu tráviacich štiav. Preto nemôžete jesť potraviny bohaté na éterické oleje a extraktívne látky.
Správna výživa je veľmi dôležitá pre regeneráciu. Keď hepatitída predpísala diétu číslo 5. Jedlo by sa malo užívať v malých porciách 4-5 krát denne. Malo by byť teplo. Vylúčené sú studené jedlá. Hlavným cieľom je zlepšiť prácu čriev a zabrániť vylučovaniu tráviacich štiav. Preto nemôžete jesť potraviny bohaté na éterické oleje a extraktívne látky. Budeme sa musieť vzdať: mastného mäsa a rýb, vajec, čokolády, muffinov, cukroviniek, živočíšnych tukov, nakladaných a údených jedál, kyslých bobúľ a ovocia.
Jedálny lístok by mal obsahovať veľa zeleniny a ovocia, jedlá z obilnín, mliečne výrobky. Nízkotučné mäso a ryby by mali byť varené, dusené, niekedy pečené.
Liečba hepatitídy D je veľmi dlhý a nákladný proces. Preto je lepšie nedovoliť infekciu týmto vírusom. Profylaxia okrem vakcinácie zahŕňa aj ďalšie ochranné opatrenia. Toto používanie kondómu pri sexe a odmietnutie užívania drog. Pamätajte tiež, že vírus delta sa môže infikovať pomocou nástrojov v zubnej ordinácii alebo v nechtovom salóne. Navštívte preto iba miesta, ktoré si zaslúžia vašu dôveru.