Injektioner och infusioner. En systerkonferens hölls. Tema: "patientsäkerhet under infusionsterapi"
Komplikationer förknippade med infusionstekniken och den valda administreringsvägen för media. Lokala och allmänna komplikationer är möjliga: lokala hematomer, skador på angränsande organ och vävnader, flebit, trombos, emboli, sepsis. Vid långvariga intravenösa infusioner lider kärlväggen vilket leder till trombbildning. För att förebygga sådana komplikationer används olika vener, heparinisering krävs vid långvarig eller massiv infusion. Katetern i vaskulärbädden på 30-40 minuter täcks med en film av fibrin, vilket kan leda till separationen av emboli och dess migration i det vaskulära systemet.
Phlebitis utvecklas med mycket låga eller höga pH-lösningar. Med infusioner i centrala vener uppstår sådana komplikationer mindre ofta än med infusioner i perifera vener. Emellertid har många fall av trombos av den överlägsna vena cava som uppstår efter kateterisering av de centrala venerna och transvenös kardiostimulering beskrivits. Den överlägsna vena cava är den viktigaste samlaren, genom vilken blod rinner från den övre halvan av bröstet, armar, huvud och nacke. Hindring av detta tunnväggiga kärl, fullständigt eller ofullständigt, åtföljs av följande symtom: dyspné, hosta, svullnad i ansiktet, åderbråck i nacken och övre extremiteter, neuropsykiatriska manifestationer, stupor, koma, överflöd i den övre halvan av kroppen (överlägsen vena cava-syndrom). Patienter med övre vena cava-syndrom övervakas på intensivvården tills andnings- och cirkulationsstörningar på grund av detta syndrom elimineras. I fall av trombos av den överlägsna vena cava indikeras administrering av antikoagulantia och fibrinolytiska medel och antibakteriell terapi utförs i inflammatoriska processer.
När intra-arteriella infusioner är möjliga kan trombus eller angiospasm bildas, vilket kan leda till försämrad blodcirkulation i de distala extremiteterna. Innan infusionen påbörjas rekommenderas att man administrerar novokainlösning i kombination med heparin perarteriellt eller i artären för att minska risken för sådana komplikationer.
Anafylaktiska och allergiska reaktioner är möjliga med införandet av vilken lösning som helst, men mycket oftare förekommer när man använder heterogena och autogena kolloidala lösningar, beredningar av proteinart. En allergisk historia bör samlas noggrant innan infusionen påbörjas. Med införandet av de flesta kolloidala lösningar är det nödvändigt att utföra ett biologiskt prov.
Komplikationer som konsekvenser av förändrad homeostas. Vattenförgiftning med överdrivet införande av icke-elektrolytvätskor; Anasarca med överdrivet införande av saltlösningar; acidos eller alkalos; förändringar i osmolaritet i blodet; hyponychia och anemi på grund av överdriven hemodilution; överbelastning av cirkulationssystemet (lungödem, svullnad i hjärnan, försämring av njurfunktionen).
Specifika komplikationer: hypertermi, frossa, reaktion med införandet av kalla lösningar och en ökning av infusionshastigheten, introduktion av pyrogena substanser, bakteriellt kontaminerat medium, anafylaktisk chock; överdosering av kaliumpreparat, biverkning av ingredienser i infusionsmedier, inkompatibilitet mellan läkemedel.
Komplikationer förknippade med blodtransfusion: transfusionsreaktioner (kortvariga, icke-hemolytiska reaktioner), hemolytiska reaktioner, massivt transfusionssyndrom.
Begreppet infusionsterapi, administreringsvägen för lösningar, sekvensen av åtgärder, fördelarna med kateterisering av perifera vener och komplikationerna vid intravenös administrering av medicinska ämnen, reglerna för säkerhet och fel under injektionerna ...
Patientsäkerhet under infusionsbehandling.
IV dropp
Infusionsterapi är parenteral vätsketerapi. Dess huvudsakliga syfte är att återställa och bibehålla volymen och kvaliteten på vätskans sammansättning i alla vattenlevande utrymmen i kroppen - i det vaskulära, extracellulära och cellulära. Infusionsterapi används endast i fall där den enterala vägen för absorption av vätska och elektrolyt är omöjlig eller begränsad, eller det finns betydande blodförlust som kräver omedelbar ersättning.
Infusionslösningar bör genomföras med hänsyn till de befintliga kränkningarna av systemet för reglering av vatten- och elektrolytmetabolism, vilket främst involverar njurarna, binjurarna, hypofysen och lungorna. Denna bestämmelse överträds vid olika tillstånd och sjukdomar, som chock, hjärta- och njursvikt, under den postoperativa perioden, med berusning, obalanserat flöde och frisättning av vätska.
Infusionsterapi inkluderar basterapi, d.v.s. säkerställa kroppens fysiologiska behov i vatten och elektrolyter, och korrigerande terapi, vars syfte är att korrigera de befintliga kränkningarna av vatten- och elektrolytbalansen, inklusive koncentrationen av proteiner och hemoglobin i blodet. Den totala volymen av infusionsterapi består av två delar:
1) volymen och sammansättningen av infusionsmedier för basförsörjningen;
2) volymen och sammansättningen av infusionsmedier för korrigering av kränkningar.
Således kan den dagliga volymen av infusionsterapi, beroende på de identifierade kränkningarna, vara stor eller lika endast med de fysiologiska förhållandena för att bibehålla balansen mellan vatten och elektrolyter.
För att upprätta ett generellt program för infusionsterapi är det nödvändigt att beräkna det totala innehållet av elektrolyter och fritt vatten i lösningar. Identifiera kontraindikationer för utnämningen av en behandlingsdel. Genom att välja infusionslösningar för baslinjen och tillsätta elektrolytkoncentrat skapas en grund för balanserad fluidterapi. Som regel krävs korrigering under implementeringen av programmet under infusionsterapi. Fortsatta patologiska förluster bör kompenseras tillräckligt. Samtidigt måste volymen och sammansättningen av de förlorade vätskorna (utsöndringar från magen och tarmen, genom dränering, diurese, etc.) mätas exakt och, om möjligt, deras sammansättning bestämmas. Om detta misslyckas är det nödvändigt att gå vidare från dessa jonogram och välja lämpliga lösningar.
Intravenös droppinfusion utförs för att återställa BCC (cirkulerande blodvolym), avgifta kroppen, normalisera metaboliska processer i kroppen och upprätthålla kroppens vitala funktioner.
En infusion (infusion) utförs vanligtvis av den medicinska personalen på sjukhuset eller av en besökande sjuksköterska hemma. För att korrekt genomföra proceduren för intravenös infusion (infusion) måste medicinsk personal känna till algoritmen och ha förmågan att utföra intravenös injektion (injektion av ett läkemedel i en ven, blodinsamling från en ven) och intravenös infusion.
En dropper är ett bekvämt och skonsamt sätt att droppa infusion av medicinska lösningar i kroppen intravenöst, intraarteriellt eller i lymfsystemet. Samtidigt aktiveras inte matsmältningskanalen och det kardiovaskulära systemet överbelastas inte.
Den dropper som levereras till dig kan:
underlätta arbetet i cerebrala fartyg, förebygga stroke;
förbättra blodflödet och lymfflödet;
stärka immunförsvaret;
rengör kroppen av skadliga giftiga ämnen;
ta bort berusning (till exempel alkohol).
I alla fall krävs en sammanställning av ett infusionsterapiprogram med dess skäl i sjukdomens historia. De viktigaste villkoren för korrekt infusionsterapi: dosering, infusionshastighet, lösningens sammansättning. Det bör komma ihåg att överdosering ofta är farligare än någon brist på vätska. Infusion av lösningar genomförs som regel mot bakgrund av ett försämrat system för reglering av vattenbalansen, därför är snabb korrigering ofta omöjlig och farlig. Uttalade störningar i vatten-elektrolytbalans och vätskedistribution kräver vanligtvis en lång flerdagsterapi. Särskild uppmärksamhet under infusionsbehandlingen bör ägnas åt patienter med hjärt-, lung- och njursvikt, äldre och patienter. Övervakning av patientens kliniska tillstånd, hemodynamik, andning, diurese är obligatoriskt. De bästa förhållandena uppnås genom att övervaka funktionerna i hjärtat, lungorna, hjärnan, njurarna. Ju mer smärtsam patientens tillstånd är, desto oftare utförs laboratoriedata och mätningar av olika kliniska indikatorer. Av stor vikt är patientens dagliga vägning. I genomsnitt bör normala förluster inte vara mer än 250-500 g per dag.
Förberedelse (fyllning) av systemet för droppinfusion utförs i behandlingsrummet och infusion - på avdelningen.
Obligatoriska tillstånd: intravenös dropplösning utförs endast i den liggande patienten. Läkaren eller en kvalificerad sjuksköterska utför manipuleringen.
Det bör: försöka minska patientens rädsla, ge honom en känsla av säkerhet. Gör miljön så bekväm som möjligt för patienten och för den som kommer att ge honom en injektion. Rummet där förfarandet utförs bör vara väl upplyst.
Det bör: välja injektionsstället, där patientens besvär blir minimal.
Det bör: leta efter en ven, vilket kommer att orsaka minsta oro och gör det möjligt att fixera nålen med en gips efter injektionen i venen.
Gör inte: skynda dig under proceduren. Även i en kritisk situation kommer en lugn bedömning av möjligheterna till en injektion att ge framgång snarare än blinda försök att få tillgång till en dold ven.
Gör inte: förtvivlan om du av någon anledning inte träffade venen från första gången. Ta en paus och försök sedan igen. Om du inte träffar det tredje försöket bör någon ändra dig.
Glöm inte att lossa selen innan du börjar lägga in läkemedlet.
Vi bör inte försumma de psykologiska aspekterna av att förbereda oss för infusionen, särskilt om den hålls för första gången. Det är alltid nödvändigt att varna vilken typ av manipulation det är tänkt att utföra. Om patienten behöver förklara essensen i proceduren, syftet med dess implementering, samt alla de obegripliga intressanta punkter som är förknippade med manipulationen, är det nödvändigt att ge meningsfulla svar i en lugn, välvillig ton. Du bör också ta reda på orsaken till ångest hos rastlösa patienter. Om detta är en misslyckad infusion tidigare, undvik att administrera i samma blodåra. Kanske har patienten preferenser beträffande valet av ven för administrering, de bör övervägas. Verbal kontakt bidrar till bildandet av ett gynnsamt psykologiskt mikroklimat respektive förtroende för medicinsk personal skapar de nödvändiga förutsättningarna för sjuksköterskans arbete och patientkomforten. Patienten måste placeras på ett sådant sätt att han inte känner obehag och sjuksköterskan är bekväm att arbeta.
Handlingsföljd:
1. Behandla händerna på en hygienisk nivå.
2. Förbered ett system för dropp.
3. Bär en mask, gummihandskar.
4. Förbered ett sterilt bricka med våtservetter, bomullsbollar och pincett.
5. Förbered ett engångssystem för dropp:
a) kontrollera utgångsdatumet och tätheten på paketet genom att pressa det på båda sidor;
b) förbereda en flaska medicinlösning för infusion, kontrollera utgångsdatum, utseende. Ta bort metallkåpan. Behandla kork två gånger med alkohol.
6. Stäng klämman på systemet och sätt in nålen på systemets korta ände eller ”luftventilation” i injektionsflaskan.
7. Vänd flaskan upp och ner, hänga på ett stativ.
8. Vänd in dropparen, ta bort nålen med locket, lägg den i facket.
9. Fyll dropparen med lösningen, håll den långa änden av systemet ovanför den inverterade dropparen.
10. Se till att dropparen spola med flaskan och fyll droppen med ungefär hälften.
11. Sänk ner systemets ände och fyll röret med lösningen, stäng klämman och sätt på nålen med locket.
12. Placera patienten i ett bekvämt läge, lägg en oljeborstkudde under patientens armbåge.
13. Använd handskar.
14. Dra in axeln med en servett och applicera en venös sladd på den mellersta tredjedelen av axeln. Undersök venen.
15. Behandla venpunktsstället med 70% alkohol med två gånger olika bomullsbollar, släpp dem i desinfektionslösningen. Patienten pressar och knyter näven.
16. Ta bort locket från nålen.
17. Fixa venen med vänsterhandens tumme och bjud in patienten att göra en knytnäve.
18. Sätt in nålen i venen genom att placera en steril trasa under kanylen och se till att blod från kanylen släpps ut med en droppe på servetten.
19. Ta bort selen.
20. Öppna klämman på systemet, släpp luften.
21. Fäst systemet på nålkanylen, ändra vävnaden och justera hastigheten med vilken dropparna kommer in.
22. Fäst nålen med en självhäftande gips och täck injektionsstället med en steril trasa.
23. Observera patientens tillstånd och hälsotillstånd under infusionen:
måste justera infusionshastigheten (antal droppar per minut) som föreskrivs av läkaren. Antalet droppar per minut beror på typen av system och anges på förpackningen för ett engångssystem för intravenös administrering.
På förpackningen finns det till exempel en inskrift att det finns 10 droppar per 1 ml. Efter läkarens recept måste patienten injicera 500 ml av en 5% glukoslösning på 2 timmar. Därför måste 5000 droppar lösningen injiceras på 120 minuter, d.v.s. administreringsgraden bör vara cirka 42 droppar per minut.
24. Stäng klämman på systemet.
25. Ta bort nålen från venen och tryck injektionsstället med en bomullskula fuktad med 70% alkohol i 2-3 minuter.
26. Kassera bomullskula i desinfektionslösning.
27. Sänk ned systemet med nålen i en behållare med desinficeringslösning, skär.
28. Ta av handskarna, dumpa dem i behållaren med desinficeringslösning.
29. Tvätta händerna, dränera.
30. Ändra patientens läge i sängen, rekommendera att inte stå upp i två timmar.
Sätt till infusionslösningar
Kärlväg. Allmän behandling. Oftast genomförs infusionslösningar genom venipunktur i armbågen. Trots utbredd användning har denna administrationsväg nackdelar. Med en analfabetisk och ansvarslös ansats är intravenösa infusioner möjliga: lösningsläckage i den subkutana vävnaden, infektion och venös trombos. Införandet av koncentrerade lösningar, kaliumpreparat, irritation av kärlväggen etc. är uteslutet. I detta avseende är det lämpligt att byta plats för punktering efter 24 timmar eller när tecken på inflammation uppträder. Det är nödvändigt att undvika komprimering av armen ovanför punkteringsstället för att inte hindra blodflödet längs venen. Försök att inte introducera hypertoniska lösningar.
Punktering med införandet av mikrokatetrar i armens vener ger tillräcklig rörlighet i lemmen och ökar tillförlitligheten för införandet av media avsevärt. Katetrernas obetydliga diameter eliminerar risken för massiva infusioner. Således kvarstår nackdelarna med punkteringsvägen.
Venesection (kateterisering med veneksponering) gör att katetrar kan införas i den överlägsna och underlägsen vena cava. Risken för infektion av sår och venetrombos genom hela, varaktigheten av kateters vistelse kvar i kärlen.
Detta ledde ofta till olika komplikationer (hematomer, utveckling av mjukvävnadsnekros med paravenös administrering av aggressiva läkemedel etc.).
Venösa och arteriella katetrar kräver noggrann skötsel: absolut sterilitet, efterlevnad av reglerna för asepsis. Efter avslutad infusion upplöses 500 U heparin i 50 ml isoton natriumkloridlösning och 5-10 ml av denna blandning fylls med en kateter och stängs sedan med en gummipropp.
Subkutan administration är extremt begränsad (endast införandet av isotoniska lösningar av salter och glukos är tillåtet). Volymen av injicerade vätskor per dag bör inte vara mer än 1, 5 l.
Nyligen, med tillkomsten av perifera venekatetrar (PVC), har en säkrare och mer tillförlitlig alternativ metod för infusionsterapi framkommit, vilket ger långsiktig tillgång till patientens venösa system.
Kateterisering av venerna har länge varit en rutinmässig medicinsk procedur. På ett år etableras över 500 miljoner STC i världen. Fram till nyligen utfördes dock kateterisering av centrala venekärl oftast i Ryssland, vilket är en potentiellt farlig manipulation, eftersom det finns ett ganska stort antal allvarliga komplikationer förknippade med den tekniska prestanda för punktering och kateterisering av centrala vener (pneumothorax, hydrotorax, punktering av artären, flegmon i infraklavikulära regionen, etc. ) .. Dessutom är införandet av en kateter och dess långa vistelse i den venösa bädden ytterligare ogynnsamma faktorer på grund av den möjliga utvecklingen av infektiösa processer och trombos i de centrala kärlen. Enligt amerikanska medicinska källor kostar endast behandling av komplikationer i samband med central venekateterisering och intravenös terapi flera miljarder dollar per år.
Fördelarna med perifer venekateterisering
En perifer kateter gör att du på ett tillförlitligt sätt kan säkerställa infusionsterapi i 2-3 dagar. Denna period är i de flesta fall tillräckligt för att eliminera allvarliga volym- och elektrolytstörningar.
I praktiken återspeglas detta i en minskning av antalet komplikationer, som enligt olika författare observeras vid användning av centrala venekatetrar i 2-10% av fallen.
Perifer venekateterisering är en enkel procedur och kan utföras av kvalificerade sjuksköterskor med relevant yrkeskunskap.
Tyvärr finns det i Ryssland fortfarande inga allmänt accepterade standarder för perifera venekateterisering och katetervård, denna manipulering ingår inte i den statliga utbildningsstandarden för utbildningsprogram. Därför börjar kandidater från medicinska skolor och högskolor börja arbeta utan att äga denna teknik. På arbetsplatsen tillhandahåller mer erfaren personal (sjuksköterskor i de första och högsta kvalifikationskategorierna) "hand till hand".
Även om kateteriseringen av de perifera venerna är en mycket mindre farlig procedur jämfört med kateteriseringen av de centrala venerna, innebär det också risken för komplikationer, som alla procedurer som bryter mot hudens integritet. De vanligaste orsakerna till misslyckanden och förekomsten av komplikationer i kateteriseringen av perifera vener är avsaknaden av praktiska färdigheter för medicinsk personal, samt brott mot metoderna för att sätta upp och underhålla en venekateter. Tack vare sjuksköterskans goda hanteringsteknik, strikt efterlevnad av reglerna för asepsis och antisepsis och korrekt skötsel av katetern kan de flesta komplikationer undvikas.
Kontraindikationer som kräver val av ett annat ställe för perifer venekateterisering:
närvaro av flebit eller inflammation i mjuka vävnader på armen;
armvenen är inte visualiserad och är inte påtaglig efter att turneringen har applicerats.
Komplikationer av intravenösa läkemedelsämnen:
1) pyrogena reaktioner. Tillsammans med en kraftig temperaturökning och en fantastisk kyla. Detta inträffar när man använder läkemedel med ett utgångsdatum, införandet av dåligt beredda lösningar;
2) fet embolism från lungkärl. Inträffar när en felaktig introduktion i venen av läkemedel avsedda för intramuskulär eller subkutan administration, såsom en lösning av kamfer i olja. Fettemboli manifesteras av plötsliga smärta i hjärtområdet, kvävning, hosta, blått ansikte, bröstkorgens övre halva
3) luftburen lungemboli. Det visar sig vid träff i rätt tid inte tas bort från sprutan eller systemet för blodtransfusionsluftbubblor;
4) yrsel, kollaps, arytmi. Kan bero på för snabb administration av läkemedlet;
5) infiltration. Bildas genom intag av läkemedlet i den subkutana vävnaden. Detta inträffar vid perforering av venen. Att komma under huden på läkemedel som euphyllium, är kalciumklorid mycket smärtsamt. Om detta händer rekommenderas att du lägger en halv alkohol eller en torr komprimering på armbågen;
6) hematomer på injektionsstället. Oftare bildas hos patienter med nedsatt blodkoagulation eller ökad vaskulär permeabilitet. Förebyggandet av denna komplikation förlängs (3-5 minuter) och hårt tryckning av injektionsstället;
7) sepsis. Kan utvecklas i strid med reglerna för asepsis och antiseptika;
8) flebit. Inflammation av venen orsakad av kemisk eller fysisk irritation, ofta åtföljd av trombos i det drabbade kärlet;
9) allergiska reaktioner. Kan förekomma med användning av de flesta läkemedel. De manifesteras i form av kliande hud, hudutslag, angioödem. Den farligaste formen av reaktionen är anafylaktisk chock (andnöd, illamående, klåda i huden, sänker blodtrycket, medvetenhetsförlust, blå hud). Om något av dessa symtom förekommer hos patienten, bör medicinen stoppas omedelbart och akuthjälp bör ges omedelbart. Således kan den intravenösa metoden för administrering av medicinska substanser, även om den har betydande fördelar, leda till ett antal allvarliga komplikationer, i samband med vilken det är nödvändigt att följa dess regler.
Innan infusionen startas måste vårdgivaren ta hand om att skapa en bekväm miljö för sitt arbete. Detta underlättas av ordningen på arbetsplatsen, skapandet av optimal belysning, respekten för reglerna för personlig hygien. Kontrollera alltid utgångsdatumet för de använda materialen och läkemedlen samt integriteten hos förpackningen där de finns! Läkaren måste se snyggt, rent och snyggt ut. En smutsig mantel hos sjuksköterskan får inte patienten att vilja "tillåta" en sådan sjukvårdare. Se till att framför dig är patienten som har ordinerats en infusion.
Undvik upprepad handkontakt med utrustningen.
Observera strikt asepsis, arbeta endast med sterila handskar.
Undersök punkteringsstället regelbundet för tidig upptäckt av komplikationer. Om svullnad, rodnad, lokal temperaturökning, läckage samt smärtsamma upplevelser uppstår vid administrering av läkemedlen, meddela läkaren och ta bort systemet.
Om biverkningar på läkemedlet (blekhet, illamående, utslag, andningssvårigheter, feber), kontakta läkare.
När du tar bort systemet trycker du på platsen där nålen befann sig i 3-4 minuter. Se till att det inte finns någon blödning. Om blödningen fortsätter, lyft upp patientens arm upp. Vid behov applicera ett sterilt förband på det område där nålen var.
God palpation av den kateteriserade venen är nödvändig. Med hänsyn till dess storlek väljs den erforderliga nålstorleken, vilken kommer att vara optimal i en speciell klinisk situation (egenskaper hos de injicerade lösningarna, den erforderliga hastigheten för intravenös terapi).
Med introduktion av lösningar i hög hastighet eller införande av läkemedel med en irriterande effekt på kärlet för inställning av en IV eller en perifer venekateter, bör man välja stora passerbara vener med bra blodflöde. Ju mindre nålens diameter, desto bättre blodflöde runt den och följaktligen desto högre utspädning av läkemedlet i blod.
Under de senaste åren har aktiva åtgärder vidtagits för att förhindra överföringsrisken (till användaren, medicinsk personal) vid kontakt med blodet från farliga sjukdomar (viral hepatit, AIDS). I synnerhet i USA används skyddsfästen som är fästa vid nålarna och katetrarna för att undvika nålskador, och aktiva och passiva skyddssystem används. I passiva skyddssystem, när stålnålen tas bort, aktiveras det automatiska systemet som omger nålspetsen, vilket skyddar användaren från skador. Således aktiverar det skyddande klämman på vissa perifera venekatetrar själv när nålstyrningen tas bort från kanylen. Utöver det faktum att denna typ av skydd skyddar den medicinska personalen från att skadas av en begagnad nål, återgår inte det öppnade klämman till sitt ursprungliga "inaktiva" tillstånd på något sätt, vilket gör det omöjligt att sätta in nålen igen.
Skyddsmekanismen för aktiva system måste användaren aktivera manuellt.
Dessa är dyra system och används för närvarande endast i högrisker.
Läkare kallade en injektionsinjektion, som på latin betyder "injektion". Läkemedlet kommer omedelbart in i blodomloppet och når snabbt målet. Därför förskrivs injektioner i akuta fall, såväl som vid mer eller mindre allvarliga tillstånd. En annan fördel med injektioner är att läkemedlet inte irriterar magen, det påverkas inte av matsmältningsjuicer. Därför förskrivs de utan någon risk till personer som lider av gastrit och magsår.
FEL NÄR HÅLL INJEKTIONER
* Hämta medicinen direkt före injektionen, och inte i förväg, som ofta görs på våra sjukhus. Annars kan den sönderdelas och sprutan kan infekteras. Och i alla fall, använd inte sprutan igen - se till att få en infektion!
* En useriös inställning till skott kommer inte att gynna det.
* Sjuksköterskor läser oavsiktligt läkemedlets namn och injicerar fel läkemedel till patienten. Det är nödvändigt att omedelbart applicera is på injektionsstället (kylan minskar absorptionen) och övervaka noggrant patienten i en timme. Om ditt tillstånd förvärras, ring en läkare.
* Samla in en spruta och plocka upp medicinen, sjuksköterskorna rör vid nålen med fingrarna, släpp den på golvet, täck inte den med ett mössa. Nålen är infekterad, en abscess visas på injektionsstället.
* Om du tar en kort nål för intramuskulära injektioner eller kommer in i den grund, kommer den inte att falla under musklerna, utan under huden. Visas snart
en tätning som kan fester. Därför, medan det inte finns någon rodnad och smärta, skynda dig att applicera en värmedyna - detta hjälper tätningen att upplösas.
* För att spara tid, stapla inte patienter, utan gör dem injektioner medan du står. I detta läge slappnar musklerna dåligt av, och det är inte förvånande att du kan bryta av nålen.
* Om du väljer fel ställe kan du komma in i nerven och då måste din patient behandlas under lång tid av en neuropatolog. Om du faller in i kärlet flyter blod från såret. Tryck på den med en bomullspinne med alkohol och håll den i fem minuter. Oftare flödar blod under huden, ett stort blåmärke bildas. Applicera omedelbart is, och den andra dagen - en värmedyna så att blåmärken upplöses snabbare.
* Var försiktig om det är känt att en person är allergisk. Speciellt orsakas det av antibiotika. En extrem form av allergi är anafylaktisk chock. Tecken på denna fruktansvärda komplikation är rodnad i huden, utslag, klåda, andningssvårigheter, kräkningar och kramper. Ring ambulans snabbt!
SÄKERHETSREGLER
* Det är möjligt att inte bara skada patienten utan också sig själv.
* Nålen kommer in i hudsträckande fingrar på vänster hand. En student lyckades fästa fingret på patientens skinkor. Blod kommer att rinna från såret, det kommer att vara mycket smärtsamt för dig, men det är i allmänhet halva besväret. Det är värre om du ger injektioner efter att du har injicerat en patient. Således överförs hepatit, malaria, AIDS. Nålen är inte en leksak, den måste hanteras med försiktighet. Om du fortfarande prickade, skynda dig inte att stoppa blodet, utan tvärtom, pressa det så mycket som möjligt och behandla bara såret med jod.
* Ofta, släppa luft från en spruta, få en lösning av sig själv i ögat. För att förhindra detta, rikta sprutan åt sidan och släpp inte för mycket medicin.
referenser
1. "Akutmedicinsk vård", red. J.E. Tintinalli, Rl. Crome, E. Ruiz, översatt från engelska av Dr. Med. Vetenskaper VI Kandrora, MD MV Neverova, Dr. med. Vetenskaper AV Suchkova, Ph.D. AV Nizovogo, Yu.L. Amchenkova; av ed. MD VT Ivashkina, D.M.N. PG Bryusov; Moskva "medicin" 2001
2. Intensiv terapi. Resuscitation. Första hjälpen: Study Guide / Ed. VD Malyshev. - M .: Medicin. - 2000.- 464 sid., Ill. - Lärobok. Litteratur. För studenter på forskarutbildningssystemet BN 5-225-04560-X
Magazine: Home Nurse Magazine: en tidskrift för sjuksköterska chefer
Tidningsnummer: Huvudsjuksköterska №11, 2010
Författare: V.A. Samartsev, biträdande överläkare för kirurgi vid den kommunala sjukvårdsinstitutionen "City Clinical Hospital No. 4", Dr. med. Sci., Professor, avdelningen för allmän kirurgi, Perm State Medical Academy uppkallad efter akademiker EA Wagner från Roszdrav; NP Loshakova, huvudsjuksköterskan vid den kommunala sjukvårdsinstitutionen "City Clinical Hospital No. 4"; OG Pecherskaya, lärare i disciplin "Sjuksköterska" GOU SPO "Perm Basic Medical College"
Anläggningar. Steril: gasdukar, bomullspinnar, mask, gummihandskar, njurformad bricka, engångssystem fylld med en infusionslösning, 2 ml spruta fylld med heparinlösning (per 100 ml isoton natriumkloridlösning 1 000 IE Heparin), en uppsättning läkemedel för AIDS-förebyggande , andra: stativ stativ; självhäftande gips, bogsering, linneduk, dyna, oljeduk 20 × 30 cm, förkläde, skyddsglasögon.
Punktering är en punktering av kroppen, utförd för provtagning av vävnad för analys eller för terapeutiska ändamål.
Diagnostisk punktering låter dig komma in i det radiopaque ämnet, ta vävnaden för analys eller övervaka trycket i hjärtat eller kraftfulla kärl.
Med hjälp av medicinsk punktering kan du hälla medicin i kaviteten eller organet, släppa överskott av gas eller vätska och spola organet.
Pleural punktering
indikationer:
Pleural punktering föreskrivs när exsudat samlas i pleura. Det dras tillbaka för att bestämma sjukdomen såväl som för att lindra patientens tillstånd.
Teknik för:
En nål med en längd av minst 7 cm och en 20 ml spruta används för proceduren. Proceduren utförs under lokalbedövning med användning av novokain. Under proceduren sitter patienten med ryggen till läkaren och lutar armbågarna på bordet. Handen från sidan av vävnadsintaget bör höjas, vilket lätt öppnar revbenen. Den exakta platsen bestäms på grundval av preliminära diagnostiska åtgärder.
Punkteringsstället är smurt med jod och alkohol. Patienten bedövas och punkteras sedan. Materialet placeras i en steril behållare och skickas till laboratoriet.
Om punkteringen görs för terapeutiska ändamål, oftast för införande av antibiotika.
Om det är nödvändigt att pumpa ut överskottsvätska från pleurahålan används en pleuroaspirator. Behållaren är ansluten till punkteringsnålen med hjälp av en tubul, från vilken luft pumpas ut. Under påverkan av differentiellt tryck strömmar vätskan från kroppen in i behållaren. Proceduren utförs flera gånger i rad.
Spinal punktering
Ledd för behandling och diagnos. Förfarandet gör läkaren.
Teknik för:
Det punkteras med en nål upp till 6 cm i längd, och barn - med en vanlig nål. Patienten ligger på sin sida, knäna pressade mot magen och hakan mot bröstet. Detta gör att du lätt kan trycka på ryggraden i ryggraden. Proceduren utförs under lokalbedövning (Novocain). Punkteringsstället behandlas med jod och alkohol.
Punkteringen utförs i korsryggen, vanligtvis mellan den tredje och fjärde ryggraden. För att bestämma sjukdomen krävs 10 ml cerebrospinalvätska. En viktig indikator är vätskeflödeshastigheten. Hos en frisk person bör den sticker ut med en hastighet av 1 droppe per sekund. Vätskan ska vara klar och färglös. Om trycket är förhöjt kan vätska till och med strömma i en lur.
Under 2 timmar efter proceduren förskrivs patienten att ligga på ryggen på en plan yta. I 24 timmar är det förbjudet att sitta eller stå
Ett antal patienter efter ingreppet har illamående, migränliknande smärta, smärta i ryggraden, trötthet och urinproblem. Fenacetin, urotropin, amidopirin ordineras till sådana patienter.
Yttre punktering - benmärgsundersökning
Den här proceduren låter dig bestämma tillståndet för benmärgen som samlats in genom bröstbenets framvägg.
indikationer:
Myeloplastiska syndrom,
Metastas av neoplasmer.
Teknik för:
Huden på punkteringsstället är smutsad med alkohol och jod. Proceduren utförs under lokalbedövning (Novocain). För en punktering används en speciell Kassirsky-nål, som är insatt i området för den tredje eller fjärde ribben, i mitten av bröstet. Med introduktionen av nålen rullar du längs längsaxeln. Efter korrekt insättning av nålen fästs en spruta på den, som drar benmärgen. Den behöver bara 0,3 ml. Förfarandet går långsamt. Efter att nålen tagits bort förseglas punkteringsstället med en steril trasa. Det är särskilt svårt att punktera barn, eftersom bröstbenet fortfarande är mycket mjukt och lätt att genomtränga, liksom för patienter som har tagit hormonella preparat för osteoporos under lång tid.
Förebyggande av komplikationer
de flesta av komplikationerna efter dessa manipulationer (med undantag av allergiska reaktioner) uppstår på grund av felet hos den person som utför manipulationen, men inte följer alla nödvändiga villkor:
tvätta händerna noggrant och bära medicinska handskar (i händelse av frånvaro, behandla händerna med 70% alkohol);
vid montering av en återanvändbar spruta, använd pincett; vid montering av en engångsspruta ska du inte röra vid kanylen när du fäster nålen;
innan injektionen ska injektionsstället behandlas två gånger med en bomullspinne fuktad med 70% alkohol.
99. Pleural punktering. Punkteringsteknik för pneumo- och hemothorax. Punktering av perikardiell kavitet. Inuti hjärtadministrering av läkemedel. Blåstång. Punktering av bukhålan och laparocentes. Punktering av bröstbenet och andra ben. Lumbal punktering (punktering av hematom i mjuka vävnader och ytliga abscesser). Principer och funktioner.
Pleural punktering.
Indikationer: Spänning stängd pneumothorax,
bilateral pneumotorax, hemothorax.
Apparater. Vid pneumotorax utförs punktering framför det andra och tredje interkostala utrymmet i mellanklavikulära linjen. Patienten ligger på ryggen. Behandla huden med alkohol och jod. En spruta med en kapacitet på 20 ml med novokain levereras med en nål från ett engångssystem. Förbered ett system för att evakuera luft från pleurahåligheten: skär omedelbart av systemet under dropparen och sänk röret i ett sterilt injektionsflaska med isotonisk lösning
natriumklorid. Bedöva huden strikt längs den mellersta klavikulära linjen, den övre kanten av den tredje ribben. Predosylaya ström av novokain, genomträng bröstväggen. Luft börjar komma in i sprutan oberoende eller med en lätt dragning av kolven. Ta bort sprutan och anslut omedelbart nålen till det förberedda systemet. Luftbubblor börjar brinna
men sticker ut genom vätskeskiktet i injektionsflaskan. Utsöndring förbättras under inandning. Vid hemothorax utförs punktering i patientens sittposition (fig. 72). Injektionspunkten är det sjunde interkostala utrymmet strax under skuldervinkeln. För att evakuera blodet förbereds en nål med ett gummirör fäst vid det.
coy. Efter hudbehandling med alkohol och jod bedövas hud, fiber, muskler och pleura med en 0,5% lösning av novokain. När nålen tränger in i bröstkaviteten drar de över kolven för att se till att det finns blod i pleurahålet. När du har fyllt sprutan klämmer du fast tandköttet med en klämma och häller blod i brickan. Således evakueras den maximala mängden blod, som med bilateral hemothorax tillåter lungorna att expandera och
förbättra funktionen för extern andning.
Punktering av perikardiell kavitet.
Uppgifterna för perikardiell punktering är avlägsnande av vätska (effusion eller blod) från perikardiell kavitet (utrymmet mellan själva hjärtat och den inre ytan av hjärtpåsen) för terapeutiska och diagnostiska ändamål och införandet av nödvändiga mediciner i kaviteten.
För denna manipulering används en nål med en längd av minst 15 cm, en spruta med en kapacitet av 10 till 20 ml och nålar för lokalbedövning.
20-30 minuter före punkteringen injiceras patienten subkutant med en lösning av promedol och en lösning av atropin.
Manipulation utförs på tom mage, under lokalbedövning, i en manipulation eller operationssalen. Punkteringen till patienten utförs i sittande eller liggande läge på en säng med en upphöjd nackstöd.
Perikardiell punktering kan utföras genom membranet eller genom bröstväggen nära bröstbenet. I det första fallet görs en punktering i det epigastriska området, och i det andra - nära bröstbenets kant, till vänster i IV-VI och till höger i IV-V interkostala utrymmen. Den första metoden är säkrare. Efter avlägsnande av vätskan avlägsnas hörnet, behandlas såret.
Bland komplikationerna bör noteras skada på lungorna i lungan och lungan, skador på hjärtmuskeln, punkteringskammare i hjärtat.
Intracardiac Drug Administration - Indikationer: plötsligt hjärtstopp av olika ursprung. Intrakardieinjektioner kan vara effektiva om de utförs omedelbart efter kardopati, i alla fall inom 3–7 minuter. Metoden är en av komponenterna i återupplivningskomplexet.
Apparater. Platser som punkterar huden väljs: 1) mitten av det fjärde eller femte interkostala utrymmet till vänster vid bröstbenets kant; samtidigt som nålen kommer in i höger kammare är tjockleken på dess främre vägg högst 3-5 mm; 2) det fjärde eller femte interkostala utrymmet på vänster 1 cm inåt från vänster gränsen för den relativa tråkigheten i hjärtat; här kommer nålen in i den vänstra kammaren, vars väggtjocklek inte är mindre än 9 - 16 mm; 3) subtern bana, som vid perikardiell punktering; Denna väg är den säkraste, eftersom den utesluter möjligheten till nålskada på kranskärlen och hjärtvägarna. Nålen kommer in i den högra ventrikeln.
För intrakardiala injektioner används en tunn, vanligtvis lång (6-10 cm) nål som är monterad på en spruta med en medicinering. En nål punkteras genom den främre bröstväggen och leder den vinkelrätt mot bakväggen med en liten lutning (upp till 10 °) till mittlinjen med konstant återinsug. Mer märkbar motstånd från myokardiet känns på ett djup av 4,5 - 6 cm. Om hjärtat fortsätter att fungera överförs dess sammandragningar till nålen, som börjar svänga. När nålen tränger in i håligheten i den högra ventrikeln försvinner motståndet mot dess framsteg och när kolven dras visas venusblod i sprutan. Inträngningen av nålen i kaviteten i den vänstra kammaren bedöms av försvinnandet av en ganska betydande motståndskraft mot injektionen och uppkomsten av skarlakansrött blod i sprutan.
För att väcka hjärtans aktivitet använder de ofta en 1: 1000 adrenalinlösning i en dos av 0,5-1,0 ml, för barn finns det så många droppar adrenalin som barnets ålder, plus en annan droppe. Adrenalin införs i hjärtans kavitet, blandat med 10 ml isoton natriumkloridlösning, långsamt uppvärmd till en temperatur av 40 °. I slutet, dra omedelbart nålen. I frånvaro av effekt kan injektionen upprepas. Bland andra mediciner kan lösningar av 0,1% atropin och 5% kalciumklorid noteras.
Komplikationer: hemopneumotorax, hemoperikardium.
Punktering av urinblåsan - Tillverkad med akut urinretention med olika ursprung och omöjlighet för kateterisering. Apparater. Patienten passar på ryggen och flera ben nedåt. Huden från skamledet till naveln behandlas med alkohol och jod-tinktur. Strikt i mitten av buken 2,5 - 3 cm över symfysen i en riktning vinkelrätt mot ytan på buken utförs en tjock nål eller en tunn trokar. När den kommer in i urinblåsan känner läkaren plötsligt att vävnaderna är motståndskraftiga mot instrumentets införande. Nålens mandrin eller trokets stilett tas bort, varefter urin börjar frigöras från kanylen under tryck.
Komplikationer sker som regel inte. Det finns praktiskt taget ingen skada på bukhinnan, eftersom den utskjutna urinblåsan förskjuter bukhinnan långt uppåt. Vanligtvis inte observerad och flöde av urin in i preperitoneal vävnad när nålen tas bort.
Abdominal punktering och laparocentes
Applicera med ascites.
Metod för genomförande
Följande verktyg behövs: en skalpell, nålhållare, hudnål, silke nummer 4 (1 ampull), kirurgisk pincett, trokar, gummikateter, 3-4 gasbollar, sax, oljedukförkläde.
Patienten sitter på en pall på ett sådant sätt att ryggen vilar på toalettbordet. Runt bältet på nivån av inguinalveckarna knytas ett oljedukförkläde som täcker patientens ben. Förklädets kanter ska hänga i handfat, inramade vid patientens fötter. Förbered det kirurgiska fältet på patientens buk. Kirurgen, som har bearbetat händerna, producerar lokalbedövning och höjer sedan med en skalpell huden på platsen för den avsedda punkteringen.
Punkteringen är gjord av en trokar bestående av ett metallrör på vilket en stålstång med en skarp ände glider. Efter punktering avlägsnas stiletten, vätskan släpps långsamt, cirka 1 ml på 5 minuter. För att göra detta, täck regelbundet den yttre öppningen av röret med en boll på en kirurgisk pincett. När urladdningen av vätska stoppas, kontrolleras det om öppningen inte har stängts med tarmen eller körtelsträngen, för vilket syfte de använder en mjuk gummikateter. Efter avlägsnande av röret placerar kirurgen 2 silkesuturer på huden, och efter att ha behandlat sömmarna, en liten servett.
Punkteringar i lederna används för att bestämma beskaffenheten i ledkaviteten, för att evakuera den patologiska vätskan, för att injicera medicinska substanser och även för att injicera instrument under artroskopi. Precis som med alla andra punkteringar införs nålen genom huden som förflyttas med ett finger över punkteringsstället, så att när huden återvänder till sin plats, finns det ingen direkt sårkanal genom vilken infektionen kan komma in i ledkaviteten. I de flesta fall injiceras nålen genom ett förbedövat hudområde på ledens extensoryta, där det inte finns några stora kärl och nerver.
Yttre punktering (grekiskt bröstbröst, bröstben + lat. Punctio-injektion) är en av metoderna för intravital benmärgsundersökning; är en benmärgspunktion som produceras genom bröstbenets främre vägg. Föreslagen M.I. Arinkin.
Studien av benmärg är nödvändig för diagnos av anemi, leukemi, myelodysplastiska syndrom, metastas av tumörer, etc.
Yttre punktering kan utföras på poliklinisk basis.
Punkteringsstället behandlas med etylalkohol och en alkoholhaltig jodlösning. För anestesi, använd vanligtvis en 2% lösning av novokain; Du kan punktera utan anestesi. Bröstet är genomborrad med en Kassirsky-nål på fästnivån på III - IV-ribben i mittlinjen eller punkterar handtaget på bröstbenet. Nålen injiceras med en snabb vridningsrörelse. Med sin passering genom skiktet av kortikalt (kompakt) ämne i bröstbenets främre yta och faller in i det svampiga (benmärgsutrymmet) finns det en känsla av misslyckande. Ett indirekt tecken på en framgångsrik punktering är kortvarig smärta. Efter att ha tagit bort dornen fästs en spruta på nålen (kapacitet 10 eller 20 ml),
med hjälp av vilken aspekten av benmärgen. Gradvis, vilket skapar ett vakuum i sprutan, sugs inte mer än 0,2-0,3 ml benmärgsupphängning. Nålen tas sedan bort från bröstbenet. I stället för punkteringen inför ett sterilt klistermärke. Innehållet i nålen och sprutan pressas på en glidglas och utstryk förbereds. Det bör komma ihåg att hos barn en piercing genom bröstbenet är möjlig på grund av dess stora elasticitet, individuella skillnader i tjocklek och på grund av barnets ofrivilliga rörelser. Man måste vara försiktig hos patienter som får kortikosteroider under lång tid, eftersom de kan ha osteoporos.
Mjuk vävnads punktering
Indikationer för punktering av mjuka vävnader:
Introduktion av medicinska ämnen;
Aspiration av innehållet för diagnostiska eller terapeutiska ändamål (purulent-inflammatorisk process, hematom, punkteringsbiopsi av tumören).
Tillbehör för punktering: lång nål, spruta 20 ml, 0,25% novokainlösning.
Teknisk punktering mjuk vävnad. Framställa lokalbedövning av huden med en 0,25% lösning av novokain. Sedan genomtränger en lång nål som är fäst vid sprutan de mjuka vävnaderna och skjuter den in i det patologiska fokuset. Under utvecklingen av nålen injicerades narkosläkemedel. Denna teknik låter dig minska smärta och undvika nåltrombos med mjuka vävnader. Nålens längd och diameter väljs beroende på djupet och området för det patologiska fokuset, dess konsistens, mängden läkemedelssubstans. När det patologiska fokuset uppnås är uppgiften initialt att administrera ett läkemedel eller aspirera innehållet. I det senare fallet fixerar vänsterhand nålen på huden, och med högerhand drar de i sprutans kolv, fylld 1/2 med novokain, på sig själv.
Om det patologiska fokuset ligger ytligt, utförs punkteringen utan användning av lokalbedövning.
Punkteringskomplikationer: blödning, blödning. I dessa fall bör du trycka på punkteringsstället med en steril gasboll.
100. Allmänna injektionsmetoder. Förberedelse av instrumenten och patienten. Anatomisk grund för valet av injektionsställen. Intradermala injektioner. Subkutana injektioner. Intramuskulära injektioner. Indikationer, utrustning, möjliga komplikationer. Kateterisering av perifera och centrala vener. Blodprov från en blodåra. Teknik för intravenös infusion och långvariga infusioner. Mätning av centralt venetryck. Tekniken för intraosseös och intraarteriell infusion. Möjliga komplikationer och deras förebyggande.
Injektioner - parenteral administration av medicinska ämnen.
De viktigaste fördelarna med denna metod är hastigheten på verkan och doseringsnoggrannhet Läkemedlet kommer in i blodet i oförändrad form. Instrument som används vid parenteral administration av läkemedelssubstanser måste alltid vara sterila och händerna på en läkare måste tvättas noggrant före injektion.
För injektion, använd sprutor och nålar. Sprutan måste vara lufttätt, dvs luft och vätska får inte tillåtas mellan cylindern och kolven. Kolven ska röra sig fritt i cylindern och tätt fast vid dess väggar.
De viktigaste typerna av injektioner inkluderar följande:
intradermal (eller intradermal) - (intrakutan eller intradermal);
subkutan (subkutan);
intramuskulär (intramuskulär);
intravenöst (intravenöst);
intra;
intraossala;
rektal injektion - med lavemang.
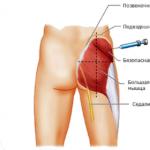
Intramuskulära injektioner
Deltoidinjektion
Intramuskulär injektion är ett av de vanligaste sätten att administrera små mängder läkemedel. Muskler har ett omfattande nätverk av blod och lymfkärl, vilket skapar goda förutsättningar för absorption av läkemedel. Med intramuskulär injektion skapas ett depå, från vilket läkemedlet gradvis absorberas i blodomloppet, vilket möjliggör att bibehålla ungefär samma koncentration av den aktiva substansen i blodet i flera timmar och därmed säkerställa dess långvariga effekt.
För att förhindra komplikationer rekommenderas att intramuskulära injektioner utförs i områden i kroppen där det finns ett betydande skikt av muskelvävnad, och stora kärl och nervstammar finns inte nära. Längden på den använda nålen beror på tjockleken på skiktet av subkutant fett, eftersom det är nödvändigt att när nålen sätts in, passerar nålen genom den subkutana vävnaden och dess snitt ligger direkt i muskeln. Injektioner utförs vanligtvis i glutealmusklerna, mindre ofta i musklerna på den främre ytan av låret eller deltoidmuskeln.
Utför intramuskulär injektion
Vid utförande av en injektion i gluteusmuskeln vidtas följande åtgärder:
Alkoholbehandling av huden på injektionsstället.
Med den fria handen sträcks huden ut över injektionsstället och genomträngs med en nål. Punktering rekommenderas för att göra en skarp rörelse för att minska smärta (minskar tiden när nålspetsen interagerar med smärtreceptorer som huvudsakligen finns i huden).
Nålen sätts in i vävnadens djup innan den tränger in i muskeln, vilket känns av ökningen i motståndet (muskelvävnadens densitet är högre än fettvävnadens). Nålen sätts in cirka 5 mm i muskelvävnaden. Tjockleken på fet vävnad, och följaktligen det erforderliga djupet för nedsänkning av nålen - är individuellt.
Innan injektionen startas dras sprutkolven tillbaka för att kontrollera om nålen har fallit i ett stort blodkärl. I händelse av att blod flyter in i sprutan, utan att ta bort nålarna, ändrar de dykets riktning och djup för att kringgå det skadade kärlet.
Innehållet i sprutan injiceras långsamt i muskeln.
Nålen avlägsnas snabbt och bomullsbollen med alkohol pressas till injektionsstället.
Möjliga komplikationer av intramuskulära injektioner
Följande komplikationer är möjliga med intramuskulära injektioner:
Om en nål kommer in i ett blodkärl, vilket kan leda till en embolism om oljelösningar eller suspensioner injiceras, vilket inte borde komma direkt in i blodomloppet. När du använder dessa läkemedel efter att ha nålen satt in i muskeln drar de tillbaka kolven och ser till att det inte finns något blod i sprutan.
Infiltrerar - smärtsam förtjockning i muskelvävnadens tjocklek på injektionsstället. Kan inträffa den andra eller tredje dagen efter injektionen. Orsakerna till deras inträffande kan vara antingen bristande efterlevnad av reglerna för asepsis (icke-steril spruta, dåligt behandlat injektionsställe), och upprepad administrering av läkemedel på samma plats, eller ökad känslighet hos mänskliga vävnader för det läkemedel som administreras (typiskt för oljelösningar och vissa antibiotika).
Abscess - manifesteras av hyperemi och ömhet i huden vid infiltration, ökad kroppstemperatur. Kräver akut kirurgisk behandling och behandling med antibiotika.
Allergiska reaktioner på det injicerade läkemedlet. För att undvika dessa komplikationer samlas en historik innan administreringen av läkemedlet, det visar sig att det finns allergiska reaktioner på några ämnen. För varje manifestation av en allergisk reaktion (oavsett metod för tidigare administrering) är det tillrådligt att avbryta läkemedlet, eftersom upprepad administrering av detta läkemedel kan leda till anafylaktisk chock.
Subkutana injektioner
Används till exempel med introduktion av insulin.
Det subkutana fettskiktet har ett tätt kärlnätverk, därför har läkemedelssubstanser som injiceras subkutant en effekt snabbare än oral administration - de kringgår mag-tarmkanalen genom att komma direkt in i blodomloppet. Subkutana injektioner produceras med en nål med minsta diameter till ett djup av 1,5 mm och injiceras upp till 2 ml läkemedel som snabbt absorberas i lös subkutan vävnad och inte har någon skadlig effekt på den.
De mest bekväma platserna för subkutan administration är:
axelns yttre yta;
underskapande utrymme;
främre yttre lårytan;
sidoväggen på bukväggen;
nedre delen av axillområdet.
På dessa platser fångas huden lätt i vecket och risken för skador på blodkärl, nerver och periosteum är minimal.
på platser med edematöst subkutant fett;
i tätningar från tidigare absorberade injektioner.
Huden framför injektionsstället uppsamlas i en vikning, nålen sätts in i en vinkel på 45 ° i huden, sedan injiceras en lösning av läkemedlet smidigt i den subkutana fettvävnaden.
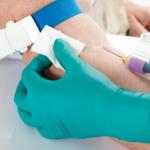
Intravenös injektion
Intravenösa injektioner involverar administrering av läkemedlet direkt i blodomloppet. Den viktigaste regeln i detta fall är den striktaste iakttagandet av reglerna för asepsis (tvätt och behandling av händerna, patientens hud, etc.).
Funktioner i venernas struktur
För intravenösa injektioner används ofta venerna på ulnar fossa, eftersom de har en stor diameter, ligger ytligt och relativt litet skift, och även de ytliga venerna i handen, underarmen, mindre ofta venerna i de nedre extremiteterna. Teoretiskt kan intravenös injektion göras i någon av människokroppens vener. En analog till intravenös injektion är också införandet av läkemedlet genom munens membran till tungan. Detta beror på det speciella i den anatomiska strukturen på det mänskliga språket.
De subkutana venerna i övre extremiteten är de radiella och ulnära subkutana venerna. Båda dessa vener, som ansluter över hela ytan på den övre lemmen, bildar en mängd föreningar, varav den största är den mittersta venen i armbågen, oftast används för punktering. Beroende på hur tydligt venen ses under huden och palperas (påtaglig) finns det tre typer av vener:
Väl konturerad ven. Wien är tydligt synligt, sticker klart ut ovanför huden, är omfattande. Sido- och framväggarna är tydligt synliga. Vid palpation är nästan hela venens omkrets påtaglig, med undantag av innerväggen.
Svagt konturerad ven. Endast kärlets främre vägg är mycket synlig och påtaglig, venen sticker inte ut ovanför huden.
Ej konturerad ven. Venen är inte synlig och den är väldigt dålig palperad, eller venen är inte alls synlig eller påtaglig.
Enligt graden av fixering av venen i den subkutana vävnaden skiljs följande varianter:
Den fixerade venen - venen förskjuts något längs planet, det är nästan omöjligt att flytta den till avståndet från fartygets bredd.
Glidande ven - venen förflyttas lätt i den subkutana vävnaden längs planet; den kan flyttas ett avstånd större än dess diameter. I detta fall är den nedre väggen i en sådan ven inte som regel fixerad.
Väggens svårighetsgrad kan delas in i följande typer:
Tjockväggig ven - venen är tjock, tät.
Tunnväggad ven - en ven med en tunn, lätt sårbar vägg.
Använd alla listade anatomiska parametrar och bestäm följande kliniska alternativ:
välformad fixerad tjockväggig ven - en sådan ven finns i 35% av fallen;
välformad glidande tjockväggig ven - förekommer i 14% av fallen;
dåligt konturerad, fixerad tjockväggig ven - förekommer i 21% av fallen;
svagt konturerad glidande ven - förekommer i 12% av fallen;
icke-kontur fixerad ven - förekommer i 18% av fallen.
Lämpligast för punkteringsår i de två första kliniska alternativen. Bra konturer, tjock vägg gör det möjligt att punktera venen ganska enkelt.
Venerna hos den tredje och fjärde varianten är mindre praktiska, för punktering där den fina nålen är bäst lämpad. Det bör bara komma ihåg att när man punkterar den "glidande" venen, är det nödvändigt att fixera det med den fria handens finger.
Mest ogynnsam för punktering av venen i det femte alternativet. När man arbetar med en sådan ven använder man preliminär palpation (palpation), den ”blinda” punkteringen rekommenderas inte.
Komplikationer med intravenösa injektioner
En av de vanligaste anatomiska kännetecknen i venerna är den så kallade skörheten. Visuellt och palpation spröda vener skiljer sig inte från det normala. Punktering av dem orsakar som regel inte svårigheter, men vid punkteringsstället uppträder ett hematom mycket snabbt, vilket ökar, trots att alla kontrollmetoder bekräftar att nålen har trätt in i venen korrekt. Det antas att följande troligtvis kommer att inträffa: nålen är ett skadande medel, och i vissa fall motsvarar punkteringen av venväggen nålens diameter, och i andra, på grund av anatomiska egenskaper, finns det ett brott längs venen.
Brott mot nålfixeringstekniken i venen kan också leda till komplikationer. Svagt fixerad nål orsakar ytterligare skada på fartyget. Denna komplikation förekommer nästan uteslutande hos äldre. Med denna patologi stoppas införandet av läkemedlet i denna ven, den andra venen punkteras och en infusion utförs, med uppmärksamhet på fixeringen av nålen i kärlet. På hematomets område införa ett tätt bandage.
Ganska ofta komplikationer är infusionslösningen i den subkutana vävnaden. Efter punkteringen av venen i armbågens böjning är nålen oftast inte ordentligt fixerad, när patienten rör sig, lämnar nålen venen och lösningen kommer in under huden. Det rekommenderas att fixera nålen i armbågens böjning vid minst två punkter, och hos rastlösa patienter att fixera venen i hela extremiteten, utom ledområdet.
Ett annat skäl för penetrering av vätska under huden är genom punktering av venen, vilket är vanligare när du använder engångsnålar som är skarpare än återanvändbara nålar, i vilket fall lösningen kommer delvis in i venen och delvis under huden.
Vid kränkning av den centrala och perifera blodcirkulationen sjunker venerna. Punkteringen av en liknande ven är extremt svår. I detta fall uppmanas patienten att mer kraftfullt pressa och rensa ut fingrarna och samtidigt klappa på huden och titta genom venen i området med punktering. Som regel hjälper denna teknik mer eller mindre med punkteringen av en kollapsad ven. Primärträning av medicinsk personal i sådana vener är oacceptabelt.
Utför intravenös injektion
Vid utförande av intravenös injektion producerar följande åtgärder:
Injicera tvättar händerna och lägger på gummihandskar, handskar behandlas med alkohol.
Läkemedlet samlas in i sprutan, frånvaron av luft i sprutan kontrolleras. Locket sätts tillbaka på nålen.
Patienten har ett bekvämt läge, ligger på ryggen eller sitter och sträcker maximalt armen vid armbågens led (för detta ändamål, lägg en oljedukskydd under patientens armbåge).
Ett gummiband appliceras på den mellersta tredjedelen av patientens axel (över kläderna eller servetten), och pulsen på den radiella artären bör inte förändras. Selen kan vara bunden revknut
Patienten ombeds att knyta och rensa näven (för bättre injektion av blod i venen).
Huden i armbågen böjs behandlas med två eller tre bomullsbollar med alkohol i riktningen från periferin till mitten.
Den fria handen fixerar huden i området med punkteringen, drar den i området med armbågens böjning och flyttar något till periferin.
Håll nålen nästan parallell med venen, genomträng huden och försiktigt in nålen 1/3 längden på skäret (med patientens knytnäva knuten).
Fortsätt att fixera venen, ändra lätt nålens riktning och punktera försiktigt venen till känslan av "falla i tomrummet".
För att bekräfta att nålen är i venen, rekommenderas det att du drar sprutans kolv mot dig - blod bör visas i sprutan.
Dra i en av de fria ändarna, lossa turnetten och be patienten att lossa borsten.
Injicera långsamt läkemedelslösningen utan att ändra sprutans läge.
En bomullskula med alkohol pressas till injektionsstället och nålen tas bort från venen.
Patienten böjer armen i armbågen, bollen med alkohol förblir på plats, patienten fixerar armen i detta läge i 5 minuter för att förhindra blödning.
Begagnade engångsmaterial återvinns.
Denna metod anses vara lättare att behärska än införandet direkt i venen utan att använda en parallell punktering.
Mätning av CVP. Apparater. CVP: er mäts med hjälp av en Waldman-phlebotonometer ansluten till ett blodtransfusionssystem eller blodersättningar med hjälp av ett glas-tee. Flebotonometr består av ett glasrör med liten diameter och ett speciellt stativ med skala. Apparatens glasrör fylls med en isotonisk lösning av natriumklorid och en klämma placeras på gummifogen som går från phlebotonometer till tee. Nolldelningen av skalan på phlebotonometer är inställd på nivån för höger förmak, vilket motsvarar den bakre kanten av pectoralis huvudmuskel (i skärningspunkten mellan det tredje interkostala utrymmet eller IV-ribben med den mittmuskulära linjen). Under villkoren för akutvård rekommenderas det att fästa en phlebotonometer-skala på ett rack för blodtransfusion eller blodersättningar; apparatens nolldelning fixeras genom att vertikalt flytta den övre delen av stativet. Kanylsystemet är fäst vid en kateter insatt i den subklaviska venen och transfusion av blodet eller blodersättningen initieras. För att mäta CVP sätta en klämma under dropparen och ta bort klämman från gummiröret som går till flebotonometr. Apparatavläsningarna registreras efter stabilisering av vätskenivån i glasröret (i genomsnitt efter 1% - 2 minuter).
Normalvärdet för CVP är 30 - 100 mm vatten. Art. Låg CVP ökar markant under transfusion av blod eller blodersättningar och den intravenösa droppen av osmotiska diuretika (mannitol, urea) eller sympatomimetiska läkemedel (till exempel vid anafylaktisk chock). Höj CVP över 150 mm vatten. Art. tjänar som en indikation för avslutande eller begränsning av hastigheten och volymen av transfusion (vid traumatisk chock och massiv blodförlust) eller för intravenös administrering av digitalispreparat, ganglioblockerare eller a-adrenerga blockerare (vid hjärtsvikt). Förhöjd CVP reduceras tydligt efter intravenös administrering av ganglioblockerare hos patienter med lungödem eller ihållande återhämtning av sinusrytmen med elektropulsterapi.
Intraosseös administration av läkemedeloch blod. Indikationer. Omfattande brännskador och deformiteter i extremiteterna, kollaps av de safena venerna i chock, kollaps, terminala förhållanden, psykomotorisk agitation eller kramper, omöjligheten av intravenös läkemedelsadministration (främst inom pediatrisk praxis).
Kontraindikationer. Inflammatoriska processer i området planerat för insida benpunktering.
Apparater. Huden behandlas med jod-tinktur, sedan med alkohol och bedövas med införandet av 2-5 ml 0,5-2% novokainlösning; patienter som befinner sig i ett komatosläge eller är under anestesi, producerar inte anestesi. Punktering utförs med en förkortad Vira-nål med mandrin i ett av följande områden: epifysen av de rörformade benen, den yttre ytan av calcaneus, den främre överlägsna iliac ryggraden; vid skador som punkteras i närheten av skadeplatsen rekommenderas inte. I närvaro av psykomotorisk agitation eller konvulsivt syndrom är preliminär fixering av lemmen nödvändig.
Nålen injiceras i benet med spiralrörelser till ett djup av minst 1 cm. Just nu när nålen tränger igenom det svampiga ämnet uppträder en känsla av "misslyckande" och efter att mandrin har tagits bort från nålens lumen, släpps blod med fettdroppar vanligtvis. Intra benmetod kan du ange samma mediciner som intravenöst; Läkemedlets terapeutiska effekt när de infunderas i det svampiga benet är lika snabba. I slutet av injektionen kan en nål med mandrin täckt med en steril trasa lämnas i benet för efterföljande infusioner. På grund av den starka fixeringen av nålen och omöjligheten att trombera den kan långvariga droppinfusioner utföras. I detta avseende bör intraosseös administrering av läkemedel föredras intravenöst dropp vid behov, långvarig transport av allvarligt sjuka patienter, särskilt på en ojämn väg. Med återupplivning kan intraosseösa blodtransfusioner, som utförs samtidigt med 2 - 3 sprutor i olika områden, ibland vara effektivare än intraarteriell blodinjektion.
Komplikationer. Fettemboli med för snabb introduktion av en stor mängd vätska, ömhet vid en mycket nära position av nålen till benets kortikala skikt; begränsad osteomyelit.
Intra aorta och intraarteriell transfusion
indikationer:
1) hjärtstopp vid klinisk död, orsakad av massiv ouppfylld blodförlust;
2) ett terminalt tillstånd associerat med långvarig hypotension (BP 60 mm Hg och lägre). Fördelen med denna metod är direkt tillförsel av blod till kranskärlen och hjärnkärlen samt reflexstimulering av hjärtaktivitet. Denna metod tillåter på kort tid att hälla tillräckligt med blod; 3) långvarig administrering av läkemedelslösningar i aorta eller dess grenar (selektivt) för att skapa deras maximala koncentration i lesionen i fall av cancer, purulent-destruktiva lesioner i buk- och bröstkaviteterna, lemmar, med diffus peritonit, destruktiv pankreatit, för trombolysändamål i fall av trombos, tromboembolism och artärsjukdom under sjukdomsförloppet.
3) plötslig massiv blödning under thoraxoperationer;
4) elektrisk chock;
5) asfyxi av olika etiologier;
6) berusning av olika ursprung.
Med intra-arteriell administrering är penetrationen av läkemedlet i vävnaden på grund av dess höga koncentration i blodet snabbare. Jämfört med den intravenösa vägen undviks intra-arteriella vävnadsfilter: lungor, lever, njurar, där det finns förseningar, förstörelse och eliminering av läkemedel.
Detta är viktigt eftersom ju snabbare ämnet passerar från blodet till vävnaden, desto mindre binder det till plasmaproteiner;
I nödsituationer utförs intra-arteriell injektion med en spruta efter perkutan punktering eller Seldinger-kateterisering.
När detta misslyckas, exponeras perifera artären av ett skikt i skikt för lager och en punktering eller arteriotomi utförs. Om det är nödvändigt kan intra-arteriell transfusion utföras i huvudkärlen i hålrummen, och med skador och tårar i lemmarna kan du använda klyftans ände på kärlet.
Ju mer distalt från hjärtblodet injiceras, desto mindre uttalad är dess stimulerande effekt. Vid användning för transfusioner av stora artärer (brachial, femoral, carotid) är effekten mer uttalad på grund av en bättre och snabbare blodtillförsel till hjärtat och hjärnan. Fara för spasm i stora kärl, trombos på grund av skada på endotelet med utveckling av försämrad blodtillförsel till extremiteterna tvingar användning av perifera artärer (radiella och bakre tibiala) som är lätt tillgängliga för isolering och efter intra-arteriell transfusion kan knytas utan rädsla för att utveckla ischemi i vävnaderna på grund av närvaron av uttalade kollaterala vägar .
Att använda en Richardson-ballong och en manometer i en injektionsflaska med blod eller injektionsflaska skapar högt tryck (160-200 mm Hg). Tryck under denna nivå kan vara ineffektivt, och högre tryck kan orsaka blödning i olika organ och särskilt i ryggmärgen på grund av brott i små kärl. För att upprätthålla ett visst konstant tryck i injektionsflaskan med blod eller blodersättare, för att förhindra luftemboli vid transfusionens slut, kan du använda V.P.Sukhorukov-systemet, som också inkluderar en luftkompensator (en burk av Bobrov-apparat eller ett större kärl) och en glaskammare med ett flytande glasflöte överlappande system.
Sterila preparat avsedda för administrering genom injektion, infusion eller injektion, infusion eller implantation av implantation i människokroppen eller djurskroppen (subkutant, intramuskulärt, intravenöst, intraarteriellt, i olika hålrum): lösningar, emulsioner, suspensioner, pulver, tabletter för framställning av lösningar och implantation , lyofiliserade preparat. 30% av alla sterila FPP: er !!!

FÖRDELNINGAR AV RADIATION snabba åtgärder och fullständig biotillgänglighet av läkemedlet noggrannhet och bekvämlighet vid dosering; möjligheten att administrera ett läkemedel till en medvetslös patient eller, när läkemedlet inte kan administreras genom munnen; brist på inflytande av sekretioner i mag-tarmkanalen och leverenzymer, vilket är fallet med intern användning av läkemedel. patogena mikroorganismer kan lätt komma in i blodet genom den skadade huden; tillsammans med injektionslösningen kan luft injiceras i kroppen, vilket orsakar en emboli (ocklusion) av kärlen eller en hjärtsjukdom; även små mängder föroreningar kan ha en skadlig effekt på patientens kropp; psyko-emotionell aspekt förknippad med smärta i injektionsvägen för administrering (NU smärtfri injektion under högt tryck: injektorer "Bee", "Jetinjection"); kan endast utföras av kvalificerade specialister.

Injektioner (injektioner) är en separat grupp flytande LF som injiceras i kroppen med hjälp av specialanordningar som bryter mot hudens eller slemhinnens integritet. Infusioner (infusioner) - sterila doseringsformer som administreras i kroppen parretretalno i mängder mer än 100 ml dropp eller jet. Implantat är sterila fasta läkemedel som är lämpliga för parenteral implantation i storlek och form och frisätter de aktiva substanserna under en lång tidsperiod.

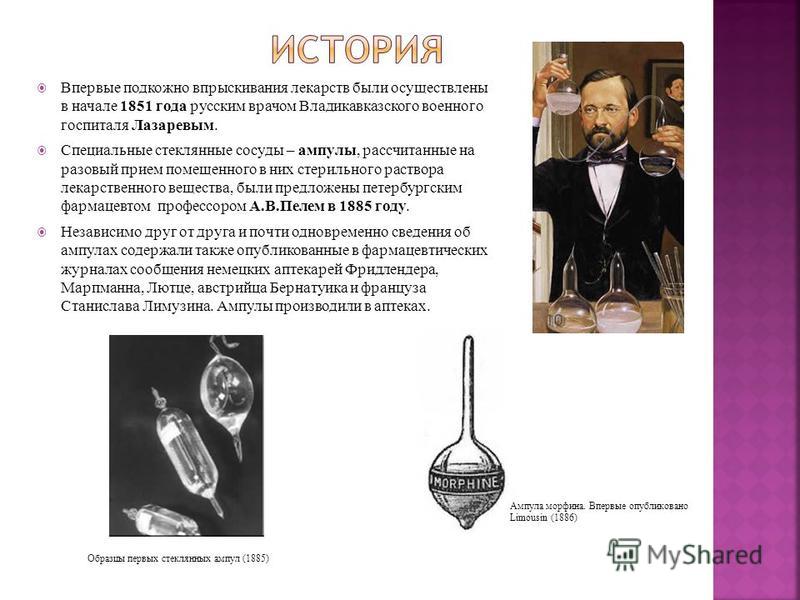
För första gången genomfördes subkutana injektioner av läkemedel i början av 1851 av den ryska läkaren vid Vladikavkaz militära sjukhus Lazarev. Speciella glaskärl - ampuller, utformade för en enda dos av en steril lösning av ett läkemedelsämne som placerats i dem, föreslogs av Petersburgs apotekare professor A.V. Pelem 1885. Oberoende av varandra och nästan samtidigt innehöll information om ampullarna också rapporterna från de tyska farmaceuterna Friedlander, Marpmann, Lutz, österrikiska Bernatuik och franskmannen Stanislav Limousin publicerade i läkemedels tidskrifter. Ampuller tillverkade på apotek. Prover av de första glasampullerna (1885) Morfinampull. Först publicerad av Limousin (1886)
Typer intradermala injektioner. Med denna metod för införing genomtränger nålen bara hudens överhud, och en mycket liten mängd vätska injiceras i utrymmet mellan överhuden och huden. Används för att diagnostisera infektionssjukdomar. Subkutan. Lösningar injiceras i den subkutana vävnaden. Applicera vatten- och oljelösningar, suspensioner och emulsioner. Läkemedlets absorptionshastighet beror på lösningsmedlets natur. Intramuskulär. Med denna administrationsmetod införs vätskan i den stora muskelns tjocklek. Intramuskulärt kan du ange vatten- och oljelösningar, tunna suspensioner och emulsioner. Snabbare läkemedelsabsorption jämfört med subkutan injektion. Subkutan är mindre smärtsam eftersom muskelvävnad innehåller mindre känsliga nervändar. Intravenös. Lösningen injiceras långsamt och försiktigt. Handlingen av LV kommer inom 1-2 sekunder. Den intravenösa administreringsvägen tillåter en stor mängd vätska att administreras till människokroppen (1-500 ml). Ofta administreras dessa lösningar med droppmetoden. Endast vattenlösningar som blandas väl med blod kan injiceras i kärlen. Det är oacceptabelt att komma in i blodsuspensionen, emulsioner med en partikeldiameter som överstiger diametern för röda blodkroppar. Intraarteriell. Med denna administrationsmetod injiceras lösningen i artären, långsamt och noggrant kommer verkan av läkemedlet redan i processen för administrering. Intravaskulär injektion ökar dramatiskt risken för emboli och infektion i kroppen. Ryggmärgen I denna administreringsmetod injiceras ryggradskanalens subaraknoida eller epidurala utrymme. Endast äkta vattenhaltiga lösningar med ett pH av inte mindre än 5 och högst 8. Denna metod används för att administrera anestetika och antibiotika. Intrakraniell. Lösningen injiceras i den utvidgade delen av det subaraknoida utrymmet och LV verkar direkt. Introducerade endast sanna och neutrala lösningar. Ofta används för att administrera penicillin och streptomycin för hjärnhinneinflammation.

Brist på mekaniska föroreningar, sterilitet, stabilitet, pyrogenfri - inga injektionsprodukter av metaboliska produkter från mikroorganismer - de så kallade pyrogena substanserna eller pyrogener. Pyrogens fick sitt namn (från Lat. Rug - värme, eld) för deras förmåga att orsaka en temperaturökning vid intag. Isotonicity - det vill säga vätskor har ett konstant osmotiskt tryck, som normalt håller sig vid 7,4 atm. Isoionicitet - förmågan hos lösningar att innehålla vissa joner i förhållandet och mängder som är typiska för blodserum. Isohydricity

Typer av infusionslösningar 1. Hemodynamiska eller antishock-läkemedel - avsedda för behandling av chock av olika ursprung, inflammation i den cirkulerande blodvolymen och återställande av hemodynamiska störningar. 2. Avgiftningslösningar - nödvändiga för eliminering av gifter vid olika sjukdomar. 3. Regulatorer för vatten-saltbalans och syra-basbalans - utför korrigering av blodkompositionen under uttorkning orsakad av diarré, med hjärnödem, toxikos etc. 4. Förberedelser för parenteral näring - tjänar till att tillhandahålla kroppens energiresurser, leverera näringsämnen till organ och vävnader, särskilt efter kirurgiska ingrepp etc. 5. Lösningar med syreöverföringsfunktion - utformad för att återställa andningsfunktionen i blodet. 6. Lösningar av komplex handling eller polyfunktionell - har ett brett spektrum av åtgärder och kan kombinera flera av de funktioner som anges ovan. Infusionslösningar - den svåraste gruppen med injektions-LF. Dessa inkluderar de så kallade fysiologiska lösningarna, som enligt sammansättningen av de upplösta ämnena kan stödja den vitala aktiviteten hos celler och organ utan att orsaka betydande förändringar i den fysiologiska balansen i kroppen

1. När de injiceras i blodomloppet måste infusionslösningar uppfylla deras funktionella syfte, samtidigt som de helt elimineras från kroppen utan kumulativt; 2. Får inte skada vävnaden och störa funktionerna i enskilda organ; 3. Blodsubstituerande läkemedel bör inte vara giftiga på grund av stora injicerade volymer. 4. Bör inte orsaka sensibilisering (ökad känslighet för kroppen för effekterna av irriterande medel som orsakar en allergisk reaktion) av kroppen vid upprepade injektioner och emboli, inte irritera kärlväggen; 5. Måste ha konstant fysisk-kemiska egenskaper; 6. Viskositeten bör motsvara blodplasmans viskositet.

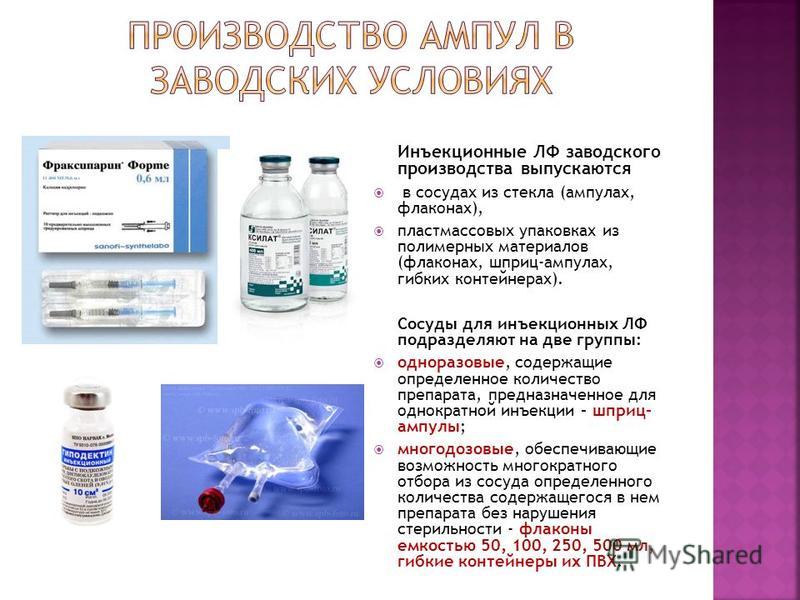
Fabrikstillverkade injicerbara LF: er tillverkas i glaskärl (ampuller, injektionsflaskor), plastförpackningar gjorda av polymera material (injektionsflaskor, injektionssprutor, flexibla behållare). Kärlen för injektion LF är uppdelad i två grupper: engångsbruk, innehållande en viss mängd läkemedel, avsedd för en enda injektion - spruta-ampull; multidos, vilket säkerställer möjligheten att multipla urval från ett kärl av en viss mängd läkemedel som finns däri utan att kränka steriliteten - flaskor med 50, 100, 250, 500 ml, flexibla behållare av PVC.
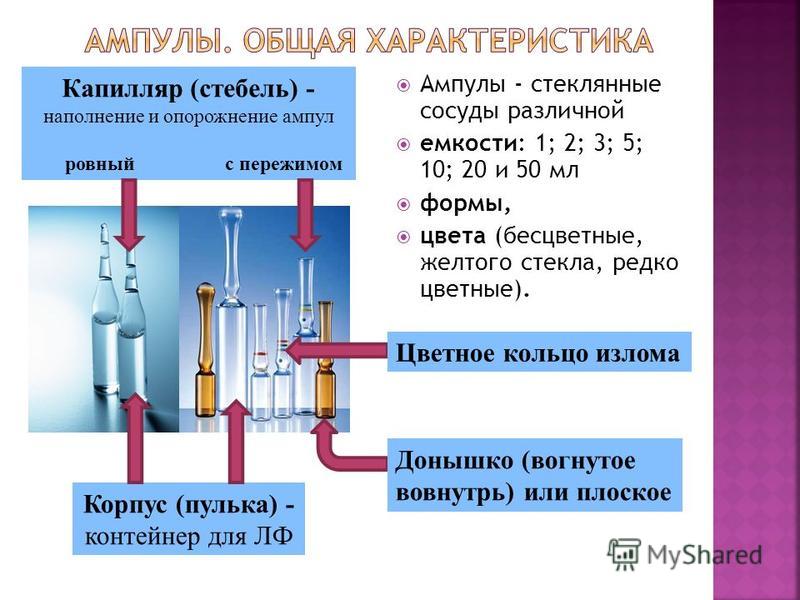
Ampuller - glasfartyg med olika kapacitet: 1; 2; 3; 5; 10; 20 och 50 ml form, färger (färglöst, gult glas, sällan färgat). Kropp (pellet) - behållare för LF kapillär (stam) - fylla och tömma ampullarna med en nyp Färgring av sprickbotten Botten (konkav inåt) eller platt
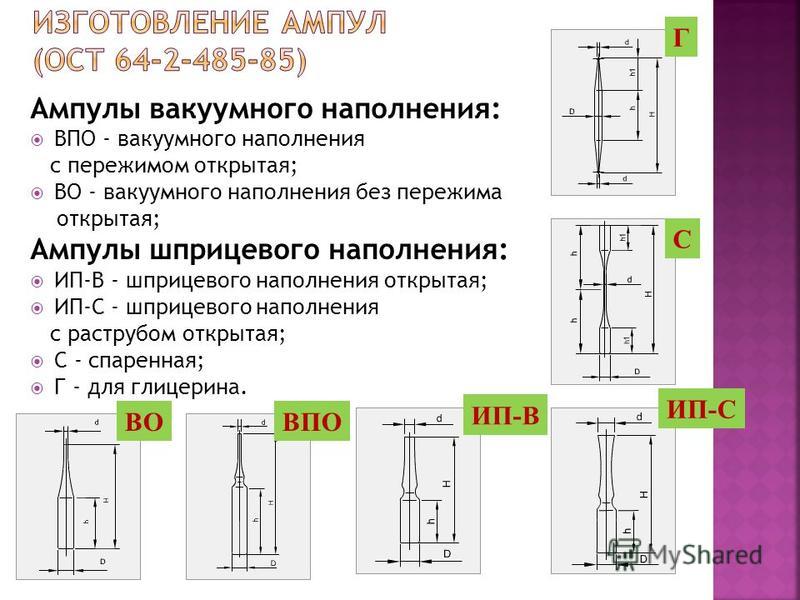
Vakuumpåfyllningsampuller: HPE - vakuumpåfyllning med öppen klämma; VO - vakuumfyllning utan att klämma fast; Ampuller med sprutfyllning: PI-V - sprutfyllning öppen; IP-S - injektionsspruta med öppet hylsa; C - parat; G - för glycerol. VOVPO IP-V IP-S S G
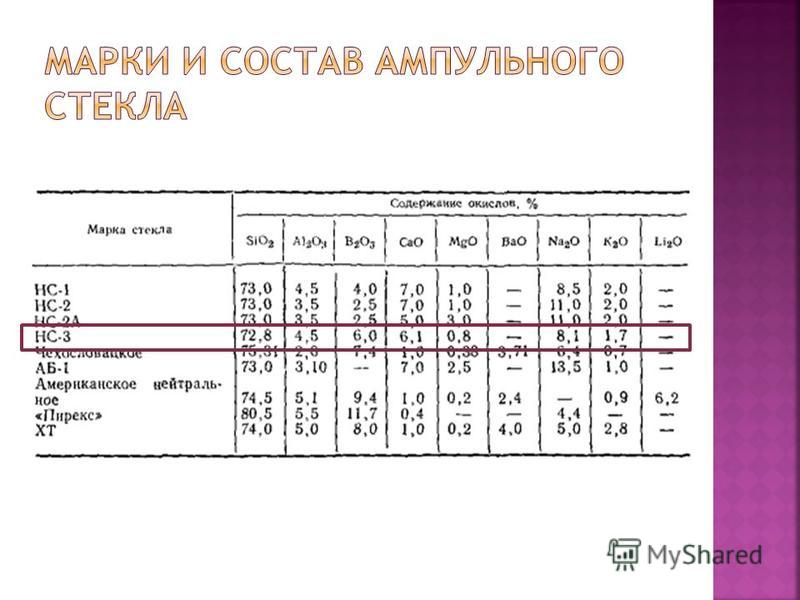
Färglöshet och transparens - för att kontrollera frånvaro av mekaniska inneslutningar och möjligheten att upptäcka tecken på skador på lösningen; smältbarhet - för tätning av ampuller; vattenbeständighet; mekanisk hållfasthet - för att motstå belastningarna vid bearbetning av ampuller i processen för produktion, transport och lagring (detta krav måste kombineras med den nödvändiga skörheten i glas för enkel öppning av ampullens kapillär); termisk motstånd - glasets förmåga att inte kollapsa med kraftiga temperaturförändringar, särskilt under sterilisering; kemisk beständighet, vilket säkerställer att det består av sammansättningen av alla läkemedlets komponenter

Glas, som är en komplex legering, vid långvarig kontakt med vatten eller vattenhaltiga lösningar (särskilt vid uppvärmning) separerar enskilda komponenter från dess yta, d.v.s. genomgår en process med utlakning eller upplösning av det översta glasskiktet. Utlakning är övergången från glasstrukturen, främst oxider av alkali- och jordalkalimetaller, till en vattenlösning, på grund av dess höga rörlighet jämfört med den höga laddningen av tetravalent kisel. Med djupare urlakningsprocesser flyttar alkalimetalljoner lätt från de inre glasskikten till platsen för jonerna som har reagerat. Glaset innehåller olika oxider: SIO 2, (95-98%) Na20, CaO, MgO, termisk stabilitet B 2 O 3, Al 2 O 3 för att öka kemisk beständighet och annan slaghållfasthet av bräcklighet

Konsekvenser: förlust av de fria baserna av alkaloider från deras salter; sedimentation av ämnen från kolloidala; utfällning av hydroxider eller metalloxider från deras salter; hydrolys av estrar, glykosider och alkaloider med en esterstruktur (atropin, scopolamin, etc.); optisk isomerisering av aktiva substanser med bildning av fysiologiskt inaktiva isomerer; oxidation av ämnen som är känsliga för syreverkan i en neutral eller svagt alkalisk miljö, till exempel morfin, adrenalin etc.

Behandling av den inre ytan på ampuller med silikoner (0,2–5% lösning av silikonolja i ett organiskt lösningsmedel): användning av icke-vattenhaltiga lösningsmedel; separat ampulirovaniye av läkemedelssubstans och lösningsmedel; dehydratiseringsläkemedel; utbyte av glas med andra material.


Tvätt (interna och externa) ampuller. En halvautomatisk extern tvättmaskin är en anordning med lock, där en patron med ampuller är installerad på ett fritt roterande stativ. Ovanför kassetten finns en duschanordning med vilken filtrerat varmt vatten tillförs ampullarna. Under påverkan av vattenstrålar kommer kassetten i rotation, vilket uppnår ett enhetligt tvättställ. Prestandan för automatisk bearbetning av ampuller med en kapacitet på 1-2 ml når 30 tusen ampuller per timme.

Metoder för intern tvätt av ampull: vakuum (se video), inkl. turbovakuum (skarp utsläckning och stegvis vakuum), virvel, ångkondensation (intensiv kokning av vatten i ampuller i vakuum), ultraljud och vibro-ultraljud (k Hz, vattentemperaturgrad) + avvisande av ampuller med mikrokrack, termisk, spruta.

Torkning och sterilisering av ampuller i en torrluftssterilisator vid 180 ° C under 60 minuter; i tunneltorkare (kassetter med ampuller rör sig längs transportören när de värms upp med infraröda strålar i torkavsnittet upp till 170 ° C, och i steriliseringsavsnittet upp till 300 ° C); i sterilisatorer med laminärt flöde av uppvärmd steril luft (med hjälp av en fläkt matas luft med ett litet övertryck in i värmaren, värms till steriliseringstemperaturen ° C, filtreras och genom en distributionsanordning går in i steriliseringskammaren som ett laminärt flöde genom hela dess tvärsnitt, vilket skapar en enhetlig temperatur fältet över hela kammarens tvärsnitt. Filtrering genom steriliseringsfilter och en liten luftdämpning garanterar frånvaron av mekaniska föroreningar och mikroflora i st eilizatsii.

Tillåtet för medicinskt bruk och uppfyller kraven i NTD (FS, TU, GOST, OST). ökade renhetskrav - en "injektionsgrad" (magnesiumsulfat, kalciumklorid, koffein-natriumbensoat, aminofyllin, hexametylentetramin, natriumcitrat och natriumhydrocyt, natriumbikarbonat) för glukos och gelatin GF införde kravet på pyrogenicitet, eftersom de är en bra grogrund för mikroorganismer. Om LV eller BB inte uppfyller kraven i sorten ”injektion”, utsätts de för särskild rengöring från oacceptabla kemiska och andra föroreningar. vatten för injektion (renat vatten + sterilt + pyrogenfritt); isotoniska lösningar av vissa medicinska ämnen, icke-vattenhaltiga lösningsmedel av naturligt, syntetiskt och semisyntetiskt ursprung, som uppfyller kraven i lagstadgad och teknisk dokumentation, Blandade lösningsmedel: vatten-glycerin, vatten-propylen, alkohol-vatten-glycerin, etc. Krav för lösningsmedel: hög upplösningsförmåga, nödvändig kemisk renhet, farmakologisk likgiltighet, kemisk kompatibilitet med medicinska ämnen, lagringsstabilitet, tillgänglighet och billighet, för icke-vattenhaltiga lösningsmedel: låg giftig, låg viskositet, transparens.

Utförs i lokalerna i klass A eller B i enlighet med alla asepsis regler. Beredningen av vattenhaltiga eller icke-viskösa lösningar för injektioner utförs med en massvolymmetod med användning av hermetiskt förseglade reaktorer utrustade med en mantel och en blandningsanordning. Lösningar med en densitet som skiljer sig väsentligt från vattentätheten framställs med den gravimetriska metoden, i vilken både läkemedelssubstansen och lösningsmedlet tas i vikt. Upplösningen av långsamt eller svårt lösliga läkemedel utförs under upphettning och omröring. Komplexa lösningsmedel (etylalkohol, glycerol, propylenglykol, bensylalkohol, bensylbensoat, etc.) gör det möjligt att framställa injektionslösningar av olösliga eller vatteninstabila läkemedel. Samlösningsmedel (vatten-glycerolblandningar, alkohol-glycerinblandningar, blandningar av vegetabiliska oljor med bensylbensoat, etc.) används för att lösa upp hormoner, vitaminer, antibiotika, barbiturater etc. Lösningsförberedelsesteget inkluderar följande operationer: upplösning, isotoning (inte alltid), stabiliserande (inte alltid) alltid), introduktion av konserveringsmedel (inte alltid), filtrering.

Isotoniska lösningar - lösningar med ett osmotiskt tryck lika med det osmotiska trycket på kroppsvätskor (blodplasma, lymf, cerebrospinalvätska, etc.) Det osmotiska trycket av lösningar är en följd av den termiska rörelsen hos molekylerna i det lösta ämnet och försöker uppta en så stor volym som möjligt. Osmotiskt tryck av blodplasma vid nivån 72,52 * 10 4 N / m 2 (Pa), d.v.s. 7,4 atm. Lösningar med lägre osmotiskt tryck kallas hypoton, med ett stort - hyperton.
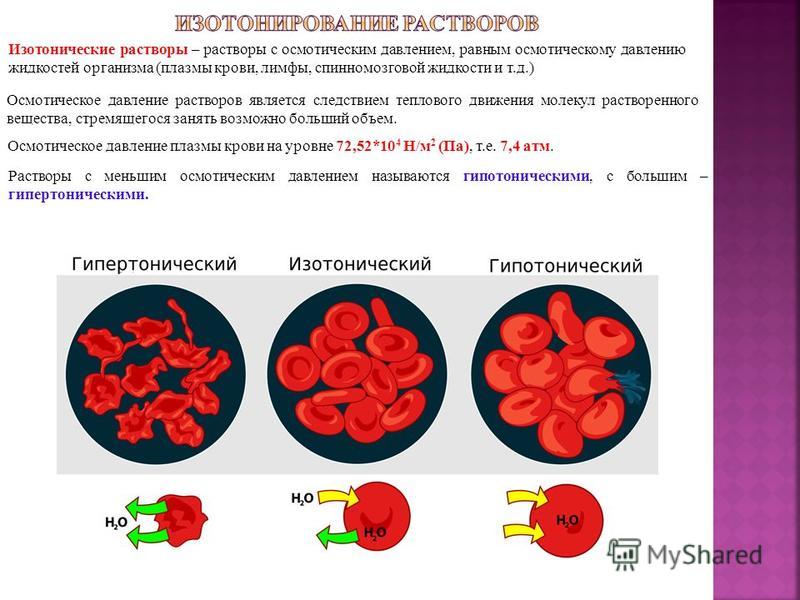
Parenterala läkemedel föroreningar är indelade i tre typer: kemiska (lösliga), mikrobiella och mekaniska. Källor till mekanisk förorening av injektionslösningar: luft i produktionslokalerna, råmaterial och lösningsmedel, processutrustning, kommunikation, primära förpackningsmaterial (ampuller, injektionsflaskor, korkar), filterpartitioner, skötare. Injektionslösningen kan vara: partiklar av metall, glas, gummi, plast, kol, asbestfibrer, cellulosa, etc. Mikroorganismer kan adsorberas på alla fasta partiklar.

FÖRFARANDE FILTRATION Djupfilter tillverkade av fibröst och granulärt material, vävt, komprimerat, sintrat eller på annat sätt kombinerat och bildar en porös struktur - för lösningar med ett fast materialinnehåll på högst 1%. Material: naturligt: ull, siden, bomullstyg, bomullsull, jute, linnetyg, asbest, cellulosafiber; konstgjorda fibrer: acetat, akryl, fluorkol, fiberglas, metall och cermetfiber, nylon, kapron, polyester; hushålls- och tekniska tyger: medapolam, bälten, filtringband, calico, filtromitkal, klorin, FP-tyger, pappersmassa och asbest; granulatmaterial: diatomit, perlit, aktivt kol, etc. - för svåra att filtrera vätskor. Konstruktioner: sug- eller tryckfilter. STERILISERANDE FILTRATION Membranfilter från polymera material: fluoroplast, polyamid, polykarbonat - för lösningar med ett fast materialinnehåll på mer än 0,1%. Bakteriefilter (Zeitz-filter, Salnikov-filter, Berkefeld-ljus). Design: skiv- och kassettfilter

Fyll ampuller (kärl) med en lösning, försegla ampuller eller täcka kärl och kontrollera dess kvalitet. Fylla ampuller med en lösning av lokaler A eller B i renhetsklasser i enlighet med alla aseptiska regler. Ampullernas faktiska fyllningsvolym måste vara större än det nominella värdet för att säkerställa den nödvändiga dosen när du fyller sprutan (GF XI).


Mer än två gånger högre produktivitet än sprutan, doseringsnoggrannhet ± 10-15%, kräver inte kapillärernas form och storlek. Kärnan i metoden: ampullarna i kassetterna placeras i en förseglad apparat, i behållaren som lösningen som ska fyllas hälls och vakuum skapas; samtidigt sugs luften från ampullerna bort, och efter att vakuumet har släppts fyller lösningen ampullerna. Dosering av lösningen i ampullerna görs genom att ändra utspädningens djup. Lösningen som återstår efter påfyllning skickas tillbaka till förfiltrering (inte lönsam!). Kapillärerna är förorenade med lösningen (svarta huvuden vid tätning) under lång tid innan tätning av ampullerna efter fyllning, mer än 3 minuter (möjlighet till förorening och användning av inert gas)

Diagram över apparaten för fyllning av ampuller (modell AP-4M2) 1 - kaross; 2 - täckning; 3 - kassett med ampuller; 4 - falsk botten; 5 - lösningsförsörjningsrör; 6 - nedre frigöringsventil; 7 - tank för dränering av lösningen från apparaten; 8 - kontaktvakuummätare (påfyllningsapparat); 9 - kontaktvakuummätare (doseringslösning vid fyllning av ampuller); 10 - ledningsledningslösning; 11 - vakuumledning Halvautomatisk kapacitet: 60 patroner per timme. Påfyllningstid: 50 s. Jag tar bort lösningarna från ampullernas kapillärer på följande sätt: genom att suga lösningen under vakuum; tvinga lösningen med steril luft eller inert gas; ånga eller pyrogenfri vattenbehandling.
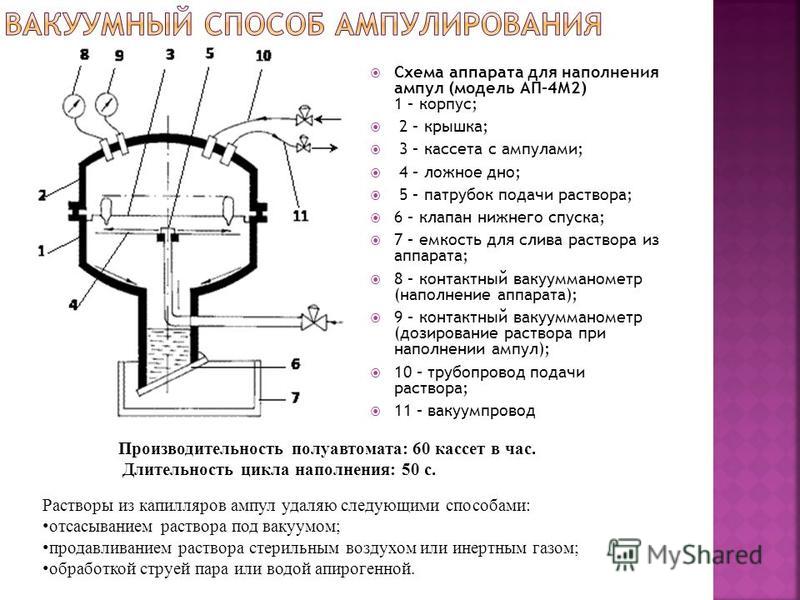
Möjligheten till noggrann dosering av lösningen (± 2%), en kort tidsperiod mellan fyllning och tätning (5-10 s). låg produktivitet (upp till 10 tusen ampuller / h) Metodens essens: Flera ihåliga nålar sänks ner i ampullarna som finns på transportören. Först injiceras en inert gas i ampullen, som förskjuter luften, sedan matas lösningen genom en kolvutmatare, och återigen en inert gasstråle, varefter ampullen går omedelbart in i tätningsläget.

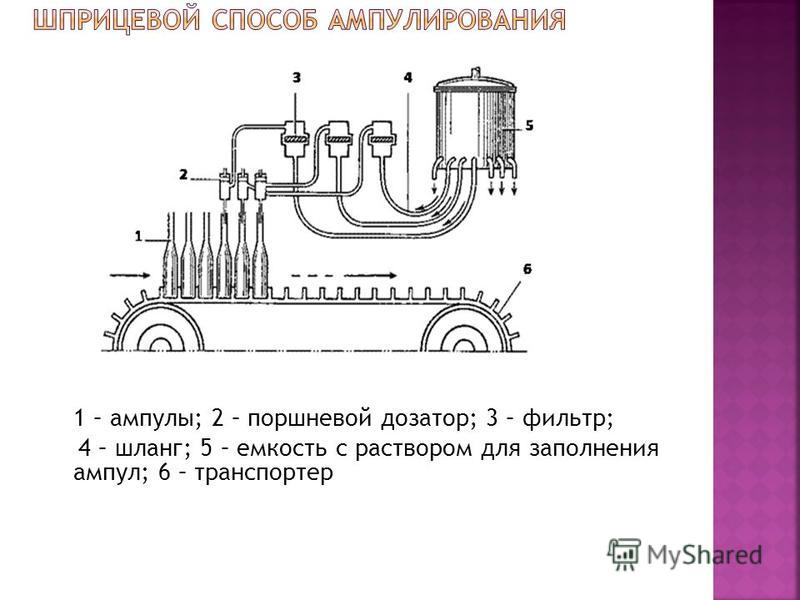
Smältning av spetsarna på kapillärerna, när spetsen på kapillären upphettas i en kontinuerligt roterande ampull, och glaset, som mjukar upp sig själv, smälter öppningen av kapillären - för tunna kapillärer; med en kapillärfördröjning, när i kapillärampullerna är en del av kapillären förseglad med en fördröjning och i processen med avlödning är ampullen tätad - för breda kapillärer. Video _ ampulation _ Tätning

Speciella sorters gummiproppar: IR-21 (silikon); 25 P (naturgummi); , / 1, / 2 (butylgummi); IR-119, IR-119A (butylgummi). Injektionsflaskor, förseglade med gummiproppar, "rullas in" med metallkappar.

Vakuummetod: kassetter med ampuller placeras i vakuumkammaren med kapillärer ner. Ett vakuum skapas i kapillären, och lösningen hälls ut från de otäta ampullerna. Med användning av en färgad lösning av metylenblått (0,0005%): om injektionslösningen utsätts för värmesterilisering placeras de heta flaskorna i ett bad med en färgad lösning. Med en kraftig kylning i ampullerna skapas ett vakuum och den färgade vätskan tränger in i insidan av otäta ampuller, som avvisas. Om injektionslösningen inte utsätts för värme, skapas ett tryck på 100 ± 20 kA i en apparat med ampuller nedsänkta i en färgad lösning och avlägsnas. Ampuller och injektionsflaskor med tonad lösning kastas. Använd vatten eller en vattenlösning av tvål: för att bestämma tätheten hos ampuller med oljelösningar. När en sådan lösning kommer in i ampullen inträffar en förändring i oljelösningens transparens och färg på grund av bildandet av en emulsions- och förtvålningsreaktionsprodukter. Visuell observation av glödet av gasmediet inuti ampullen under inverkan av det högfrekventa elektriska fältet m Hz. Beroende på storleken på resttrycket inuti ampullen observeras en annan glödfärg. Bestämningen utförs vid 20 ° C och mätområdet från 10 till 100 kA.

Definition av normer för fyllning. Bestämning av täthet. Styrning för mekaniska inneslutningar. Genomfört av visningsfartyg på en svartvit bakgrund när den är upplyst 60 watt. Öppenhet och närvaro av mekaniska föroreningar kontrolleras på svart bakgrund - glasdamm, fibrer av filtermaterial, olösta läkemedelspartiklar, etc. på vitt - lösningens färg, frånvaron av svarta mekaniska föroreningar och glasproduktens integritet. Metoden har nackdelar: subjektiviteten hos den kontrollerade - synskärpa, arbetslivserfarenhet, styrtrötthet, etc. Tillåtet metodfel är 30%. För en mer objektiv bedömning av kvaliteten på lösningen för denna parameter har andra metoder utvecklats: visuell-optisk, baserad på användning av projektorer, förstoringslinser, polarisationsljus, etc.; optisk, med automatisk registrering med fotoceller av absorption eller spridning av överfört ljus; membran-mikroskopiska; flödesmetoder. Kvantitativt innehåll av läkemedelsämnen i varje serie lösningar. Bestämning av sterilitet hos lösningar. Bestämning av pyrogenicitet.

Innovativa lösningar för kvalitetskontroll av ampuller Det italienska företaget CMP har introducerat nya kraftfulla LED-belysningssystem och visningssystem med hjälp av digitala kameror. 1. Pappkartonger med korrugerade pappersspår 2. Pappkartonger med polymerceller - skär för ampuller 3. Celler tillverkade av PVC-plastfilm, som är täckta med folie uppifrån (utförs på två blistermaskiner och kartongmaskiner) Mjukare PVC-film och cellbildning med vakuum (i detta fall kan man samtidigt markera ampuller). Lägga ampuller i celler. Beläggning av fyllda celler med PVC med aluminiumfolie genom termo-limning. blåsemottagning Överföring av blister till kartongmaskin Bildning av kartongpaket Vikningsanteckningar Matningsblister och anteckningar i förpackning Ritningsnummer och släppdatum på kartongpaket Video

Det märkta förpackningen måste innehålla: Läkemedlets handelsnamn Innehåll i den aktiva substansen i ampullen Nominell volym Administrerings- / administreringssätt (”intravenöst”) Läkemedelsnummer och hållbarhet Specificerad av tillverkaren Koncentrationsvolym Antal ampuller Tillverkningsdatum Beteckning ”Steril” ”för injektion” Fabriks tekniska koder Nackdelar vid förpackning av ampuller i blåsor: Vid uppvärmning av en PVC-film släpps ut skadliga ämnen som måste kasseras. För att placera två maskiner behöver du en stor mängd enstaka område Vid arbete bildas mycket PVC-avfall och folie Video _ Förpackningsampuller i blåsor

Huvudsakliga nackdelar: Glasnedbrytning, med bildning av små flisar Bräcklighet Stor vikt Extra cykel före användning (tvätt, torkning, sterilisering, etc.) Effekt av fysikalisk-kemisk resistens hos en gummipropp. BFS-teknik används främst inom läkemedelsindustrin för steril förpackning av flytande farmaceutiska produkter: antibiotika, ögondroppar, infusionslösningar, lösningar för dialys och hemodialys, lösningar för tvätt av kontaktlinser, konstgjorda blodersättningar. De flesta av polymerförpackningarna är tillverkade av polyolefiner.

Fördelar med BFS-tekniken: Miljösäkerhetsteknologi, som är relativt låga koldioxidutsläpp och används vid tillverkning av återvinningsbara material. Ökad säkerhet vid användning av BFS-paket jämfört med glasförpackningar. Vikten av plastförpackningar är mycket mindre än glas, vilket gör det enkelt att transportera Garanti för läkemedels äkthet, eftersom läkemedlen i sådana förpackningar är svåra att förfalska på grund av produktens specificitet process. Lägre kostnader och högre produktivitet jämfört med traditionell förpackningsteknik Minimal operatörs ingripande under förpackning Säkrar en hög grad av sterilitet hos den färdiga produkten (exklusive möjligheten att tränga in främmande kroppar och mikroorganismer i lösningen) och, som ett resultat, en hög säkerhetsnivå för patienten, som är den största fördelen med att använda denna teknik i modern läkemedelsindustri. Förpackningar är designade för en enda dos. Enheten är inbyggd. Spetsen eller locket (till exempel för ögondroppar) låter dig kontrollera antalet droppar och leverans från behållaren med en ögonpreparat. Förpackningen kan vara tillverkad av olika material (låg densitet polyeten, hög densitet polyeten, polypropylen, etc.), vilket gör det möjligt att välja material i beroende på tillverkad plast

A. Polymersmältan strängsprutas in i parison (en polymerhylsa av en rörformig typ) B. När parisen når en förutbestämd längd stängs formen och parisen skärs av. I den nedre delen av parisväggen stängs de och bildar behållarens botten. Den övre delen av församlingen hålls på plats. Därefter förflyttas formen till läget för blåsning och fyllning. C. Blås- och påfyllningsmunstyckena sänks ned i förbandet innan det kommer i kontakt med halsen. Behållaren formas genom att tillföra steril filtrerad tryckluft och utvidga förbandet för kontakt med formens väggar. Samtidigt nedkylning. Därefter avlägsnas den sterila luften från behållaren och den sterila flytande produkten doseras in genom påfyllningsmunstycket, som sedan avlägsnas. D. En separat form är hermetiskt tätad behållare. E. Formen öppnas och den formade, fyllda och förseglade behållaren transporteras från maskinen. Video_ASEP-TECH_Blow_Fill_Seal_ Extrusion Technique

För 2400 år sedan användes ett hippokrates ihåligt rör med urinblåsan som en spruta.Nästan samtidigt uppfanns en anordning för injektion (en spruta) av två personer som arbetade oberoende av varandra: den skotska Dr. A. Wood och den franska apotekaren S. Gabriel Pravaz ( Charles-Gabriel Pravaza). Namnet på anordningen för båda uppfinnarna (Prazas och Wood) kommer från det tyska ordet "spritzen", som översätts som "injicera, stänk". A.Wood spruta G. Gabriel Pravaz

Att fylla sprutan med sug är en tidskrävande process som kan leda till felaktig dosering. Användningen av färdiga sprutor är bekväm och har flera huvudfördelar: Spara tid, kostnader och resurser Bekvämlighet vid användning, enkel användning hemma och i kritiska situationer Ökad grad av sterilitet Noggrann dosering av LV Okomplicerad lagring och bortskaffande Använd en speciell säker nål för att minska risken för skador genom Jämfört med användningen av en konventionell nål. De aktiva komponenterna i bioteknologiprodukter är i allmänhet för instabila för att inkluderas. De tas i fast FPP (pulver, tabletter, etc.), därför är mer än 90% av dessa produkter oftast förpackade i sprutor.

Spruta - ett verktyg för doserad införing av flytande läkemedel i kroppens vävnader, vacciner, serum och andra vätskor, samt för att skölja hålrum 1 - graderad cylinder med en spets, på den kotte som en nål eller kanyl sätts in 2 - stång med en kolv insatt i cylindern genom dess öppna End Syringe Bicomponent - består av en cylinder och en kolv. Används ofta i medicin för subkutana, intramuskulära och intravenösa injektioner. Standardvolymer är 2, 5, 10, 20 ml. Trekomponent - består av en cylinder, kolv och tätning. Skillnaden i mer jämn och mjuk kolvslag. Det används ofta i de medicinska grenarna där långsam intravenös administrering av läkemedlet är nödvändig.
![]()
Produktion av sprutor 1. Produktion av sprutor från glasrör 2. Förberedelse av sprutor för fyllning Sink Siliconization Försegling av sprutor Sterilisering 3. Fyllning av sprutor Genomföring av påfyllningsprocessen Övervakning av noggrannhet på fyllning 4. Installera pluggar 5. Förpackning av färdiga sprutor Förbereda sprutor för fyllning 1200 ° C I princip finns det två olika möjligheter för vidare bearbetning: sprutor placeras i patroner, redan tvättade, kiseliserade och sterila, packade i ett bricka och en påse hos tillverkaren av sprutorna. levereras utan speciell beredning i bulk i en korrugerad bricka. Tvättsprutor måste rengöras först. Sprutor kan tvättas med vatten i ett ultraljudsbad. Tvättprocessen består i flera steg av tvätt och torkning. Sprutor tvättas upprepade gånger med ett munstycke och blåses sedan med luft för torkning. Typen av munstycken som används och mängden vatten såväl som vattentrycket bestäms av resultatet av tvättning, vanligtvis två till fyra behandlingar, med den så kallade slutliga sköljningen utförd med vatten för injektion.

Silikonisering Alla glassprutor och de flesta plastsilikoner inuti. I detta fall appliceras ett tunt lager silikon på insidan. I detta fall är ett skikt av cirka 300 till 1000 mm tillverkat av fritt, icke-kemiskt bundet silikonglas. Silikon (i form av en olja eller emulsion) injiceras med ett fast eller nedsänkningsmunstycke eller appliceras på kanylen genom direktkontakt (till exempel två rullar). Målet är en enhetlig silikonbeläggning av hela innerytan. Ju mer silikon som levereras, desto mindre kraft krävs för att sätta kolven i rörelse. Processen bör tillhandahålla en enhetlig beläggning utan defekta platser, eftersom annars ökar glidkraften för att pressa läkemedlet ur sprutan. Skälen till den ojämna beläggningen måste sökas i själva processen, renheten på glasytan eller otillräcklig tvättning av sprutorna. Silikon utför ett antal funktioner: a) Inaktivering av ytan, vilket innebär att möjliga platser för fogar maskeras. Den belagda ytan på sprutan kan inte interagera med själva produkten (till exempel protein) just på grund av silikonen. b) Tack vare silikonen är alla typer av mikrokrackar "smetade" och komprimerade. c) Glasets styrka ökar på grund av silikonskiktet. När allt kommer omkring beror glasets styrka på de så kallade primära reporna. d) Huvudeffekten av kiselisering är att förbättra glidegenskaperna: krafterna för att pressa läkemedlet ur sprutan reduceras avsevärt. Gummiproppar i en spruta utan silikon kan inte röra sig. e) På samma sätt silikoniseras kanylen för att minimera penetrering i huden (förplantningskrafter), mindre smärta uppstår. f) Glidkrafter spelar en stor roll i vidare installation av trafikstockningar.

Efter tvättning, silikonisering av den färdiga sprutan och, om nödvändigt, en kanyl, stängs sprutan med skydd för nålen eller övre locket. För att öka motståndet mot läckage av den installerade kanylen kan du eventuellt installera en gängad adapter. Förpackningssprutor Sterilisering I detta fall skiljer sig processerna (i bulk eller i patroner) för första gången avsevärt beroende på om sprutorna förpackas i en kassett efter sterilisering eller matas omedelbart till fyllningen. Försteriliserade sprutor i patroner Silikoniserade sprutor packas i ett bo, stängs med ett foder och placeras i ett bricka. Brickan är förseglad med en Tyvek gaspermeabel foder och förpackas i en eller till och med två påsar. Dessa brickor staplas i kartonger eller akryllådor. Alla lådor eller lådor bearbetas med etylenoxid (EtO) - detta produktionssteg varar totalt cirka tre dagar. Om sprutor är gjorda av plast, är de i de flesta fall steriliserade med gammagummi. Därefter matas de försteriliserade sprutorna till fyllningsmaskinen. Där desinficeras förpackningen först från utsidan (alkohol, väteperoxid H2O2, elektronstråle etc.) och öppnas sedan manuellt eller automatiskt i den aseptiska zonen. Därefter fylls sprutorna. Sterilisering under processen Om de kiseliserade sprutorna inte är utrustade med fästade plastdelar eller limmade kanyler kan de steriliseras och depyrogeneras under processen i steriliseringstunneln genom torr uppvärmning vid cirka 300 ° C. Depyrogenering sker inte längre här. Båda metoderna ger emellertid sterilisering.

Påfyllning av sprutor Beroende på prestanda används olika metoder: metoden för att fylla sprutor manuellt i laboratoriet, men fortfarande fylls de flesta sprutor i automatiskt läge där kapaciteten varierar från 40 sprutor / minut till rader med fyllningshastigheter upp till 1000 sprutor / min. Installationer fungerar beroende på applikationens syfte med olika metoder: som regel fylls sprutor ovanifrån. En liten påfyllningsvolym kan göras mycket exakt på grund av påfyllningen av den lägre nivån - medan påfyllningsnålen är nästan över produkten, pumpas droppen ut på grund av vätskans ytspänning. Om det är nödvändigt att implementera de högsta kraven för fyllningsnoggrannhet (toleranser är absolut +/- 0,5%) och en liten fyllningsvolym, kräver viskositeten och hydrofobiciteten hos varje produkt montering av en påfyllningsnål och dess kopiator. Vissa behållare kan också fyllas endast underifrån med en kon. Med förbehåll för oxidationsprodukter fylls med inertisering (skyddande gas). Krav som gör att resterande luftbubblor kan göras så små eller helt osynliga som möjligt är ett villkor för vakuumpåfyllning. I detta fall förseglas sprutan, utmatningsnivån bringas till (50 - 150 mbar) och fylls sedan. Detta förhindrar skumning av den kritiska produkten och minskar mängden lösta gasrester.

Pumpar Olika volumetriska och kontrollerade fyllningssystem. I det första fallet matas en viss volym in och ställs in på kontrollerade system parametern som bestämmer fyllningsmängden (till exempel tid). Membranpumpar används oftare i laboratoriet på små partier, men till exempel är de mycket populära i USA. Även om de var en standard under lång tid, betraktas idag det rörliga membranet och de resulterande döda zonerna kritiskt. Snabb och exakt fyllning är möjlig tack vare peristaltiska pumpar. Vid överföringsögonblicket fastklämms slangen med rullar på flera ställen. Blockerad vätska och rotationsvinkel motsvarar den erforderliga fyllningsvolymen. I detta fall kommer fyllningsprodukten endast i kontakt med påfyllningsslangen. Slang som ska bytas ut efter arbetstid (engångsbruk). Roterande kolvpumpar är allmänt distribuerade. På ena sidan sugs vätskan in genom fram- och återgående rörelse, roterar genom 180 ° (sug- och urladdningssidorna), fyllningen slutförs genom att kolven sänks ner. Detta bidrar till korrekt och pålitlig fyllning. Avvikelser i processen är mycket sällsynta. Ett säkert system, enheten kan tvättas manuellt, följt av autoklavering av pumpar eller med automatisk tvätt och sterilisering på plats (CIP, SIP).

Installation av pluggar Mekanisk installation: stickproppen sätts in i sprutan via ett krymprör, eventuellt också med ett vakuum och en skjutare. Krympröret är nedsänkt i sprutan, röret pressas av tryckaren. Pusher håller kontakten i läge tills krympröret glider tillbaka. Fördel: pluggen glider inte längs sprutans vägg under installationen. Nackdel: korken är tätt komprimerad (cirka 40 procent av volymen). Och detta kan leda till ytfel på korken (repor, veck). Installation under vakuum: den övre delen av sprutan komprimeras och evakueras. Proppen pressas in i sprutan med lufttrycket, kolven kan hjälpa till med processen. Fördel: kork krymper inte. Nackdel: röret glider under installationen längs sprutväggen och kan flytta ringen med silikonolja

Produktion av infusionslösningar består av: Vattenbehandling Beredning av lösningen Produktion av förpackningar för infusionslösningar Fylla infusionslösningar Sterisering Kvalitetskontroll Sekundär förpackning Märkning Rostfritt stål Blandningsanordning Grovfiltrering 5,0 um Preliminär 1,5 μm steril 0,22 μm Filmsystem Smörjning Luft Alla Hela systemet i kontakt med renat vatten och produkten rengörs och ångsteriliseras (CIP / SIP-system).

Produktion av förpackningar för infusionslösningar Typer av förpackningar Behållare (förpackningar) gjorda av PVC-material PVC-granuler genom det pneumatiska systemet för tillförsel av granuler matas till två strängsprutare: en för produktion av PVC-hylsor, den andra för produktion av PVC-rör. Den färdiga PVC-hylsan levereras till PVC-behållarens tillverkningsplats i rullar. Rullen installeras i en automatisk PVC-avrullningsmaskin. Skärmaskinen skär automatiskt spolarna som en sömlös hylsa i olika längder. På grund av deras höga polariserbarhet tillverkas mjuka PVC-behållare med högfrekvenssvetsning. Eftersom de mikron tjocka filmerna är monolager, kokas filmen över hela tjockleken. En svetsmaskin används. Svetsprocessen sker automatiskt på den svetsade presssvetsningen av PVC-behållarkonturen samt svetsning av påfyllningsröret och TWIST OFF-porten. Efter svetsprocessen packas färdiga PVC-behållare i skyddande polyetenfilm och staplas för mellanlagring. Efter denna produktionsfas, kvalitetskontrollavdelningen. De överförs till markeringsstadiet med metoden för mjuk prägling och sedan till tappningsenheten. Mjuka behållare av polyolefiner I fabriker används nästan aldrig i samband med användning av en dubbelfilm. Det inre lagret av filmen utsätts för konstant miljöexponering och ökar därför risken för kontaminering. Modernt material för förpackning av infusionslösningar, flerskiktsfilm baserat på Propyflex polypropylen av Kobusch-Sengewald (Tyskland). Polymeren innehåller inte mjukgörare och kloridkomponenter. Hög grad av transparens. Mjukhet, elasticitet. Goda fysiska egenskaper. Subtilitet, lätthet jämfört med PVC. Infusionsförfarandet kräver ingen ytterligare steril luftledning och en extra konsol för dropparen. Paketdesign innehåller en eller två portar (choke)

Påfyllning av infusionslösningar Påfyllningsprocessen utförs genom en halvautomatisk påfyllningsinstallation med en "laminär flödeslinje". Efter fyllning av PVC-behållaren förseglas påfyllningsröret med pincett med hjälp av en högfrekvent ström. PVC-behållare placeras på transportbandet och flyttas automatiskt till sterilisering. Autoklaverade vagnar fyllda med PVC-behållare förflyttas längs skenorna till kammaren för sterilisering med ren ånga vid en temperatur av 121 ° C. Sterilisering utförs i enlighet med programmet "temperatur-tid" och sker automatiskt i ångluftssterilisatorn SMS-10. Efter sterilisering tas autoklavvagnarna bort från sterilisatorn och ställs in för tillfällig lagring (stabilisering - 8 timmar) tills PVC-behållaren når en temperatur som möjliggör visuell inspektion.

Sekundärförpackning Uppblåsbara påsar (primärförpackning) förpackas i steriliserad sekundär plastvakuumförpackning. Påsen är förpackad på ett sådant sätt att när sekundärförpackningen öppnas förblir den primära påsen med lösningen steril, vilket gör det möjligt att använda påsen med lösningen utan risk för infektion. Sekundärförpackning ska vara lätt att ta bort. Märkning på polymerbehållare är det tillåtet att inte placera information om International Nonproprietary Name (INN), lagringsförhållanden och produktionsdatum. Om den sekundära förpackningen är ett transparent polymerförpackning kan den märkas, förutsatt att all information finns på den primära förpackningen eller bifogas den. lösningar anger namnen på alla hjälpämnen och deras mängd. På förpackningen med infusionsraster, som innehåller mer än en aktiv ingrediens, anges värdet osmolaritetsvärden.