Nenormalan razvoj djece. Urođene malformacije kod male djece
Urođene malformacije javljaju se u 1.5-3.5% rođenih. Hitnost problema naglašena je činjenicom da je smrtnost od urođenih malformacija na trećem mjestu u ukupnoj strukturi mortaliteta djece prve godine života.
Uobičajeni simptomi urođenih malformacija unutrašnji organi ne obaveštavajte uvek prisutne. Ponašanje djeteta u većini malformacija se ne mijenja jasno, au nekim slučajevima je potrebno duže promatranje.
Pitanje izbora operativnog interventnog perioda je veoma važno. Kod novorođenčadi i dojenčadi ovo je diktirano apsolutnim indikacijama za hitnu operaciju. Međutim, kod nekih oslabljenih i preuranjenih beba, u nekim slučajevima, vreme hirurške intervencije mora biti odloženo.
Opisuje najčešće malformacije koje zahtevaju intervenciju hirurga.
Rascep usne i rascjep nepca. Ove malformacije praćene su slabim sisanjem, poteškoćama u govoru, djeca su sklonija otitisu, kataru itd. Nepoznavanje vremena hirurškog liječenja dovodi do toga da se djeca rano ili neopravdano kasne u kirurški odjel, zbog čega operacija ne daje dobre kozmetičke i funkcionalne rezultate. U tim slučajevima je indiciran dugotrajan ortodontski i fonetski tretman.
Ne-razvoj gornje usne (rascjep usne) u kombinaciji s defektom u alveolarnom procesu gornje vilice podliježe operativnom liječenju od 4-5 mjeseci života. Preporučuje se nepotpuni defekt gornje usne kasnije: za 10-12 mjeseci. Djeca s nekompletnim defektom mogu sisati majčinu dojku, a puni defekt zahtijevaju hranjenje iz žlice ili kroz posebnu dugu bradavicu s povišenim položajem glave. Različiti oblici rascjepa nepca podliježu hirurškoj intervenciji u 6-7 godini života. Hranjenje takvih pacijenata vrši se na isti način kao i sa potpunom dislokacijom gornje usne.
U postoperativnom periodu, djeca moraju biti fiksirana kako bi se spriječilo ručno lomljenje šavova. Djelomična ruptura šavova se eliminira spajanjem rubova rane zajedno sa ljepljivom žbukom. Kod kuće se djeca hranju tekućom hranom iz žlice.
Urođena kila. Često postoje povrede kila, uglavnom u ranom djetinjstvu u prvoj godini života. Kila lezije se javljaju sa anksioznošću, krikom, ponekad bljedilom i znojenjem kože, praćenih strašnim simptomima crijevne opstrukcije (distenca trbuha, povraćanje). Tumor hernije postaje elastičan i osjetljiv na pritisak, obično se ne resetira.
Djeca s ingvinalnim kila- ma bez povrede šalju se u bolnicu u dobi od više od 6 mjeseci. U prvoj sali se operira strangulirana ingvinalna kila.
Pupčana kila prilično česta, jer nakon što je pupčana vrpca otpala, rupa u abdominalnom zidu nije potpuno zatvorena. Male, češnjeve, rjeđe velike, nedostajuće 1-2 prsta, vide se hernijalni otvori. Unlike ingvinalna kila skoro da ovde nema povrede. Međutim, snažna protruzija hernijalne vrećice sa napetošću u trbušnoj šupljini praćena je anksioznošću, čestim povraćanjem i slabim povećanjem težine.
Konzervativno lečenje male pupčane hernije u većini slučajeva je uspešno. Nakon resetovanja, kožni nabori fiksiraju se na obje strane pupka fiksirajućim širokim ljepljivim zavojem. Velike pupčane kile su podvrgnute hirurškom liječenju nakon 2 mjeseca života. Konzervativno liječenje ljepljivim flasterom za djecu stariju od 6 mjeseci neuspješno, te im se stoga pokazuje operacija.
Fetalna kila pupčana vrpca sa ektopičnim organima abdominalna šupljina podvrgnut hirurškom liječenju u prvim satima života djeteta.
Kongenitalna dijafragmalna kila je vrlo teško dijagnosticirati. Istovremeno, abdominalni organi prodiru u grudnu ćeliju na tačkama prolaza kroz dijafragmu aorte, šupljinu vene, jednjak i celiakalni živac ili patološki otvor u dijafragmi. Klizna hernija ezofagealnog otvora može se pojaviti skrivena, ali može biti praćena povraćanjem nakon svakog obroka, što dovodi do teške distrofije.
Kod dijafragmatskih hernija, uočava se udarni zvučni udar i oslabljeno disanje preko odgovarajućeg područja grudnog koša, što podsjeća na pneumotoraksni uzorak. Čuju se čujni crijevni zvukovi, i tako glasni da ih primjećuju roditelji djeteta. Lečenje dijafragmatske hernije operativno.
Teška patologija je kretanje velikih područja gastrointestinalnog trakta (želudac, mala i velika crijeva, slezina, pa čak i jetra) u grudnu šupljinu. To su pleuro-peritonealna dijafragmalna hernija. U ovoj retkoj patnji, dete odmah nakon rođenja ima izraženu respiratornu insuficijenciju i cijanozu. Operacija se vrši odmah.
Zatvaranje anusa i rektuma. Najčešći oblik ove anomalije je jednostavna atrezija anusa, kada je otvor zatvoren tankom membranom ili tankom kožom. Otekle ćelije kože su vidljive u analnom području. Ampula rektuma, ispunjena mekonijem, daje se u obliku svoda. Odmah nakon rođenja, beba će pokazati znakove intestinalne opstrukcije. Djeca postaju nemirna, odbijaju dojke, uskoro razvijaju povraćanje, nadutost. Ako ne pošaljete odmah dijete na kirurški odjel, takva djeca umiru u roku od nekoliko dana od intoksikacije i peritonitisa.
Ako postoji prerastanje rektuma uz prisustvo njegove fistule - otvora koji se mogu otvoriti u bešiku, uretru, vaginu ili direktno napolju, nema akutnih opasnih stanja. Međutim, fistula ne može osigurati potpuno oslobađanje crijeva iz fekalne mase, što često dovodi do infekcije urinarnog trakta. Tu je konstipacija, nadutost, dječaci pojavljuju crvenilo otvora uretre. Sa ovom patologijom, indicirana je rana operacija.
Neuspjeh lukova jednog ili više pršljenova praćena tumorskom protruzijom meninge i naziva se „spina bifida“. Češće je moždana ploča prekrivena tankim slojem ili kožom vezivnog tkiva. Hernialna kesa je ispunjena tečnošću i formirana je od strane pia mater. Dura mater nije uključen u formiranje tumora. Često proces uključuje kičmenu moždinu. Istovremeno se uočavaju neurološki simptomi.
Spinalna i kranijalna hernija podležu hitnom hirurškom tretmanu u slučaju probijanja ili opasnosti od probijanja kila sa isticanjem cerebrospinalne tečnosti.
Hirschsprung bolest ili megacolon - kongenitalna ekspanzija debelog creva - praćena akutnom konstipacijom iz prvih dana života deteta. Istovremeno dolazi do opstrukcije crijeva, klizme ne pomažu, stanje djeteta se pogoršava. U subakutnom obliku, nadutost je karakterističan simptom. Stolica, koja je rijetko neovisna, nalik je na ovce. Lečenje je obično hirurško.
Kongenitalni vaskularni tumori - angiomi - najčešće se nalaze na licu. Oni su podložni tretmanu od prvog mjeseca života, jer su skloni brzom porastu i ponovnom rađanju. Koriste se ekscizija, elektrokoagulacija, moxibustion karbonske kiseline i bliska radioterapija.
Statistika je neumoljiva - svake godine više od 50 hiljada djece sa razvojne teškoće. To je najgora stvar koja može biti u porodici, jer svaki roditelj od trenutka začeća sanja o zdravoj i punopravnoj bebi. I vest da njihova dugo očekivana beba ima neke nedostatke, užasava roditelje.
Često se život bebe sa urođenim abnormalnostima vrlo brzo pumpa. Telo svakog deteta nije u stanju da podnese teret koji nosi ovaj ili onaj defekt. Međutim, u ispravan odnos roditelja prema bolesti Mrvice se mogu staviti na noge i učiniti punopravnim članom društva.
Najgore je što su daleko od svih roditelja spremni za rođenje takvog djeteta, jer ultrazvuk i drugi testovi nisu dijagnosticirali patologiju tokom trudnoće. Uzroci razvojnih abnormalnosti mogu biti mnogi. Najčešći faktor naslednosti. Ako je beba sa urođenim defektom već rođena u porodici, postoji mogućnost pojave nasljednika s istom dijagnozom.
Po pravilu, loše navike budućih roditelja izazivaju razvoj poroka. Alkohol, duvan, droge, promiskuitetni seks - sve to može biti okidač. Ako je kromosomski set budućih roditelja slomljen, onda će beba imati ozbiljnu kromosomsku patologiju.
To su povrede u hromozomskom setu koje mogu da utiču na negativan razvoj trudnoće ili fetalne smrti. Oni koji su uspeli da izdrže takvu bebu, rađaju dete sa urođenim manama.
Međutim, dešava se da je beba sa potpuno normalnim setom hromozoma rođena sa defektom. Razlog njegovog pojavljivanja je jedan od opasnih faktora.:
- U periodu gestacije, buduća majka se oporavila od ozbiljne infekcije (rubeole, herpesa, toksoplazmoze).
- Žena je uzimala lijekove koji su kontraindicirani tijekom trudnoće (antibiotici, aspirin u velikim količinama i drugi).
- Tokom trudnoće, žena je “stavljena” u bocu.
- Buduća majka je bila u zoni prekomerne sunčeve aktivnosti.
Ovi faktori mogu uhvatiti buduću majku u bilo koje vrijeme, ali to ovisi o tjednu što se događa s bebom. U prvih nekoliko nedelja uticaj opasnosti gotovo sigurno dovodi do smrti fetusa. Ako se pojavi na tom terminu 4-12 tjedana, onda su unutrašnji organi bebe pod napadom. Kao rezultat toga, jedan ili više organa se razvijaju u djetetu pogrešno.
Postoje dva načina da se spriječi rađanje bebe s patologijom.. Prvo, pridržavajte se zdravog načina života prije začeća i tijekom trudnoće. I drugo, aktivno pratite razvoj bebe tokom trudnoće. Vrlo je važno proći sve testove koje je preporučio liječnik i otići na ultrazvuk, jer otkrivaju mogućnost rođenja mrvica s kongenitalnim defektom.
Malformacije djeteta su podijeljene u sljedeće tipove:
- Anomalije fizičkog razvoja;
- Metabolički defekti;
- Genetske bolesti (npr. Hemofilija, Downov sindrom, Klinefelterov sindrom, slepilo za boje itd.).
Kada detektujete bolest, veoma je važno da sami odlučite da li ste spremni da izvršite dodatne mrvice ili ako želite da odbijete da rodite bolesno dete. Ako je izbor u korist porođaja, onda imajte strpljenja i snage, jer je najvažnije da se većina grešaka može nadoknaditi uz pomoć trajnog tretmana. Većina modernih klinika uspješno liječi genetske bolesti, a ako liječenje nije djelotvorno, pomažu djetetu da se socijalno prilagodi društvu.
Poznati izraz da je "zdravlje nerođene djece u našim rukama" prestaje biti uobičajena pojava kada se u porodici rodi dijete s defektima. Danas mnogi mladi puno piju, puše, uzimaju drogu, bez razmišljanja da njihova djeca često moraju plaćati za neozbiljan i neozbiljan način života. Međutim, nepovoljni uslovi okoline, povećana radijacijska pozadina, sredovječni roditelji i mnogi drugi faktori često dovode do činjenice da se potpuno zdrave porodice ponekad susreću sa urođenim malformacijama kod djece. U svakom slučaju, nepravilna struktura, ili funkcioniranje organa djeteta, gotovo uvijek uzrokuje psihološki šok za roditelje i ponekad čak dovodi do raspada obitelji.
Razlozi
Kongenitalne abnormalnosti u razvoju djeteta mogu biti nasljedne (zbog mutacija gena i kromosomskih patologija), teratogene (stečene u toku trudnoće) i multifaktorijalne (kombinacija prva dva faktora). Od različitih nasljednih defekata treba razlikovati uobičajenu hromozomsku bolest, Downov sindrom, u kojoj karakterističan izgled djeteta govori o njegovoj fizičkoj i mentalnoj retardaciji. Endokrine i hormonske patologije trudnice, povrede tokom porođaja, pothranjenost, virusne bolesti (rubeola, gripa), intoksikacija organizma hemikalijama, i buduće majke koje primaju antidepresive, antibiotike, antikonvulzive. A ponekad se pravi uzroci urođenih anomalija za embriologe, genetičare i neonatologe uopšte ne mogu utvrditi.
Defekti unutrašnjih organa
Postoji veliki broj patoloških abnormalnosti u razvoju djece, jer apsolutno bilo koji organ djeteta može proći kroz anomalnu anatomsku strukturu ili degenerativno-distrofično stanje. Često se javlja abnormalnost kongenitalne srčane bolesti, praćene interventrikularnim i interatrijalnim septalnim defektima, stenozom (suženjem) aortnog ventila, što dovodi do promjena u intrakardijalnoj hemodinamici. Takođe su česte bubrežne abnormalnosti: spajanje, odsustvo jednog bubrega (ageneza) ili pojavljivanje trećeg. Postoje slučajevi abnormalnog izduženja i zadebljanja debelog creva (Hirschsprungova bolest), pojave dijafragmalne hernije, odsustva testisa u skrotumu (kriptorhizam).
Vanjski defekti
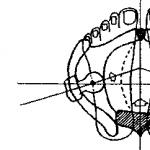
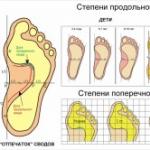
Naravno, spoljašnje manifestacije malformacija u detinjstvu izgledaju veoma ružno. Dete se može roditi sa deformisanim ili abnormalno kratkim gornjim i donjim ekstremitetima (klupko, šepavost), kongenitalnim izmještanjem butine, rascjepom usne, usta vuka, izbočenim grudima, patološkom zakrivljenošću kičme. Često je koža potpuno odsutna pigmenta melanina (albinizam), tako da je dijete kontraindicirano na suncu. Ponekad postoji povećan broj (polydactyly) prstiju na rukama ili nogama, ili njihovo spajanje (sindaktilija), odsustvo otvaranja anusa (atrezija), smanjenje veličine lobanje (mikrocefalija) i spuštanje gornjeg kapka (itoz).
Ostale anomalije
Treba napomenuti da brojna lista urođenih malformacija uključuje bolesti kao što su kršenje faktora zgrušavanja krvi (hemofilija), slepilo za boje (slepilo za boje), spina bifida (leđa bifida). Mnoge od ovih patologija se mogu liječiti, neke od njih dovode do doživotnog invaliditeta, ali, nažalost, postoje nedostaci u kojima dijete nije održivo. To uključuje potpuno odsustvo pluća ili bubrega, kože (akranije) ili moždane hemisfere (anencefalija).
Informacije na našem sajtu su informativne i edukativne. Međutim, ova informacija ni u kom slučaju nije samo-medicinska korist. Obavezno se obratite svom lekaru.
Prema statistikama, oko 2% djece se rađa s defektima u razvoju ili drugim kongenitalnim abnormalnostima. S obzirom na činjenicu da su neki defekti (srce, bubrezi, pluća, gastrointestinalni trakt) otkriveni u starijoj životnoj dobi, ponekad kod odraslih, ova brojka dostiže 5%. Posebno teški razvojni poremećaji koji se javljaju u ranim fazama formiranja organa i tkiva često dovode do spontanog pobačaja.
Zahvaljujući brojnim istraživanjima, dokazano je da je 15% slučajeva intrauterine smrti fetusa povezana sa abnormalnostima i malformacijama njegovog razvoja.
Postoji uslovna podjela malformacija na velike i male. Veliki defekti zahtijevaju ozbiljan, dugotrajan i ponekad doživotni tretman droge. Često je neophodna hirurška korekcija za defekte srca, mišićno-skeletnog sistema, gastrointestinalnog trakta i drugih. Veliki defekti dovode do invalidnosti pacijenta i rane smrtnosti. Mali defekti (anomalije) razvoja nisu praćeni ozbiljnim posljedicama za zdravo dijete, već služe kao neka vrsta markera za mogućnost formiranja ozbiljnije patologije u narednim generacijama. Uzroke ovog ili onog defekta, kao i mehanizme njegovog razvoja, često je nemoguće definitivno odrediti. Međutim, postoje tri grupe urođenih malformacija (CDF) po njihovom poreklu: nasljedna, egzogena, multifaktorijska.
Vjeruje se da je više od 80% svih oblika urođenih malformacija povezanih s povredama strukture genotipa. Osnova ovih defekata je raspad genetskog aparata ćelija na nivou pojedinačnih gena (genske bolesti) ili hromozoma (hromozomske bolesti). Štaviše, roditelji, koji su nosioci modifikovane genetske informacije, smatraju da su apsolutno zdravi. Međutim, u dubinskom medicinskom pregledu otkrivaju se male abnormalnosti razvoja. U zavisnosti od vrste nasleđa, određena bolest se prenosi sa određenom učestalošću iz generacije u generaciju, podložno zakonima genetike. Nasljedne, genetski određene bolesti uključuju hemofiliju, poremećaj krvarenja; određene vrste anemije povezane sa smanjenom formacijom hemoglobina ili crvenih krvnih zrnaca; određeni defekti bubrega i druge bolesti praćene formiranjem višestrukih malformacija. Svi su oni predstavnici genskih bolesti. Hromozomske bolesti su uzrokovane kršenjem broja ili strukture hromozoma. Normalno, kariotip ljudi je predstavljen sa 46 hromozoma kombinovanih u 23 para, a to su autosomalni hromozomi. Razlikuju se i spolni hromozomi, čiji je skup kod žena predstavljen sa dva X hromozoma, a kod muškaraca sa X i Y hromozomima. Dokazano je da oko 90% plodova sa kariotipnim poremećajima nije sakupljeno. Kod živorođenih, polovina svih hromozomskih abnormalnosti javlja se u spolnim hromozomima. Često je patologija hromozoma uzrok muške i ženske neplodnosti, mentalne retardacije. Najčešći i najlakše prepoznat Downov sindrom. To je zbog prisustva dodatnog 21. hromozoma. Dakle, kariotip pacijenata sa Down sindromom sadrži 47 autosoma. Učestalost ove patologije je 1 od 600-800 živorođene djece. Više od polovine plodova sa trisomijom 21 nije ubrano. Karakterističan izgled pacijenata omogućava vam da postavite dijagnozu odmah nakon rođenja. Deca imaju kosi (mongoloidni) rez u očima, kožni naboj u unutrašnjim uglovima (epikant), spljošteni široki nosni most, izbočeni jezik i nisko ležeće uši modifikovanog oblika. Zatiljak je spljošten, vrat je kratak. U većini slučajeva, Downov sindrom otkriva i prirođeni defekt srca, uglavnom defekt u pregradama između komora. Nešto rjeđe otkrivene su abnormalnosti gastrointestinalnog trakta. Izrazito naglašeno zaostajanje psihofizičkog razvoja, već primetno u prvoj godini života. Takva djeca kasnije počinju sjediti i hodati. Mišićni tonus u njima je smanjen, dolazi do popuštanja zglobova. Intelekt je posebno pogođen. Moguća je samo obuka za samoposluživanje. Tretman je usmeren na ispravljanje malformacija unutrašnjih organa.
Da bi se poboljšala funkcija centralnog nervnog sistema, koristi se stimulativna terapija - nootropi, vitamini, posebno grupe B. Manje su poznati Edwards i Patau sindromi. Učestalost Edwardsovog sindroma (dodatni 18. hromozom) je 1 u 8.000 rođenih. Omjer dječaka i djevojčica je 1: 4. Trudnoća se obično odvija normalno, karakteristična je samo niska porođajna težina. U ovom sindromu, malformacije su obično višestruke - rascjep gornje usne i nepca, potkovani bubreg, deformitet prstiju i nožnih prstiju. Praktično svi pacijenti imaju defekt srca, koji je uzrok njihove rane smrti (obično u prva 3 meseca života). Maksimalni vijek trajanja Edwardsovog sindroma je 15 godina.
Patau sindrom (utrostručenje 13. hromozoma) je još rjeđi; njegova učestalost je oko 1 na 20.000 živorođenih. Većina pacijenata umire u prvoj godini života, vrlo rijetko do 10 godina. Karakterizirani su defekti u licu lobanje, smanjenje veličine glave (mikrocefalija), deformacija prstiju i nogu, malformacije srca i bubrega. Zaostajanje psihofizičkog razvoja kod pacijenata sa Edwardsovim i Patauovim sindromima je veoma izraženo.
Kršenja u sistemu seksualnih hromozoma često su povezana sa povećanjem ili smanjenjem njihovog broja. Najpoznatiji su Shereshevsky-Turner-ovi sindromi (odsustvo jednog X hromozoma u kariotipu kod žena) i Klinefelter (povećanje broja X hromozoma u muškom kariotipu). Učestalost Shereshevsky-Turner-ovog sindroma je 1 na 100.000 živorođenih. Do 95% plodova sa ovom patologijom spontano je prekinuto. Klinički znaci sindroma su kratki rast, kožni nabori na bočnim površinama vrata, nizak rast kose na čelu i potiljku. Ponekad ima deformiteta grudne kosti i drugih abnormalnosti kostiju, urođenih srčanih defekata. Polne žlezde su praktično nerazvijene, pacijenti su neplodni. U 18% slučajeva zabilježena je mentalna retardacija. Lečenje-zamena, ženski polni hormoni.
Učestalost Klinefelterovog sindroma je 1 na 1.000 živorođenih dječaka. Fetalna smrt u prenatalnom periodu nije karakteristična. Bolest se češće otkriva u pubertetu. Postoje dva tipa razvoja bolesti. Prvi se odlikuje retardiranim rastom, povećanjem mliječne žlijezde kod dječaka s normalnim razvojem sekundarnih spolnih karakteristika muškog tipa. Na drugoj, eunuchoid body build, nerazvijenost penisa, blagi rast kose. U oba slučaja, spolne žlijezde su smanjene, atrofične. Klinefelterov sindrom nije ozbiljan pedijatrijski problem, jer se češće dijagnosticira kod odraslih tokom skrininga za neplodnost. Malformacije drugih organa se ne uočavaju. U nekim slučajevima, pacijenti nešto zaostaju u mentalnom razvoju. Hormonsko liječenje provodi endokrinolog.
Postoji genetsko savetovanje koje pomaže u rešavanju problema povezanih sa rizikom od genetskih bolesti u porodici. Neophodno je za one parove čije je prvo dijete rođeno s porođajnom manom ili je bolest prisutna u jednoj od bliskih srodnika kako bi se odredio stupanj rizika od obolijevanja djeteta. Roditelji starosti takođe povećavaju rizik od anomalija u genetičkom aparatu potomstva. Genetičar, koji razgovara sa parovima, možda bi u potpunosti mogao otkriti genetičku istoriju porodice u maksimalnom broju generacija. Budući roditelji prolaze kompletan medicinski pregled. Ako se sumnja na anomalnu genetsku informaciju, može se izvršiti određen broj specifičnih DNK studija. Tako je genetičko savjetovanje usmjereno na sprječavanje rađanja djeteta s nasljednom patologijom pomoću bug-a predviđanja rizika njegovog razvoja u porodici.
Egzogeni defekti i kongenitalne bolesti uzrokovani su oštećenjem embriona (embriona) i fetusa pod uticajem faktora okruženja. Štetni (teratogeni) faktori uključuju pušenje trudnoće, alkohol, određene lijekove, intrauterine infekcije i neke nezarazne bolesti trudnice (dijabetes, tumori zdjelice), profesionalne rizike (kontakt s agresivnim kemikalijama i otrovima, ionizirajuće zračenje i itd.), nepovoljna ekološka situacija. Najopasniji uticaj štetnog agensa u ranoj trudnoći, u vrijeme polaganja organa i sistema. Tada su se formirale velike malformacije, često kombinovane.
Postoje dva kritična perioda kada je opasnost od povrede posebno velika: od trenutka začeća do 6.-7. Dana i od 3. do 8. tjedna trudnoće. Najvjerovatniji razvoj kongenitalnog defekta mozga i kičmene moždine kada je izložen štetnom agensu tokom 2-11 sedmice trudnoće. Oštećenja srca i oka često se javljaju u 3-7 nedelja, uši i zubi - u 6-11 nedelja fetalnog razvoja. Polaganje udova je obično poremećeno u periodu od 2-8 nedelja trudnoće, a organi za varenje - na 11-12 nedelji.
Uticaj teratogenih faktora u kasnijim periodima ne dovodi uvijek do formiranja urođenih abnormalnosti, već nužno negativno utiče na razvoj fetusa i njegovu adaptaciju na vanutjelesne uslove postojanja.
Defekti ovog tipa se ne nasleđuju, jer se javljaju slučajno (spontano). Najistaknutiji je efekat na razvoj embriona alkohola, nikotina i nekih virusa. Na primer, alkoholna embriopatija se karakteriše kombinacijom defekata CNS-a i lobanje lica, defekata srca, lezija urinarnog sistema i zglobova. Smrtnost istovremeno doseže 17%, a kod preživjele djece često postoji duboka mentalna retardacija. Kod novorođenčadi sa alkoholnim sindromom dominiraju djevojčice; dečaci umiru u maternici ili odmah nakon rođenja. Kritična doza dnevne konzumacije alkohola od strane trudnice je 60 g. Nikotin posebno snažno utiče na centralni nervni sistem fetusa, usporava motorički i neuropsihički razvoj novorođenčeta. Osim toga, povećava vaskularnu permeabilnost posteljice, što doprinosi prodiranju drugih štetnih agenasa (toksina, virusa) u plod. U slučaju prenatalne infekcije fetusa crvenim chi virusom, karakteristična je trijada simptoma - rođeni su defekti srca, oči i gluvoća. Infekcija herpes virusom dovodi do formiranja defekata mozga, očiju, kožnih lezija. Citomegalovirus uzrokuje oštećenje centralnog nervnog sistema razvojem mikrocefalije, očiju sa promenom mrežnice i kasnijim slepilom. Postoje i defekti srca i bubrezi. Prirođeni defekti mozga (hidro- ili mikrocefalija) i očiju (koloboma, mikrofhtalija) se takođe formiraju pod uticajem toksoplazme. Vrlo često se u novorođenčadi od majki s ne-liječenim ili nedovoljno kompenziranim dijabetesom pojavljuju malformacije, ponekad višestruke. Karakteriše ga oštećenje kardiovaskularnog sistema, mišićno-skeletnog sistema, očiju. Za vrijeme trudnoće ne postoje bezopasni lijekovi za fetus. Teratogeni efekat se može javiti čak i uz upotrebu terapijskih doza, u zavisnosti od individualne osjetljivosti trudnice. Umirujući lijekovi i lijekovi za snižavanje krvnog tlaka mogu uzrokovati deformitete ekstremiteta, abnormalnosti oka i defekte nekih unutarnjih organa. Pod djelovanjem antikonvulziva u tijelu razvija se nedostatak folne kiseline, što dovodi do oštećenja lica lubanje i srca. Lekovi koji smanjuju zgrušavanje krvi utiču na formiranje hrskavice i optičkog nerva. Upotreba antibiotika u ranoj trudnoći može uzrokovati rascjep gornje usne i nepca u fetusu, nerazvijenost donje vilice, skraćivanje ekstremiteta. Lekovi koji se koriste za lečenje alergija često izazivaju defekte probavnog sistema, fuziju prstiju ili nožnih prstiju. Neuhranjenost trudnice sa nedostatkom mikronutrijenata (posebno cinka i magnezija) može izazvati intrauterino oštećenje fetalnog CNS-a. Uticaj drugih ekoloških faktora je manje uobičajen i nema specifičnih manifestacija. Multifaktorijski defekti su razvojni defekti i urođene bolesti uzrokovane kombinovanim djelovanjem genetskih faktora i egzogenih agenasa. Istovremeno, spoljni faktor doprinosi ispoljavanju genetske predispozicije za urođenu patologiju, tj. Jedan ili oba roditelja imaju bilo kakve nedostatke u genetskom aparatu, ali se mogu manifestovati samo pod uticajem prilično jakog egzogenog faktora. Većina nedostataka ove grupe može se naslijediti, ali nije strogo prirodna. Genetsko savetovanje je teško u ovom slučaju, međutim, ako postoje indikacije o ponovnom defektu u različitim generacijama iste porodice, rizik od njegovog pojavljivanja u potomstvu može se predvidjeti. Ovu grupu predstavljaju brojni defekti srca (defekti pregrada i ventila, nerazvijenost komora, abnormalnosti velikih sudova); muskuloskeletni sustav (rascjep gornje usne i nepca, potpuni nedostatak udova ili njihovih dijelova, povećanje broja prstiju - polidaktilija, njihova međusobna povezanost - sindaktilija, kongenitalna dislokacija kuka, kongenitalna kost); urinogenitalni sistem (odsustvo bubrega ili smanjenje njihove veličine, dodatni, dvostruki bubrezi i ureteri, cistično oštećenje bubrega, ekspanzija bubrežnih sistema bubrežnih zdjelica, neabutracija testisa - kriptorhizam); probavni sustav (nepotpuna rotacija crijeva; atrezija - nerazvijenost jednjaka, duodenuma, anusa; pilorostenoza - sužavanje izlučnog dijela želuca uslijed prekomjernog razvoja mišićnog sloja). Dijagnoza urođenih malformacija unutarnjih organa zahtijeva korištenje dodatnih metoda istraživanja, jer ispitivanje djeteta može samo posumnjati na prisutnost patologije. Srčani defekti se najviše klinički manifestuju; bledilo ili cijanoza kože, ubrzano disanje (otežano disanje), otežano hranjenjem, fizičkom aktivnošću deteta, ubrzanim otkucajima srca, prisustvom sistolnog buke tokom auskultacije (slušanja), povećanjem veličine jetre. Male anomalije srca nisu praćene promjenama u cirkulaciji krvi, veličini srca i kontraktilnom sposobnošću. Po pravilu, to su mali otvori u septama, neoštro izražena suženja velikih sudova, dodatne strukture u šupljinama srca. Jedina klinička manifestacija je neobuzdana dodatna buka prilikom slušanja. Može se posumnjati na anomalije u razvoju gastrointestinalnog trakta ako dijete ima česte obilne regurgitacije ili povraćanje od rođenja (ponekad s dodatkom žuči ili krvi); nedostatak stolice, mali prirast (progresivna hipotrofija). Dijagnoza malformacija urinarnog sistema je obično teška. Češće se otkrivaju kod starijih detinjstvo sa razvojem inflamatornih bolesti u mokraćnom sistemu i tokom instrumentalnog pregleda pacijenta. Stoga, u prisustvu malih razvojnih abnormalnosti kod novorođenčadi, indikacija bolesti bubrega kod roditelja i promjene u urinarnom testu, treba izvršiti ultrazvuk bubrega, nakon čega slijedi konzultacija s nefrologom.
U savremenoj medicini veliku ulogu ima prenatalna (prenatalna) dijagnoza kako bi se pravovremeno otkrila patologija fetusa. Posebno mjesto u njemu ima ultrazvuk (ultrazvuk). Ova metoda je sigurna za trudnicu i fetus i vrlo je informativna. Uz njegovu pomoć moguće je otkriti njegov nepovoljan tok već u ranim fazama trudnoće. Zahvaljujući poboljšanju tehničkih karakteristika ultrazvučnih skenera, postalo je moguće dobiti gotovo fotografsku sliku fetusa, što znači da su se povećale mogućnosti za otkrivanje urođenih malformacija njegovog razvoja. Trenutno, svaka trudnica koja pohađa antenatalnu kliniku, ultrazvuk fetusa, obavezno se izvodi u svakom trimestru trudnoće. Ako se otkrije abnormalan razvoj fetusa, postavlja se pitanje očuvanja ili prekida trudnoće. Ako je potrebno, razjasnite dijagnozu, kao i da identifikujete gen i hromozomsku patologiju fetusa odredite nivo specifičnih hormona u krvi i urinu trudnice, pregledajte amnionsku tečnost, koja sadrži poseban enzim - a-fetoprotein. Proizvode ga jetra i creva fetusa i neke druge strukture. Njen nivo se obično povećava sa malformacijama mozga i kičmene moždine, a njegovo smanjenje može ukazivati na prisustvo Daunovog sindroma u fetusu. Dakle, razvoj genetskog savjetovanja i metode za prenatalnu dijagnostiku mogu značajno smanjiti rizik od rađanja bebe s urođenim abnormalnostima.