Cardiopatie acquisite negli adulti. Tutto sui difetti cardiaci acquisiti: tipologie, sintomi, diagnosi e trattamento Come curarsi per le cardiopatie acquisite
Se l'aumento del lavoro del cuore consente di compensare i disturbi nella struttura delle valvole, del setto o dei grandi vasi dovuti a difetti, l'insufficienza cardiaca non si manifesta. Le forme compensate della malattia si verificano in modo latente e possono essere rilevate solo attraverso la diagnostica strumentale. Per il trattamento viene utilizzata la terapia conservativa. È necessario evitare fattori che portano allo scompenso.
Leggi in questo articolo
Cardiopatia compensata, le sue caratteristiche
Con il restringimento acquisito o l'insufficienza dell'apparato valvolare cardiaco, anomalie congenite dello sviluppo, è possibile uno stadio iniziale di compensazione. In questo momento, la capacità di riserva del miocardio è sufficiente per mantenere la normale circolazione sanguigna attraverso un lavoro intenso.
Il segno principale di un difetto compensato è l'assenza di sintomi: mancanza di respiro, tachicardia, gonfiore alle gambe, ingrossamento del fegato, congestione delle vene del collo, cianosi.
Questa fase può variare nella durata, la sua durata è determinata da:
- tipo di vizio;
- la presenza di concomitanti lesioni miocardiche, malattie degli organi interni;
- la presenza di fattori di scompenso circolatorio (cattive abitudini, attività fisica scarsa o eccessiva, infezioni, stress);
- caratteristiche del corpo legate all'età.
Molti pazienti con cardiopatia compensata non sono consapevoli della sua esistenza. Rimangono perfettamente funzionanti. Sono noti anche casi di risultati sportivi in queste persone. È importante che in assenza di manifestazioni cliniche si verifichino cambiamenti strutturali nel cuore. Ciò è dovuto al fatto che il miocardio è costantemente sotto sovraccarico, quindi è sufficiente un debole fattore provocante per lo scompenso.
Ragioni per l'apparenza
Possono essere compensati difetti di origine sia congenita che acquisita. Molto spesso si tratta di una lesione isolata di una valvola o della presenza di due anomalie che aiutano la circolazione intracardiaca. In questo caso i difetti sono insignificanti e l'ostacolo all'eiezione del sangue in caso di stenosi valvolare o al flusso inverso del sangue in caso di insufficienza viene superato mediante l'aumento delle contrazioni dei ventricoli o degli atri.
Poiché la metà sinistra del muscolo cardiaco è più forte, i difetti mitralici e aortici lievi rimangono asintomatici più a lungo.
Meccanismi di compensazione dei difetti
Il decorso latente del difetto non significa il completo recupero. In questo momento, il corpo subisce una ristrutturazione non solo del cuore, ma tutti i sistemi e gli organi lavorano con sovraccarico per adattarsi alla mutata circolazione sanguigna:
- aumenta la capacità di riserva dei polmoni;
- aumenta la ventilazione bronchiale;
- aumenta il volume minuto del flusso sanguigno e la capacità totale del letto vascolare;
- il sangue viene ridistribuito per fornire nutrimento prioritario al cervello e al miocardio;
- i processi metabolici sono accelerati.
Il muscolo cardiaco risponde all'aumento del carico con la reazione principale - . Si manifesta con un aumento del numero e del volume delle cellule. Quando l'espulsione del sangue è ostacolata, si sviluppa un sovraccarico sistolico, poiché la tensione è più forte quando si supera la valvola ristretta durante il periodo di contrazione (sistole). Difetti in cui sono presenti difetti del setto o insufficienza valvolare portano al traboccamento delle camere durante il periodo di rilassamento (diastole).
Il sovraccarico sistolico (miogenico, concentrico) rimane compensato più a lungo e il miocardio si ispessisce uniformemente su tutta la parete. Il sovraccarico diastolico (tonico) colpisce lo strato interno del cuore più di quello esterno; provoca un allungamento eccessivo eccentrico delle fibre, che indebolisce il muscolo più velocemente.
Ipertrofia miocardica patologica
La risposta all’aumento dello stress può essere fisiologica. Ciò accade durante l'attività fisica. Questo aumento della massa dello strato muscolare è accompagnato dal trasferimento del cuore in una modalità operativa economica. Quando è attivo, funziona con maggiore forza e durante il periodo di riposo il ritmo rallenta, il consumo di ossigeno diminuisce e si verifica un rapido recupero.
Con i difetti cardiaci, l'ipertrofia miocardica è patologica. Poiché, indipendentemente dal carico, il cuore deve utilizzare tutte le sue riserve per compensare, questo periodo non può durare indefinitamente. Le ragioni della progressione dei disturbi circolatori sono:
- il processo di ipertrofia non copre la rete vascolare, il numero di capillari e arteriole per unità di area diminuisce, pertanto durante l'esercizio si verifica insufficienza coronarica;
- un aumento del volume della fibra muscolare riduce la sua nutrizione e inibisce l'escrezione dei prodotti metabolici;
- la parte ipertrofica del cuore richiede più ossigeno anche a riposo;
- a causa della discrepanza tra la crescita delle fibre nervose e la dimensione del cardiomiocita, la regolazione autonomica del ritmo e della forza delle contrazioni viene interrotta;
- Alcune fibre vengono sostituite dal tessuto connettivo a causa della distruzione.
Di conseguenza, l’ipertrofia non può garantire un adattamento a lungo termine del cuore allo stress, la funzione contrattile si indebolisce e la conduttività e l’eccitabilità del miocardio sono compromesse. Questo è ciò che provoca l'insufficienza cardiaca e...
Sintomi di problemi cardiaci
Con il pieno risarcimento non ci sono segni di disturbi circolatori. I pazienti non presentano disturbi cardiaci. Possono mantenere un livello sufficiente di attività fisica senza differire dalle persone sane.
Se le forze di riserva del corpo stanno per esaurirsi, il primo segno di problemi cardiaci è la difficoltà di respirazione durante un esercizio precedentemente ben tollerato. Successivamente appare un battito cardiaco accelerato e accelerato e si verifica una sensazione di interruzione del ritmo. I pazienti possono notare affaticamento insolito e dolore periodico nell'area del cuore.
Riconoscere i segni di un difetto cardiaco nascosto è molto difficile nei neonati. Le violazioni nel corpo possono essere indicate da:
- ritardo nell’aumento di peso,
- stanchezza durante l'alimentazione,
- smette di succhiare,
- pelle pallida,
- aumento della sudorazione.
In età avanzata, i bambini con difetti sono riluttanti a partecipare a giochi attivi e spesso soffrono di raffreddore.
Guarda il video sulle cause delle malattie cardiache e sui metodi di trattamento:
Si può essere contemporaneamente compensati e scompensati?
Con il progredire della malattia, il miocardio si indebolisce. Inizialmente, questo appare solo durante l'attività fisica.
A riposo o con leggero stress, i pazienti possono sentirsi normali, ma con una maggiore attività fisica si verifica un attacco di mancanza di respiro, battito cardiaco accelerato e dolore al cuore. Questo stadio della malattia è chiamato sottocompensato; la sua durata è solitamente più breve di quella compensatoria.
Il periodo di instabilità cardiaca è caratterizzato da:
- violazione della microcircolazione nel muscolo cardiaco;
- indebolimento della circolazione coronarica;
- diminuzione della gittata cardiaca;
- disturbi metabolici negli organi interni dovuti alla mancanza di nutrizione.
Cause di scompenso
Il fallimento dei meccanismi compensatori può verificarsi sullo sfondo di tali fattori:
- sovraccarico fisico o emotivo;
- ritmo notturno di lavoro, insonnia;
- mancanza di proteine e vitamine negli alimenti, diete rigorose, abbondanza di cibi grassi e salati, obesità;
- infezioni virali, mal di gola, reumatismi, ;
- polmonite, bronchite prolungata, pleurite;
- disturbi del ritmo cardiaco, in particolare;
- sviluppo , ;
- affilato, ;
- anemia grave;
- insufficienza renale;
- somministrazione di grandi quantità di soluzioni per infusione;
- , embolia polmonare;
- consumo eccessivo di alcol, alcolismo cronico;
- trattamento con farmaci cardiotossici - farmaci antitumorali, farmaci antinfiammatori non steroidei, ormoni;
- aumento della funzionalità della tiroide e delle ghiandole surrenali.
Diagnosi di patologia cardiaca
Se vi è il sospetto della presenza di un difetto cardiaco nei pazienti, vengono accertati il loro benessere a riposo e la tolleranza all'attività fisica, la predisposizione familiare e le malattie pregresse. Nell'infanzia e nell'adolescenza è importante tenere conto del decorso della gravidanza della madre.
Durante l'esame viene determinata la presenza di segni di insufficienza cardiaca: edema, ingrossamento del fegato, cambiamento del colore della pelle. Durante la percussione si nota se c'è un'espansione dei confini del cuore, e si ascolta il cuore per studiare il ritmo e la presenza di rumore. Di norma, con la compensazione, i sintomi sono minori o assenti. Pertanto, sono necessarie ulteriori ricerche strumentali:

Di solito questi metodi sono sufficienti per confermare o eliminare la diagnosi di cardiopatia compensata; talvolta l'esame cardiaco è integrato con la radiografia del torace, la risonanza magnetica o la TCMS. Durante l'esame iniziale dei pazienti, è importante determinare l'origine della malattia e le patologie concomitanti che portano all'insufficienza circolatoria.
Per questo, viene fornita la diagnostica di laboratorio:
- esame del sangue per test reumatoidi, livelli di glucosio;
- profilo lipidico;
- esami clinici generali del sangue e delle urine;
- coagulogramma;
- determinazione del livello degli ormoni tiroidei e surrenali.
È necessario trattare un difetto compensato?
La direzione principale delle misure terapeutiche quando viene rilevato un difetto cardiaco nella fase di compensazione è rallentare lo sviluppo dell'insufficienza cardiaca. Per questo si consiglia:
- correzione dello stile di vita: camminata quotidiana, esercizi di respirazione, educazione fisica;
- alimentazione nutriente con contenuto sufficiente di prodotti proteici a basso contenuto di grassi (pollo, tacchino, pesce, ricotta, bevande a base di latte fermentato), frutta e verdura fresca, cereali integrali e pane, noci, sale ridotto e grassi animali;
- smettere di fumare, bere alcolici, automedicare con medicinali e rimedi popolari;
- divieto di cambiamenti climatici improvvisi, sovraccarico fisico, stress psico-emotivo.
Possono essere prescritti anche medicinali che migliorano la nutrizione del miocardio e prevengono i disturbi circolatori:
- – Prenesa, Capoten;
- sali di potassio e magnesio – Magnikum, Kalipoz prolongatum;
- statine per disturbi del metabolismo lipidico - Liprimar, Vasilip;
- cardioprotettori – Riboxin, Mildronate, Kudesan.
Il trattamento sanatorio nei centri cardiologici locali, i metodi fisioterapeutici, i massaggi e l'indurimento sono altamente efficaci.
Un difetto cardiaco è considerato compensato prima dello sviluppo dell'insufficienza circolatoria. Non presenta sintomi clinici finché il muscolo cardiaco sopporta l’aumento del carico. Se esposto a fattori sfavorevoli, entra in uno stato di subcompensazione: buona salute a riposo e bassa tolleranza all'attività fisica.
Per la diagnosi, è necessario eseguire EchoCG, ECG, FCG. Il trattamento è prevalentemente non farmacologico; secondo le indicazioni, viene prescritto un ciclo di farmaci cardioprotettivi.
Leggi anche
Se viene rilevata una cardiopatia mitralica (stenosi), può essere di diversi tipi: reumatica, combinata, acquisita, combinata. In ogni caso, l’insufficienza della valvola mitrale può essere trattata, spesso con un intervento chirurgico.



I difetti cardiaci acquisiti (ACD) sono un gruppo di malattie durante le quali si verifica un'interruzione dell'apparato valvolare cardiaco, manifestata da un'interruzione del sistema circolatorio.
Il verificarsi di queste condizioni è piuttosto pericoloso e in casi particolarmente gravi può portare alla morte. Ecco perché è così importante non solo individuare tempestivamente la malattia, ma anche avviare misure terapeutiche. Nella maggior parte dei casi, l’unica opzione terapeutica è l’intervento chirurgico.
Classificazione
Nella medicina moderna vengono utilizzate numerose classificazioni di difetti acquisiti. Il primo segno in base al quale vengono suddivisi i difetti cardiaci valvolari è il fattore eziologico. In base alle cause dell'evento, si distinguono i seguenti difetti:
- Sifilitico. Identificato sullo sfondo della forma terziaria della sifilide.
- Reumatico. Appaiono durante o dopo i reumatismi.
- Aterosclerotico. Il disturbo è causato da cambiamenti nella parete vascolare.
- Traumatico. Appare a causa di un trauma. Sono estremamente rari.
- Endocardico. Sono una conseguenza del processo infiammatorio nell'endocardio.
I difetti si distinguono anche a seconda di dove si osserva esattamente la violazione. In base a ciò, si distinguono le seguenti forme di malattia:
- Malattia della valvola mitrale.
- Difetto della valvola tricuspide (a tre foglie).
- Difetto della valvola polmonare.
- Malattia della valvola aortica.
A seconda del disturbo funzionale:
- Prolasso. In questa lesione si nota l'inarcamento delle valvole nella cavità dell'organo.
- Fallimento. Impossibilità di chiusura completa delle valvole.
- Stenosi. Un restringimento del lume che si verifica a causa dell'ispessimento delle valvole. Molto spesso, sullo sfondo della loro sclerosi.
Considerando il numero di valvole interessate si distinguono le seguenti forme:
- Combinato. È indicato se si verificano danni a più strutture della valvola contemporaneamente.
- Isolato. È interessata solo una valvola.
- Combinato. È indicato per una combinazione di insufficienza e stenosi all'interno di una valvola.
A seconda del livello di disturbo circolatorio, i difetti sono i seguenti:
- La circolazione sanguigna non è compromessa.
- Gravi disturbi circolatori.
- Gravi disturbi circolatori.
Inoltre, a seconda delle condizioni generali del sistema cardiovascolare, i difetti sono dei seguenti tipi:
- Compensato. Non ci sono problemi con la circolazione sanguigna.
- Sottocompensato. In condizioni normali non si osservano disturbi circolatori, ma in caso di stress può verificarsi un guasto temporaneo.
- Scompensato. Con questa opzione si nota la formazione di insufficienza cardiaca.
Principali cause del PPP
Le seguenti condizioni possono agire come fattori eziologici dei difetti cardiaci acquisiti negli adulti:
- Endocardite batterica. Uno degli esiti di questa malattia, manifestata da processi infiammatori nell'endocardio, è la formazione di difetti cardiaci.
- Reumatismi. Una malattia infiammatoria acuta di natura sistemica, che colpisce principalmente il sistema articolare e cardiovascolare. La forma cardiaca dei reumatismi è spiegata dall'effetto tossico degli enzimi streptococcici (l'agente eziologico di questa malattia) e dalla formazione di reazioni autoimmuni che colpiscono l'endocardio e il miocardio.
- Sifilide. Una delle manifestazioni di questa malattia sistemica è il danno all'apparato valvolare del cuore e dell'aorta.
- Aterosclerosi. Patologia cronica che si manifesta con la formazione di placche sulle pareti dei vasi sanguigni, che ne provocano il restringimento.
- Lesioni. Il risultato di contusioni e ferite del cuore può essere formato da difetti.
- Sepsi. Qualsiasi infezione generalizzata può portare alla rottura dell'apparato valvolare cardiaco.
Separatamente, va detto dei difetti cardiaci acquisiti e della gravidanza. Nel secondo e terzo trimestre, le future mamme hanno un rischio maggiore di esacerbazione di patologie croniche. Pertanto, la gravidanza può anche essere uno dei fattori che aumentano la probabilità della formazione di lesioni valvolari.
Valvola mitrale
Altrimenti, questa valvola è chiamata valvola bicuspide. L'area valvolare normale varia con l'età:
- Neonato. L'area normale di questa valvola nei neonati è 1,18 – 1,49 cm2.
- Adulto. Con l'età, la sua area aumenta fino a 4-6 cm2.
Stenosi
 Con questo difetto si ha una piccola dimensione del lume tra l'atrio sinistro e il ventricolo. Questa condizione si sviluppa a causa del grave ispessimento delle valvole. Con la stenosi, l'area del foro non raggiunge i 3 cm.
Con questo difetto si ha una piccola dimensione del lume tra l'atrio sinistro e il ventricolo. Questa condizione si sviluppa a causa del grave ispessimento delle valvole. Con la stenosi, l'area del foro non raggiunge i 3 cm.
Le manifestazioni della malattia dipendono direttamente dall'area del foro. Se è 2 cm, si osservano i seguenti reclami:
- Debolezza generale.
- Dispnea.
- Il verificarsi di aritmie.
Se l'area è pari o inferiore a 1 cm, vengono aggiunti i seguenti sintomi:
- Tosse grave con espettorazione di sangue.
- Edema polmonare.
- Grave edema periferico, soprattutto agli arti inferiori.
- Sindrome del dolore nella zona del torace.
- Collegamento di patologie polmonari.
Durante l'ispezione, prestare attenzione a quanto segue:
- Con il pallore generale della pelle, si nota un rossore sulle guance.
- Cianosi periferica.
- Battito cardiaco frequente.
- Il caratteristico ritmo della “quaglia”.
- Tremore del petto.
Tra le metodiche diagnostiche strumentali vanno evidenziate le seguenti:
- Esame radiografico. Ciò può rivelare la dilatazione delle arterie e delle vene dei polmoni, nonché un aumento delle dimensioni del cuore.
- FKG. Durante questo studio, si sente chiaramente un clic quando la valvola si chiude, così come uno schiocco quando il sangue entra nell'aorta.
- EcoCG. La stenosi è caratterizzata da un allargamento della cavità dell'atrio sinistro e da un compattamento delle valvole.
- ECG. Questo difetto cardiaco è caratterizzato da ipertrofia del ventricolo destro e dell'atrio sinistro. Può essere rilevata un'aritmia.
Il trattamento farmacologico non elimina il difetto, ma è necessario per migliorare l'emodinamica e combattere la malattia di base. Vengono utilizzati i seguenti gruppi di farmaci:
- Antifiammatori non steroidei.
- Anticoagulanti.
- Glicosidi cardiaci.
- β-bloccanti.
- Diuretici.
Per eliminare il difetto è necessario l'intervento chirurgico. Si distinguono i seguenti tipi di operazioni:
- Valvuloplastica con palloncino.
- Commissurotomia.
- Protesi.
Ogni operazione ha i suoi vantaggi e svantaggi e la scelta dell'intervento spetta allo specialista.
Fallimento
Con questa patologia si nota che i lembi della valvola non riescono a chiudersi completamente, con conseguente reflusso del sangue nell'atrio sinistro. Questo difetto è uno dei più comuni.
Il 10% di tutti i difetti acquisiti sono dovuti all'insufficienza della valvola mitrale.
Molto spesso, questa malattia viene rilevata accidentalmente, durante l'esame da parte di uno specialista. Le prime manifestazioni si notano solo con la formazione di un difetto cardiaco compensato. Si identificano i seguenti sintomi:
- Dispnea.
- Debolezza generale.
- Tosse che peggiora quando si è sdraiati.
- Gonfiore degli arti inferiori.
- Fegato ingrossato.
- In alcuni casi può verificarsi ascite.
Oltre ai dati auscultatori e fisici, nella diagnosi sono importanti gli esami strumentali:
- ECG. Questo metodo può identificare segni di ipertrofia del cuore sinistro.
- EcoCG. È possibile riconoscere un ingrossamento delle camere sinistre del cuore, un reflusso di sangue dal ventricolo sinistro nell'atrio e la mancata chiusura dei lembi valvolari.
- FKG. Il suono durante la contrazione dei ventricoli e il rumore durante il reflusso del sangue nell'atrio sinistro sono difficili da sentire. La comparsa di un tono aggiuntivo quando le valvole sono chiuse.
- Raggi X. In questo caso si può vedere uno spostamento dell'esofago a destra, un allargamento delle camere cardiache sinistre.
 L’unico metodo per eliminare il difetto è l’intervento chirurgico. Per capire se è necessario un intervento chirurgico è necessario conoscere il grado di insufficienza, che dipende dal livello di ritorno sanguigno.
L’unico metodo per eliminare il difetto è l’intervento chirurgico. Per capire se è necessario un intervento chirurgico è necessario conoscere il grado di insufficienza, che dipende dal livello di ritorno sanguigno.
Si applicano le seguenti operazioni:
- Protesi.
- Ritaglio.
- Ricostruzione.
La scelta dell’intervento chirurgico dipende da una serie di fattori. Dopo l'intervento è necessaria una riabilitazione a lungo termine.
Prolasso
Con questo difetto si verifica una flessione delle valvole nell'atrio sinistro, che porta al rigurgito. Molto spesso la malattia è asintomatica ed i primi segni vengono rilevati per caso durante una visita di routine da parte di uno specialista. Dagli studi strumentali si utilizzano:
- Monitoraggio quotidiano dell'ECG. Rileva singole extrasistoli.
- EcoCG. Rilevamento di valvole ad arco.
L'intervento chirurgico viene eseguito solo per il prolasso di terzo grado. In altri casi, la malattia non richiede un intervento chirurgico.
Valvola aortica
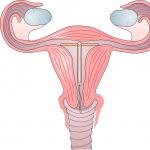
La valvola aortica è un meccanismo che regola il flusso del sangue dal ventricolo sinistro all'aorta. È costituito da tre valvole semilunari, dall'anello fibroso e dai seni di Valsalva, anch'essi coinvolti nel processo.
Stenosi
Il restringimento dello spazio tra l’aorta e il ventricolo sinistro è chiamato stenosi. Questa condizione porta ad un aumento della pressione nell'organo principale del sistema circolatorio, al suo aumento e allo sviluppo di insufficienza.
Si distinguono i seguenti segni:
- Angina pectoris.
- Stati di svenimento.
- Edema periferico.
- Dispnea.
- Tosse.
Misure diagnostiche di base:
- ECG. Diventa diagnosticamente significativo solo nelle fasi successive dello sviluppo.
- Raggi X. Dilatazione delle camere sinistre del cuore, che fa sì che l'organo assuma la forma di una scarpa.
- EcoCG. Ingrandimento delle sezioni di sinistra. Restringimento del lume aortico.
- Valvuloplastica con palloncino.
- Installazione della protesi.
La scelta dell'intervento dipende dall'età del paziente e dalle condizioni generali dell'apparato valvolare.
Fallimento
L'insufficienza aortica è una condizione in cui vi è una chiusura incompleta del lume valvolare. Si verifica da solo molto raramente. Di solito rilevato in combinazione con stenosi.
Questa condizione è caratterizzata dalle seguenti manifestazioni:
- Cardiopalmo.
- Pulsazione dei vasi del collo.
- Scuotendo la testa avanti e indietro.
- Sindrome del dolore nella zona del torace.
- Dispnea.
- Stati di svenimento.
- Sindrome dell'edema.
Per questo difetto vengono utilizzati numerosi metodi strumentali:
- Raggi X. Dilatazione dell'aorta, allargamento dei ventricoli.
- ECG. Ipertrofia ventricolare sinistra.
- FKG. Rilevazione di soffi diastolici e sistolici.
- EcoCG. Disturbi nei lembi valvolari, così come il loro tremore. Ritorno del sangue dall'aorta alla cavità cardiaca durante la diastole.
Nella terapia farmacologica vengono utilizzati i seguenti farmaci:
- Bloccanti dei canali del calcio.
- Diuretici.
- Inibitori dell'enzima di conversione dell'angiotensina.
- B-bloccanti.
L'intervento chirurgico per la forma acquisita viene solitamente eseguito non prima dei 55 anni di età ed è necessario se vi è una significativa compromissione della funzione ventricolare sinistra. Si stanno facendo le protesi.
Aneurisma dei seni di Valsalva
Uno dei tipi di difetti cardiaci in cui vi è una sporgenza delle pareti del vaso nell'area della valvola aortica. È estremamente raro e più spesso è localizzato nel seno destro. L'unico metodo di trattamento è la chirurgia plastica.
Valvola tricuspide
La struttura attraverso la quale avviene la comunicazione tra le parti destre del cuore è chiamata valvola tricuspide (a tre foglie). La sua funzione principale è prevenire il rigurgito durante la sistole.
Fallimento
 Con questa malattia, la valvola non può svolgere pienamente la sua funzione, poiché il lume non si chiude. Questa condizione non si verifica isolatamente. Molto spesso combinato con insufficienza o stenosi della valvola mitrale.
Con questa malattia, la valvola non può svolgere pienamente la sua funzione, poiché il lume non si chiude. Questa condizione non si verifica isolatamente. Molto spesso combinato con insufficienza o stenosi della valvola mitrale.
Si distinguono i seguenti sintomi caratteristici della malattia:
- Dispnea.
- Disturbi del ritmo cardiaco.
- Dolore nell'ipocondrio destro.
- Debolezza generale.
- Edema periferico.
- Vene allargate nel collo.
Inoltre, il paziente può lamentare pelle pallida e presenza di precedenti malattie infiammatorie.
- ECG. Si rileva un atrio destro allargato e, in alcuni casi, un blocco.
- FKG. Soffio sistolico.
- EcoCG. Spostamento del setto interatriale.
- Raggi X. Spostamento dell'ombra del cuore a destra.
- Il trattamento delle cardiopatie acquisite è chirurgico e comprende l'annuloplastica e le protesi. L'intervento chirurgico non viene eseguito se si sono già verificati cambiamenti irreversibili nei vasi polmonari.
Stenosi
Questa malattia è rappresentata da un restringimento del lume tra il ventricolo destro e l'atrio. Di conseguenza, il flusso sanguigno nel sistema vascolare polmonare è insufficiente.
Esistono numerosi segni caratteristici della malattia:
- Dispnea.
- Disturbi del ritmo cardiaco.
- Dolore nell'ipocondrio destro.
- Gonfiore delle vene del collo.
- Edema periferico.
- Ascite.
Per la diagnosi vengono utilizzati i seguenti studi strumentali:
- EcoCG.
- Cateterizzazione cardiaca.
- Raggi X.
Il trattamento è chirurgico. Si effettuano i seguenti interventi:
- Commissurotomia.
- Protesi.
Valvola polmonare
La valvola polmonare si trova tra il tronco polmonare e il ventricolo destro ed è necessaria per impedire il flusso del sangue dal sistema arterioso polmonare al ventricolo destro durante la diastole. La valvola è composta da tre lembi semilunari: destro, sinistro e anteriore. La struttura di questa valvola comprende anche i seni che corrispondono ai lembi.
Fallimento
 Per insufficienza di questa valvola si intende il suo danno, in cui le valvole non possono chiudersi completamente, il che porta al rigurgito del sangue. Nel caso in cui il difetto sia isolato, si verifica un aumento compensatorio delle sezioni destre, che consente al cuore di funzionare normalmente in condizioni di aumento del carico. Con un lungo decorso della malattia e la mancanza di trattamento, si forma l'insufficienza della valvola tricuspide e del ventricolo destro.
Per insufficienza di questa valvola si intende il suo danno, in cui le valvole non possono chiudersi completamente, il che porta al rigurgito del sangue. Nel caso in cui il difetto sia isolato, si verifica un aumento compensatorio delle sezioni destre, che consente al cuore di funzionare normalmente in condizioni di aumento del carico. Con un lungo decorso della malattia e la mancanza di trattamento, si forma l'insufficienza della valvola tricuspide e del ventricolo destro.
La forma acquisita di insufficienza polmonare è asintomatica per molto tempo. I sintomi principali si osservano nella fase di scompenso, quando il paziente presenta i seguenti reclami:
- Fatica.
- Pelle cianotica.
- Respirazione difficoltosa.
- Disagio nella zona del cuore.
- Aritmie.
- Gonfiore delle vene del collo.
Nel tempo sono possibili edema periferico, ascite e sviluppo di patologie epatiche. La complicazione più comune di questa malattia è il danno embolico all'arteria polmonare.
Durante l'esame è possibile rilevare la pulsazione nell'area del lato destro del cuore. L'esame della palpazione può mostrare la presenza di tremori al torace. L'auscultazione rivela un secondo tono pronunciato e un debole soffio diastolico. Per fare questa diagnosi sono inoltre necessari i seguenti esami:
- ECG. Cambiamenti ipertrofici nelle sezioni giuste.
- FKG. Rilevazione dei soffi diastolici.
- EcoCG. Segni di flusso sanguigno inverso durante la diastole, nonché espansione degli anelli fibrosi nell'arteria polmonare.
- Raggi X. Si rileva un rigonfiamento dell'arco dell'arteria polmonare e un ingrandimento dell'atrio e del ventricolo destro. Anche il pattern polmonare può intensificarsi.
La diagnosi differenziale viene effettuata con altri difetti cardiaci, manifestati da disturbi nel funzionamento dei dipartimenti giusti, nonché con un'espansione senza causa dell'arteria polmonare.
Per trattare questa malattia vengono utilizzati farmaci del gruppo dei diuretici e dilatatori venosi. Il trattamento chirurgico è indicato solo per gravi disturbi emodinamici. In questo caso viene eseguita la sostituzione della valvola polmonare e l'eliminazione dei difetti associati. Nel periodo postoperatorio si può verificare endocardite e degenerazione della protesi.
Stenosi
 Con questa patologia sono colpiti solo i lembi valvolari. L'anello fibroso non è interessato. I difetti stessi si formano a causa di aderenze, che limitano il normale movimento delle valvole, impedendo loro di aprirsi sufficientemente. Molto spesso si verifica in combinazione con altri difetti, estremamente raramente - isolatamente.
Con questa patologia sono colpiti solo i lembi valvolari. L'anello fibroso non è interessato. I difetti stessi si formano a causa di aderenze, che limitano il normale movimento delle valvole, impedendo loro di aprirsi sufficientemente. Molto spesso si verifica in combinazione con altri difetti, estremamente raramente - isolatamente.
Con un decorso lieve della malattia, una persona non presenta alcun reclamo. Con la malattia cardiaca scompensata, si notano i seguenti sintomi:
- Debolezza generale e affaticamento.
- Mancanza di respiro e dolore al petto durante l'esercizio.
- Edema periferico.
- Svenimento.
- Tachicardia.
- Cianosi centrale.
I reclami dei pazienti e l'anamnesi medica svolgono un ruolo importante, ma gli studi strumentali hanno il principale significato diagnostico:
- ECG. Spostamento dell'asse elettronico del cuore a destra, sovraccarico delle parti destre del cuore.
- FKG. Indebolimento del secondo tono nell'area dell'arteria polmonare, comparsa di soffio sistolico.
- EcoCG. Dilatazione del ventricolo destro e dell'arteria polmonare.
- Sondaggio. Necessario per misurare la pressione nel ventricolo destro e nell'arteria polmonare.
- Raggi X. Un aumento dei confini cardiaci abbinato ad un depauperamento del pattern polmonare. Espansione del tronco arterioso.
Per la stenosi dell'arteria polmonare, quando il gradiente di pressione supera 50, l'intervento chirurgico è obbligatorio. Esistono diversi modi per eseguire l'operazione:
- Valvuloplastica con palloncino. L'operazione meno traumatica. Implica l'inserimento di un catetere speciale nella nave. Sulla punta di questo catetere è presente un palloncino che, una volta gonfiato, espande il lume ristretto della valvola polmonare.
- Chirurgia a cuore aperto. Interventi chirurgici eseguiti attraverso un'incisione nel torace, il cui rischio principale è la formazione di insufficienza della valvola polmonare.
Difetti cardiaci acquisiti

informazioni generali
Difetti cardiaci acquisiti– un gruppo di malattie (stenosi, insufficienza valvolare, difetti combinati e concomitanti) accompagnati da un'interruzione della struttura e delle funzioni dell'apparato valvolare del cuore e che portano a cambiamenti nella circolazione intracardiaca. I difetti cardiaci compensati possono essere segreti; quelli scompensati si manifestano con mancanza di respiro, palpitazioni, affaticamento, dolore al cuore e tendenza a svenire. Se il trattamento conservativo è inefficace, viene eseguito un intervento chirurgico. Sono pericolosi per lo sviluppo di insufficienza cardiaca, disabilità e morte.
Con i difetti cardiaci, i cambiamenti morfologici nelle strutture del cuore e dei vasi sanguigni causano disturbi della funzione cardiaca e dell'emodinamica. Esistono difetti cardiaci congeniti e acquisiti.
Nella fase di compensazione con insufficienza mitralica lieve o moderata, i pazienti non si lamentano e non differiscono nell'aspetto dalle persone sane; La pressione sanguigna e il polso non sono cambiati. La cardiopatia mitralica può rimanere compensata per lungo tempo, tuttavia, poiché la contrattilità del miocardio della parte sinistra del cuore si indebolisce, aumenta il ristagno, prima nella circolazione polmonare e poi sistemica. Nella fase scompensata compaiono cianosi, mancanza di respiro, palpitazioni e, successivamente, gonfiore degli arti inferiori, fegato doloroso e ingrossato, acrocianosi, gonfiore delle vene del collo.
Restringimento dell'orifizio atrioventricolare sinistro (stenosi mitralica)
Tra i test di laboratorio, il maggior valore diagnostico per i difetti cardiaci sono i test reumatoidi, la determinazione dello zucchero, del colesterolo, gli esami clinici generali del sangue e delle urine. Tale diagnostica viene effettuata sia durante l'esame iniziale di pazienti con sospetta cardiopatia, sia in gruppi dispensari di pazienti con una diagnosi consolidata.
Trattamento dei difetti cardiaci acquisiti
Il trattamento conservativo dei difetti cardiaci riguarda la prevenzione delle complicanze e delle recidive della malattia primaria (reumatismi, endocardite infettiva, ecc.), la correzione dei disturbi del ritmo e dell'insufficienza cardiaca. Tutti i pazienti con difetti cardiaci identificati richiedono la consultazione di un cardiochirurgo per determinare i tempi del trattamento chirurgico tempestivo.
In caso di stenosi mitralica, viene eseguita una commissurotomia mitralica con la separazione dei lembi della valvola fusa e l'espansione dell'orifizio atrioventricolare, in seguito alla quale la stenosi viene parzialmente o completamente eliminata e vengono eliminati gravi disturbi emodinamici. In caso di insufficienza si esegue la sostituzione della valvola mitrale.
In caso di stenosi aortica si esegue la commissurotomia aortica; in caso di insufficienza si esegue la sostituzione della valvola aortica. In caso di difetti combinati (stenosi dell'orifizio e insufficienza valvolare), la valvola distrutta viene solitamente sostituita con una artificiale; talvolta la protesi viene abbinata alla commissurotomia. In caso di difetti combinati, attualmente vengono eseguiti interventi per la loro protesizzazione simultanea.
Previsione
Piccoli cambiamenti nell'apparato valvolare del cuore, non accompagnati da danno miocardico, possono rimanere a lungo nella fase di compensazione e non interferire con la capacità lavorativa del paziente. Lo sviluppo dello scompenso con difetti cardiaci e la loro ulteriore prognosi è determinato da una serie di fattori: ripetuti attacchi reumatici, intossicazione, infezioni, sovraccarico fisico, tensione nervosa e nelle donne - gravidanza e parto. Il danno progressivo all'apparato valvolare e al muscolo cardiaco porta allo sviluppo di insufficienza cardiaca e lo scompenso acuto porta alla morte del paziente.
La prognosi per la stenosi mitralica è sfavorevole, poiché il miocardio dell'atrio sinistro non è in grado di mantenere lo stadio compensato per lungo tempo. Con la stenosi mitralica si osserva lo sviluppo precoce della congestione polmonare e dell'insufficienza circolatoria.
Le prospettive di capacità lavorativa con difetti cardiaci sono individuali e determinate dalla quantità di attività fisica, dalla forma fisica del paziente e dalle sue condizioni. In assenza di segni di scompenso, la capacità lavorativa non può essere compromessa; se si sviluppa insufficienza circolatoria, è indicato un lavoro leggero o la cessazione del lavoro. Per i difetti cardiaci sono importanti l'attività fisica moderata, la cessazione del fumo e dell'alcol, l'esecuzione della terapia fisica e il trattamento sanatorio nelle località cardiache (Matsesta, Kislovodsk).
Prevenzione
Le misure per prevenire lo sviluppo di difetti cardiaci acquisiti comprendono la prevenzione dei reumatismi, delle condizioni settiche e della sifilide. A questo scopo vengono effettuati il risanamento dei focolai infettivi, l'indurimento e l'aumento della forma fisica del corpo.
In caso di cardiopatia matura, al fine di prevenire l'insufficienza cardiaca, si consiglia ai pazienti di seguire un regime motorio razionale (escursioni, esercizi terapeutici), un'alimentazione proteica nutriente, limitando l'assunzione di sale da cucina, evitare cambiamenti climatici improvvisi (soprattutto in alta quota quelli) e allenamento sportivo attivo.
Per monitorare l'attività del processo reumatico e la compensazione dell'attività cardiaca in caso di difetti cardiaci, è necessaria l'osservazione clinica da parte di un cardiologo.
La cardiopatia è un'antica denominazione sopravvissuta fino ai giorni nostri per un cambiamento morfologico congenito o acquisito dell'apparato valvolare, del setto cardiaco e dei grandi vasi che si dipartono da esso. In questo capitolo verranno discussi i difetti cardiaci acquisiti, condizioni che si sono sviluppate durante la vita del paziente a seguito di malattie o lesioni traumatiche al cuore.
L'essenza della malattia è che a causa dell'accorciamento dei lembi valvolari (insufficienza) o del restringimento dell'apertura (stenosi), spesso combinato con cambiamenti nell'apparato sottovalvolare (accorciamento e deformazione delle corde tendinee e dei muscoli papillari), si verificano disturbi dell'emodinamica intracardiaca si verificano con il successivo sviluppo di iperfunzione compensatoria e ipertrofia delle corrispondenti camere del cuore. Successivamente, a causa dell'interruzione della funzione contrattile del miocardio, si verificano disturbi nell'uno o nell'altro circolo della circolazione sanguigna. Pertanto, con la progressione del danno valvolare, i difetti cardiaci attraversano naturalmente diverse fasi. A questo proposito, il quadro clinico della malattia con lo stesso difetto cardiaco varierà in modo significativo nei diversi pazienti.
I difetti più comuni della valvola mitrale (50-70%, secondo vari autori), un po' meno frequentemente - della valvola aortica (8-27%).
Difetti isolati della valvola tricuspide si verificano non più spesso dell'1% dei casi, tuttavia, in combinazione con difetti di altre valvole, il danno a questa valvola è stato notato in circa la metà dei pazienti.
La natura del danno valvolare (insufficienza o stenosi dell'orifizio) influisce sul decorso della malattia. Le cause dello sviluppo di difetti cardiaci acquisiti sono molto diverse, ma la più comune è l'ARF nei giovani, così come i cambiamenti degenerativi nel tessuto della valvola e dell'apparato sottovalvolare con l'inclusione di sali di calcio (principalmente negli anziani ).
Il nome del difetto comprende il nome della valvola interessata e rispecchia le caratteristiche del difetto stesso (insufficienza o stenosi dell'orifizio). Prima del nome del difetto è indicata la sua origine (eziologia), dopo il nome - complicanze e stadio dell'insufficienza cardiaca (se si sviluppa).
Nel quadro clinico della malattia, ci sono 2 gruppi di sintomi:
Segni diretti di un difetto causato da un funzionamento alterato dell'apparato valvolare (i cosiddetti segni valvolari);
Segni indiretti di un difetto causato dall'ipertrofia compensatoria e dalla dilatazione delle corrispondenti camere del cuore, nonché da disturbi circolatori in varie aree vascolari.
I segni diretti (valvolari) fungono da criteri per la presenza di un particolare difetto cardiaco. Il loro rilevamento consente di effettuare una diagnosi di danno alla valvola. La presenza di segni indiretti indica la gravità del danno valvolare e il grado di disturbo emodinamico. Tuttavia, la presenza solo di segni indiretti non fornisce basi per la diagnosi di malattie cardiache.
Difetti della valvola mitrale Insufficienza della valvola mitrale
Insufficienza della valvola mitrale(rigurgito mitralico) è una condizione patologica in cui i lembi della valvola bicuspide non chiudono completamente l'orifizio mitralico e, durante la sistole ventricolare, il sangue rifluisce dal ventricolo sinistro nell'atrio sinistro (la cosiddetta insufficienza mitralica). Ciò è possibile in due situazioni.
Durante la sistole ventricolare, si verifica una chiusura incompleta dei lembi della valvola mitrale a causa del loro cambiamento organico sotto forma di accorciamento, increspatura, che è spesso combinato con la deposizione di sali di calcio nel tessuto valvolare, nonché a causa dell'accorciamento delle corde tendinee . In questo caso si parla di insufficienza valvolare.
Il rigurgito mitralico si verifica a causa dell'interruzione del funzionamento armonioso del "complesso" mitralico (anello fibroso, corde tendinee, muscoli papillari) con lembi valvolari invariati. In questo caso si parla di insufficienza mitralica relativa.
Il rigurgito mitralico relativo si verifica per vari motivi:
Quando la cavità del ventricolo sinistro si espande, i lembi della valvola mitrale non riescono a chiudere completamente l'orifizio atrioventricolare;
I lembi della valvola mitrale possono piegarsi nella cavità dell'atrio sinistro durante la sistole ventricolare sinistra - sindrome da prolasso della valvola mitrale;
Con disfunzione delle papille muscolari a causa di ischemia, cardiosclerosi;
A causa della rottura delle corde tendinee che collegano le valvole ai muscoli papillari;
Con calcificazione dell'anello fibroso valvolare, complicandone il restringimento durante la sistole ventricolare.
Il rigurgito mitralico isolato è raro. Molto più spesso è combinato con la stenosi dell'orifizio atrioventricolare sinistro (stenosi mitralica).
Eziologia
Il rigurgito mitralico può essere causato da:
Cambiamenti degenerativi nel tessuto valvolare con deposizione di sali di calcio;
Malattie diffuse del tessuto connettivo (poliartrite reumatoide, LES, sclerodermia);
Rottura traumatica del lembo valvolare.
Negli ultimi anni, il ruolo dell’ARF come causa dello sviluppo dell’insufficienza mitralica è andato costantemente diminuendo. Pertanto, secondo lo Studio Europeo sulle Malattie Cardiache (2001), l'origine reumatica del rigurgito mitralico è stata riscontrata nel 14,2%, mentre la calcificazione degenerativa ne è stata la causa nel 61,3% dei casi.
Patogenesi
La chiusura incompleta dei lembi della valvola mitrale porta al ritorno di parte del sangue dal ventricolo sinistro all'atrio sinistro durante la sistole ventricolare. Una maggiore quantità di sangue si accumula nell'atrio sinistro, provocandone la dilatazione. Una maggiore quantità di sangue entra anche nel ventricolo sinistro, provocandone la dilatazione e l'ipertrofia compensatoria. Un ulteriore allungamento dell'atrio da parte del sangue porta ad un aumento della pressione nella sua cavità e all'ipertrofia del miocardio. Il difetto viene compensato a lungo grazie al lavoro del potente ventricolo sinistro. Successivamente, con l'indebolimento della funzione contrattile del ventricolo sinistro, aumenta la pressione nella cavità dell'atrio sinistro, che viene trasmessa retrogradamente alle vene polmonari, ai capillari e alle arteriole. Si verifica la cosiddetta ipertensione polmonare venosa (“passiva”), che porta a una moderata iperfunzione e ipertrofia del ventricolo destro. Con un aumento della pressione nella circolazione polmonare e lo sviluppo di cambiamenti distrofici nel miocardio del ventricolo destro, la sua funzione contrattile diminuisce e si verifica una congestione nella circolazione sistemica.
Quadro clinico
La presenza e la gravità dei segni determinano il quadro clinico del difetto.
Segni diretti o “valvolari” causati da disfunzione della valvola mitrale.
Segni indiretti o “cuore sinistro” causati da iperfunzione compensatoria del ventricolo sinistro e dell'atrio sinistro con conseguente sviluppo di dilatazione e ipertrofia.
Segni di ipertensione polmonare “passiva”.
Segni di congestione nella circolazione sistemica.
SU prima fase della ricerca diagnostica Durante il periodo di risarcimento del difetto, il paziente non può presentare alcun reclamo. I pazienti possono svolgere molta attività fisica e il loro difetto viene spesso scoperto completamente per caso (ad esempio durante un esame di routine).
Con una diminuzione della funzione contrattile del ventricolo sinistro, che partecipa alla compensazione del difetto e allo sviluppo dell'ipertensione polmonare, i pazienti lamentano mancanza di respiro durante l'esercizio e palpitazioni. Un aumento della congestione della circolazione polmonare può causare attacchi di asma cardiaco e mancanza di respiro a riposo.
In alcuni pazienti, con lo sviluppo di una congestione cronica dei polmoni, appare una tosse secca o con una piccola quantità di espettorato, spesso mescolata a sangue (emottisi). Con l'aumento dell'insufficienza ventricolare destra, si notano gonfiore e dolore nell'ipocondrio destro a causa dell'ingrossamento del fegato e dello stiramento della sua capsula.
I pazienti spesso avvertono dolore nell'area del cuore. La natura del dolore è diversa: doloroso, lancinante, pressante; la loro connessione con l'attività fisica non può sempre essere rilevata.
Con un numero sufficiente di reclami si può solo concludere che esiste un disturbo circolatorio nella circolazione polmonare, ma la causa di questi disturbi (cioè la presenza di un difetto) può essere giudicata solo nella fase successiva della ricerca diagnostica.
SU la seconda fase della ricerca diagnosticaÈ necessario innanzitutto identificare i segni diretti sulla base dei quali può essere posta la diagnosi di insufficienza mitralica: soffio sistolico all'apice del cuore in combinazione con un indebolimento del primo suono. Questi sintomi sono direttamente correlati alla disfunzione della valvola mitrale: l'indebolimento (a volte la completa assenza) del primo tono si spiega con l'assenza di un “periodo di valvola chiusa”: il soffio sistolico si verifica a causa del passaggio di un'onda di sangue all'indietro ( onda di rigurgito) dal ventricolo sinistro nell'atrio sinistro attraverso un'apertura relativamente stretta tra i lembi della valvola mitrale chiusi e sciolti. L'intensità del soffio sistolico varia ampiamente ed è solitamente dovuta alla gravità del difetto valvolare. Il timbro del rumore è diverso: lieve, soffio o aspro, a cui può essere abbinato un palpabile tremore sistolico all'apice. Il soffio si sente meglio nella zona dell'apice del cuore e si sente più chiaramente nella posizione del paziente sul lato sinistro quando si trattiene il respiro nella fase di espirazione, così come dopo l'attività fisica. Dopo aver preso la nitroglicerina, il rumore si attenua. Il soffio sistolico può occupare parte della sistole o l'intera sistole (soffio pansistolico).
Durante l'auscultazione, in caso di insufficienza mitralica pronunciata, si può sentire un terzo suono sopra l'apice del cuore, che appare a causa delle vibrazioni delle pareti del ventricolo sinistro quando una maggiore quantità di sangue entra dall'atrio sinistro. Questo III tono è sempre combinato con un significativo indebolimento del I tono e un pronunciato soffio sistolico. A volte il terzo suono può essere udito in persone giovani e sane, ma in questo caso il primo suono è sonoro e, in presenza di soffio sistolico (solitamente di origine funzionale), non è chiaramente espresso, breve, di tono debole e solitamente scompare con l'attività fisica.
A volte il terzo tono viene scambiato per il "tono dell'apertura della valvola mitrale" nella stenosi mitralica, ma il suono dell'apertura della valvola mitrale è necessariamente combinato con un aumento del primo tono e del soffio diastolico (cioè segni valvolari di stenosi mitralica) . Con lieve insufficienza della valvola mitrale, il terzo suono non si sente.
Nella seconda fase della ricerca diagnostica vengono determinati anche i segni indiretti che indicano la gravità delle malattie cardiache e dei disturbi circolatori in vari vasi. Questi includono ipertrofia e dilatazione del ventricolo sinistro e dell'atrio sinistro, segni di ipertensione polmonare e congestione della circolazione sistemica. Il grado di ingrandimento del ventricolo sinistro e dell'atrio sinistro corrisponde al grado di rigurgito mitralico. L'allargamento delle camere cardiache sinistre può essere rilevato mediante esame e palpazione dell'area cardiaca: spostamento dell'impulso apicale a sinistra (con significativa dilatazione del ventricolo sinistro) e verso il basso, nonché durante la percussione (spostamento del ventricolo sinistro bordo lateralmente a causa dell'espansione del ventricolo sinistro e il bordo superiore verso l'alto a causa della dilatazione dell'atrio sinistro).
Con una diminuzione della contrattilità del ventricolo sinistro e lo sviluppo dell'ipertensione polmonare, vengono rivelati i sintomi corrispondenti: un accento del secondo tono sull'arteria polmonare in combinazione con la sua scissione (ciò è spiegato da un leggero ritardo nella componente polmonare del tono, nonché una chiusura anticipata della valvola aortica dovuta al fatto che il ventricolo sinistro si svuota dopo due fori). L'ipertensione polmonare porta allo sviluppo di iperfunzione compensatoria e ipertrofia del ventricolo destro, che può causare la comparsa di pulsazioni nella regione epigastrica (si intensifica all'altezza dell'ispirazione). In caso di gravi disturbi circolatori si può osservare acrocianosi nel circolo polmonare fino allo sviluppo delle tipiche facies mitrale.
Se la funzione contrattile del ventricolo destro diminuisce, si riscontrano segni di ristagno nella circolazione sistemica: ingrossamento del fegato, gonfiore delle vene del collo, gonfiore dei piedi e delle gambe. Il polso e la pressione sanguigna sono generalmente invariati.
SU terza fase della ricerca diagnostica chiarire i segni diretti e indiretti.
FCG fornisce una descrizione dettagliata del soffio sistolico e dei toni alterati. Il soffio sistolico si manifesta insieme alle oscillazioni iniziali del primo suono e occupa l'intera sistole o la maggior parte di essa; l'ampiezza della curva del soffio è tanto maggiore quanto più pronunciata è l'insufficienza valvolare. Quando si registra dall'apice del cuore nei casi gravi del difetto, l'ampiezza del primo suono diminuisce in modo significativo; il primo suono può fondersi completamente con il soffio sistolico. L'intervallo QI può essere aumentato a 0,07-0,08 s come risultato di un aumento della pressione nell'atrio sinistro e di un certo ritardo nella chiusura dei lembi della valvola mitrale.
È meglio registrare il terzo suono proveniente dall'apice del cuore, sotto forma di 2-4 rare oscillazioni. Va sottolineato che l'intervallo tra la registrazione dei toni II e III è di almeno 0,12 s. Questo è un segno molto importante per differenziare il terzo tono e il tono di apertura osservato nella stenosi mitralica.
Un ECG per questo difetto rivela segni molto diversi a seconda della gravità del difetto valvolare e del grado di aumento della pressione nella circolazione polmonare.
Con un difetto lieve o moderatamente grave, l'ECG può rimanere invariato. Nei casi più gravi, si osserva segni di ipertrofia atriale sinistra:
L'aspetto di un dente a doppio apice R nelle derivazioni I, aVL, V 4 -V 6, e il secondo picco, riflettendo l'eccitazione dell'atrio sinistro, supera il primo, a causa dell'eccitazione dell'atrio destro;
Nella derivazione V 1, la seconda fase (negativa) dell'onda aumenta bruscamente in durata e ampiezza R;
All'aumentare del grado di ipertrofia, il dente R allunga e supera 0,10 s.
Segni ipertrofia ventricolare sinistra:
Aumentare l'ampiezza del dente R nei conduttori V 4 -V 6 e denti S nelle derivazioni V -V;
Nelle derivazioni V 4 -V 6, meno spesso in V 1 e nel segmento aVL ST diminuisce e il dente T cambia forma (la sua ampiezza diminuisce, poi diventa isoelettrico e, infine, bifasico e negativo).
Con lo sviluppo di una grave ipertensione polmonare, sull'ECG compaiono segni di ipertrofia ventricolare destra sotto forma di aumento dell'ampiezza dell'onda R in derivazioni V 1 -V 2, e l'ECG diventa caratteristico dell'ipertrofia di entrambi i ventricoli.
L'ecocardiografia rivela un aumento della cavità dell'atrio sinistro e del ventricolo sinistro. Questo metodo rileva anche la calcificazione della valvola mitrale. L'ecocardiografia Doppler rivela segni diretti del difetto: il reflusso del flusso sanguigno dal ventricolo sinistro nell'atrio sinistro durante la sistole ventricolare. In base alla dimensione del getto di rigurgito si distinguono 4 gradi di gravità del difetto.
I grado - insignificante - la lunghezza del getto di rigurgito arriva fino a 4 mm (dalla base dei lembi della valvola mitrale).
II grado - moderato, il getto di rigurgito è di 4-6 mm.
III grado - medio, il flusso di rigurgito è di 6-9 mm.
IV grado - pronunciato, getto di rigurgito superiore a 9 mm.
Infine, questo metodo rivela l'entità del gradiente di pressione di trasmissione.
Un esame radiografico rivela un ingrossamento dell'atrio sinistro (spostamento dell'esofago contrastato dall'atrio lungo un arco di ampio raggio, sporgenza del terzo arco sul contorno sinistro del cuore), così come del ventricolo sinistro ( arrotondamento del quarto arco sul contorno sinistro del cuore, riduzione dello spazio retrocardico). Nel caso dello sviluppo dell'ipertensione polmonare, si osserva un'espansione delle radici dei polmoni con contorni poco chiari e vasi tracciati alla periferia dei campi polmonari. L'allargamento del ventricolo destro come reazione all'aumento della pressione nell'arteria polmonare è solitamente lievemente espresso, poiché l'ipertensione polmonare con questo difetto non raggiunge livelli elevati.
Fluire
Il decorso dell'insufficienza della valvola mitrale è molto variabile. In nessun altro difetto si riscontra una tale variabilità nel quadro clinico: alcuni pazienti affetti da questo difetto da molti anni sopportano una grande attività fisica, mentre un'altra parte dei pazienti soffre di grave mancanza di respiro e grave insufficienza ventricolare destra. Con un rigurgito moderato e l'assenza di gravi danni al miocardio a seguito di ripetuti attacchi di ARF, i pazienti possono rimanere in grado di lavorare per lungo tempo. Una grave insufficienza mitralica porta rapidamente allo sviluppo di insufficienza cardiaca. Durante il vizio si possono distinguere tre periodi.
Primo periodo: compensazione del difetto della “valvola” mediante aumento del lavoro dell'atrio sinistro e del ventricolo sinistro. Questo è un lungo periodo di buona salute dei pazienti e assenza di sintomi di insufficienza cardiaca.
Secondo periodo: lo sviluppo di ipertensione polmonare “passiva” (venosa) dovuta a una diminuzione della funzione contrattile del cuore sinistro. Durante questo periodo, i sintomi caratteristici dei disturbi circolatori nella circolazione polmonare compaiono sotto forma di mancanza di respiro (sotto sforzo e a riposo), tosse, talvolta emottisi e attacchi di asma cardiaco. Questo periodo dura relativamente breve, poiché la congestione della circolazione polmonare progredisce rapidamente e il ventricolo destro non ha il tempo di adattarsi alle nuove condizioni operative.
Terzo periodo: insufficienza ventricolare destra con tutti i sintomi caratteristici quali ingrossamento del fegato, edema, aumento della pressione venosa.
Complicazioni
Le principali complicanze del difetto sono associate allo sviluppo dell'ipertensione polmonare e alla dilatazione dell'atrio sinistro. Questi includono:
Emottisi ed edema polmonare;
Disturbi del ritmo cardiaco sotto forma di fibrillazione atriale (AF) ed extrasistole sopraventricolare;
Complicazioni tromboemboliche (trombosi dell'atrio sinistro con embolia nei reni, vasi mesenterici e vasi cerebrali).
Diagnostica
La diagnosi di insufficienza mitralica può essere posta quando si rilevano segni diretti (valvolari) del difetto, coadiuvati da quelli indiretti (i sintomi auscultatori sono i più importanti). L'ingrossamento del ventricolo sinistro e dell'atrio sinistro sono sintomi meno evidenti, soprattutto nella fase iniziale del difetto; diventano pronunciati solo con la progressione del difetto e la sua esistenza a lungo termine. L'ecocardiografia Doppler fornisce un aiuto significativo.
Diagnosi differenziale
Quando si effettua la diagnosi differenziale dell'insufficienza mitralica, è necessario tenere presente quanto segue.
Nelle persone sane, è possibile udire un soffio sistolico funzionale sopra l'apice del cuore, ma più spesso viene rilevato sopra la base. A differenza dei pazienti cardiopatici, questi individui non presentano suoni cardiaci alterati, non vi sono segni indiretti del difetto (ingrossamento dell'atrio sinistro e del ventricolo sinistro) e il rumore dal timbro morbido è di intensità variabile. Con FCG, l'ampiezza del rumore è piccola, il rumore inizia più tardi rispetto alle malattie cardiache, è meno persistente, il primo suono ha un'ampiezza normale.
Durante la "mitralizzazione" in malattie accompagnate da una forte espansione della cavità del ventricolo sinistro e dallo stiramento dell'anello fibroso dell'orifizio mitralico (angulite, aneurisma post-infarto del ventricolo sinistro, grave miocardite diffusa, cardiomiopatia dilatativa, ecc.) , si sente un soffio sistolico sopra l'apice, causato da una relativa insufficienza mitralica. Tuttavia, a differenza delle malattie cardiache, in queste malattie si riscontra un moderato ingrandimento dell'atrio sinistro, a cui non corrisponde il grado molto maggiore di ingrandimento del ventricolo sinistro. Inoltre, l'analisi dell'intero quadro clinico aiuta la differenziazione.
Il soffio sistolico all'apice del cuore può essere rilevato nella sindrome da prolasso della valvola mitrale. Questa sindrome consiste nel rigonfiamento dei lembi valvolari nella cavità dell'atrio sinistro, che provoca rigurgito sanguigno. A differenza dell'insufficienza mitralica, nel prolasso il primo suono non viene modificato, durante la sistole si rileva un tono aggiuntivo (click mesosistolico), il soffio sistolico si verifica nella seconda metà della sistole, che si rileva chiaramente sul FCG; Questo rumore viene registrato tra il clic mesosistolico e il secondo suono. Quando il paziente si sposta in posizione verticale o dopo aver assunto nitroglicerina, il rumore si intensifica, mentre l'assunzione di beta-bloccanti porta ad un indebolimento del rumore. L'ecoCG risolve finalmente le difficoltà diagnostiche identificando il prolasso della valvola mitrale.
Il soffio sistolico sull'apice del cuore può essere udito anche in altri difetti (stenosi aortica, insufficienza tricuspide).
Trattamento
Non esistono metodi speciali per il trattamento conservativo dei pazienti con questo difetto cardiaco. In caso di insufficienza cardiaca e disturbi del ritmo cardiaco, il trattamento viene effettuato secondo metodi generalmente accettati.
Il trattamento chirurgico (sostituzione della valvola mitrale) è indicato per l'insufficienza della valvola mitrale di grado III e IV (anche se le condizioni del paziente sono soddisfacenti), nonché per i segni di disfunzione ventricolare sinistra (diminuzione della gittata cardiaca, dimensione telesistolica superiore a 45 mm).
Con i difetti cardiaci acquisiti si verifica un processo infiammatorio nel rivestimento interno del cuore. L'apparato valvolare del cuore è danneggiato, con conseguente insufficienza valvolare. C'è un restringimento delle aperture tra le parti del cuore.
Se si verifica un danno aterosclerotico, si verifica un'insufficienza valvolare nel cuore. Cioè, la loro chiusura è insufficiente. Esistono diversi tipi di difetti cardiaci acquisiti.
A seconda della posizione, si distinguono alcuni segni clinici. Così come l'ulteriore decorso della malattia cardiaca acquisita. Anche la natura del danno al muscolo cardiaco è importante.
Cos'è?
I difetti cardiaci acquisiti sono danni al muscolo cardiaco causati da varie malattie. Esistono diversi tipi di difetti cardiaci acquisiti. Il primo tipo di difetto acquisito è chiamato insufficienza della valvola mitrale.
Il secondo tipo di difetto è chiamato stenosi dell'orifizio venoso sinistro. Il terzo tipo di difetto è l'insufficienza della valvola aortica. Il quarto tipo di difetti cardiaci è chiamato stenosi aortica. Il quinto tipo di difetti cardiaci è caratterizzato dalla stenosi aortica.

L'insufficienza della valvola mitrale è caratterizzata dal decorso del processo patologico, che dipende dal grado di insufficienza della valvola. E anche sulle condizioni dei muscoli cardiaci. Tipicamente, questo tipo di difetto è caratterizzato da un decorso favorevole della malattia. Porta il paziente in uno stato di scompenso abbastanza tardi.
La stenosi dell'apertura venosa sinistra porta all'insufficienza circolatoria. L'insufficienza della valvola aortica è caratterizzata dal decorso della malattia, che dipende dal grado di insufficienza della valvola. La stenosi aortica è caratterizzata dallo sviluppo di scompenso nelle fasi successive.
Cause
Quali sono le principali cause dei difetti cardiaci acquisiti? I principali fattori eziologici dei difetti acquisiti comprendono reumatismi, endocardite settica subacuta, aterosclerosi e sifilide. Inoltre, a seconda del tipo di difetti cardiaci, si distinguono le seguenti possibili cause:
- infezione del rivestimento interno del cuore;
- lesioni.
Inoltre, l'eziologia dei difetti cardiaci acquisiti è associata a malattie congenite. Avere anomalie congenite può causare difetti cardiaci. Anche se stiamo parlando di vizi acquisiti. I difetti cardiaci acquisiti si verificano in caso di gravi processi patologici nel corpo.
Sintomi
Quali sono i principali segni clinici della malattia? I sintomi dei difetti cardiaci acquisiti sono generalmente correlati al tipo di malattia. E anche i sintomi sono determinati dal decorso e dalla localizzazione del processo della lesione. Con l'insufficienza della valvola mitrale, si osservano i seguenti sintomi:
- ingrandimento del cuore a sinistra;
- indebolimento del primo tono;
- soffio sistolico all'apice;
- il polso e la pressione sanguigna sono normali.
Con la stenosi dell'orifizio venoso sinistro si osserva un quadro clinico grave. Il paziente lamenta i seguenti sintomi:
- allargamento del cuore verso l'alto;
- dilatazione dell'atrio sinistro;
- ingrandimento del ventricolo destro.
È caratteristico anche il soffio presistolico. Si nota la sindrome del “gatto che fa le fusa”. I pazienti con questo tipo di malattia cardiaca acquisita hanno un certo aspetto. L'aspetto può essere descritto come segue:
- cianosi delle guance;
- acrocianosi;
- cianosi delle mucose;
- mancanza di respiro (aumenta con l'attività fisica);
- emottisi.
Il difetto è complicato dalla fibrillazione atriale. C'è debolezza dello stomaco destro. La congestione si osserva prima nella circolazione polmonare e poi in quella sistemica.

L'insufficienza della valvola aortica è caratterizzata da pallore della pelle e pulsazione dei vasi del collo. Spesso si osservano anche i seguenti sintomi:
- polso alto e veloce;
- massimo aumento della pressione sanguigna;
- se la pressione è bassa diminuisce ancora di più;
- ingrandimento del cuore a sinistra;
- compensazione dell’insufficienza aortica.
Con la stenosi della bocca aortica si sviluppano sintomi in cui si osserva la sindrome del "gatto che fa le fusa". In questo caso, il cuore si allarga a sinistra. Polso raro, piccolo, lento. La pressione sanguigna è ridotta.
Scopri di più sul sito web: sito web
È urgentemente necessaria una consulenza specialistica!
Diagnostica
Per i difetti cardiaci acquisiti, la diagnosi si basa sull'anamnesi. In questo caso, l'anamnesi consiste nella raccolta di informazioni che riveleranno l'eziologia della malattia. Anche i reclami del paziente sono di grande importanza.
L'ispezione e la palpazione sono di grande importanza nella diagnosi delle malattie cardiache acquisite. Questo rivela cianosi e altri segni della malattia. Ha luogo l'auscultazione dei polmoni. Viene determinata anche la dimensione del fegato.

La diagnosi si basa sull'elettrocardiografia. È grazie a questo metodo che è possibile rilevare aritmie e blocchi. I dati fonocardiografici sono importanti. In questo caso si notano un certo soffio e un tono cardiaco.
Una radiografia del cuore gioca un ruolo importante. Ciò consente di determinare la congestione polmonare. E i dati dell'ecocardiografia ci consentono di fare una diagnosi accurata delle malattie cardiache. La diagnosi più accurata viene effettuata sulla base della risonanza magnetica.
Anche la diagnosi di laboratorio è obbligatoria. Poiché in questo caso si rivela un processo patologico nell'immagine del sangue e delle urine. Ciò include test per la determinazione dello zucchero. Così come la determinazione del colesterolo.
La consultazione con gli specialisti gioca un ruolo enorme nella diagnosi dei difetti cardiaci acquisiti. In questo caso, un cardiologo consulta il paziente. Ciò consente non solo di prescrivere determinati test, ma anche di rilevare la malattia in una fase iniziale della malattia.
Spesso, i test reumatoidi consentono di formulare la diagnosi in modo più accurato. Questo è considerato un importante metodo diagnostico e rileva efficacemente la malattia. Questo metodo è uno studio aggiuntivo.
Prevenzione
La prevenzione dei difetti cardiaci acquisiti ha lo scopo di prevenire alcune malattie. Queste malattie includono:
- reumatismi;
- sifilide.
Un metodo preventivo obbligatorio per i difetti acquisiti è la rimozione dei focolai di infezione. In particolare, la riabilitazione dei focolai infettivi. Anche uno stile di vita sano gioca un ruolo. Compreso l'indurimento e l'allenamento del corpo.
Non è consigliabile impegnarsi in lavori fisici pesanti! Lo sport e l'allenamento dovrebbero essere selezionati da un professionista speciale, l'allenatore di solito stabilisce la norma. Se, tuttavia, il difetto cardiaco non può essere superato, è importante prevenire lo sviluppo di insufficienza cardiaca. Ciò si ottiene attraverso le seguenti attività:
- fisioterapia;
- Nutrizione corretta;
- esclusione del sale;
- esclusione dei cambiamenti climatici improvvisi.
La nutrizione dovrebbe essere completa, una quantità significativa di alimenti proteici. Il sale da cucina può influenzare negativamente il corpo e le condizioni del sistema cardiovascolare. Il clima più sfavorevole è in montagna.
Nella prevenzione dei difetti cardiaci acquisiti, i metodi di esame clinico sono di grande importanza. La visita medica consente di prevenire lo sviluppo della malattia. E anche per identificare le deviazioni nel periodo iniziale di sviluppo della malattia.
È necessario abbandonare le cattive abitudini. Principalmente aumento del fumo e consumo eccessivo di alcol. Queste abitudini influenzano negativamente il funzionamento del sistema cardiovascolare. L'esercizio in piscina è efficace nella prevenzione. Le procedure idriche hanno l'effetto più benefico sul funzionamento del cuore.
Trattamento
La terapia conservativa è di grande importanza nel trattamento dei difetti cardiaci acquisiti. La terapia conservativa utilizza il trattamento sintomatico. Ha lo scopo di correggere le aritmie cardiache. E anche per il trattamento dell'insufficienza cardiaca.
Una condizione obbligatoria nel trattamento dei difetti cardiaci acquisiti è la consultazione con un cardiochirurgo. Poiché spesso è necessario un intervento chirurgico. Il trattamento è prescritto in base al tipo di difetto cardiaco.

Ad esempio, per la stenosi mitralica, viene eseguito l'intervento chirurgico. Implica la separazione delle alette della valvola e l'ampliamento dell'apertura. Per la stenosi aortica viene eseguita un'operazione di commissurotomia. In caso di insufficienza - protesi.
A volte la valvola deve essere sostituita con una valvola artificiale. Questo metodo consente di curare i difetti combinati. È inoltre necessaria un'operazione per le loro protesi immediate.
Non è necessario alcun trattamento per l'insufficienza della valvola mitrale! Per la stenosi dell'orifizio venoso sinistro, il metodo più radicale è l'intervento chirurgico, in cui l'orifizio ristretto viene allargato. Ciò consente di ottenere efficacia nel trattamento dei difetti cardiaci.
In caso di insufficienza della valvola aortica è importante il trattamento delle malattie che hanno causato il difetto cardiaco. Per la stenosi aortica, il trattamento è radicale. Cioè, con l'uso dell'intervento chirurgico.
Negli adulti
Le malattie cardiache acquisite negli adulti sono associate a infezioni e cattive abitudini. Spesso la malattia negli adulti è aggravata da determinate condizioni del corpo. Quali sono:
- gravidanza;
- parto;
- aborti.
Questi fattori predisponenti portano a condizioni nel corpo in cui non solo la difesa immunitaria è indebolita, ma anche il sistema cardiovascolare è indebolito. Soprattutto al momento dei cambiamenti ormonali nel corpo.
Va inoltre notato che le donne incinte con difetti cardiaci sperimentano varie complicazioni. Spesso si verifica una tossicosi tardiva. Caratterizzato da debolezza del travaglio. A differenza delle donne sane.
Sono le donne che sviluppano insufficienza circolatoria durante il parto. È necessaria la consultazione con un ginecologo e un cardiologo. Se i difetti cardiaci sono gravi, si consiglia di interrompere la gravidanza.
I difetti cardiaci acquisiti negli adulti si sviluppano a qualsiasi età. La malattia si verifica più spesso nelle persone anziane. Compresi i giovani indeboliti.
I difetti cardiaci acquisiti negli adulti possono essere complicati da varie condizioni. Le complicanze più comuni delle malattie cardiache negli adulti includono:
- insufficienza cardiaca;
- insufficienza circolatoria.
Inoltre, più il paziente è anziano, più i sintomi sono gravi. La mortalità è più comune tra gli anziani che tra i più giovani. Ciò è dovuto non solo all’indebolimento della funzione corporea, ma anche a complicazioni più gravi derivanti da un trattamento prematuro.
Nei bambini
I difetti cardiaci acquisiti nei bambini sono associati a danni reumatici al rivestimento interno del cuore. Spesso le malattie cardiache nei bambini presentano sintomi combinati. Cioè, i segni di danno si estendono all'atrio e ai ventricoli.

Inoltre, con l'infiammazione del rivestimento del cuore nei bambini, si verificano microrganismi patogeni. Questi microrganismi portano allo sviluppo di difetti associati alla microflora patogena. L'eziologia della malattia nei bambini è:
- infortuni;
- manipolazioni mediche.
Quali sono i principali sintomi dei difetti cardiaci acquisiti nei bambini? I principali segni di difetti acquisiti nei bambini includono:
- dispnea;
- fatica;
- vertigini;
- svenimento;
- pulsazione dei vasi sanguigni nel torace.
Se questi sintomi sono presenti nei bambini, è necessario contattare urgentemente un cardiologo pediatrico. Questo specialista ti aiuterà a fare una diagnosi accurata, concentrandosi sui reclami e sui segni clinici. Nella diagnosi della malattia nei bambini, viene utilizzato quanto segue:
- tecnica strumentale;
- test di laboratorio.
Nel trattamento dei difetti cardiaci acquisiti è importante ricorrere alla terapia conservativa. Anche l'intervento chirurgico è obbligatorio. Ma sicuramente secondo le indicazioni!
Previsione
Per i difetti cardiaci acquisiti, la prognosi è ambigua. La prognosi di questa malattia è influenzata dai metodi di trattamento. E anche la presenza di possibili complicazioni.
La prognosi dei difetti cardiaci acquisiti è influenzata dal tipo di malattia. Ad esempio, ci sono difetti cardiaci che non richiedono un trattamento radicale. E ci sono specie che ne hanno bisogno.
Più lieve è il decorso della malattia, migliore è la prognosi. Inoltre, oltre alla terapia terapeutica, è necessario seguire alcune tecniche. Compreso l’abbandono di diete malsane e cattive abitudini.
Esodo
La morte viene osservata in numerosi casi. Soprattutto se sono coinvolte complicazioni nel processo patologico. Fino all'insufficienza circolatoria.
Il recupero è possibile. Soprattutto se il decorso della malattia non è così grave. E la malattia è stata curata in una fase iniziale.
Il risultato è influenzato dalle condizioni del paziente. In condizioni che precedono una diminuzione delle prestazioni, una persona viene privata della qualità della vita. Ciò significa che l'esito della malattia dipende dal decorso della malattia.
Durata
Più semplice è il processo patologico, maggiore è l'aspettativa di vita. L’aspettativa di vita è influenzata anche dal trattamento prescritto. La terapia conservativa dovrebbe essere presente nel processo di trattamento.
Ma di solito il trattamento conservativo non è sufficiente. In questo caso è necessario un intervento chirurgico. Tuttavia, solo come prescritto da un medico!
Solo uno specialista può decidere su ulteriori trattamenti. Prestare attenzione alla localizzazione del processo interessato, nonché alla presenza di sintomi acuti. Pertanto, un decorso grave della malattia richiede un trattamento adeguato, una diagnosi tempestiva e un approccio integrato!